причины, симптомы, лечение и профилактика, МедОбоз, последние новости здоровья, Обозреватель Здоровье 23 августа
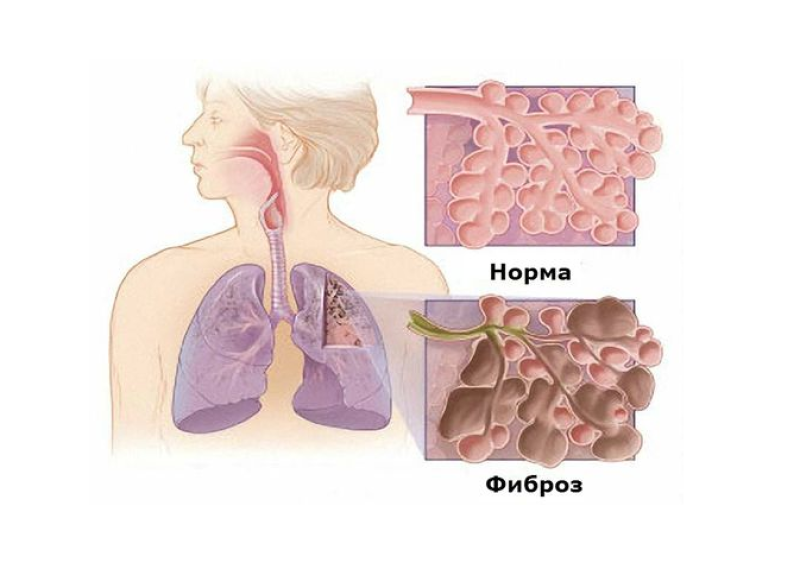
Патология легких, при которой отмечается чрезмерное разрастание соединительной ткани легкого, что приводит к нарушениям его функции.
Причины пневмосклерозаСпровоцировать развитие пневмосклероза могут такие патологи как: пневмония, хронический бронхит, хроническая обструктивная болезнь легких, бронхоэктатическая болезнь, пневмокониозы, ателектаз легкого, фиброзирующие альвеолиты, туберкулез, плевриты, заболевания сердца.
Симптомы пневмосклерозаВ случае небольшого поля поражения, заболевание может протекать бессимптомно и не сопровождается какими-либо нарушениями со стороны функции легких. При сильном поражении, наблюдается появление таких симптомов как: одышка, которая сначала отмечается только при физической нагрузке, а по мере усугубления состояния больного и в состоянии покоя; у больного отмечается общая слабость, кашель, преимущественно сухой, а в некоторых случаях с отделением мокроты. Кожа больного приобретает синюшный цвет в результате дефицита кислорода в организме, возможно появление болей в грудной области, снижение массы тела. В случае длительного течения болезни, у пациента наблюдается изменение формы пальцев: пальцы утолщаются, ногтевая платина становится выпуклой.
Кожа больного приобретает синюшный цвет в результате дефицита кислорода в организме, возможно появление болей в грудной области, снижение массы тела. В случае длительного течения болезни, у пациента наблюдается изменение формы пальцев: пальцы утолщаются, ногтевая платина становится выпуклой.
Проводится сбор жалоб пациента, сбор анамнеза заболевания, выполняется общий осмотр больного. Обязательно выполняется рентгенография органов грудной клетки, компьютерная томография и магнитно-резонансная томография легких, спирометрия, проводится с целью определения функционального состояния легких. Необходима консультация пульмонолога, хирурга.
Лечение пневмосклерозаВ ходе лечения больному назначается кислородотерапия, в случае присоединения вторичной инфекции необходимо применение антибиотиков. Назначается также прием препаратов для терапии легочной гипертензии. В некоторых случаях необходима пересадка легких. При развитии цирроза легких и развития абсцесса, прибегают к удалению всего органа или его части. Возможно развитие осложнений: хроническая дыхательная недостаточность, легочная гипертензия, хроническое легочное сердце, пневмония.
Возможно развитие осложнений: хроническая дыхательная недостаточность, легочная гипертензия, хроническое легочное сердце, пневмония.
В целях профилактики, следует отказаться от курения, своевременно выявлять и лечить заболевания легких, сердца, хронические патологии. В случае работы на вредных производствах, следует применять специфические средства защиты, избегать контакта с вредными газами и прочими химическими соединениями. В случае приема специфических препаратов, которые могут спровоцировать развитие пневмосклероза, обеспечить контроль за состоянием легких.
Хроническая обструктивная болезнь легких (ХОБЛ), Медифлекс Хоумкер
Хроническая обструктивная болезнь легких (ХОБЛ) – заболевание, которое характеризуется персистирующим ограничением воздушного потока, носит прогрессирующий характер и является следствием хронического воспалительного ответа дыхательных путей и легочной ткани в ответ на воздействие ингалируемых повреждающих частиц или газов.
Этиология
Европейское респираторное общество приводит следующую классификацию факторов риска ХОБЛ:Внешние
- Курение
- Профессиональные вредности (кадмий, кремний)
- Загрязнение окружающего воздуха (SO2, NO2, O3)
- Профессиональные вредности
- Низкое социально-экономическое положение
- Пассивное курение в детском возрасте
Внутренние
- Дефицит α1-антитрипсина
- Недоношенность
- Высокий уровень Ig E
- Бронхиальная гиперреактивность
- Семейный характер заболевания
- Генетическая предрасположенность (группа крови A(II), отсутствие IgA)
Форма заболевания
- Эмфизематозная
- Бронхитическая
Возраст
В настоящее время ХОБЛ является глобальной проблемой.
Основные симптомы
Наиболее ранний симптом болезни. Он часто недооценивается пациентами, будучи ожидаемым при курении и воздействии поллютантов. На первых стадиях заболевания он появляется эпизодически, но позже возникает ежедневно, изредка — появляется только по ночам. Вне обострения кашель, как правило, не сопровождается отделением мокроты. Иногда кашель отсутствует при наличии спирометрических подтверждений бронхиальной обструкции.
Относительно ранний симптом заболевания. В начальных стадиях она выделяется в небольшом количестве, как правило, по утрам, и имеет слизистый характер. Гнойная, обильная мокрота — признак обострения заболевания.
В начальных стадиях она выделяется в небольшом количестве, как правило, по утрам, и имеет слизистый характер. Гнойная, обильная мокрота — признак обострения заболевания.
Возникает примерно на 10 лет позже кашля и отмечается вначале только при значительной и интенсивной физической нагрузке, усиливаясь при респираторных инфекциях. Одышка чаще смешанного типа, реже встречается экспираторная. На более поздних стадиях одышка варьирует от ощущения нехватки воздуха при обычных физических нагрузках до тяжёлой дыхательной недостаточности, и со временем становится более выраженной. Она является частой причиной обращения к врачу.
Динамика и течение
Оксидативный стресс, т.е. выделение в воздухоносных путях повышенного количества свободных радикалов, обладает мощным повреждающим действием на все структурные компоненты легких, приводя к необратимым изменениям легочной паренхимы, дыхательных путей, сосудов легких.
ХОБЛ тяжелого течения характеризуется развитием гипоксемии и гиперкапнии.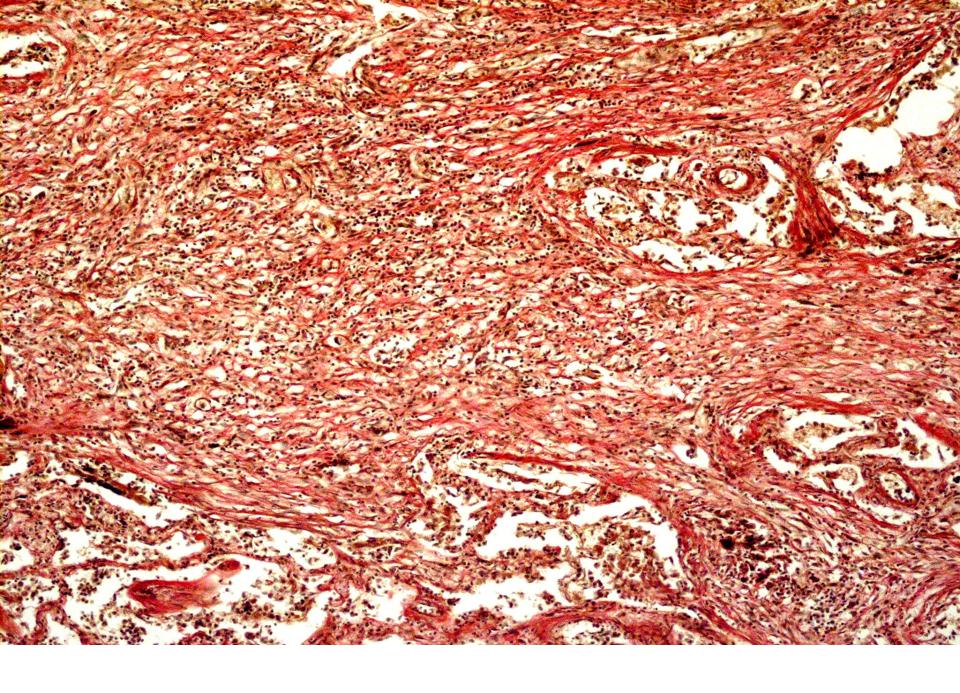
На поздних стадиях ХОБЛ может развиваться легочная гипертензия. Она является следствием обусловленного гипоксией спазма мелких артерий легких, который, в конечном счете, приводит к структурным изменениям: гиперплазии интимы и позднее гипертрофии/гиперплазии гладкомышечного слоя. В сосудах отмечается воспалительная реакция, сходная с реакцией в дыхательных путях, и дисфункция эндотелия. Прогрессирующая легочная гипертензия может приводить к гипертрофии правого желудочка и, в итоге, к правожелудочковой недостаточности (легочному сердцу).
Характерной чертой ХОБЛ является наличие системных эффектов, основными из которых являются системное воспаление, кахексия, дисфункция скелетных мышц, остеопороз, сердечно-сосудистые события, анемия, депрессия и др.
Прогноз
Прогноз условно неблагоприятный. Заболевание является неуклонно, медленно прогрессирующим, трудоспособность по мере развития заболевания стойко утрачивается. Адекватное лечение значительно замедляет развитие заболевания, вплоть до периодов стойкой ремиссии в течение нескольких лет, но не устраняет ни причину развития заболевания, ни сформировавшиеся морфологические изменения.
Адекватное лечение значительно замедляет развитие заболевания, вплоть до периодов стойкой ремиссии в течение нескольких лет, но не устраняет ни причину развития заболевания, ни сформировавшиеся морфологические изменения.
Возможно развитие легочного фиброза
Исходом длительно текущей ХОБЛ, особенно в отсутствие адекватной терапии, может стать развитие легочного фиброза – пневмосклероза. Симптоматически пневмосклероз проявляется одышкой — на первых порах при физической нагрузке, а в дальнейшем – в покое. Кожные покровы приобретают цианотичный (синюшный) оттенок вследствие снижения вентиляции альвеолярной ткани легких. Характерным признаком дыхательной недостаточности при пневмосклерозе служит симптом пальцев Гиппократа (в форме барабанных палочек).
Диффузный пневмосклероз сопровождается явлениями хронического бронхита. Пациентов беспокоит кашель – сначала редкий, затем навязчивый с выделением гнойной мокроты. Возможны ноющие боли в груди, слабость, похудание, повышенная утомляемость.
Возможны ноющие боли в груди, слабость, похудание, повышенная утомляемость.
Нередко появляются признаки цирроза легкого: грубая деформация грудной клетки, атрофия межреберных мышц, смещение сердца, крупных сосудов и трахеи в сторону поражения. При диффузных формах пневмосклероза развивается гипертензия малого круга кровообращения и симптомы легочного сердца. Тяжесть течения пневмосклероза определяется объемом пораженной легочной ткани.
Если пневмосклероз протекает с обострениями воспалительного процесса (частыми пневмониями и бронхитами), назначают антимикробные, отхаркивающие, муколитические, бронхолитические средства, проводят лечебные бронхоскопии для улучшения дренажа бронхиального дерева (бронхоальвеолярный лаваж). При явлениях сердечной недостаточности применяют сердечные гликозиды и препараты калия, при наличии аллергического компонента и диффузного пневмосклероза – глюкокортикоиды.
Хорошие результаты при пневмосклерозе дает использование лечебно-физкультурного комплекса, массажа грудной клетки, оксигенотерапии и физиотерапии. Ограниченные пневмосклерозы, фиброзы и циррозы, деструкция и нагноение легочной ткани требуют хирургического лечения (резекция пораженной части легкого). Новой методикой в лечении пневмосклероза является использование стволовых клеток, позволяющих восстанавливать нормальную структуру легких и их газообменную функцию. При грубых диффузных изменениях единственным методом лечения становится трансплантация легких.
Ограниченные пневмосклерозы, фиброзы и циррозы, деструкция и нагноение легочной ткани требуют хирургического лечения (резекция пораженной части легкого). Новой методикой в лечении пневмосклероза является использование стволовых клеток, позволяющих восстанавливать нормальную структуру легких и их газообменную функцию. При грубых диффузных изменениях единственным методом лечения становится трансплантация легких.
Предупреждать развитие пневмосклероза нужно, в первую очередь, с помощью лечения и профилактики хронических заболеваний дыхательной системы – ХОБЛ, хронического бронхита.
Подходы к лечению
Аппаратная терапия
Респираторная поддержка
- Длительная кислородная терапия
Одним из наиболее тяжелых осложнений ХОБЛ является хроническая дыхательная недостаточность (ХДН). ХДН развивается на поздних (терминальных) стадиях ХОБЛ, и главным признаком ХДН служит развитие гипоксемии, т.
Рекомендуемые аппараты для длительной кислородной терапии можно посмотреть по ссылке
- Неинвазивная вентиляция легких (НИВЛ)
Гиперкапния (т.е. повышение РаСО2 ≥ 45 мм рт.ст.) является маркером снижения вентиляционного резерва при терминальных стадиях легочных заболеваний и также служит отрицательным прогностическим фактором для больных ХОБЛ. Ночная гиперкапния изменяет чувствительность дыхательного центра к СО2 (ресеттинг), приводя к более высокому уровню РаСО2 и в дневное время, что имеет негативные последствия для функции сердца, головного мозга и дыхательных мышц.
Рекомендуемые НИВЛ аппараты можно посмотреть по ссылке
- Инвазивная вентиляция легких (ИВЛ)
Искусственная вентиляция легких (ИВЛ) показана пациентам ХОБЛ с ОДН, у которых медикаментозная или иная аппаратная терапия (кислородная терапия, НИВЛ) не приводит к дальнейшему улучшению состояния.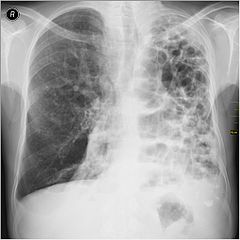
Рекомендуемые ИВЛ аппараты можно посмотреть по ссылке
Методы мобилизации и удаления бронхиального секрета
- Откашливатели
Гиперпродукция секрета и его плохая эвакуация из дыхательных путей может представлять серьезную проблему для многих пациентов с тяжелым обострением ХОБЛ. При обострении ХОБЛ существенного улучшения состояния можно достичь, используя специальные методы улучшения дренажа дыхательных путей. Для этого применяют медицинские инсуффляторы-аспираторы (откашливатели). Инсуффлятор-аспиратор поочередно создает в верхних дыхательных путях положительное и отрицательное давление, что стимулирует отхождение мокроты. Возможность изменения уровня давления в разные фазы дыхательного цикла делает кашель более продуктивным, усиливает его.
Возможность изменения уровня давления в разные фазы дыхательного цикла делает кашель более продуктивным, усиливает его.
Рекомендуемые откашливатели можно посмотреть по ссылке
- Жилетные виброперкутор
Принцип работы данных устройств заключается в генерации пневмоимпульсов, которые надувают жилет, сжимая грудную клетку с частотой до 20 Гц. Возникающие высокочастотные и малоамплитудные колебания стенок бронхов, с одной стороны, отделяют и мобилизируют липкий секрет в более крупные отделы респираторного тракта, откуда он легко дренируется (откашливается), а с другой, разжижают вязкий секрет, улучшая его реологические свойства. Эта технология очистки дыхательных путей называется высокочастотной осцилляцией грудной клетки.
Рекомендуемые жилетные и ручные перкуторы можно посмотреть по ссылке
- Небулайзерная терапия
Небулайзерная терапия в настоящее время занимает одно из значимых мест в протоколах ведения пульмонологических больных.
Небулайзерная терапия — это распыление лекарственного раствора до аэрозоля и подача его в дыхательные пути больного.
Небулайзер — это прибор, преобразующий жидкий лекарственный препарат в аэрозоль, состоящий из микрочастиц лекарственного средства.
Основной целью небулайзерной терапии является достижение максимального местного терапевтического эффекта в дыхательных путях при незначительных проявлениях или отсутствии побочных эффектов.
Небулайзерная терапия обладает рядом преимуществ, среди которых: возможность использования широкого спектра лекарственных средств (могут быть использованы все стандартные растворы для ингаляций) и их комбинаций (возможность одновременного применения двух и более лекарственных препаратов).
Данные ряда исследований небулайзерной терапии будесонидом больных ХОБЛ в сравнении с лечением системными ГКС (преднизолон) позволили сделать вывод о том, что ингаляции будесонидом через небулайзер имеют более высокий профиль безопасности и являются доказанной альтернативой таблетированным ГКС.
Рекомендуемые небулайзеры и ингаляторы можно посмотреть по ссылке
- Пульсоксиметрия
Данный метод представляет собой диагностическую процедуру по определению насыщения артериальной крови кислородом (SpO2) c помощью специального прибора – пульсоксиметра. Пульсоксиметр включает в себя вычислительный блок и специализированный датчик, фиксирующийся на пальце.
Источниками излучения в пульсоксиметрическом датчике являются два встроенных светоизлучающих диода. Излучаемый ими свет проникает сквозь мягкие ткани и принимается фотоприемником, от которого результат замера передается вычислительному блоку.
Насыщение гемоглобина артериальной крови кислородом – среднее количество кислорода, связанное с каждой молекулой гемоглобина. Данные выдаются в виде процента насыщения крови кислородом, которое в норме составляет от 95 до 98%.
Пульсоксиметрия выполняется с целью оценки тяжести обострений ХОБЛ, при хронической дыхательной недостаточности, а также для мониторирования безопасности кислородной терапии (риск нарастания гиперкапнии).
Рекомендуемые пульсоксиметры можно посмотреть по ссылке
Лекарственная терапия
Бронходилатационная терапия:
- Короткодействующие β2-агонисты: Сальбутамол, Фенотерол
- Длительно действующие β2-агонисты: Вилантерол, Индакатерол
- Короткодействующие антихолинергики: Ипратропий
- Длительно действующие антихолинергики: Аклидиний, Тиотропий
- Противовоспалительная терапия
- Ингаляционные глюкокортикостероиды: Беклометазона дипропионат, Будесонид
- Ингибиторы фосфодиэстеразы-4: Рофлумиласт
Комбинированная терапия:
- Фиксированные комбинации ДДАХ/ДДБА: Гликопирроний/индакатерол, Тиотропий/олодатерол
- Фиксированные комбинации ИГКС/ДДБА: Беклометазона дипропионат/формотерол Будесонид/формотерол, Флутиказона пропионат/салметерол
- Теофиллин
Консультации ведущих специалистов:
MEDIFLEX HOMECARE поможет организовать консультации ведущих специалистов по ХОБЛ.
Человек, болеющий ХОБЛ, должен регулярно наблюдаться у лечащего врача, так как ХОБЛ нередко сопутствуют и другие заболевания, в первую очередь, сердечно-сосудистой системы. Лечебно-профилактические мероприятия при их правильном и регулярном применении уменьшают проявления болезни, снижают риск обострений и осложнений, а также продлевают жизнь.
НЕОБРАТИМОЕ ЗАБОЛЕВАНИЕ ЛЕГКИХ ТЕПЕРЬ МОЖНО ЛЕЧИТЬ
Доктора Президентской клиники применяют уникальные препараты, замедляющие распространение такого тяжелого заболевания, как фиброз легких. Пока что это единственный лекарственный метод лечения болезни. Альтернатива ему – лишь трансплантация органа.
«Нас обнадеживает то, что сегодня медицинской наукой создано два препарата, которые позволят нам, судя по результатам больших исследований, по крайней мере, замедлить темпы прогрессирования болезни. Это таблетки, которые к счастью зарегистрированы на этот год в Казахстане. Для этого в нашей стране был пересмотрен клинический протокол, что позволит нам законным путем применять эти препараты» — рассказала главный терапевт Больницы, доктор медицинских наук, Роза Бакенова во время обучающего семинара для врачей.
Это таблетки, которые к счастью зарегистрированы на этот год в Казахстане. Для этого в нашей стране был пересмотрен клинический протокол, что позволит нам законным путем применять эти препараты» — рассказала главный терапевт Больницы, доктор медицинских наук, Роза Бакенова во время обучающего семинара для врачей.
Причины смертельного заболевания на сегодняшний день так и не найдены. Фиброз распознают по рубцам на ткани органа. Из-за них в легких нарушается газообмен, и человек часто страдает от недостатка воздуха. У больных развиваются одышка и хронический кашель, которые усугубляются со временем: люди с таким диагнозом в среднем живут не больше четырех-пяти лет. Это редкое заболевание имеет самую высокую смертность — выше, чем при различных видах рака, потому внедрение инновационных препаратов в Казахстане на базе Больницы Медицинского центра – пока что единственная возможность для пациентов остановить болезнь.
Когда пневмония закончится – Наука – Коммерсантъ
Регенеративная медицина бессильна во время коронавирусной болезни, но может сыграть важнейшую роль после выздоровления: помочь вернуться к полностью здоровой жизни.
Павел Макаревич, кандидат медицинских наук, заведующий лабораторией генно-клеточной терапии Института регенеративной медицины Университетской клиники МГУ им. М. В. Ломоносова
Пока никто не знает долгосрочных последствий перенесенной коронавирусной инфекции (COVID-19) — все поглощены задачей остановить заразу. Один занят разработкой вакцины, другой перекрывает границы и пути распространения вируса, третий ищет методы лечения среди известных лекарств — на новые банально нет времени.
Количество переболевших коронавирусной инфекцией людей будет описываться цифрой в несколько миллионов человек при благоприятном варианте, а может быть, и на два порядка больше. Нельзя исключить, что у многих из них функция легких окажется, как принято говорить в медицине, «скомпрометированной» из-за фиброза или образования кист в зонах поражения. Регенеративная медицина, вероятно, пригодится таким больным.
Регенеративная медицина, вероятно, пригодится таким больным.
Инфекции со шрамом
До появления антибактериальных препаратов и вакцин именно инфекции были одной из главных причин смерти населения Земли. Каждое перенесенное человеком инфекционное заболевание оставляло свой след, поражая органы, иммунную систему, переходя в хроническую форму, и в конечном счете приводя к смерти в относительно молодом по современным меркам возрасте.
Методы клеточной терапии и, в частности, трансплантации костного мозга получили свое развитие в наше время отнюдь не по мирным причинам, а в период расцвета радиобиологии, изучающей воздействие радиации на живое. В эпоху холодной войны каждая держава искала способы восстановить и защитить организм солдат и мирного населения от последствий ядерного удара. Возможно, и пандемия коронавируса спровоцирует прорыв в области лечения заболеваний легких, связанных с необратимым снижением дыхательной функции.
В ХХ веке мы практически полностью искоренили ряд смертоносных или калечащих возбудителей и сейчас боремся с очень многими возбудителями. Но последствия хронических инфекций — вирусного гепатита, ВИЧ-инфекции, туберкулеза и других остаются серьезной проблемой. Среди них особняком стоит фиброз органа — формирование на месте погибшей ткани рубца, состоящего из плотной соединительной ткани, которая блокирует рост нервов, сосудов и никогда не замещается на клетки органа.
Но последствия хронических инфекций — вирусного гепатита, ВИЧ-инфекции, туберкулеза и других остаются серьезной проблемой. Среди них особняком стоит фиброз органа — формирование на месте погибшей ткани рубца, состоящего из плотной соединительной ткани, которая блокирует рост нервов, сосудов и никогда не замещается на клетки органа.
Самый яркий пример, известный любому из нас,— шрамирование кожи на месте ее достаточно глубокого и обширного повреждения или ожога. Точно так же фиброзирующие заболевания, связанные с хроническими инфекциями, поражают печень, легкие, сердце и другие жизненно важные органы, выводя их из строя.
Процессы заживления могут иметь два исхода — регенерацию с полным восстановлением структуры до исходного состояния или фиброз, то есть формирование соединительнотканной «заплаты», или рубца. У большинства пациентов, переболевших вирусной пневмонией из-за COVID-19, фиброза не случится, но можно ожидать и достаточно большого количества больных, у которых функция легких после коронавирусной инфекции будет снижена.

Клетка за клеткой
Исторически самым первым подходом в регенеративной медицине стала клеточная терапия с использованием стволовых клеток взрослого организма, способных делиться, чтобы поддерживать свою популяцию и при этом давать начало новым клетками органа (дифференцироваться). Этот метод блестяще показал себя в гематологии, онкологии, при некоторых заболеваниях центральной нервной системы, однако при фиброзирующем поражении ткани оказался практически бесполезен.
Использование стволовых клеток при сформировавшемся в ткани рубце разбивается о непроходимую стену соединительной ткани, из которой он состоит, а введение их на этапе поражения зачастую приводило к тому, что воспаление убивало стволовые клетки до того, как они могли выполнить свою функцию. Наконец, при инфекционных заболеваниях введение стволовых клеток может иметь совершенно непредсказуемые и даже опасные последствия, так как они обладают эволюционно выработанной способностью подавлять воспаление и, следовательно, локальную иммунную систему.
Мы можем лишь с определенной долей скепсиса сказать, что для лечения фиброза легких, вызванного коронавирусом, терапия с помощью стволовых клеток едва ли может оказаться эффективным оружием.
Вырастить новое легкое
Одним из самых ярких горизонтов в такой ситуации выглядит, конечно же, создание искусственного, так называемого тканеинженерного легкого (или пары легких) для пересадки больному в случае фиброза после излечения от инфекции. В экспериментах на животных уже были отработаны способы получения легких путем процесса, которые называет децеллюляризацией. В этом случае легкое от посмертного донора подвергали обработке поверхностно-активными веществами (детергентами) для того, чтобы уничтожить все клетки донора, несущие белки распознавания для иммунной системы.
Полученный белковый «остов», или матрикс практически невидим для иммунной системы, так как белки соединительной ткани у людей неотличимы с точки зрения иммунного ответа на них.
Далее децеллюляризованный остов легкого заселяется стволовыми клетками реципиента, причем зачастую именно клетками, способными формировать ткань легкого и сосуды, и далее начинается длительный процесс сборки органа в биореакторе. Для правильной «укладки» клеток в биореакторе моделируются дыхательные движения с растяжением стенок органа путем нагнетания жидкости. В итоге в 2010-х годах был опубликован целый ряд экспериментальных работ по созданию и успешной трансплантации таких легких мышам и крысам.
Для правильной «укладки» клеток в биореакторе моделируются дыхательные движения с растяжением стенок органа путем нагнетания жидкости. В итоге в 2010-х годах был опубликован целый ряд экспериментальных работ по созданию и успешной трансплантации таких легких мышам и крысам.
Но если говорить о задаче для человека, то следует признать, что эта технология требует посмертного донора органа. А с учетом охвата пандемии COVID-19 едва ли можно рассматривать перспективу массового применения такого метода, даже если учесть, что не все переболевшие будут поражены легочным фиброзом. Наконец, продолжительность и сложность этой процедуры, не говоря о необходимости проведения операции по трансплантации, делает такой подход чудовищно дорогим. Горизонт использования этой технологии в приемлемом для клинической практики масштабе составляет несколько десятилетий.
Органоиды — заместители органов
Создание тканеинженерных легких могло бы также найти применение для разработки методов борьбы с распространением вируса в ткани и развитием отягощенного варианта течения COVID-19. Подобные легким по структуре и клеточному составу конструкции — так называемые органоиды, представляющие собой уменьшенную копию легкого в чашке или биореакторе, могут быть полезны для оценки эффективности препаратов, блокирующих инфицирование или репликацию вируса, а также для моделирования вызываемых им патогенетических процессов.
Подобные легким по структуре и клеточному составу конструкции — так называемые органоиды, представляющие собой уменьшенную копию легкого в чашке или биореакторе, могут быть полезны для оценки эффективности препаратов, блокирующих инфицирование или репликацию вируса, а также для моделирования вызываемых им патогенетических процессов.
Важным здесь является создание органоида именно из человеческих клеток для более точного воспроизведения процессов, идущих в легких после контакта с возбудителем. Не говоря уже о том, что использование органоидных культур во всем мире признано одним из самых перспективных способов уменьшения распространенности опытов на лабораторных животных.
Таким образом, для исследовательских целей можно уже сейчас выращивать модельные органоиды человека, включая модели легкого, но заменить у человека фиброзированное легкое новым сейчас представляется достаточно сложной задачей, а использование стволовых клеток может быть недостаточно эффективным. Что же тогда может предложить современная регенеративная медицина для борьбы с фиброзом легких?
Управлять фиброзом в зоне повреждения
Одним из самых перспективных путей является борьба с фиброзом на этапе его зарождения, то есть в период принятия клетками «решения» о том, запустится образование рубца на месте разрушенной ткани или нет.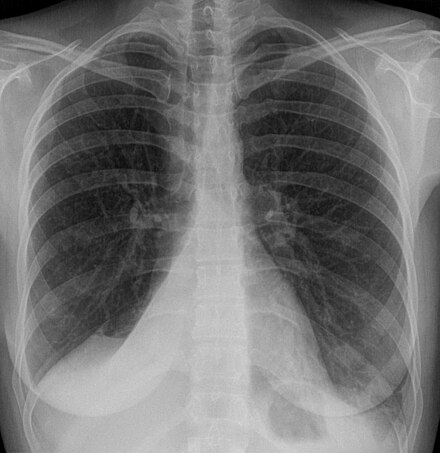 Этот процесс зависит от клеток, которые называют миофибробластами и являются необходимыми для заживления повреждения ткани, однако они же потом становятся и источником белков, формирующих рубец. Оказалось, что повлиять на эти клетки возможно, но не с помощью самих стволовых клеток, а посредством продуцируемых ими белков — секретома (так называют совокупность всех секретируемых клеткой белков), многие из которых обладают противофиброзным действием.
Этот процесс зависит от клеток, которые называют миофибробластами и являются необходимыми для заживления повреждения ткани, однако они же потом становятся и источником белков, формирующих рубец. Оказалось, что повлиять на эти клетки возможно, но не с помощью самих стволовых клеток, а посредством продуцируемых ими белков — секретома (так называют совокупность всех секретируемых клеткой белков), многие из которых обладают противофиброзным действием.
Введение этот «коктейля» в легкие может быть эффективным на ранних этапах восстановления ткани, сдвигая баланс в сторону отсутствия фиброза. Однако не следует забывать о том, что секретом обладает определенным иммуномодулирующим действием и может уменьшать активность клеток иммунной системы, необходимых для борьбы с инфекцией. В любом случае такая стратегия может оказаться очень эффективной, хотя и потребует сложного выбора и, возможно, биотехнологического процессинга секретома для модификации его биологической активности.
Таблетка от фиброза
Не менее интересной выглядит стратегия, которая получила название «регенеративной фармакологии», когда для контроля процессов регенерации используются низкомолекулярные препараты — по сути лекарственные средства, причем зачастую уже использовавшиеся для лечения других заболеваний.
В настоящее время нам гораздо больше известно о препаратах и веществах, запускающих фиброз легких,— например, блеомицин, который используется для создания мышиной модели этого заболевания. Но, коль скоро этот процесс можно подстегнуть, то с определенной долей вероятности может быть установлена и мишень для его сдерживания. Идеальным сценарием в этом направлении является своего рода «таблетка от фиброза».
В определенной степени ею является препарат пирфенидон, который хорошо известен как средство для лечения идиопатического (т.е. с неизвестной причиной) фиброза легких. Снижая продукцию участвующих в фиброзе белков, в том числе коллагенов, являющихся основой рубца, он замедляет прогресс этого смертельного заболевания на многие годы.
Смогут ли пирфенидон и подобные ему препараты найти свою нишу для лечения последствий COVID-19, нам еще предстоит выяснить. Но точно нужно задумываться о том, что в мире после пандемии коронавируса может начаться пандемия заболеваний легких, связанных с фиброзом и необратимым снижением дыхательной функции.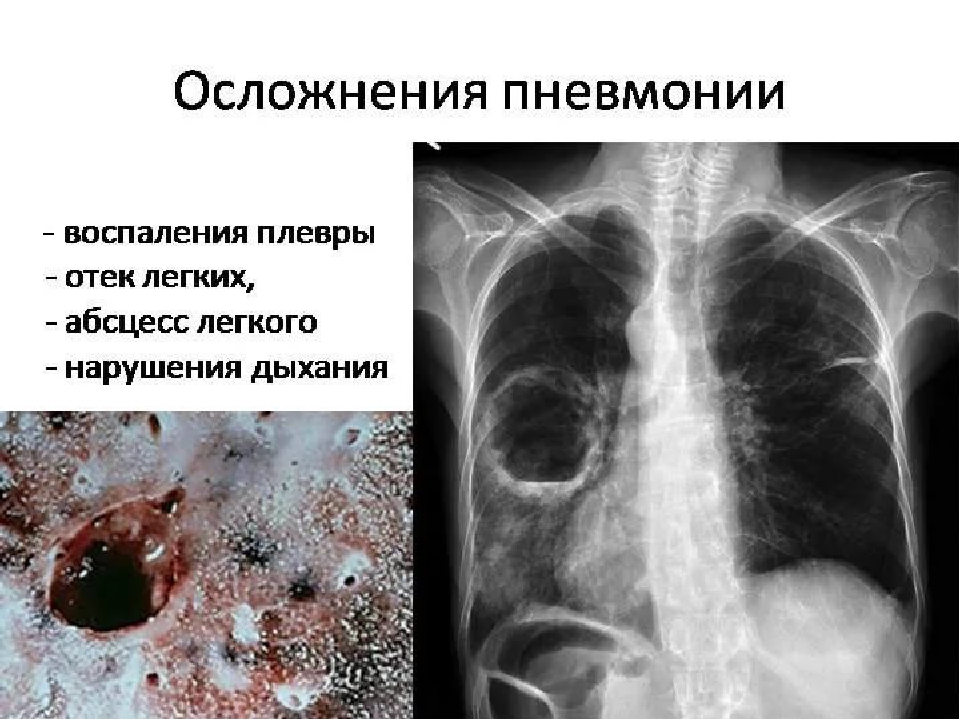
По интернету ходит информация, будто популярный при вирусных заболеваниях противовоспалительный препарат ибупрофен (нурофен, адвил) может ухудшать течение COVID-19. Этому предположению в настоящее время нет экспериментальных научных подтверждений, однако теоретически ибупрофен может влиять на течение инфекции, так как он повышает количество одного из ферментов, с которым вирус связывается для проникновения в клетки (речь идет об ангиотензинпревращающем ферменте 2-го типа).
Оружие большого калибра
Конечно же, эти весьма привлекательные решения могут показаться панацеей, и необходимо немедленно начать их использование. Однако в истории с COVID-19 мы уже неоднократно сталкивались с тем, что одно чересчур оптимистичное или, скажем прямо, безответственное заявление об эффективности того или иного препарата приводило к тому, что препарат пропадал из аптечных сетей, становясь недоступным тем, кто в нем нуждается долгие годы. В области регенеративной медицины мы должны быть максимально осторожными, несмотря на заманчивость скоропалительных решений.
Препараты и методы регенеративной медицины стоят на стыке процессов регенерации, морфогенеза (создания новой ткани) и, как ни печально, канцерогенеза, который некоторые исследователи называют «неудачной пародией на регенерацию». Многие из факторов роста, транскрипционных факторов и других регуляторных молекул являются регуляторами не только обновления или восстановления ткани, но и роста злокачественных опухолей.
Более того, мы выше говорили о фиброзе, описывая его как неблагоприятный исход течение процесса заживления, однако в эволюционной биологии ряд исследователей придерживается точки зрения, заключающейся в том, что рубец является защитной реакцией, призванной сохранить целостность органа при повреждении и заблокировать возможный рост опухоли в зоне повреждения. Действительно, рубец, являясь очень эффективным барьером для любого формирования структуры ткани, не дает прорасти не только здоровым клеткам, но и опухолевым.
Сейчас мы озабочены необходимостью остановить шествие COVID-19 по планете и минимизировать жертвы, однако в дальнейшем и (хочется верить) ближайшем будущем на первое место выйдут задачи восстановления здоровья переболевших, и тогда регенеративная медицина постарается приложить все усилия для того, чтобы ее методы оказались оружием большого калибра, направленным в нужную сторону. Условия и идеи для этого есть, дело за практикой и здравым смыслом.
Условия и идеи для этого есть, дело за практикой и здравым смыслом.
В любом случае, несмотря на высокую готовность мировой и российской науки предложить потенциально востребованные технологии для борьбы с фиброзом ткани, мы, как врачи и ученые, обязаны настаивать и настаиваем на использовании их в соответствии с требованиями, обеспечивающими безопасность пациентов. Ускорение использования прорывных технологий или вынужденные сокращения протокола допустимы, однако дальнейшие меры по оценке баланса риска и пользы от нового метода являются необходимостью и частью этического кодекса науки.
И последнее. В условиях реальных угроз есть и положительный эффект: автоматически оказываются дезавуированными и уходят на второй план научно безответственные и при этом гротескно масштабные проекты, многие из которых, выражаясь современным сленгом, носят характер «научного хайпа». Как показывает опыт прошлого, экстремальные условия часто создают неожиданные стимулы и придают импульс направлениям, которые в «мирных условиях» планово развивались бы намного более спокойным темпом, а сплоченность ученых, отбрасывающих в борьбе с угрозой конъюнктурные и личные интересы, зачастую позволяет пасьянсу сойтись..gif)
Как можно восстановить ткани после повреждения
Она на самом деле намного ближе к нам, чем кажется. Сейчас в мире нарастает проблема приобретенной глухоты, связанной с распространением индивидуальных аудиоустройств. Болезнь, которая раньше была уделом шахтеров, строителей, бурильщиков, становится недугом среднего класса. Наушники появляются у человека уже в четыре-пять лет, увеличивая срок шумовой нагрузки, накапливаемой к 30–40 годам, до предела. Американская компания Frequency therapeutics создала гель, несущий два препарата, запускающие регенерацию во внутреннем ухе слухового эпителия. После введения этого лекарственного средства во внутренне ухо мышей с «шумовой глухотой» у животных произошло восстановление слуха. При микроскопическом исследовании оказалось, что у них наблюдались все признаки регенерации волоскового эпителия внутреннего уха, то есть восстановление утраченной структуры. Сейчас препарат готовится к клиническим исследованиям, и аналогичные по принципу лекарства создаются для лечения рассеянного склероза, болезней периферических нервов и других заболеваний с необратимым поражением ткани.
Интерстициальное поражение легких, ассоциированное с системной склеродермией (прогрессирующим системным склерозом) | Ананьева
1. Steen VD, Medsger TA. Changes in causes of death in systemic sclerosis, 1972-2002. Ann Rheum Dis. 2007;66:940-4. doi: 10.1136/ard.2006.066068
2. Гусева НГ. Системная склеродермия. В кн.: Сигидин ЯА, Гусева НГ, Иванова ММ. Диффузные болезни соединительной ткани. Москва: Медицина; 2004. С. 341- 57 [Guseva NG. Systemic sclerosis. In: Sigidin YaA, Guseva NG, Ivanova MM. Diffuznye bolezni soedinitel’noi tkani [Diffuse connective tissue disease]. Moscow: Meditsina; 2004. P. 341- 57].
3. Varga J, Abraham D. Systemic sclerosis: a prototypic multisystem fibrotic disorder. J Clin Invest. 2007;117:557-67. doi: 10.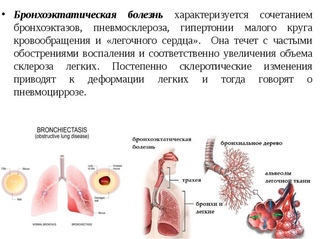 1172/JCI31139
1172/JCI31139
4. Gabrielli E, Avvedimento V, Krieg T. Mechanisms of disease: Scleroderma. N Engl J Med. 2009;360(19):1989-2003. doi: 10.1056/NEJMra0806188
5. Гусева НГ. Системная склеродермия. В кн.: Ревматология. Национальное руководство. Москва; 2008. С. 447-66 [Guseva NG. Systemic sclerosis. In: Revmatologiya. Natsional’noe rukovodstvo [Rheumatology. National guidelines]. Moscow; 2008. P. 447-66].
6. Tyndall AJ, Bannert B, Vonk M, et al. Causes and risk factors for death in systemic sclerosis: a study from the EULAR Scleroderma Trials and Research (EUSTAR) database. Ann Rheum Dis. 2010 Oct;69(10):1809-15. doi: 10.1136/ard.2009.114264
7. Bakst R, Merola JE, Franks AG Jr, Sanchez M. Raynaud’s phenomenon: pathogenesis and management. J Am Acad Dermatol. 2008;59:633-53. doi: 10.1016/j.jaad.2008.06.004
Raynaud’s phenomenon: pathogenesis and management. J Am Acad Dermatol. 2008;59:633-53. doi: 10.1016/j.jaad.2008.06.004
8. Алекперов РТ. Синдром Рейно как мультидисциплинарная проблема. Альманах клинической медицины. 2014;35:94-100 [Alekperov RT. Raynaud’s syndrome is a multidisciplinary problem. Al’manakh Klinicheskoi Meditsiny. 2014;35:94-100 (In Russ.)].
9. Afeltra A, Zennaro D, Garzia P, et al. Prevalence of interstitial lung involvement in patients with connective tissue diseases assessed with high-resolution computed tomography. Scand J Rheumatol. 2006;35(5):388-94. doi: 10.1080/03009740600844381
10. Goh NS, Desai SR, Veeraraghavan S, et al. Interstitial lung disease in systemic sclerosis: a simple staging system. Am J Respir Crit Care Med. 2008 Jun 1;177(11):1248-54. doi: 10.1164/rccm.200706-877OC. Epub 2008 Mar 27.
doi: 10.1164/rccm.200706-877OC. Epub 2008 Mar 27.
11. Теплова ЛВ, Ананьева ЛП, Лесняк ВН и др. Системная склеродермия с интерстициальным поражением легких: сравнительная клиническая характеристика с больными без поражения легких. Научно-практическая ревматология. 2010;48(3):41-7 [Teplova LV, Ananyeva LP, Lesnyak VN, et al. Scleroderma systematica with interstitial lung lesion: comparative clinical characteristicswith patients without lung lesion. Nauchno- Prakticheskaya Revmatologiya = Rheumatology Science and Practice. 2010;48(3):41-7 (In Russ.)]. doi: 10.14412/1995-4484-2010-442
12. Nichtyanova SI, Tang EC, Coghlan JG, et al. Improved survival in systemic sclerosis is associated with better ascertainment of internal organ disease: a retrospective cohort study. QJM. 2010;103:109-15. doi: 10.1093/qjmed/hcp174
13. Van Laar JM, Farge D, Sont JK, et al. High dose immunoablation and autolougous hematopoetic stem cell transplantation versus monthly intravenous pulse therapy cyclophosphamide in severe systemic sclerosis [abstract]. Arthritis Rheum. 2012;64:4167.
Van Laar JM, Farge D, Sont JK, et al. High dose immunoablation and autolougous hematopoetic stem cell transplantation versus monthly intravenous pulse therapy cyclophosphamide in severe systemic sclerosis [abstract]. Arthritis Rheum. 2012;64:4167.
14. Bouros D, Wells AU, Nicholson AG, et al. Histopathologic subsets of fibrosing alveolitis in patients with systemic sclerosis and their relationship to outcome. Am J Respir Crit Care Med. 2002;165:1581-6. doi: 10.1164/rccm.2106012
15. Tashkin DP, Elashoff R, Clements PJ, et al. Cyclophosphamide versus placebo in scleroderma lung disease. N Eng J Med. 2006;354:2655-66. doi: 10.1056/NEJMoa055120
16. Fischer A, Swigris JJ, Groshong SD, et al. Clinically significant interstitial lung disease in limited scleroderma: histopathology, clinical features, and survival. Chest. 2008;134:601-5. doi: 10.1378/chest.08-0053
Chest. 2008;134:601-5. doi: 10.1378/chest.08-0053
17. Steen VD, Medsger AT. Severe organ involvement in systemic sclerosis with diffuse scleroderma. Arthritis Rheum. 2000;43:2437-44. doi: 10.1002/1529-0131(200011)43:11<2437::AIDANR10>3.0.CO;2-U
18. Clements PJ, Roth MD, Elashoff R, et al. Scleroderma lung study (SLS): differences in the presentation and course of patients with limited versus diffuse systemic sclerosis. Ann Rheum Dis. 2007;66(12):1641-7. doi: 10.1136/ard.2007.069518
19. Nyhtyanova SI, Schreiber BE, Ong VH, et al. Prediction of pulmonary complication and long-term survival in systemic sclerosis. Arthritis Rheum. 2014;66(6):1625-35. doi: 10.1002/art.38390
20. Launay D, Remy-Jardin M, Michon-Pasturel U, et al. High resolution computed tomography in fibrosing alveolitis associated with systemic sclerosis. J Rheumatol. 2006;33:1789-801.
Launay D, Remy-Jardin M, Michon-Pasturel U, et al. High resolution computed tomography in fibrosing alveolitis associated with systemic sclerosis. J Rheumatol. 2006;33:1789-801.
21. Goldin JG, Lynch DA, Strollo DC, et al. High-resolution CT scan findings in patients with symptomatic scleroderma-related interstitial lung disease. Chest. 2008;134(2):358-67. doi: 10.1378/chest.07-2444
22. Ананьева ЛП, Теплова ЛВ, Лесняк ВН и др. Клиническая оценка проявлений интерстициальных поражений легких при системной склеродермии по данным компьютерной томографии высокого разрешения. Научно-практическая ревматология. 2011;49(2):30-9 [Anan’eva LP, Teplova LV, Lesnyak VN, et al. Clinical evaluation of the manifestations of interstitial lung injuryin systemic scleroderma from high-resolution computer tomography data. Nauchno-Prakticheskaya Revmatologiya = Rheumatology Science and Practice. 2011;49(2):30-9 (In Russ.)]. doi: 10.14412/1995-4484-2011-600
2011;49(2):30-9 (In Russ.)]. doi: 10.14412/1995-4484-2011-600
23. Алекперов РТ, Черемухина ЕО, Ананьева ЛП и др. Одностороннее поражение легких при системной склеродермии (описание случая). Научно-практическая ревматология. 2014;52(4):458-63 [Alekperov RT, Cheremukhina EO, Ananyeva LP, et al. Unilateral lung injury in scleroderma systematica: A case report. Nauchno-Prakticheskaya Revmatologiya = Rheumatology Science and Practice. 2014;52(4):458-63 (In Russ.)]. doi: 10.14412/1995-4484-2014-458-463
24. Steen VD, Conte C, Owens GR, Medsgar TA Jr. Severe restrictive lung disease in systemic sclerosis. Arthritis Rheum. 1994;37:1283-9. doi: 10.1002/art.1780370903
25. Goldin J, Elashoff R, Kim HJ, et al. Treatment of sclerodermainterstitial lung disease with cyclophosphamide is associated with less progressive fibrosis on serial thoracic high- resolution CT scan than placebo: findings from the scleroderma lung study. Chest. 2009;136(5):1333-40. doi: 10.1378/chest.09-0108
Chest. 2009;136(5):1333-40. doi: 10.1378/chest.09-0108
26. Wells AU, Hansell DM, Rubens MB. Fibrosing alveolitis in systemic sclerosis: indices of lung function in relation to extent of disease on computed tomography. Arthrytis Rheum. 1997;40(7):1229-36.
27. Greenwald GI, Tashkin DP, Gong H, et al. Longitudinal changes in lung function and respiratory symptoms in progressive systemic sclerosis. Prospective study. Am J Med. 1987;83:83-92. doi: 10.1016/0002-9343(87)90501-8
28. Khanna D, Chi-Hong Tseng, Farmani N, et al. Clinical course of lung physiology in patients with scleroderma and interstitial lung disease: Analysis of the Scleroderma Lung Study Placebo Group. Arthritis Rheum. 2011;63(10):3078-85. doi: 10.1002/art.30467
29. Assassi S, Sharif R, Lasky RE, et al. Predictors of interstitial lung disease in early systemic sclerosis: a prospective longitudinal study of the GENISOS cohort. Arthritis Res Ther. 2010;12:R166. doi: 10.1186/ar3125
Assassi S, Sharif R, Lasky RE, et al. Predictors of interstitial lung disease in early systemic sclerosis: a prospective longitudinal study of the GENISOS cohort. Arthritis Res Ther. 2010;12:R166. doi: 10.1186/ar3125
30. Gilson M, Zerkak D, Wipff J, et al. Prognostic factors for lung function in systemic sclerosis: prospective study of 105 cases. Eur Respir J. 2010 Jan;35(1):112-7. doi: 10.1183/09031936.00060209
31. Plastiras SC, Karadimitrakis SP, Ziakas PD, et al. Scleroderma lung: initial forced vital capacity as predictor of pulmonary function decline. Arthritis Rheum. 2006;55(4):598-602. doi: 10.1002/art.22099
32. Au K, Khanna D, Clements PJ, et al. Current concepts in diseasemodifying therapy for systemic sclerosis-associated interstitial lung disease: lessons from clinical trials.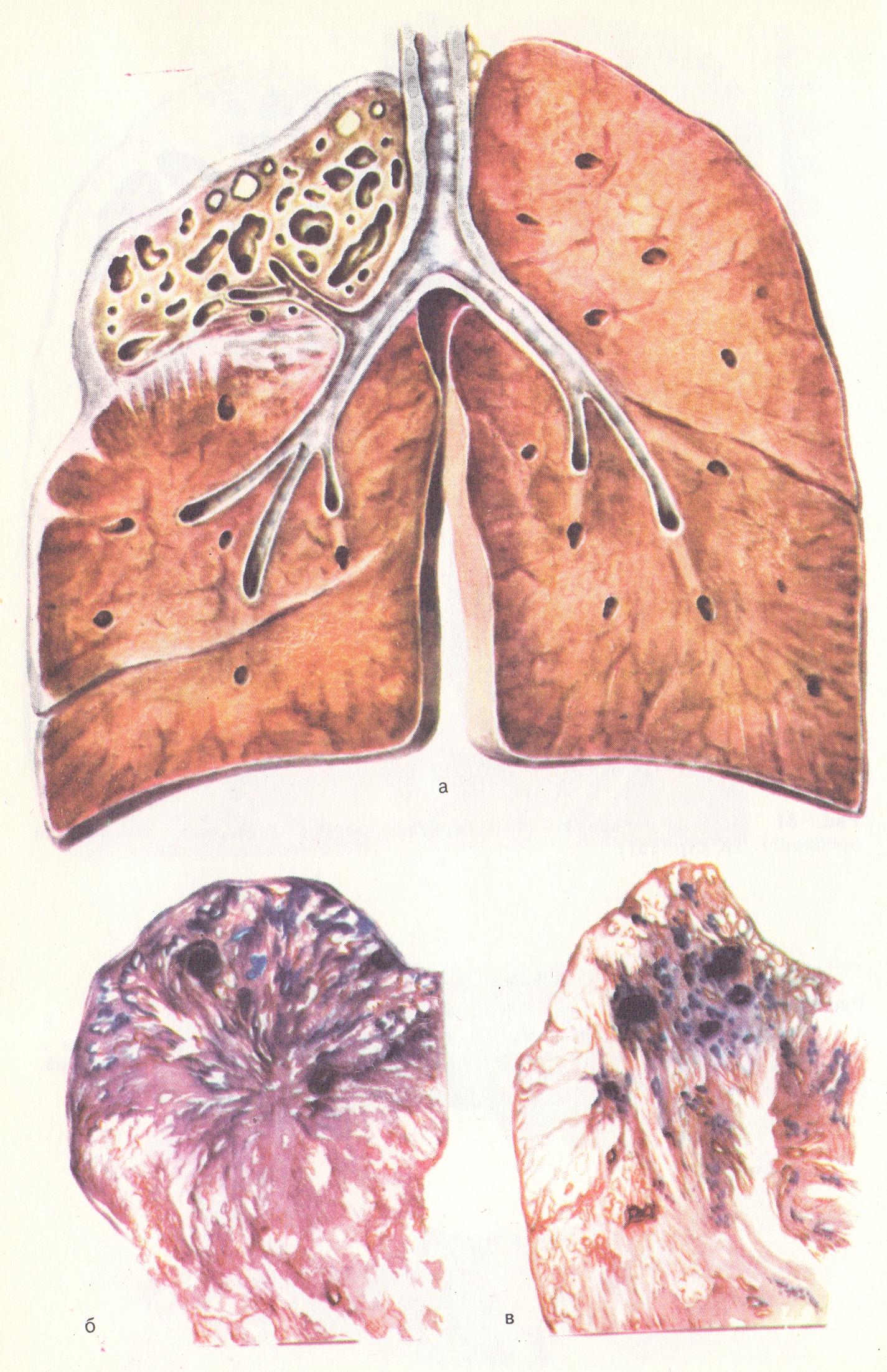 Curr Rheumatol Rep. 2009;11(2):111-9. doi: 10.1007/s11926-009-0016-2
Curr Rheumatol Rep. 2009;11(2):111-9. doi: 10.1007/s11926-009-0016-2
33. Kowal-Bielecka O, Landewe R, Avouac J, et al. EULAR recommendations for the treatment of systemic sclerosis: a report from the EULAR Scleroderma Trials and Research group (EUSTAR). Ann Rheum Dis. 2009;8(5):620-8. doi: 10.1136/ard.2008.096677
34. Khanna D, Denton CP, Jahreis A, et al. Safety and efficacy of subcutaneous tocilizumab in adults with systemic sclerosis (faSScinate): a phase 2, randomised, controlled trial. Lancet. 2016 May 5. pii: S0140-6736(16)00232-4. doi: 10.1016/S0140-6736(16)00232-4 [Epub ahead of print].
35. Ананьева ЛП, Соловьев СК, Бекетова ТВ и др. Анти-В-клеточная терапия при иммуновоспалительных ревматических заболеваниях: эффективность и переносимость у 229 больных. Научно-практическая ревматология. 2014;52(5):495-506 [Ananieva LP, Soloviyov SK, Beketova TV, et al. Anti-B-cell therapy at immune inflammatory rheumatic diseases: efficacy and tolerability in 229 patients. Nauchno-Prakticheskaya Revmatologiya = Rheumatology Science and Practice. 2014;52(5):495-506(In Russ.)]. doi: 10.14412/1995-4484-2014-495-506
Научно-практическая ревматология. 2014;52(5):495-506 [Ananieva LP, Soloviyov SK, Beketova TV, et al. Anti-B-cell therapy at immune inflammatory rheumatic diseases: efficacy and tolerability in 229 patients. Nauchno-Prakticheskaya Revmatologiya = Rheumatology Science and Practice. 2014;52(5):495-506(In Russ.)]. doi: 10.14412/1995-4484-2014-495-506
Пневмония: Причины пневмонии,Симптомы пневмонии,Диагностика пневмонии
Многие сомневаются, заразна ли пневмония. Воспаление легких может быть заразно при тяжелых видах заболевания, вызванных туберкулезом, клебсиеллой, микоплазмой и другими. Пневмония может передаваться воздушно-капельным путем от человека к человеку. Чаще всего пневмонией заражаются медработники, имеющие длительный контакт с пациентами. Такой вид заболевания протекает долгое время и с осложнениями, назначается комплексное лечение.
Пневмония у детей возникает чаще всего в грудном возрасте и довольно опасна, так как иммунитет ребенка еще не окреп и подвержен простудным заболеваниям. От пневмонии ежегодно умирает 20% малышей в возрасте до 5 лет. Она дает осложнения на весь организм, приводящим к инвалидности и хроническим болезням. Не каждый врач может обнаружить воспаление легких у ребенка и услышать характерные хрипы. Диагностика довольно трудна в таком возрасте. В отличие от пневмонии у взрослого может трудно поддаваться лечению.
От пневмонии ежегодно умирает 20% малышей в возрасте до 5 лет. Она дает осложнения на весь организм, приводящим к инвалидности и хроническим болезням. Не каждый врач может обнаружить воспаление легких у ребенка и услышать характерные хрипы. Диагностика довольно трудна в таком возрасте. В отличие от пневмонии у взрослого может трудно поддаваться лечению.
- Атипичная — при таком типе заболевание вызвано опасными микробами: микоплазма, клебсиелла, легионелла и хламидии. Такой вид пневмонии передается от человека к человеку.
- Типичная — часто встречающийся вид воспаления легких, проявляется в большинстве случаев у взрослого человека. Заболевание вызывают пневмококки, гемофильная палочка, стафилококки и другие.
- Аспирационная — чаще встречается у детей, возникает из-за бактерий инородных тел в дыхательных путях. Это могут быть кусочки пищи или другие предметы.

- Вирусная — возникает в основном в детском возрасте из-за различных вирусов.
- Двухсторонняя — заболевание, при котором воспаление поражает оба легких.
- Правосторонняя и левосторонняя — воспалительный процесс поражает правое или левое легкое.
- Прикорневая — при таком виде пневмонии воспаление возникает в месте легочного корня.
- Очаговая — воспалительный процесс распространяется на небольшой участок легкого.
В зависимости от степени тяжести болезни выделяют легкую, средне тяжелую и тяжелую формы пневмонии. Врач определяет уровень тяжести, исходя из выраженности признаков и объемов легочной ткани, подверженных влиянию.
Причины пневмонииВоспаление легких может возникать из-за различных микроорганизмов, находящихся на слизистой оболочке носа, рта и горла. Попадая глубоко в дыхательные пути, вирусы провоцируют возникновение пневмонии. При пониженном иммунитете процесс распространяется на новые ткани легких и заболевание становится более тяжелым. Чаще всего пневмонию может вызывать клебсиелла и пневмококки. Они поражают ткани легкого, вызывая воспалительный процесс.
Чаще всего пневмонию может вызывать клебсиелла и пневмококки. Они поражают ткани легкого, вызывая воспалительный процесс.
Причинами пневмонии могут быть различные патологические процессы и заболевания:
- простудные и вирусные заболевания;
- различные болезни внутренних органов, сердца, почек, легких;
- пониженный иммунитет;
- продолжительное курение;
- искусственная вентиляция легких;
- общий наркоз при операциях;
- пожилой возраст;
- различные опухолевые процессы в организме;
- алкоголизм в течение долгих лет;
- эпилепсия и другие нарушения нервной системы.
- пневмококки, стафилококки;
- гемофильную палочку;
- вирусные организмы;
- клебсиеллу;
- микоплазму, легионеллу, хламидию, формирующих группу атипичных возбудителей;
- пневмоцисты;
- кишечную и синегнойную палочки, энтеробактерии.

Среди основных симптомов пневмонии у взрослого различают кашель, сначала сухой, постоянный, иногда на начальных этапах болезни может проявляться редко. По мере прогрессирования пневмонии кашель становится влажным, с выделениями слизи и гнойной мокроты зеленого цвета. При кашле возникает неприятная боль, отдающая в область груди.
Еще одним признаком пневмонии у взрослого является затяжной период вирусного или простудного заболевания. Вирусное заболевание, как правило, длится не больше недели. Если состояние резко ухудшилось после четырех дней от начала простуды или гриппа, в организме происходит воспалительный процесс легких. Резко повышается температура до 39-40 градусов, а при атипичной пневмонии она может колебаться в пределах 37,1-37,5 градусов.
Воспаление легких подтверждается в том случае, если у человека высокая температура тела, но жаропонижающие препараты не помогают. Возникает боль в груди при дыхании и кашле, глубокий вдох дается нелегко. Приступы кашля и боли при вдохе также относят к симптомам пневмонии. Среди внешних признаков отмечают одышку, бледность лица, слабость всего организма, повышенную потливость, лихорадку и пониженный аппетит.
Приступы кашля и боли при вдохе также относят к симптомам пневмонии. Среди внешних признаков отмечают одышку, бледность лица, слабость всего организма, повышенную потливость, лихорадку и пониженный аппетит.
Отмечается высокая температура от 38 градусов и выше, которая держится больше трех дней, не сбивается жаропонижающими препаратами, у грудных детей наблюдается низкая температура до 37 градусов. Симптомы пневмонии у детей схожи с отравлением: слабость, повышенное потоотделение, плохой аппетит и апатия. Проявляются внешние признаки заболевания такие как: посинение губ и ногтей, бледная кожа лица, выступающие капли пота.
Среди признаков пневмонии у детей отмечают капризное и плаксивое поведение, вялость и апатию, бессонницу, полную потерю аппетита. Может появиться диарея и рвота, у грудных детей — отказ от груди и срыгивание. Начинает першить горло и возникает редкий кашель, потом он становиться сухим и продолжительным, усиливающийся при плаче и кормлении. Со временем кашель становится мокрым, с отхаркиванием слизи.
Со временем кашель становится мокрым, с отхаркиванием слизи.
Для проведения полноценной диагностики пациенту необходимо пройти общий осмотр, проконсультироваться у пульмонолога, провести общее и биохимическое исследование крови, анализ мокрот, рентгенографию и компьютерную томографию области грудной полости, посев и последующее исследование крови, фибробронхоскопию.
Лечение пневмонииПри лечении пневмонии всегда назначаются антибиотики. Для каждого типа заболевания врач подбирает лекарства, которые борются с определенным вирусом. Вместе с антибиотиками пациент принимает в комплексе препараты, разжижающие мокроту, расширяющие бронхи и укрепляющие иммунитет организма. После пройденного курса терапии необходимо восстановить и укрепить дыхательную систему.
Чаще всего пациенты проходят лечение пневмонии в больнице. Назначается постельный режим и покой. Для того, чтобы диагностировать причины заболевания, производится посев мокроты на питательные среды, по мазку увидеть всю картину болезни сложно. Больной принимает антибиотики одного типа, при более тяжелых формах болезни препараты могут комбинировать. Обычно курс лечения длится от 10 дней до двух недель. Если лечение не помогло, назначается другая группа лекарств.
Больной принимает антибиотики одного типа, при более тяжелых формах болезни препараты могут комбинировать. Обычно курс лечения длится от 10 дней до двух недель. Если лечение не помогло, назначается другая группа лекарств.
Лечение пневмонии у детей требует обязательной госпитализации в клинику. Ребенку назначаются антибиотики в зависимости от возраста и тяжести болезни. Чаще всего лекарства вводятся в виде уколов, чтобы лучше усвоились организмом. Процесс лечения детской пневмонии проходит за две-четыре недели, но может быть более длительным и тяжелым. Если у ребенка крепкое здоровье, он выздоравливает через две недели, более ослабленные дети поддаются лечению и восстановлению намного дольше. После терапии назначается курс реабилитационных процедур.
Поиск в аптеках Киева препаратов для лечения пневмонии можно осуществить через наш сайт в специальном каталоге медикаментов.
Осложнения пневмонииВ большинстве случаев пациенты выздоравливают полностью. В некоторых случаях образовывается пневмосклероз локального характера, представляющий собой разрастание соединительной ткани и процесс уплотнения определенных участков легкого. В случае малого очага поражения пневмосклероз можно определить при проведении рентгенографии. Пневмосклероз не оказывает влияния на функционирование легких и клинически не проявляется.
Основные осложнения легочного характера:- воспалительные процессы плевры;
- расплавление ткани легкого с образованием полостей с гнойными массами локализованного характера;
- неограниченный процесс обширного распада ткани легкого, подверженной воспалению;
- отклонение процесса прохождения воздуха сквозь бронхи, которое проявляется через одышку, затруднение дыхания и ощущение недостатка воздуха;
- остро протекающая дыхательная недостаточность.
- шок инфекционно-токсического характера, наиболее тяжелая форма внелегочных осложнений;
- воспаление сердечных мышц и внутренней оболочки сердца;
- воспалительные процессы области тканей и оболочек мозга;
- отклонения психической функциональности;
- снижение количества эритроцитов и гемоглобина в крови.
В меры профилактики пневмонии включают прививки от гриппа. Они создают защиту от пневмококка, который чаще всего вызывает пневмонию. Вакцинация обязательна для маленьких детей, людей в пожилом возрасте после 65 лет, а также для людей с хроническими заболеваниями. Курильщикам нужно обязательно бросить вредную привычку, чтобы защитить свои легкие от заболевания. На вредных производствах работники должны защищать дыхательные пути с помощью повязок или респираторов.
В профилактику пневмонии входит закаливание с малых лет, избежание переохлаждений и опасного солнца, проветривание помещения от пыли и влажная уборка. Следует вовремя лечить простудные и вирусные заболевания, чтобы не допустить хронической формы. Пневмония может возникать у больных с малоподвижным образом жизни, им необходимо делать массаж, проводить лечебную и дыхательную гимнастику, принимать антиагреганты.
Воспаление легких может передаваться воздушно-капельным путем, поэтому нужно ограничивать общение с больными людьми, в периоды вирусных эпидемий не посещать большие скопления людей. Медперсонал, ухаживающий за пациентами, должен соблюдать правила работы: всегда надевать перчатки, дезинфицировать руки после контакта, носить марлевые повязки, соблюдать расстояние между собой и пациентом. Заразные пациенты помещаются в отдельные комнаты, изолированные друг от друга.
Профилактика пневмонии у детей важна уже с первых лет жизни. Первые полгода ребенку необходимо питание исключительно грудным молоком, чтобы укрепить иммунитет и укрепить общее состояние организма. В нем содержатся незаменимые аминокислоты и вещества, которых нет в искусственном питании. В детском возрасте можно начинать поэтапное закаливание, заниматься гимнастикой и больше бывать на свежем воздухе. Комната ребенка должна хорошо проветриваться, особенно перед сном, регулярно очищаться от пыли и грязи. В доме не должно быть сырости, так как она является одним из опасных факторов развития пневмонии.
Ученые установили, что цинк может снизить риск возникновения пневмонии у детей. Продукты, содержащие цинк — красное мясо, бобовые, морепродукты, злаки. Цинк можно принимать в виде специальных пищевых добавок. Исследования показали, что при введении данного минерала в питание детей частота пневмонии снизилась. Рекомендуемая норма цинка в день для новорожденных составляет 5 миллиграммов в день, для детей от одного года до четырех лет составляет 10 миллиграммов. Принимать минералы самостоятельно не рекомендуется без согласования с детским врачом.
Боковой амиотрофический склероз | Официальный сайт Научного центра неврологии
Боковой амиотрофический склероз (БАС) – прогрессирующее заболевания нервной системы, при котором поражаются моторные (двигательные) нервные клетки в коре головного мозга и спинном мозге. Заболевание относится к группе нейродегенеративных болезней, в состав которой также входят такие широко распространённые и известные заболевания, как болезнь Паркинсона и болезнь Альцгеймера.ФОРМА записи на приём к специалисту…
До настоящего времени точные причины болезни продолжают изучаться. Примерно у каждого двадцатого пациента болезнь имеет семейный характер и связана с мутациями (поломками) определённых генов, число которых постоянно увеличивается и составляет в настоящее время несколько десятков. Определённую роль в развитии БАС могут иметь и факторы внешней среды.
Заболевание проявляется такими симптомами как слабость мышц рук и ног, уменьшение объёма (похудание) мышц, непроизвольные мышечные подёргивания, скованность и болезненные спазмы в мышцах, нарушения глотания (например, поперхивание) и речи (нечёткость, ощущение каши во рту). По мере прогрессирования заболевания поражаются также нейроны, обеспечивающие дыхание, вследствие чего возникает одышка.
Диагностика заболевания должна проводиться только квалифицированным специалистом, поскольку существует большое количество заболеваний, способных «имитировать» клинические проявления БАС. Поскольку в настоящее время не существует исследования, способного на 100% подтвердить наличие БАС, диагноз ставится только после исключения всех других заболеваний. Обследование больного с подозрением на БАС, помимо неврологического осмотра, включает проведение МРТ головного мозга, позвоночника и спинного мозга, электронейромиографию (исследование проведения возбуждения по нервам и состояния мышц с помощью специальных электродов), транскраниальную магнитную стимуляцию, некоторые специальные исследования сыворотки крови и спинномозговой жидкости, а также другие методы.
До настоящего времени не существует способа лечения, способного остановить или замедлить прогрессирование патологического процесса при БАС. Рилузол — единственный лекарственный препарат, показавший некоторую эффективность при этом заболевании, однако в России он не зарегистрирован. Во всём мире, в том числе и в Научном центре неврологии, проводятся исследования новых методов лечения этого заболевания.
Несмотря на отсутствие эффективного лечения, все симптомы БАС в той или иной степени поддаются коррекции. Наибольшее значение имеет коррекция нарушений глотания и дыхания, так как они представляют непосредственную угрозу для жизни.
- Для лечения пациентов с нарушениями глотания наиболее часто используется установление гастростомы – специальной трубки, позволяющей вводить пищу непосредственно в желудок, реже проводится установка назогастрального зонда или переход на парентеральное питание. Обеспечение полноценного питания – крайне важная, и, главное, решаемая проблема при БАС. Большое значение также имеют контроль слюноотделения.
- Для решения проблемы с дыханием могут использоваться такие методы как неинвазивная или инвазивная вентиляция лёгких, стимуляция диафрагмы. Показано, что обеспечение адекватного дыхания может продлять жизнь больных.
- Такие проблемы, как мышечные спазмы, слюнотечение, болевой синдром, депрессия и многие другие могут быть решены с помощью назначения соответствующего симптоматического лечения, включающего специальные лекарственные препараты или методы физиотерапии. Большое значение на всех этапах заболевания, от постановки диагноза до финальных стадий, имеет психологическая поддержка больного и членов его семьи.
Если у вас или вашего близкого диагностирован БАС, но вы не проходили генетического тестирования, то полный анализ гена SOD1 можно провести в:
Более подробная информация о БАС и других формах болезни двигательного нейрона доступна на сайте als-info.ru
ФОРМА записи на приём к специалисту…
Легочный фиброз — Диагностика и лечение
Диагностика
Чтобы диагностировать ваше состояние, ваш врач может изучить ваш медицинский и семейный анамнез, обсудить ваши признаки и симптомы, проанализировать любое воздействие пыли, газов и химикатов, а также провести физический осмотр. Во время медицинского осмотра врач с помощью стетоскопа внимательно выслушает ваши легкие, пока вы дышите. Он или она может также предложить один или несколько из следующих тестов.
Визуальные исследования
- Рентген грудной клетки. Рентген грудной клетки показывает изображения вашей грудной клетки. Это может показать типичную для легочного фиброза рубцовую ткань, и это может быть полезно для наблюдения за течением болезни и лечения. Однако иногда рентген грудной клетки может быть нормальным, и могут потребоваться дополнительные тесты, чтобы объяснить вашу одышку.
- Компьютерная томография (КТ). КТ-сканеры используют компьютер для комбинирования рентгеновских изображений, полученных под разными углами, для получения изображений поперечного сечения внутренних структур тела.КТ высокого разрешения может быть особенно полезна для определения степени повреждения легких, вызванного легочным фиброзом. Также некоторые виды фиброза имеют характерные закономерности.
- Эхокардиограмма. Эхокардиограмма использует звуковые волны для визуализации сердца. Он может создавать неподвижные изображения структур вашего сердца, а также видео, показывающие, как работает ваше сердце. Этот тест позволяет оценить давление в правой части сердца.
Тестирование функции легких
- Тестирование функции легких. Может быть проведено несколько типов тестов функции легких. В тесте, называемом спирометрией, вы быстро и с силой выдыхаете через трубку, подключенную к аппарату. Аппарат измеряет, сколько воздуха могут удерживать ваши легкие и как быстро вы можете вводить и выводить воздух из легких. Для измерения объема легких и диффузионной способности могут проводиться другие тесты.
- Пульсоксиметрия. В этом простом тесте используется небольшое устройство, помещенное на один из ваших пальцев, для измерения насыщения крови кислородом.Оксиметрия может служить способом наблюдения за течением болезни.
- Тест с физической нагрузкой. Тест с физической нагрузкой на беговой дорожке или велотренажере можно использовать для контроля функции легких, когда вы активны.
- Анализ газов артериальной крови. В этом тесте ваш врач исследует образец вашей крови, обычно взятой из артерии запястья. Затем измеряются уровни кислорода и углекислого газа в образце.
Образец ткани (биопсия)
Если другие тесты не диагностировали состояние, врачам может потребоваться удалить небольшое количество легочной ткани (биопсия).Затем биопсия исследуется в лаборатории для диагностики фиброза легких или исключения других состояний. Образец ткани можно получить одним из следующих способов:
Бронхоскопия. В этой процедуре ваш врач берет очень маленькие образцы тканей — обычно не больше, чем острие булавки — с помощью небольшой гибкой трубки (бронхоскопа), которая проходит через ваш рот или нос в легкие. Образцы тканей иногда слишком малы для точного диагноза.Биопсия также может использоваться для исключения других состояний.
Риски бронхоскопии обычно незначительны и могут включать временную боль в горле или дискомфорт в носу от прохождения бронхоскопа. Однако серьезные осложнения могут включать кровотечение или сдутое легкое.
Во время бронхоскопии ваш врач может провести дополнительную процедуру, называемую бронхоальвеолярным лаважем. В этой процедуре ваш врач вводит соленую воду через бронхоскоп в часть вашего легкого, а затем немедленно отсасывает ее.Извлеченный раствор содержит клетки из ваших воздушных мешков.
Хотя при бронхоальвеолярном лаваже исследуется большая площадь легкого, чем при других процедурах, он может не предоставить достаточно информации для диагностики легочного фиброза. Его также можно использовать для исключения других условий.
Хирургическая биопсия. Хотя хирургическая биопсия более инвазивна и имеет потенциальные осложнения, она может быть единственным способом получить достаточно большой образец ткани для постановки точного диагноза.Эта процедура может выполняться как минимально инвазивная хирургия, называемая торакоскопической хирургией с видеосвязью (VATS), или как открытая операция (торакотомия).
Во время VATS ваш хирург вводит хирургические инструменты и небольшую камеру через два или три небольших разреза между вашими ребрами. Камера позволяет вашему хирургу наблюдать за вашими легкими на видеомониторе, одновременно отбирая образцы тканей из легких. Эта процедура проводится после того, как вам сделали общий наркоз, поэтому во время процедуры вы будете спать.
Во время открытой операции (торакотомия) хирург извлекает образец легкого через разрез в груди между ребрами. Процедура проводится после того, как вам сделают общий наркоз.
Анализы крови
Врачи также могут назначить анализы крови для оценки вашей функции печени и почек, а также для проверки и исключения других заболеваний.
Дополнительная информация
Показать дополнительную информациюЛечение
Рубцевание легких, возникающее при фиброзе легких, невозможно обратить, и ни одно текущее лечение не доказало свою эффективность в остановке прогрессирования заболевания.Некоторые методы лечения могут временно улучшить симптомы или замедлить прогрессирование заболевания. Другие могут помочь улучшить качество жизни. Врачи оценит тяжесть вашего состояния, чтобы определить наиболее подходящее лечение.
Лекарства
Ваш врач может порекомендовать новые лекарства, включая пирфенидон (Эсбриет) и нинтеданиб (Офев). Эти лекарства могут помочь замедлить прогрессирование идиопатического фиброза легких. Оба препарата были одобрены Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA).Дополнительные лекарства и новые формы этих лекарств разрабатываются, но еще не одобрены Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA).
Нинтеданиб может вызывать такие побочные эффекты, как диарея и тошнота. Побочные эффекты пирфенидона включают сыпь, тошноту и диарею.
Исследователи продолжают изучать препараты для лечения фиброза легких.
Врачи могут порекомендовать антикислотные препараты для лечения гастроэзофагеальной рефлюксной болезни (ГЭРБ), состояния пищеварения, которое обычно возникает у людей с идиопатическим фиброзом легких.
Кислородная терапия
Использование кислорода не может остановить повреждение легких, но может:
- Облегчить дыхание и упражнения
- Предотвратить или уменьшить осложнения, связанные с низким уровнем кислорода в крови
- Снизьте артериальное давление в правой части сердца
- Улучшает сон и улучшает самочувствие
Вы можете получать кислород во время сна или физических упражнений, хотя некоторые люди могут использовать его постоянно.Некоторые люди носят с собой баллончик с кислородом, что делает их более мобильными.
Легочная реабилитация
Легочная реабилитация может помочь вам справиться с симптомами и улучшить ваше повседневное функционирование. В программах легочной реабилитации основное внимание уделяется:
- Физические упражнения для повышения выносливости
- Дыхательные техники, повышающие эффективность легких
- Консультации по питанию
- Консультации и поддержка
- Информация о вашем состоянии
Трансплантация легких
Трансплантация легких может быть вариантом для людей с легочным фиброзом.Пересадка легкого может улучшить качество вашей жизни и продлить жизнь. Однако трансплантация легкого может вызвать такие осложнения, как отторжение и инфекция. Ваш врач может обсудить с вами, подходит ли трансплантация легких для вашего состояния.
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
Активное участие в собственном лечении и поддержание максимально возможного здоровья необходимы для жизни с легочным фиброзом. По этой причине важно:
Бросьте курить. Если у вас заболевание легких, очень важно бросить курить. Поговорите со своим врачом о вариантах отказа от курения, включая программы отказа от курения, в которых используются различные проверенные методы, помогающие людям бросить курить.А поскольку пассивное курение может нанести вред вашим легким, избегайте присутствия курящих людей.
Ешьте хорошо. Люди с заболеваниями легких могут похудеть как из-за неудобства в еде, так и из-за дополнительной энергии, необходимой для дыхания. Тем не менее, необходима диета, богатая питательными веществами и содержащая достаточное количество калорий. Старайтесь чаще есть небольшими порциями в течение дня.
Старайтесь есть разнообразные фрукты и овощи, цельнозерновые, нежирные или обезжиренные молочные продукты и нежирное мясо.Избегайте трансжиров и насыщенных жиров, слишком большого количества соли и добавленных сахаров. Диетолог может дать вам дополнительные рекомендации по здоровому питанию.
- Двигайтесь. Регулярные упражнения могут помочь вам сохранить функцию легких и справиться со стрессом. Старайтесь включать в свой распорядок дня физическую активность, например ходьбу или езду на велосипеде. Поговорите со своим врачом о том, какие занятия могут вам подойти. Если вам со временем требуется помощь в передвижении, например, инвалидное кресло, поищите занятия или хобби, которыми вы можете заниматься, не требуя ходьбы.
- Найдите время для отдыха. Обязательно достаточно отдыхайте. Выделив время для отдыха, вы получите больше энергии и справитесь со стрессом, связанным с вашим состоянием.
- Сделайте прививку. Респираторные инфекции могут ухудшить симптомы фиброза легких. Убедитесь, что вы получили вакцину от пневмонии и ежегодную прививку от гриппа. Важно, чтобы члены вашей семьи также были вакцинированы. Старайтесь избегать скопления людей во время сезона гриппа.
- Следуйте своему плану лечения. Вам потребуется постоянное лечение у врача.Следуйте инструкциям врача, принимайте лекарства в соответствии с предписаниями и при необходимости корректируйте свою диету и упражнения. Посещайте все приемы к врачу.
Помощь и поддержка
Фиброз легких — хроническое прогрессирующее заболевание, что означает, что оно со временем ухудшается. Узнав больше о болезни, вы и ваша семья сможете справиться с ней. Посещение легочной реабилитации может помочь вам справиться с симптомами и улучшить повседневную жизнь.
Легочный фиброз может вызывать страх и стресс.Проводите время с семьей и друзьями и расскажите им, как они могут поддержать вас и помочь. Поговорите со своим врачом о своем состоянии и о том, как вы себя чувствуете. Если вы в депрессии, ваш врач может порекомендовать вам обратиться к специалисту по психическому здоровью.
Может оказаться полезным участие в группе поддержки людей с фиброзом легких. Это может помочь поговорить с другими людьми, у которых были похожие симптомы или лечение, и обсудить стратегии выживания.
По мере того, как ваше состояние прогрессирует, ваш врач может посоветовать вам и вашей семье обсудить вопросы, связанные с окончанием жизни, и спланировать предварительные указания.
Подготовка к приему
Если ваш лечащий врач подозревает серьезную проблему с легкими, вас, скорее всего, направят к пульмонологу, врачу, который специализируется на заболеваниях легких.
Что вы можете сделать
Перед встречей вы можете написать список, который отвечает на следующие вопросы:
- Каковы ваши симптомы и когда они появились?
- Получаете ли вы лечение от других заболеваний?
- Какие лекарства и добавки вы принимали за последние пять лет?
- Вы курите? Если да, то сколько и как долго?
- Какими занятиями вы когда-либо занимались, пусть даже всего на несколько месяцев?
- Есть ли у кого-либо из членов вашей семьи какое-либо хроническое заболевание легких?
- Получали ли вы когда-нибудь химиотерапию или лучевую терапию от рака?
- Есть ли у вас какие-либо другие заболевания, особенно артрит?
Вы также можете попросить друга или члена семьи сопровождать вас на прием.Легочный фиброз — серьезное и сложное заболевание. Друг или член семьи могут оказать эмоциональную поддержку и помочь запомнить информацию, которую вы могли забыть или упустить. Можно делать заметки.
Легочный фиброз — Лечение в клинике Мэйо
Лечение легочного фиброза в клинике Мэйо
Ваша бригада по уходу в клинике Мэйо
Коллективное сотрудничествоВрачи клиники Мэйо сотрудничают и обсуждают помощь людям с фиброзом легких.
ВрачиMayo Clinic с широким спектром специальностей сотрудничают как многопрофильная команда для оказания скоординированной и комплексной помощи. Врачи, прошедшие подготовку в области заболеваний легких (легочная медицина), состояний пищеварения (гастроэнтерология), заболеваний суставов и соединительной ткани (ревматология), трансплантации легких, хирургии грудной клетки (торакальная хирургия), лабораторной медицины и патологии, а также визуализации грудной клетки (торакальная радиология) могут быть участвует в вашем уходе.
Такой совместный подход часто позволяет врачам оценить ваше состояние и разработать план лечения в течение нескольких дней.
Расширенная диагностика и лечение
Врачи клиники Мэйо имеют доступ к нескольким тестам, которые могут использоваться для диагностики легочного фиброза, включая исследование функции легких, биопсию легких и визуализацию. Врачи Мэйо, прошедшие подготовку во многих областях, работают вместе, чтобы оценить ваше состояние и выбрать наиболее подходящее лечение.
Врачи клиники Мэйо исследуют и используют новые методы лечения фиброза легких и связанных с ним состояний.Врачи клиники Майо предлагают два новых препарата для лечения идиопатического фиброза легких, включая пирфенидон и нинтеданиб. Эти лекарства могут помочь замедлить прогрессирование идиопатического фиброза легких. Оба препарата были одобрены Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов.
ВрачиMayo в кампусах Mayo Clinic в Аризоне и Флориде могут также использовать новые методы лечения для лечения суставных и соединительнотканных (ревматологических) состояний, таких как ревматоидный артрит, которые могут повлиять на состояние легких и привести к фиброзу легких или другим заболеваниям легких.
ВрачиMayo Clinic могут порекомендовать пересадку легких людям с легочным фиброзом, которые могут быть кандидатами. Трансплантация легких доступна в кампусах клиники Мэйо в Аризоне, Флориде и Миннесоте. Врачи Центра трансплантологии имеют обширный опыт в оценке и лечении людей, которым может потребоваться пересадка легких, а хирурги имеют опыт проведения операций по пересадке легких.
Mayo Clinic также предлагает программы легочной реабилитации для людей с легочным фиброзом в каждом кампусе Mayo Clinic.Легочная реабилитация может помочь вам справиться с симптомами и улучшить вашу повседневную жизнь.
Индивидуальный подход
Обсуждение медицинской помощиВрач клиники Мэйо обсуждает лечение легочного фиброза с человеком.
Врачи клиники Мэйо заботятся о вас как о целостном человеке. Врачи найдут время, чтобы познакомиться с вами и работать с вами, чтобы предоставить именно то, что вам нужно. Врачи обсудят с вами ваше состояние и разработают для вас соответствующий план лечения.
Опыт клиники Майо и истории пациентов
Наши пациенты говорят нам, что качество их взаимодействия, наше внимание к деталям и эффективность их посещений означают такое медицинское обслуживание, которого они никогда не получали. Посмотрите истории довольных пациентов клиники Мэйо.
Знания и рейтинги
Знания и опыт
Врачи клиники Мэйо обладают опытом и знаниями в области оценки и лечения людей с фиброзом легких и многими другими заболеваниями легких.Врачи клиники Майо ежегодно обследуют и лечат более 12 000 человек со всеми формами легочного фиброза.
Совместная работа по оказанию помощиВрачи клиники Мэйо работают вместе, чтобы оказать помощь людям с фиброзом легких.
Исследования и технологии
Специалисты по легочным заболеваниям Mayo проводят исследования причин, диагностических тестов и вариантов лечения фиброза легких, а также участвуют в клинических испытаниях. Вы можете иметь право участвовать в испытании нового лечения, включая клинические испытания, проводимые в клинике Мэйо.
Исследователи Mayo в кампусах Mayo Clinic в Аризоне и Флориде используют новый инструмент, называемый конфокальной лазерной эндомикроскопией на основе зонда (pCLE), для оценки заболеваний легких и связанных с ними расстройств. В ПКЛЭ врачи используют небольшую гибкую трубку (бронхоскоп), которую вводят через рот или нос в легкие. Крошечный проволочный зонд с микроскопом на конце проводится через бронхоскоп к вашим легким.
Датчик использует лазерную визуализацию для получения движущихся изображений ваших легких в реальном времени.Исследователи из кампусов клиники Мэйо в Аризоне и Флориде изучают возможность использования этого теста для просмотра живых изображений структуры легких, включая клетки легких, а также для исследования легких на предмет каких-либо признаков опухолей.
Исследования в тестах визуализации ИсследователиMayo Clinic могут использовать новый инструмент, называемый конфокальной лазерной эндомикроскопией на основе зонда (pCLE), для оценки заболеваний легких и связанных с ними расстройств.
Расположение, поездки и проживание
Mayo Clinic имеет крупные кампусы в Фениксе и Скоттсдейле, штат Аризона; Джексонвилл, Флорида; и Рочестер, Миннесота.Система здравоохранения клиники Мэйо имеет десятки отделений в нескольких штатах.
Для получения дополнительной информации о посещении клиники Мэйо выберите свое местоположение ниже:
Расходы и страхование
Mayo Clinic работает с сотнями страховых компаний и является поставщиком услуг внутри сети для миллионов людей.
В большинстве случаев клиника Мэйо не требует направления к врачу. Некоторые страховщики требуют направления или могут иметь дополнительные требования для определенного медицинского обслуживания.Приоритет всех посещений определяется медицинской потребностью.
Узнайте больше о приемах в клинику Мэйо.
Пожалуйста, свяжитесь со своей страховой компанией, чтобы подтвердить медицинское страхование и получить необходимое разрешение до вашего визита. Часто номер службы поддержки вашего страховщика напечатан на обратной стороне вашей страховой карты.
Дополнительная информация о выставлении счетов и страховании:
Клиника Майо в Аризоне, Флориде и Миннесоте
Система здравоохранения клиники Мэйо
Идиопатический фиброз легких: симптомы, диагностика и лечение
Что такое идиопатический фиброз легких (IPF)?
Идиопатический фиброз легких (IPF) — серьезное заболевание легких.Когда вы вдыхаете, кислород проходит через крошечные воздушные мешочки в легких и попадает в кровоток. Оттуда он попадает в ваши органы. IPF вызывает разрастание рубцовой ткани в легких и затрудняет дыхание. Со временем становится только хуже.
Рубцовая ткань IPF толстая, как шрамы, которые остаются на коже после пореза. Он замедляет поступление кислорода из легких в кровь, что может помешать вашему организму работать должным образом.
Нет лекарства от IPF. У большинства людей симптомы не проходят, но лечение может замедлить повреждение легких.Мировоззрение у всех разное. Некоторым людям быстро становится хуже, в то время как другие могут жить 10 и более лет после постановки диагноза. Существуют методы лечения, которые помогут вам легче дышать и помогут справиться с симптомами. Возможно, вам удастся пересадить легкое.
Симптомы идиопатического легочного фиброза
Идиопатический легочный фиброз может продолжаться долгое время, не замечая никаких симптомов. Спустя много лет рубцы в легких усугубляются, и у вас может появиться:
- Сухой, отрывистый кашель, который не проходит
- Боль или стеснение в груди
- Отек ног
- Потеря аппетита
- Одышка дыхание, особенно когда вы ходите или занимаетесь другими делами
К другим симптомам ИЛФ относятся:
- Чувство большей усталости, чем обычно
- Боль в суставах и мышцах
- Снижение веса без попытки
- Клубы, когда кончики ваших пальцев и пальцы ног становятся шире
Причины и факторы риска идиопатического фиброза легких
Некоторые люди заболевают фиброзом легких, когда подвергаются воздействию таких факторов, как загрязнение окружающей среды, определенные лекарства или инфекция.Но врачи не знают, что вызывает IPF. Вот что значит идиопатический.
Некоторые факторы риска могут повысить вероятность получения IPF:
- Возраст. Почти всем, у кого диагностирован ИЛФ, больше 50 лет.
- Вдыхание деревянной или металлической пыли на работе или дома
- Пол. Около 75% людей с диагнозом ИЛФ — мужчины.
- Генетика. До 20% людей с ИЛФ имеют члена семьи с аналогичным заболеванием легких.
- Заболевание кислотным рефлюксом
- Курение сигарет
Диагноз идиопатического легочного фиброза
IPF трудно отличить от других заболеваний легких, потому что у него много схожих признаков.Для постановки правильного диагноза может потребоваться время и множество посещений врача. Если у вас проблемы с дыханием, которое не проходит, вам, вероятно, нужно обратиться к пульмонологу, врачу, который лечит проблемы с легкими.
Врач послушает ваши легкие с помощью стетоскопа. Они могут задавать такие вопросы, как:
- Как давно вы так себя чувствуете?
- Вы когда-нибудь курили?
- Вы работаете с химическими веществами на работе или дома? Какие?
- Был ли у кого-нибудь в вашей семье диагноз ИЛФ?
- Есть ли у вас другие заболевания?
- Говорили ли вам когда-нибудь, что у вас вирус Эпштейна-Барра, грипп A, гепатит C или ВИЧ?
Врач также даст вам один или несколько из этих тестов:
- Рентген грудной клетки. Он использует радиацию в малых дозах, чтобы делать снимки ваших органов.
- Нагрузочный тест. Вы ходите по беговой дорожке или ездите на велотренажере, а кто-то проверяет уровень кислорода в вашей крови с помощью зонда на кончике пальца или на лбу.
- КТ грудной клетки высокого разрешения. Этот мощный рентгеновский снимок делает подробные снимки ваших легких. Это может помочь выяснить, насколько серьезна ваша IPF и, возможно, чем она вызвана.
- Биопсия. Врач удаляет небольшие кусочки ткани легких и рассматривает их под микроскопом.Это можно сделать хирургическим путем или с помощью гибкой трубки, заполненной небольшой камерой, которая смотрит вниз по горлу и в легкие. Подход с использованием гибкой трубки называется бронхоскопией. Во время бронхоскопии врач промывает легкие жидкостью и удаляет клетки для их изучения. Обычно это происходит в больнице, и вы засыпаете.
- Пульсоксиметрия и анализ газов артериальной крови. Они измеряют количество кислорода в крови.
- Спирометрия. Вы дует изо всех сил в мундштук, прикрепленный к устройству, называемому спирометром. Он измеряет, насколько хорошо работают ваши легкие, показывая, сколько воздуха вы можете выдохнуть.
Вопросы для врача
Вы можете спросить:
- Как узнать, что у меня IPF?
- Мне нужно больше тестов?
- Нужно ли мне обращаться к другим врачам?
- Какие методы лечения могут мне помочь?
- Что они заставят меня чувствовать?
- Сразу что-нибудь поможет мне лучше дышать?
- Есть ли какие-нибудь клинические испытания, которые подойдут мне?
- Как часто я должен вас видеть?
- Потребуется ли мне трансплантация легких?
- Получат ли мои дети IPF?
Лечение идиопатического фиброза легких
Лечение идиопатического фиброза легких не излечит болезнь, но может облегчить вам дыхание.Некоторые могут препятствовать быстрому ухудшению состояния легких. Ваш врач может посоветовать:
- Лекарство. Два препарата, нинтеданиб (Офев) и пирфенидон (Эсбриет), одобрены для лечения ИЛФ. Ученые все еще выясняют, как именно они действуют в легких, но они знают, что эти методы лечения могут замедлить образование рубцов и повреждений легких. Кортикостероиды могут облегчить воспаление легких у некоторых людей во время обострения болезни.
- Кислородная терапия. Вы вдыхаете кислород через маску или зубцы, которые входят в ваш нос.Он повышает уровень кислорода в крови, поэтому у вас меньше одышки и вы можете быть более активными. Нужен ли вам кислород, зависит от того, насколько серьезно ваше состояние. Некоторым людям с ИЛФ он нужен только тогда, когда они спят или занимаются спортом. Другим он нужен 24 часа в сутки.
- Легочная реабилитация. Вы работаете с командой врачей, медсестер и терапевтов над способами управления своими симптомами. Вы можете сосредоточиться на упражнениях, здоровом питании, релаксации, снятии стресса и способах экономии энергии.Вы можете посетить больницу для прохождения программы реабилитации или пройти ее дома.
Трансплантация легких для IPF
Некоторым людям с IPF может быть сделана трансплантация легких. Врачи обычно рекомендуют его, если ваша IPF тяжелая или быстро ухудшается. Получение нового легкого или легких может помочь вам прожить дольше, но это серьезная операция.
Если вы соответствуете критериям трансплантации легкого, ваш врач внесет вас в список ожидания легкого от донора. После трансплантации вы можете находиться в больнице 3 недели или дольше.Вам нужно будет всю оставшуюся жизнь принимать лекарства, которые не позволят вашему телу отвергнуть новое легкое. У вас также будут обычные тесты, чтобы увидеть, насколько хорошо работают ваши легкие, и регулярная физиотерапия.
Продолжение
Если вы думаете о пересадке легких, вам понадобится эмоциональная поддержка со стороны семьи и друзей. Группы поддержки могут помочь вам, связав вас с людьми, которые также перенесли или перенесли трансплантацию. Спросите своего врача о программах, которые могут помочь объяснить, чего ожидать до и после операции.
Ученые также изучают новые методы лечения IPF в клинических испытаниях. В ходе этих испытаний тестируются новые лекарства, чтобы узнать, безопасны ли они и работают ли они. Часто это способ попробовать новое лекарство, доступное не каждому. Ваш врач может сказать вам, может ли одно из этих испытаний быть полезным для вас.
Жизнь с идиопатическим фиброзом легких
Идиопатический фиброз легких — серьезное заболевание. Это окажет большое влияние на вашу жизнь и ваших близких. Чтобы оставаться максимально здоровым, следуйте своему плану лечения и регулярно посещайте врача, чтобы убедиться, что ваше лечение работает.
Другие вещи, которые вы можете сделать, чтобы чувствовать себя лучше, включают:
- Ешьте здоровую пищу. Хорошо сбалансированный рацион, состоящий из фруктов, овощей, цельного зерна, нежирных или обезжиренных молочных продуктов и нежирного белка, полезен для вашего организма в целом. Более частое питание небольшими порциями также даст вашим легким больше места для дыхания.
- Упражнение. Совершайте ежедневные прогулки или катайтесь на велосипеде. Это может укрепить ваши легкие и уменьшить стресс. Если вам трудно дышать, когда вы ведете активный образ жизни, спросите своего врача об использовании кислорода во время тренировок.
- Бросить курить. Сигареты и другие табачные изделия повреждают ваши легкие и усугубляют проблемы с дыханием. Ваш врач может предложить программы, которые помогут вам бросить курить.
- Сделайте прививку от гриппа. Вакцины могут защитить вас от инфекций, таких как грипп или пневмония, которые могут нанести вред вашим легким. Вам нужна прививка от гриппа каждый год. Вам также понадобятся две вакцины, чтобы защитить себя от серьезного типа пневмонии. Спросите своего врача о том, когда вам следует делать эти вакцины. Старайтесь держаться подальше от людей, болеющих простудой.
- Найдите способы расслабиться. Неброские вещи, которые вам нравятся, — отличный способ бороться со стрессом. Попробуйте читать, рисовать или медитировать.
Иногда бывает трудно справиться с таким заболеванием, как IPF. Помните, что это нормально — просить врача, психолога, друга или члена семьи о помощи с любым стрессом, грустью или гневом, которые вы можете испытывать. Группы поддержки — хорошее место для общения с другими людьми, живущими с ИЛФ или подобным заболеванием. Они могут дать вам и вашей семье совет и понимание.
Чего ожидать
Рубцовая ткань в легких затрудняет поступление кислорода в организм, что создает нагрузку на другие органы. IPF может повысить ваши шансы получить другие заболевания, в том числе:
- Высокое кровяное давление в легких, называемое легочной гипертензией
- Сердечный приступ
- Инсульт
- Сгустки крови в легких
- Рак легких
- Инфекции легких
Спросите своего врача, что вы можете сделать, чтобы снизить вероятность возникновения этих проблем.Могут быть методы лечения, которые также могут помочь с этими состояниями.
Все с IPF разные.
У некоторых болезнь быстро ухудшается. Для других это может быть медленный процесс, при котором их легкие остаются неизменными в течение длительного времени. Поговорите со своим врачом о своем состоянии и о том, что вы можете сделать, чтобы с ним справиться.
Средняя выживаемость составляет от 3 до 5 лет, но некоторые люди живут намного дольше. Пересадка легкого также может изменить продолжительность вашей жизни.
Чтобы узнать больше о IPF или найти группу поддержки в вашем районе, посетите веб-сайт Фонда легочного фиброза.
7 фактов о фиброзе легких, которые должен знать каждый
В сентябре этого года объявлен месяц распространения информации о фиброзе легких во всем мире. Легочный фиброз — серьезное заболевание легких, но что это такое? Легочный, что означает легкое, и фиброз, что означает рубцовая ткань, в основном означает именно то, что означает название: рубцевание в легких. Помимо имеющихся шрамов, фиброз легких влияет на то, как вы дышите, и на поступление кислорода в кровь. Итак, как мы можем узнать больше об этой в основном невысказанной болезни? Мы сели с доктором.Альберт Риццо, старший медицинский советник Американской ассоциации легких, спросил его, что вам следует знать о фиброзе легких.
С технической точки зрения фиброз означает утолщение или рубцевание ткани. В этом случае обычно тонкие кружевные стенки воздушных мешков в легких больше не тонкие и кружевные, а становятся толстыми, жесткими и покрытыми рубцами, что также известно как фиброз. Из-за этого рубца структура легкого становится более жесткой и менее эффективна в способности доставлять кислород в кровоток.Кроме того, жесткость или фиброз ткани затрудняет расширение легких и дыхание. Для дыхания требуется больше энергии, и эта дополнительная потребность в энергии приводит к одышке при занятиях, которые обычно было легче выполнять раньше.
Существует ряд известных причин фиброза легких, а также неизвестные причины, называемые идиопатическими. Воздействие токсинов, таких как асбест, угольная пыль или кремнезем (включая работников угледобывающей и пескоструйной промышленности), может привести к легочному фиброзу.Есть лекарства, которые, как известно, обладают побочным эффектом легочного фиброза (амиодарон, блеомицин, нитрофурантоин и многие другие). Более частой причиной легочного фиброза является то, что наблюдается в сочетании с группой заболеваний, известных как коллагеновые сосудистые заболевания. Это может включать системную волчанку, склеродермию, ревматоидный артрит и синдром Шегрена. Также могут быть семейные или наследственные случаи фиброза легких. И, как упоминалось ранее, существует много случаев легочного фиброза, причину которых в настоящее время невозможно определить, поэтому они называются «идиопатическим» легочным фиброзом.
Ранние симптомы включают хронический сухой кашель, по мере его прогрессирования становится очевидным одышка при физической нагрузке. Это может привести к снижению толерантности к физической нагрузке, а длительное неиспользование мышц по всему телу может сделать пациента более легко утомляемым. Каждый человек, у которого диагностирован фиброз легких, имеет уникальный опыт лечения этого заболевания. Некоторые люди остаются в стабильном состоянии в течение многих лет, в то время как другие могут испытывать быстро ухудшающиеся симптомы и общее состояние здоровья.Хотя никто не может с уверенностью предсказать ваш прогноз, вы можете помочь себе, поддерживая здоровый образ жизни и тесно сотрудничая со своим лечащим врачом.
Трудно дать оценку заболеваемости легочным фиброзом в целом, потому что он может сосуществовать с другими состояниями, такими как коллагеновые сосудистые заболевания, упомянутые выше, а также вызван профессиональным воздействием и реакциями на определенные лекарства. Идиопатический фиброз легких, или IPF, встречается чаще, чем мы когда-то думали, и в Соединенных Штатах им страдают до 132 000 человек.Ежегодно диагностируется около 50 000 новых случаев. Это чаще встречается у мужчин, чем у женщин, и в основном поражает людей старше 50 лет.
Ассоциация легких рекомендует пациентам присоединиться к нашей программе «Жизнь с фиброзом легких», а лица, осуществляющие уход, присоединиться к нашим онлайн-сообществам поддержки «Уход за фиброзом легких», чтобы общаться с другими людьми, страдающими этим заболеванием. Вы также можете позвонить на бесплатную горячую линию Lung Association по телефону 1-800-LUNGUSA, чтобы поговорить с обученным специалистом по респираторным заболеваниям или зарегистрированной медсестрой, которые ответят на ваши вопросы и свяжут вас с поддержкой.
Всегда важно обсудить с врачом дополнительные варианты лечения. Это может привести к другому мнению или возможности участвовать в клинических испытаниях. По всей стране проводится ряд клинических испытаний, которые можно найти на сайте Clinicaltrials.gov, где проходят испытания новые лекарства или различные методы оценки существующих лекарств. Если вы живете недалеко от крупного академического центра, стоит просмотреть их веб-сайт, чтобы узнать о клинических испытаниях легочного фиброза, кандидатом на которые вы, возможно, являетесь.
Нет лекарства от фиброза легких. Современные методы лечения направлены на предотвращение дальнейшего рубцевания легких, облегчение симптомов и помощь в поддержании активности и здоровья. Лечение не может исправить уже возникшее рубцевание легких. Важно хорошо общаться с врачом и следить за тем, чтобы такие симптомы, как кашель и одышка, были услышаны и оценивались раньше, чем позже.
- Что такое фиброз легких?
- Что вызывает фиброз легких?
- Какова жизнь людей с фиброзом легких?
- Насколько распространен фиброз легких?
- Доступны ли ресурсы для пациентов и лиц, осуществляющих уход?
- Возможны ли клинические испытания?
- Что самое важное, что каждый должен знать о фиброзе легких?
Узнайте больше о фиброзе легких.
Причины, симптомы, тестирование и лечение
Обзор
Топ-10 медицинских инноваций 2015 г.k: Новые препараты от идиопатического фиброза легкихЧто такое идиопатический фиброз легких?
Идиопатический фиброз легких (ИЛФ) — прогрессирующее заболевание (со временем ухудшающееся), поражающее легкие.Это тип интерстициального заболевания легких, который представляет собой группу из 200 заболеваний с похожими симптомами, но разными причинами. В настоящее время более 80 000 взрослых в Соединенных Штатах имеют ИЛФ, и ежегодно диагностируется более 30 000 новых случаев.
При IPF легочная ткань покрывается рубцами и изменяет способность легких нормально функционировать. Рубцы обычно начинаются на краях легких и продвигаются к центру легких. Обычно сначала возникает легкое рубцевание, но через несколько месяцев или лет нормальная легочная ткань заменяется более сильно поврежденной легочной тканью, что затрудняет дыхание и доставку необходимого кислорода к телу.К сожалению, IPF является инвалидизирующим заболеванием, у которого нет известного лечения и мало вариантов лечения.
Симптомы и причины
Что вызывает идиопатический фиброз легких?
Причина ИЛФ неизвестна, но следующие возможные факторы риска заболевания:
- Работа без пыли или дыма.Фермеры, владельцы ранчо, парикмахеры, огранщики / полировщики и рабочие-металлисты сталкиваются с умеренно повышенным риском развития болезни из-за воздействия этой пыли или профессиональных паров.
- Возраст от 40 до 70 лет (примерно 2/3 пациентов на момент постановки диагноза старше 60 лет).
- История курения.
- Мужской пол (у мужчин диагностировано заболевание чаще, чем у женщин).
- Генетика (наследует болезнь от родителей).
Каковы симптомы идиопатического фиброза легких?
Симптомы ИЛФ обычно развиваются постепенно и могут не замечаться до тех пор, пока болезнь не установится.IPF влияет на каждого человека по-разному, и болезнь прогрессирует с разной скоростью. Симптомы включают:
- Сухой кашель.
- Одышка, особенно во время или после физической активности.
- Усталость.
- Похудание.
- Дубление, расширение и округление кончиков пальцев.
- Отек ног.
Диагностика и тесты
Как диагностируется идиопатический фиброз легких?
Для постановки диагноза ИЛФ врач тщательно изучит историю болезни, чтобы исключить другие заболевания легких или медицинские причины, а затем проведет медицинский осмотр.Медицинский осмотр недостаточно специфичен для постановки диагноза ИЛФ, но он может выявить некоторые явные признаки. Врач также послушает грудь пациента, чтобы определить, издают ли легкие какие-либо ненормальные звуки, когда пациент дышит. Затем врач может назначить один или несколько диагностических тестов или процедур, указанных в таблице. Чтобы поставить диагноз IPF, требуется компьютерная томография грудной клетки, а иногда и биопсия легкого.
Диагностические тесты для идиопатического фиброза легких
Визуальные исследования грудной клетки
- Рентген или компьютерная томография высокого разрешения.
- Чтобы исключить другие заболевания, позволить ранний (а в некоторых случаях окончательный) диагноз, оценить степень заболевания (изменения в структуре бронхов, характер рубцевания по всему легкому).
Биопсия легкого
- Взятие небольшого образца легочной ткани, обычно путем небольшого надреза ребер с помощью торакоскопа.
- Для непосредственного исследования легочной ткани, чтобы помочь в диагностике IPF или других заболеваний легких.
Тест функции легких
- Использование прибора для измерения дыхательной способности.
- Для измерения степени повреждения функции легких и выявления прогрессирования заболевания.
Исследование десатурации кислородом
- Пациент ходит почти 6 минут, пока его или ее уровень кислорода измеряется с помощью зонда, прикрепленного к пальцу или лбу.
- Для определения потребности в кислороде и выявления прогрессирования заболевания.
Прочие лабораторные исследования
- Тесты на аутоантитела, общий анализ крови, электролиты, уровень креатинина, функциональные пробы печени, газы артериальной крови.
- Чтобы исключить другие заболевания, отслеживайте изменения функций организма с течением времени.
Ведение и лечение
Как лечится идиопатический фиброз легких?
Нет лекарства от IPF. Повреждения, вызванные рубцеванием легких, невозможно исправить.Кроме того, невозможно предсказать или остановить прогрессирование заболевания.
В настоящее время есть 2 препарата, одобренных для использования в IPF. Было показано, что эти лекарства замедляют образование рубцов и помогают сохранить функцию легких.
Операция по пересадке легких может быть рассмотрена у некоторых пациентов, чаще всего у пациентов моложе 70 лет с запущенным заболеванием.
Другие виды лечения IPF являются поддерживающими. Пациентам может потребоваться дополнительный кислород, который подается в небольшом переносном кислородном баллоне, чтобы помочь им дышать.Пациентам также рекомендуется записаться на программу упражнений, известную как легочная реабилитация, чтобы улучшить свое дыхание. Пациенты также должны проходить вакцинацию от пневмонии и ежегодного гриппа, чтобы избежать болезни, которая может быть более тяжелой у людей с ИЛФ. Важно оставаться активным, соблюдать здоровую диету, много отдыхать и бросить курить.
В настоящее время исследуются некоторые новые захватывающие методы лечения. Клиника Кливленда — это 1 из 26 медицинских центров в Соединенных Штатах, которые преуспели в лечении IPF.Эти медицинские центры составляют IPFnet, сеть исследовательских центров, занимающихся изучением IPF. Цель сети — найти эффективные методы лечения для пациентов как на ранних, так и на поздних стадиях этого разрушительного заболевания. Если вы хотите принять участие в клиническом исследовании, проконсультируйтесь с врачом.
Каковы осложнения идиопатического фиброза легких?
Когда легочная ткань покрывается рубцами, она теряет способность доставлять в организм необходимый кислород. Это создает нагрузку на правую часть сердца, что может привести к повышению артериального давления в легких — состоянию, известному как легочная гипертензия.
У некоторых пациентов может быть обострение ИЛФ, которое представляет собой внезапное увеличение рубцевания легких. Во время обострения пациент может сильнее кашлять и иметь более частые приступы одышки. Причины обострения IPF неизвестны, но вам следует обратиться к врачу, если вам внезапно стало хуже.
Также очень важно принять меры, чтобы не заболеть, так как вылечиться от инфекций легких может быть труднее. Пациентам следует:
- Обращайте особое внимание на мытье рук.
- Будьте в курсе прививок.
- Избегайте прямого контакта с другими больными.
Жить с
Как часто мне нужно будет посещать врача для наблюдения за идиопатическим фиброзом легких?
Ваши медицинские работники будут работать с вами, чтобы помочь вам поддерживать максимально возможное качество жизни.Ваш первый визит, вероятно, состоится в кабинете вашего врача. Иногда вам может потребоваться обратиться в больницу для прохождения анализов и лечения. Возможно, вам придется посещать врача 3-4 раза в год.
Ресурсы
Где я могу узнать о группах поддержки и других ресурсах для лечения идиопатического фиброза легких?
Чтобы узнать больше о вашем заболевании и других услугах поддержки в вашем районе, позвоните по следующему номеру:
Американская ассоциация легких 55 Вт.Wacker Drive, Suite 1150
Chicago, IL 60601
1.800.LUNGUSA или 1.800.548.8252
www.lung.org
[email protected]
Ассоциация фиброза легких 230 East Ohio Street, Suite 500
Чикаго, Иллинойс 60611
888.733.6741
www.pulmonaryfibrosis.org
[email protected]
Коалиция по лечению легочного фиброза 10866 W. Washington Blvd # 343
Culver City, CA
(888) 222-8541
Легочный фиброз: определение и обучение пациента
Легочный фиброз — это состояние, которое вызывает рубцевание и жесткость легких.Это затрудняет дыхание. Это может помешать вашему организму получать достаточно кислорода и в конечном итоге может привести к дыхательной недостаточности, сердечной недостаточности или другим осложнениям.
Исследователи в настоящее время считают, что сочетание воздействия раздражителей легких, таких как определенные химические вещества, курение и инфекции, наряду с генетикой и активностью иммунной системы, играет ключевую роль в развитии фиброза легких.
Когда-то считалось, что причиной болезни является воспаление. Теперь ученые считают, что в легких происходит ненормальный процесс заживления, который приводит к рубцеванию.Образование значительного рубца в легких со временем перерастает в легочный фиброз.
У вас может быть фиброз легких в течение некоторого времени без каких-либо симптомов. Одышка обычно является первым развивающимся симптомом.
Другие симптомы могут включать:
- сухой, отрывистый кашель, хронический (длительный)
- слабость
- усталость
- искривление ногтей, которое называется битьем
- потеря веса
- дискомфорт в груди
Состояние обычно поражает пожилых людей, первые симптомы часто ошибочно связывают с возрастом или недостатком физических упражнений.
Сначала симптомы могут показаться незначительными, но со временем они прогрессируют. Симптомы могут варьироваться от одного человека к другому. Некоторые люди с легочным фиброзом заболевают очень быстро.
Причины фиброза легких можно разделить на несколько категорий:
Аутоиммунные заболевания
Аутоиммунные заболевания заставляют иммунную систему вашего организма атаковать сама себя. К аутоиммунным состояниям, которые могут привести к фиброзу легких, относятся:
Инфекции
Следующие типы инфекций могут вызывать фиброз легких:
Воздействие окружающей среды
Воздействие предметов в окружающей среде или на рабочем месте также может способствовать фиброзу легких.Например, сигаретный дым содержит много химикатов, которые могут повредить ваши легкие и привести к этому состоянию.
Другие вещи, которые могут повредить ваши легкие, включают:
- волокна асбеста
- зерновая пыль
- кремнеземная пыль
- определенные газы
- радиация
Лекарства
Некоторые лекарства могут также повысить риск развития легочного фиброза. Если вы регулярно принимаете одно из этих лекарств, вам может потребоваться тщательный контроль со стороны врача.
- химиотерапевтических препаратов, таких как циклофосфамид
- антибиотиков, таких как нитрофурантоин (макробид) и сульфасалазин (азульфидин)
- сердечные препараты, такие как амиодарон (некстерон)
- биологические препараты, такие как адирацепталимумаб
Идиопатический
Во многих случаях точная причина легочного фиброза неизвестна. В этом случае состояние называется идиопатическим фиброзом легких (IPF).
По данным Американской ассоциации легких, у большинства людей с фиброзом легких есть ИЛФ.
Genetics
По данным Фонда легочного фиброза, от 3 до 20 процентов людей с ИЛФ имеют другого члена семьи с легочным фиброзом. В этих случаях это называется семейным фиброзом легких или семейной интерстициальной пневмонией.
Исследователи связали некоторые гены с этим заболеванием, и исследования о том, какую роль играет генетика, продолжаются.
У вас больше шансов получить диагноз фиброза легких, если вы:
- — мужчина
- — в возрасте от 40 до 70 лет
- курили в анамнезе
- имели семейный анамнез
- имели аутоиммунное заболевание, связанное с состоянием
- принимали определенные лекарства, связанные с заболеванием
- проходили курс лечения рака, в частности облучение грудной клетки
- Работа по профессии, связанной с повышенным риском, такой как горная промышленность, сельское хозяйство или строительство
Легочные фиброз — один из более чем 200 существующих заболеваний легких.Поскольку существует так много различных типов заболеваний легких, вашему врачу может быть сложно определить, что легочный фиброз является причиной ваших симптомов.
В исследовании, проведенном Фондом борьбы с фиброзом легких, 55 процентов респондентов сообщили, что в какой-то момент им поставили неправильный диагноз. Наиболее частыми ошибочными диагнозами были астма, пневмония и бронхит.
Согласно последним рекомендациям, 2 из 3 пациентов с фиброзом легких теперь могут быть правильно диагностированы без биопсии.
Объединив вашу клиническую информацию и результаты определенного вида компьютерной томографии грудной клетки, ваш врач с большей вероятностью поставит вам точный диагноз.
В случаях, когда диагноз неясен, может потребоваться образец ткани или биопсия.
Существует несколько методов хирургической биопсии легкого, поэтому ваш врач порекомендует вам, какая процедура лучше всего подходит для вас.
Ваш врач может также использовать множество других инструментов для диагностики фиброза легких или исключения других состояний.К ним могут относиться:
- пульсоксиметрия, неинвазивный тест уровня кислорода в крови
- анализы крови для выявления аутоиммунных заболеваний, инфекций и анемии
- анализ газов артериальной крови для более точной оценки уровня кислорода в крови
- образец мокроты для проверки признаков инфекции
- тест функции легких для измерения емкости легких
- эхокардиограмма или тест сердечного стресса, чтобы определить, не вызывает ли проблема сердца ваши симптомы
Ваш врач не может вылечить легкое рубцы, но они могут назначить лечение, которое поможет улучшить ваше дыхание и замедлить прогрессирование заболевания.
Приведенные ниже методы лечения являются некоторыми примерами текущих вариантов, используемых для лечения легочного фиброза:
- дополнительный кислород
- преднизон для подавления вашей иммунной системы и уменьшения воспаления
- азатиоприн (имуран) или микофенолат (CellCept) для подавления вашей иммунной системы
- пирфенидон (Esbriet) или нинтеданиб (Ofev), антифибротические препараты, блокирующие процесс рубцевания в легких
Ваш врач может также порекомендовать легочную реабилитацию.Это лечение включает в себя программу упражнений, обучение и поддержку, которые помогут вам научиться легче дышать.
Ваш врач может также посоветовать вам изменить свой образ жизни. Эти изменения могут включать следующее:
- Вам следует избегать пассивного курения и принимать меры, чтобы бросить курить, если вы курите. Это может помочь замедлить развитие болезни и облегчить дыхание.
- Соблюдайте сбалансированную диету.
- Следуйте плану упражнений, разработанному под руководством врача.
- Достаточно отдыхайте и избегайте лишних стрессов.
Трансплантация легкого может быть рекомендована людям в возрасте до 65 лет с тяжелым заболеванием.
Скорость, с которой фиброз легких вызывает рубцевание легких, у людей различна. Рубцевание необратимо, но ваш врач может порекомендовать лечение, чтобы снизить скорость прогрессирования вашего состояния.
Состояние может вызвать ряд осложнений, в том числе дыхательную недостаточность. Это происходит, когда ваши легкие перестают работать должным образом, и они не могут получать достаточно кислорода для вашей крови.
Легочный фиброз также повышает риск рака легких.
Некоторые случаи фиброза легких невозможно предотвратить. Другие случаи связаны с экологическими и поведенческими факторами риска, которые можно контролировать. Следуйте этим советам, чтобы снизить риск заражения:
- Избегайте курения.
- Избегайте пассивного курения.
- Надевайте маску или другое дыхательное устройство, если вы работаете в среде с вредными химическими веществами.
Если у вас проблемы с дыханием, запишитесь на прием к врачу.Ранняя диагностика и лечение могут улучшить долгосрочные перспективы для людей со многими заболеваниями легких, включая фиброз легких.
Легочный фиброз | Сидарс-Синай
Не то, что вы ищете?Обзор
Легочный фиброз возникает, когда легочная ткань покрывается рубцами. Эта рубцовая ткань становится толще и жестче. Когда это происходит, ваши легкие перестают работать, и у них возникают проблемы с поступлением кислорода в кровь.Недостаток кислорода затрудняет нормальную работу организма и вызывает одышку.
Когда причина легочного фиброза не обнаружена, состояние известно как идиопатический легочный фиброз (IPF).
Симптомы
У людей с фиброзом легких могут быть разные симптомы. Симптомы обычно появляются со временем и постепенно ухудшаются. Некоторые пациенты могут заметить симптомы, которые очень быстро ухудшаются. Симптомы также могут отличаться в зависимости от причины состояния.
Симптомы фиброза легких включают:
- Одышка, особенно при физической нагрузке
- Сухой кашель
- Быстрое поверхностное дыхание
- Необъяснимая потеря веса
- Боль в суставах и мышцах
Причины и факторы риска
Легочный фиброз связан со многими заболеваниями, но в большинстве случаев причину так и не обнаруживают. В этом случае состояние известно как идиопатический фиброз легких.Исследования изучают, что может вызвать идиопатический фиброз легких, включая вирусы и табачный дым. Некоторые виды болезни передаются по наследству.
Эти факторы могут увеличить риск фиброза легких:
Большинство людей, заболевших этой болезнью, — это люди среднего и пожилого возраста, люди, которые курят, и те, кто работает с химическими веществами, которые повреждают легкие.
Диагностика
Диагностика фиброза легких обычно начинается с физического осмотра.Ваш врач спросит, курите ли вы, жили ли или работали с материалами, которые могут нанести вред вашим легким, употребление наркотиков и другие состояния здоровья.
Диагностические методы визуализации могут включать рентген грудной клетки и компьютерную томографию. Эти тесты могут показать, что происходит внутри легких, включая степень повреждения, если жидкость начала накапливаться в грудной клетке или легких, и если легкие наполняются максимально возможным количеством воздуха.
Другие тесты могут включать в себя функциональные легочные пробы и бронхоскопию, чтобы выяснить, сколько повреждений было нанесено и насколько хорошо работают легкие.
Если жидкость начала скапливаться в грудной клетке или легких, врач может взять образец жидкости для анализа, чтобы исключить рак.
Лечение
Невозможно исправить рубцы, которые уже образовались в легких. Доступные методы лечения легочного фиброза направлены на то, чтобы остановить больше повреждений и облегчить симптомы. Эксперты программы Advanced Lung Disease Program могут помочь вам составить лучший план лечения.
Противовоспалительные препараты, такие как кортикостероиды, или другие лекарства, подавляющие иммунную систему, могут помочь предотвратить образование рубцов и увеличить продолжительность жизни людей, состояние которых связано с аутоиммунным заболеванием.Но они могут не работать для каждого пациента с легочным фиброзом.
Кислородная терапия может использоваться, если количество кислорода в крови низкое. Это может помочь при одышке и позволит дольше оставаться активным. Многие врачи порекомендуют легочную реабилитацию, которая дает информацию и советы, которые помогут справиться с симптомами.
Также помогает бросить курить.
Для некоторых пересадка легкого может быть лучшим вариантом, если другие методы лечения не помогли. Трансплантация легкого может быть сделана любому человеку моложе 65 лет, у которого нет других проблем со здоровьем.