Услуги Кардиология Хроническая ишемическая болезнь сердца в Екатеринбурге
Хроническая ишемическая болезнь сердца (или ХИБС) – одно из самых опасных сердечно-сосудистых заболеваний, имеющих высокие показатели смертности во всем мире. Это заболевание, вызванное постоянным недостатком кровоснабжения того или иного участка сердца. Чаще всего ему подвержены жители крупных городов, испытывающие множество стрессов, ведущие «нездоровый» образ жизни – вредные привычки, неправильное питание, недостаток физических нагрузок и т.д.
Очевидно, что и в Свердловской области, и в Екатеринбурге пациенты с хронической ишемической болезнью сердца, к сожалению, встречаются нередко, отмечают в медицинском центре «ОЛМЕД». За 15 лет врачебной практики здесь применялись самые различные передовые технологии в лечении болезни, однако ведущую роль в успешном лечении специалисты клиники склонны отдавать ранней диагностике заболевания. Чтобы понять — почему, нужно представлять механизм возникновения болезни и основные факторы риска, а также осознавать, какие последствия может иметь ХИБС.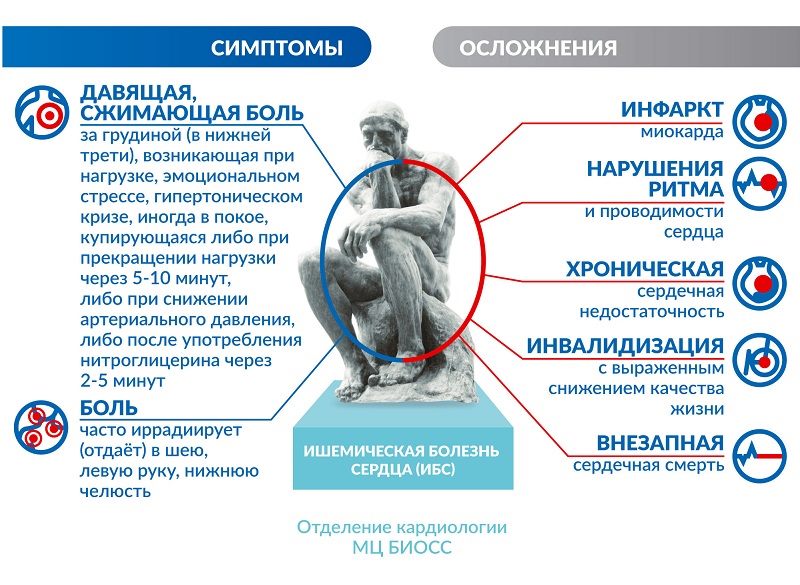
Причины:
Хроническую ишемическую болезнь сердца еще называют «коронарной» болезнью сердца, поскольку возникает она, в основном, вследствие атеросклероза коронарных артерий (сосудов, доставляющих к сердцу насыщенную кислородом кровь), реже – в результате спазма коронарных артерий.
Атеросклероз, а, следственно, и ХИБС, развивается главным образом из-за нарушения обмена липидов (жироподобных веществ) в организме, приводящим к появлению атеросклеротических бляшек – отложений холестерина и других веществ на внутренних стенках сосудов. Такие бляшки перекрывают просвет сосуда, блокируя нормальный кровоток, в результате чего к сердцу перестает поступать необходимое количество крови. Из-за отсутствия кровоснабжения у человека развивается ишемия миокарда, то есть обескровливание сердечной мышцы или некоторых ее участков. Ишемия может быть острой и хронической – острая ее форма может привести к инфаркту миокарда (омертвение ткани сердечной мышцы) или даже внезапной смерти.
Факторы риска ХИБС:
К основным факторам риска развития хронической ишемической болезни сердца помимо нарушения липидного обмена относят наследственность и артериальную гипертензию. Также среди факторов риска развития ХИБС относят:
- сахарный диабет
- курение
- низкая физическая активность
- стрессы
- лишний вес
Факторы риска развития ХИБС во многом схожи с факторами риска развития атеросклероза, поэтому специалисты МЦ «ОЛМЕД» рекомендуют регулярный осмотр у врача-кардиолога, чтобы диагностировать заболевание на раннем этапе и предотвратить его осложнения.
Симптомы хронической ишемической болезни:
Несмотря на то, что ХИБС — очень опасное и тяжелое заболевание, симптомы его могут далеко не всегда проявлять себя. Речь идет о так называемой «безболевой» ишемии миокарда, не вызывающей никаких беспокойств больного, что в значительной степени повышает опасность заболевания.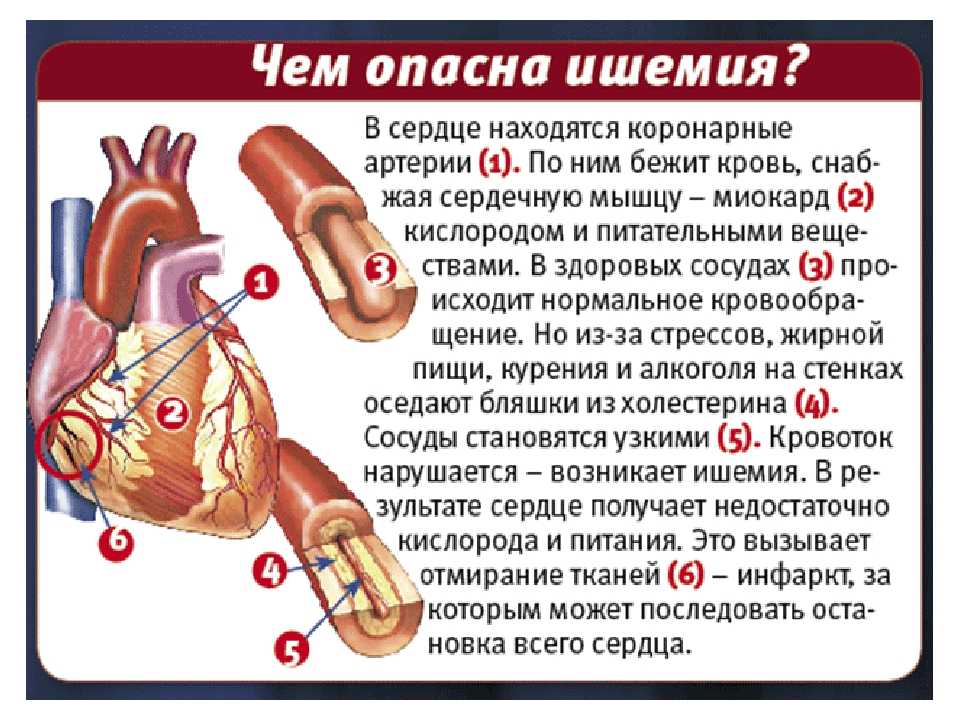 Среди традиционных же признаков развития хронической ишемии миокарда выделяют такие симптомы как:
Среди традиционных же признаков развития хронической ишемии миокарда выделяют такие симптомы как:
- Аритмия
- Боль за грудиной и в области сердца
- Атипичные боли (в спине и животе)
- Постоянная усталость, быстрая утомляемость
- Снижение переносимости к физическим нагрузкам
- Одышка
- Отеки нижних конечностей
- Слабость в ногах
- Приступы тревоги и беспричинные страхи
Симптомы могут появляться и довольно быстро проходить, однако по мере развития ишемической болезни частота их проявлений будет возрастать. Поэтому, если вы отмечаете у себя лишь один или два симптома из этого списка, не откладывайте визит к врачу.
Диагностика и лечение хронической ишемической болезни сердца:
Сегодня в МЦ «ОЛМЕД» выявить заболевание на ранней стадии возможно не только благодаря обширному опыту специалистов, но и современных методов диагностики: электрокардиограмма, УЗИ сердца, биохимические лабораторные исследования крови, холтеровское мониторирование ЭКГ и другие.
После проведения всех необходимых диагностических процедур врачи «ОЛМЕДА» составят индивидуальную программу профилактики и лечения хронической ишемической болезни сердца. Основные принципы в лечении ХИБС – коррекция образа жизни пациента и устранение факторов риска.
Немедикаментозные методы лечения предполагают соблюдение диеты, отказ от вредных привычек, увеличение двигательной активности.
Что касается лекарственной терапии, то медикаменты подбирает врач с учетом возраста, пола, диагноза, сопутствующей патологии. Ни в коем случае не занимайтесь самолечением!
Самые тяжелые случаи ХИБС лечатся хирургическими методами – например, аортокоронарным шунтированием, внутрисосудистой хирургией.
лечение в Москве, причины и симптомы на всех стадиях
Общее описание
Ишемическая болезнь сердца (ИМС) занимает лидирующее место по причине смертности во всем мире. По оценке специалистов, в 2030 году от ССЗ умрет более 23 млн. человек.
Ишемическая болезнь сердца (ИБС) – это заболевание, вызванное недостаточным обеспечением сердца (миокарда) кислородом и питательными веществами, которое возникает из-за нарушения кровоснабжения миокарда по причине поражения коронарных артерий.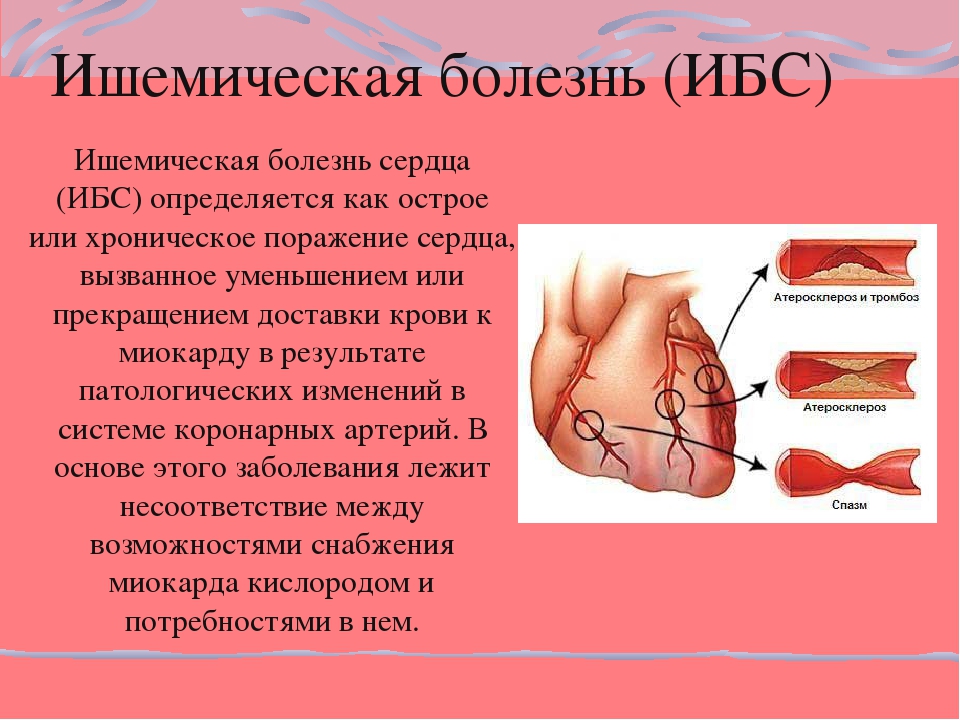 Клинические проявления ИБС разнообразны: от острых проявлений в виде инфаркта миокарда или внезапной сердечной смерти до длительных хронических заболеваний – стенокардии (периодические загрудинные боли), постинфарктного кардиосклероза, хронической сердечной недостаточности.
Клинические проявления ИБС разнообразны: от острых проявлений в виде инфаркта миокарда или внезапной сердечной смерти до длительных хронических заболеваний – стенокардии (периодические загрудинные боли), постинфарктного кардиосклероза, хронической сердечной недостаточности.
Причины возникновения
ИБС возникает вследствие атеросклероза крупных (эпикардиальных) коронарных (сердечных) артерий различной степени: от небольшого сужения просвета в сосуде до его полной закупорки атеромными (холестериновыми, жировыми) массами или тромбом, развившимся на месте «ранимой» (поврежденной) атеросклеротической бляшки (АСБ). Другими причинами ИБС являются спазм коронарных артерий и поражение микроциркуляторного русла в миокарде. В большинстве случаев они также развиваются на фоне имеющегося атеросклероза.
Можно выделить наиболее подверженные развитию ИБС группы населениялюди, страдающие повышенным артериальным давлением, зависимые от табакокурения, страдающие повышенным уровнем холестерина, сахарным диабетом, с хроническими заболеваниями почек.
Симптомы
Главный, но далеко не единственный симптом ИБС –давящая или сжимающая боль за грудиной или в области сердца. При хронической ИБС боль возникает первоначально во время физической нагрузки и вызывает постепенное снижение её переносимости. При острой форме ИБС развивается инфаркт миокарда или прединфарктное состояние (нестабильная стенокардия). Во время приступа пациент также может ощущать:
- боль или жжение в области груди, под лопаткой, в спине, в верхних отделах живота;
- чувство тяжести в груди;
- ощущение неровного биения сердца, неправильной работы сердца, сердцебиение;
- чувство замирания сердца;
- одышку;
- слабость;
- тошноту;
- головокружение и обмороки;
- потливость.
Недомогание может пропадать либо проходить полностью после завершения физических нагрузок.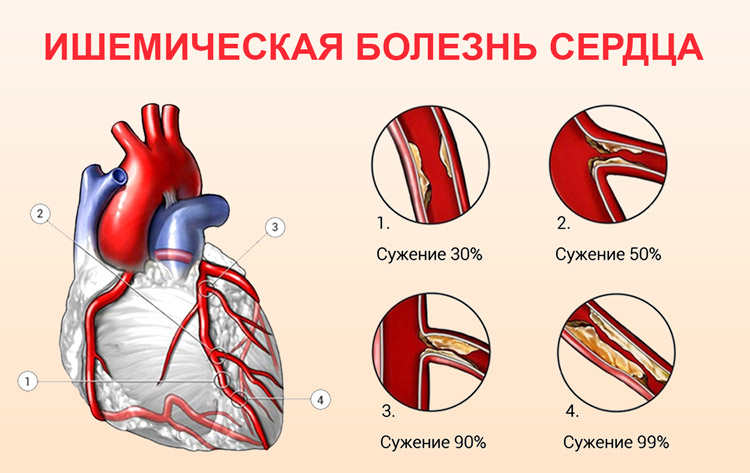
Если Вы заметили у себя подобные ощущения, как можно скорее обратитесь к кардиологу. Если боль в груди или другие, выше описанные симптомы не исчезают в течение 10 минут в покое, вызывайте бригаду «скорой помощи». Прогрессирование ИБС может развиваться медленно, годами. При этом у части пациентов заболевание протекает бессимптомно или со стертой или с атипичной симптоматикой. Чтобы не допустить нарушений в работе сердца или развитие тяжелых форм заболевания, пройдите комплексное исследование сердца в нашем центре ФНКЦ ФМБА. Запущенное заболевание очень опасно! На поздней стадии может привести к инфаркту с летальным исходом или выраженной сердечной недостаточности с тяжелой инвалидизацией.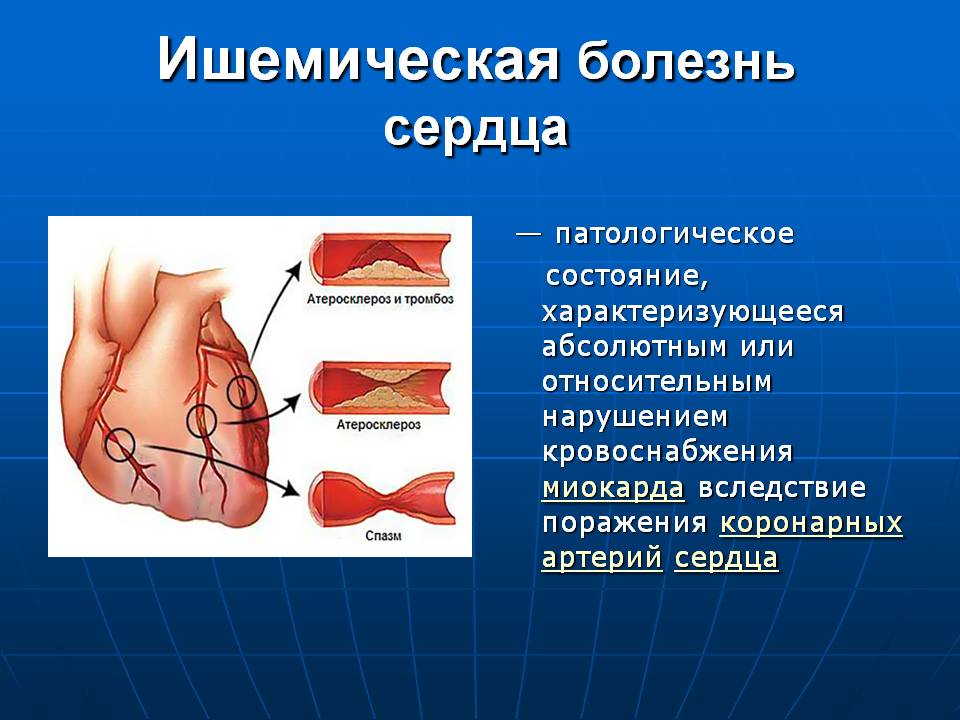
Диагностика
Диагностику ИБС проводят кардиологи в несколько этапов. При опросе пациента выясняют жалобы, уточняют симптомы, которые могут быть характерными для заболевания. Осмотр пациента помогает отметить визуальные изменения — отечность и измененный цвет кожи (синюшность), выслушивание сердца позволяет выявить шумы, нарушение ритма. Далее пациент сдает лабораторные анализы на определенные показатели в крови, которые могут указать на патологию. Также важен стандартный биохимический анализ, а также определение уровня глюкозы и холестерина. Но самый точный метод диагностирования – инструментальный:
- ЭКГ;
- УЗИ сердца;
- стресс-тесты с физической нагрузкой или с лекарственной стимуляцией сердца;
- холтеровское мониторирование ЭКГ;
- ангиография коронарных артерий (коронароангиография).
Своевременное обследование помогает избежать серьезных последствий и развития необратимой патологии. Уделите своему здоровью несколько часов, ведь это время поможет сохранить качество жизни в будущем.
Уделите своему здоровью несколько часов, ведь это время поможет сохранить качество жизни в будущем.
Профилактика
Предупредить появление заболевания намного проще, чем излечить. Чтобы сохранить здоровые артерии и сосуды необходимо устранить факторы риска, влияющие негативным образом на ваше здоровье:
- Отказ от курения;
- Контроль уровня артериального давления
- Нормализация уровня «вредного» холестерина (липопротеинов низкой плотности)
- Борьба со стрессом и депрессией
- Сведение до минимума употребление алкоголя;
- Отказ от копчёной, жирной, жареной и соленой пищи.
Уделяйте больше времени активному образу жизни: умеренные физические нагрузки, лечебная гимнастика, зарядка по утрам, пешие прогулки, плавание, танцы. Физическая активность поможет укрепить стенки сосудов и поддерживать вес в норме, при необходимости снизить его.
Самое главное в профилактике – своевременное наблюдение у специалиста. Чтобы не посещать медицинские учреждения несколько раз для сдачи всех необходимых анализов и прохождения исследований, обратитесь в наш кардиологический центр. ФНКЦ ФМБА предлагает пациентам несколько программ комплексного исследования сердца. Ознакомиться с ними можно тут.
Чтобы не посещать медицинские учреждения несколько раз для сдачи всех необходимых анализов и прохождения исследований, обратитесь в наш кардиологический центр. ФНКЦ ФМБА предлагает пациентам несколько программ комплексного исследования сердца. Ознакомиться с ними можно тут.
Как лечить
При выявлении ИБС врач-кардиолог определяет модель лечения. В нашей клинике вам могут предложить:
-
медикаментозную терапию – назначается комплекс современных медикаментов, позволяющий взять под контроль симптоматику и значительно улучшить прогноз заболевания. Основными препаратами для лечения ИБС являются: антиагреганты (уменьшают вероятность образования тромбов в коронарных артериях), В-адреноблокаторы, нитраты, антагонисты кальция, ингибиторы фермента/блокаторы рецепторов ангиотензина II (позволяют предупреждать развитие боли, одышки, отеков) и статины (позволяют снизить и контролировать уровень холестерина). Лечение может проходить амбулаторно или в кардиологическом отделении нашего центра.
 Когда лекарственная терапия не помогает, обращаются за консультацией к кардиохирургу, который применит следующие методы лечения:
Когда лекарственная терапия не помогает, обращаются за консультацией к кардиохирургу, который применит следующие методы лечения:- хирургическое вмешательство, направленное на реваскуляризацию миокарда (восстановление нормального кровотока к сердечной мышце):
- стентирование пораженных артерий сердца– внутрисосудистая операция. Под местной анестезией через лучевую (на предплечье) или реже через бедренную (в паху) артерию вводят катетер, по которому в артерии сердца проводят специальное устройство. В место сужения сосуда с помощью балона устанавливают специальную металлическую каркасную конструкцию, покрытую лекарственными препаратами, подавляющими воспаление в месте вмешательства. Баллон расширяется, в результате чего стент прижимает холестериновую бляшку к стенкам сосуда и восстанавливает его проходимость;
- коронарное шунтирование – операция на открытом сердце, целью которой является восстановление полноценного кровоснабжения. Проводится методом обхода места сужения сосуда с помощью шунтов (сосудистых протезов), которые перенаправляют ток крови с забившихся участков артерий на здоровые.
 В качестве коронарных шунтов чаще всего используются собственные артерии и вены пациента. При этом артериальные шунты имеют значительное преимущество с точки зрения длительного улучшения прогноза и освобождения от боли в результате операции. В нашем отделении кардиохирургии операция выполняется как с помощью подключения искусственного кровообращения, так и без (off pump).
В качестве коронарных шунтов чаще всего используются собственные артерии и вены пациента. При этом артериальные шунты имеют значительное преимущество с точки зрения длительного улучшения прогноза и освобождения от боли в результате операции. В нашем отделении кардиохирургии операция выполняется как с помощью подключения искусственного кровообращения, так и без (off pump).
Кардиологический центр ФНКЦ ФМБА — один из немногих, кто проводит коронарное шунтирование с помощью мини-торактомии. Этот метод операции значительно ускоряет послеоперационную реабилитацию и не имеет существенных ограничений по физическим нагрузкам в течение трех месяцев после проведения операции.
В нашем центре работают высококвалифицированные специалисты, которые подтвердили свой опыт на международном уровне. Многолетний опыт и высокотехнологичное оборудование позволяют достигнуть великолепных результатов в проведении хирургических манипуляций. В своей повседневной практике наши врачи используют последние достижения медицинской науки и самые передовые медицинские технологии. Предлагая пациентам с ИБС лечение, наши кардиологи, ангиохирурги и кардиохирурги всегда ищут наиболее эффективный, менее травматичный и наиболее подходящий для каждого конкретного пациента способ для его проведения. Нам важно не только избавить вас от страдания, но и обеспечить длительную и комфортную жизнь.
Предлагая пациентам с ИБС лечение, наши кардиологи, ангиохирурги и кардиохирурги всегда ищут наиболее эффективный, менее травматичный и наиболее подходящий для каждого конкретного пациента способ для его проведения. Нам важно не только избавить вас от страдания, но и обеспечить длительную и комфортную жизнь.
С заботой о вас и вашем сердце!
Ишемическая болезнь сердца — (клиники Di Центр)
Ишемическая болезнь сердца (ИБС) — недостаточное поступление крови к сердечной мышце. В зависимости от того, насколько выражено «голодание» сердца, как долго оно происходит, и как быстро возникло, выделяют несколько форм ишемической болезни сердца.
Ишемическая болезнь сердца (ИБС) — болезнь, которая развивается при недостаточном поступлении кислорода к сердечной мышце по коронарным артериям. Наиболее частая причина этого — атеросклероз коронарных артерий с образованием бляшек и сужением их просвета. Может протекать остро и хронически (длительно). Проявлениями ИБС могут быть: стенокардия, инфаркт миокарда, аритмии сердца, а также внезапная сердечная смерть.
Проявлениями ИБС могут быть: стенокардия, инфаркт миокарда, аритмии сердца, а также внезапная сердечная смерть.
Распространенность
В развитых странах ишемическая болезнь сердца стала самой частой причиной смерти и инвалидности — на ее долю приходится около 30 процентов смертности. Она намного опережает другие заболевания в качестве причины внезапной смерти и встречается у каждой третьей женщины и у половины мужчин. Такая разница обусловлена тем, что женские половые гормоны являются одним из средств защиты от атеросклеротического поражения сосудов. В связи с изменением гормонального фона при климаксе вероятность инфаркта у женщин после менопаузы значительно возрастает.
Формы
В зависимости от того, насколько выражено кислородное голодание сердца, как долго оно длится, и как быстро возникло, выделяют несколько форм ишемической болезни сердца.
-
Бессимптомная, или «немая» форма ИБС — не вызывает жалоб со стороны больного.

-
Стенокардия напряжения — хроническая форма, проявляется одышкой и болью за грудиной при физической нагрузке и стрессе, при действии некоторых других факторов.
-
Нестабильная стенокардия — любой приступ стенокардии, заметно превосходящий по силе предыдущие или сопровождающийся новыми симптомами. Такие усиливающиеся приступы свидетельствуют об ухудшении течения болезни и могут быть предвестниками инфаркта миокарда.
-
Аритмическая форма — проявляется нарушениями сердечного ритма, чаще всего мерцательной аритмией. Возникает остро и может перейти в хроническую.
-
Инфаркт миокарда — острая форма, отмирание участка сердечной мышцы, вызванное чаще всего отрывом бляшки от стенки коронарной артерии или тромбом и полной закупоркой ее просвета.
-
Внезапная сердечная смерть — остановка сердца, в большинстве случаев, вызванная резким уменьшением количества поставляемой к нему крови в результате полной закупорки большой артерии.
Эти формы могут сочетаться и накладываться одна на другую. Например, к стенокардии часто присоединяется аритмия, а затем происходит инфаркт.
Причины и механизм развития
Несмотря на то, что сердце в организме перекачивает кровь, оно само нуждается в кровоснабжении. Сердечная мышца (миокард) получает кровь по двум артериям, которые отходят от корня аорты и носят название коронарных (из-за того, что они огибают сердце как будто короной). Далее эти артерии разделяются на несколько более мелких ветвей, каждая из которых питает свой участок сердца.
Больше артерий, приносящих кровь к сердцу, нет. Поэтому при сужении просвета или закупорке одной из них, участок сердечной мышцы испытывает недостаток кислорода и питательных веществ, развивается болезнь.
Основной причиной ИБС в настоящее время считается атеросклероз коронарных артерий с отложением в них холестериновых бляшек и сужением просвета артерии (коронарная болезнь). В результате кровь не может в достаточном объеме поступать к сердцу.
Поначалу недостаток кислорода проявляется только во время повышенной нагрузки, например при беге или быстрой ходьбе с грузом. Появляющиеся при этом боли за грудиной носят название стенокардии напряжения. По мере сужения просвета коронарных артерий и ухудшения метаболизма сердечной мышцы боли начинают появляться при все более низкой нагрузке, а в конце концов и в покое.
Одновременно со стенокардией напряжения может развиваться хроническая сердечная недостаточность, проявляющаяся отеками и одышкой.
При внезапном разрыве бляшки может наступить полное перекрытие просвета артерии, инфаркт миокарда, остановка сердца и смерть. Степень поражения сердечной мышцы при этом зависит от того, в какой артерии или разветвлении произошла закупорка — чем крупнее артерия, тем хуже последствия.
Для того чтобы развился инфаркт миокарда, просвет артерии должен уменьшиться не менее чем на 75%. Чем медленнее и постепеннее это происходит, тем сердцу легче приспособиться. Резкая закупорка наиболее опасна и часто ведет к смерти.
Симптомы
В зависимости от формы болезни:
-
Бессимптомная форма — проявлений болезни нет, выявляется только при обследовании.
-
Стенокардия напряжения — боли за грудиной давящего характера (как будто положили кирпич), отдают в левую руку, шею. Одышка при ходьбе, подъеме по лестнице.
-
Аритмическая форма — одышка, сильное сердцебиение, перебои в работе сердца.
-
Инфаркт миокарда — сильные боли за грудиной, напоминающие приступ стенокардии, но более интенсивные и не снимающиеся обычными средствами.
Диагностика
Невозможно выявить стенокардию и по УЗИ сердца или анализам крови.
Наиболее надежным способом, золотым стандартом, является коронарография. Этот метод позволяет с помощью введения рентгеноконтрастного вещества в артерии сердца выявить их закупорку. Коронарография проводится только по строгим показаниям, когда-либо диагноз не ясен, либо человека готовят к операции на сердце.
Нагрузочные пробы
Другой очень показательный и наиболее часто применяемый метод — нагрузочные пробы. В качестве нагрузки используется велоэргометр или беговая дорожка. Пациенту предлагают выполнять работу (бежать или крутить педали), а прибор регистрирует в это время показатели работы сердца. Если под нагрузкой появляется болевой приступ, то проба считается положительной. Записанная в этот момент ЭКГ может сказать, насколько серьезны изменения в сердце.
Лечение
Поскольку стенокардия — одно из проявлений более общей ишемической болезни сердца, которая в свою очередь является проявлением еще более общего состояния — атеросклероза, то лечить ее необходимо комплексно. Одного лишь устранения симптомов недостаточно.
И атеросклероз, и ишемическая болезнь сердца, и стенокардия как их проявление являются неизлечимыми заболеваниями. То есть полностью победить их современная медицина не может. К счастью, существует множество методов лечения, которые способны значительно улучшить ваше самочувствие (качество жизни), снизить риск осложнений и продлить жизнь. Это три основных задачи лечения стенокардии.
Основные направления лечения стенокардии:
-
Изменение образа жизни — регулярные физнагрузки, диета, снижение веса.
-
Регулярный прием назначенных врачом лекарств.
-
Хирургическое лечение — различные варианты коронаропластики, шунтирование.
Лечение при ишемической болезни сердца
Ишемическая болезнь сердца (ИБС) — главная причина смерти во всем мире. Эта болезнь также называется коронарной болезнью сердца. Главной причиной ИБС является атеросклероз коронарных артерий (коронарные артерии кровоснабжают мышцу сердца).
Ишемическая болезнь развивается из-за недостаточного кровоснабжения венечных артерий сердца вследствие сужения их просвета.
Симптомы ишемической болезни сердца
- болевые приступы в области сердца
- перебои сердечных сокращений
- изменения на электрокардиограмме
- затруднение дыхания
Следует так же отметить, что встречаются и безболевые формы течения данного заболевания. Они представляют большую опасность, так как выявляются на поздних стадиях.
Одним из самых грозных исходов данного заболевания является возникновение сердечного приступа, в результате которого погибает часть сердечной мышцы, или инфаркт миокарда (ИМ). Смертность от сердечной недостаточности, спровоцированной данным заболеванием, остается ведущей причиной смертности во всем мире.
При атеросклерозе коронарных артерий на внутренней стенке артерий возникают атеросклеротические «бляшки», которые закрывают просвет сосуда и приводят к нарушению кровотока к сердечной мышце. Эти бляшки в основном состоят из жировых отложений и холестерина.
К ишемической болезни приводит употребление богатой животными жирами и холестерином пищи, курение, малая физическая подвижность, стрессы, гипертоническая болезнь, нарушение обмена веществ, наследственность.
Основные факторы риска ИБС:
- наследственная предрасположенность к этой болезни
- курение
- высокое артериальное давление
- диабет
- избыточная масса тела
- высокий уровень жиров в крови (холестерина)
- малоподвижный образ жизни.
Инфаркт миокарда
Если просвет сосуда сужается очень сильно, или полностью перекрывается, то может произойти инфаркт миокарда (омертвение части сердечной мышцы).
Он является наиболее опасным видом ишемической болезни сердца. У одних больных ему предшествуют в течение 10-15 дней учащающиеся приступы стенокардии. У других больных инфаркт развивается без предвестников — внезапно.
При инфаркте миокарда из-за недостаточности кровообращения в коронарных артериях сердца погибает участок сердечной мышцы — впоследствии на месте этого участка формируется рубец. Инфаркты могут повторяться.
Больному с ишемической болезнью сердца необходимо регулярно проходить осмотр у терапевта и кардиолога. Рекомендуется для профилактики обращаться к врачу не реже 2-х раз в году. Больным запрещается курение, рекомендуется богатая витаминами пища и ограничение в рационе жира, поваренной соли, жидкости. Работа не должна быть связана с физическими и эмоциональными нагрузками.
Госпитализация при инфаркте миокарда осуществляется в первые часы заболевания в кардиологические и терапевтические стационары скорой помощи. В стационар клиники СОВА вы можете обратиться для проведения плановой терапии, которая рекомендуется также не реже 2-х раз в году.
Наиболее благоприятными сезонами для проведения терапии больным с ишемической болезнью сердца, а также больным, перенесшим инфаркт миокарда, являются весенний и осенний сезон.
Госпитализация в стационар проводится с целью проведения коронарографии для подтверждения диагноза ишемической болезни сердца. Чем раньше будет выполнено данное исследование и проведено соответствующее лечение (АКШ, баллонная ангиопластика коронарных артерий сердца и др.), тем меньше вероятность развития у вас осложнений ИБС ( инфаркт миокарда, аневризма левого желудочка, нарушения сердечного ритма, кардиомиопатии, тяжелая сердечная недостаточность).
Узнать подробности о пребывании в стационаре, а также записаться на консультацию вы можете по телефону +7 (8452) 911-112, добавочная кнопка стационара — 2.
Атеросклероз сосудов сердца (ишемическая болезнь сердца)
Факторами риска развития ишемической болезни сердца являются:
· Возраст (мужчины старше 50 лет, женщины старше 55 лет (или более молодого возраста с ранней менопаузой без заместительной терапии эстрогенами)
· Семейный анамнез (инфаркт миокарда одного из родителей или других прямых родственников в возрасте до 55 лет (мужчины) или 65лет (женщины))
· Курение
· Артериальная гипертония
· Низкий уровень холестерина высокой плотности (ЛПВП)
· Сахарный диабет
Клинические проявления ишемической болезни сердца
Стенокардия, самый частый симптом ИБС, — это боли жгучего характера за грудиной, продолжительностью 5-10 минут с иррадиацией в руки, шею, нижнюю челюсть, спину и эпигастральную область.
Боль обычно носит не острый, а давящий или сжимающий характер.
Основная причина болевого синдрома — это несоответствие между потребностью миокарда в кислороде и уровнем его доставки, что обусловлено нарушением кровоснабжения миокарда (сердечной мышцы), возникающей вследствие поражения коронарных артерий (артерий, кровоснабжающих сердце), как в результате атеросклероза, так и в результате неатеросклеротического (спазма, анатомических аномалий и т.д.) характера.
У ряда больных (в том числе у пациентов с сахарным диабетом) может быть так называемая безболевая форма ишемии миокарда, которая служит плохим прогностическим признаком.
Если вы заметили у себя или у ваших родителей:
· Частые эпизоды повышения артериального давления (выше 140/90 мм.рт.ст)
· Давление постоянно находится выше нормального уровня (выше 140/90 мм.рт. ст.)
· Испытываете периодически или постоянно дискомфорт в области сердца при физической нагрузке, стрессе, обильном приеме еды
· Уже установлен диагноз гипертоническая болезнь и/или ишемическая болезнь сердца
· Близкие родственники страдают сердечно-сосудистыми заболеваниями или перенесли инфаркт миокарда или инсульт
— ждать прогрессирования не стоит.
Инфаркт миокарда — состояние опасное для жизни и развивается в случае продолжения недостатка кровоснабжения сердечной мышцы (ишемии) свыше 30 минут, может привести к гибели пациента в первые часы из-за возможного развития тяжелых осложнений (острой сердечной недостаточности, разрыва миокарда левого желудочка, формирование аневризмы сердца, нарушений ритма).
Однако если лечение будет начато вовремя — развитие инфаркта миокарда можно предотвратить.
Диагностика ишемической болезни
Нагрузочные пробы (тредмил-тест, велоэргометрия) имеют наибольшую диагностическую ценность при постановки диагноза ИБС.
Также для выявления
· безболевой формы ишемии
· общей оценки тяжести заболевания
· диагностики вазоспастической стенокардии
· оценки эффективности лечения
Используют суточное мониторирование ЭКГ по Холтеру, ЭХО-КГ.
По результатам проведенных неинвазивных исследований при наличии таких показаний как:
· высокий риск осложнений по данным клинического и неинвазивного обследования, в т.ч. при бессимптомном течении ИБС
· возврата клиники стенокардии после перенесенного инфаркта миокарда
· невозможности определить риск осложнений с помощью неинвазивных методов
врачом-кардиологом определяются показания для проведения коронарографии.
Коронарография — самый информативный и эффективный способ определения поражения коронарного русла посредством селективного контрастирования венечных артерий катетером проведенным и установленным через лучевую артерию.
Лечение ишемической болезни сердца в Клиническом госпитале Лапино
В настоящее время существуют эффективные и малоинвазивные методы лечения различных форм ишемической болезни сердца (стабильная стенокардия напряжения, инфаркт миокарда), основанные на выявлении сужений и тромбозов сосудов сердца и их разрушении, с восстановлением проходимости коронарной артерии:
· чрескожное коронарное вмешательство со стентированием пораженного участка артерии
В Клиническом госпитале «Лапино» функционирует одно из самых современных и оснащенных оборудованием ведущих мировых производителей рентгенэндоваскулярной техники отделение сердечно-сосудистой хирургии.
Врачи отделения — ведущие специалисты страны в области рентгенэндовскулярной диагностики и лечения, кандидаты и доктора наук, действительные члены Европейской ассоциации сердечно-сосудистой хирургии и члены Российского научного общества специалистов по эндовасклярной диагностике и лечению, работавшие в ведущих кардиологических центрах Российской Федерации и владеющие всеми современными техниками малоинвазивных хирургических вмешательств при заболеваниях сосудов сердца.
При обращении в Клинической госпиталь «Лапино» для проведения коронарографии или стентирования коронарных артерий врачи в течение 2-х часов проведут полный спектр обследования, необходимого для безопасного проведения коронарографии и выполнят исследование сосудов сердца. В случае выявления стеноза коронарной артерии, влияющего на кровоснабжение миокарда одномоментно может быть выполнено стентирование пораженного сосуда.
По мере накопления знаний о причинах возникновения перечисленных состояний и их механизмах улучшились возможности диагностики и лечения ИБС. Это позволяет во многих случаях увеличить продолжительность жизни и сделать ее более полноценной.
Ишемическая болезнь сердца
Кардиологическое отделение медицинских клиник IMMA предлагает воспользоваться услугой по лечению ишемической болезни сердца. Ведущие специалисты отрасли, современное оборудование, собственная лаборатория – важные составляющие своевременной диагностики и лечения. Уже на профилактическом осмотре кардиолог сможет безошибочно определить наличие или отсутствие патологических изменений миокарда и абсолютных факторов риска. Ранняя постановка диагноза – залог здорового сердца и долголетия.
В наших клиниках вы можете:- Получить консультацию врача — кардиолога;
- Снять ЭКГ и получить профессиональную расшифровку результатов;
- Пройти процедуру СМАД;
- Пройти холтеровское мониторирование;
- Воспользоваться другими услугами наших клиник.
Для уточнения подробностей и по любым вопросам обращайтесь по номеру, указанному на сайте
Основное понятие ИБС
Патология представляет собой поражение сердечной мышцы — миокарда. Нарушения связаны с частичным или полным прекращением циркуляции крови в органе в силу поражения сосудов. Недостаток кислорода и питательных веществ, которые наблюдаются при любых заболеваниях кровеносной системы, приводит к необратимым изменениям в миокарде. Это могут быть рубцевание, снижение тонуса и отмирание мышечной ткани сердца.
Согласно данным медицинской статистики, 67% смертей приходится на острую форму ИБС. Именно поэтому профилактический осмотр и ранняя диагностика не только сохранят здоровье, но и спасут жизнь.
Причины возникновения
Сердце, как и все органы человеческого организма, не может работать без достаточного количества кислорода, переносимого кровяным потоком. Основополагающей причиной развития заболевания является непроходимость сосудов, при которой артерии сужаются или полностью перекрываются жировым налетом. Существует несколько патологий обуславливающих негативные процессы:
- Атеросклероз. Хроническая болезнь, при которой на внутренних стенках кровеносных сосудов образуется холестериновая кашица и налет из других жиров. В результате стенки уплотняются, теряют упругость и начинают покрываться микротрещинами.
- Ангиоспазм. Кратковременное сокращение стенок кровеносных артерий, обусловленное сужением свободного пространства в мышечной полости. Возникает на фоне глубокого стресса или курения. Сосуды перестают нормально функционировать, образуется застой и сбой в системе кровообращения.
- Гипертония. Высокое давление вынуждает сердце биться в несколько раз быстрее, для предупреждения гипоксии. Очень часто это становится причиной инфаркта миокарда, стенокардии, инсульта – болезней, чаще всего сопровождающих ИБС.
- Тромбоз сердца. Осложнение атеросклероза характеризуется естественным распадом жирового налета на стенках сосудов. Но суженные артерии не дают выйти веществам естественным путем, через лимфу. Формируется тромб, полностью закупоривающий сосуд.
- Пороки сердца. Врожденные или приобретенные аномалии, которые нарушают естественную циркуляцию крови по внутренней сердечной системе. Приводят к постоянному недостатку кислорода, тем самым способствуют развитию ИБС.
Все перечисленные патологии являются главными причинами ишемической болезни сердца.
Важно! Наличие одного или нескольких заболеваний в истории болезни пациента ставят автоматически его в группу абсолютного риска.
Формы ишемической болезни сердца
Международная классификация болезней (МБК) выделяет отдельные формы ИБС, в зависимости от причин, симптоматики, степени ишемической болезни сердца и прогноза. Клинические проявления заболевания следующие:
- Стенокардия. Нестабильная или с подтвержденным спазмом;
- Острый инфаркт миокарда. Имеет подгруппы, в зависимости от уточненной локализации;
- Повторный инфаркт миокарда. Рецидивирующий инфаркт миокарда в зависимости от локализации;
- Некоторые текущие осложнения острого инфаркта миокарда. Гемоперикард, тромбоз предсердия, разрыв сердечной стенки и др.;
- Другие формы острой ишемической болезни сердца. Коронарный тромбоз, синдром Дресслера (постинфарктный), коронарная смерть;
- Хроническая ишемическая болезнь сердца. Аневризма сердца и коронарной артерии, атеросклеротическая болезнь сердца, перенесенный в прошлом инфаркт миокарда.
Важно! Чаще всего пациентам диагностируется стенокардия, инфаркт миокарда и быстрая коронарная смерть.
Симптоматика
ИБС развивается в каждом случае индивидуально, её невозможно предсказать. Иногда болезнь даёт время на распознавание. Первыми тревожными симптомами являются появление одышки и сухого кашля во время быстрой ходьбы или занятий спортом. Кислородная недостаточность миокарда проявляется болью за грудной клеткой. На начальном этапе дискомфорт не существенен, снимается непродолжительным отдыхом, не причиняет больному особенных неудобств. Но если сосуды начинают сужаться, то приступы будут повторяться чаще, даже в состоянии покоя. Появление отечности нижних конечностей, сопровождающихся характерной болью должно стать серьёзным поводом для обращения за медицинской помощью.
Следующая ИБС характеризуется полным закрытием просвета аорты распадающейся жировой бляшкой. Может наступить инфаркт миокарда или полное прекращение работы сердца – коронарная смерть. Жизнь пациента находится в зависимости от места локализации поражения. Если в патологическом процессе находится крупная аорта, то летальный исход практически неизбежен.
Симптоматика ИБС обширна и определяется клинической формой. Но все виды патологии связывают единые признаки:
- Сильный болевой синдром с левой стороны за грудной клеткой;
- Ощущение скованности, тяжести в плече и руке;
- Прострелы под левой лопаткой;
- Одышка и сухой кашель;
- Вялость, апатия, быстрая утомляемость.
Если у человека наблюдается хотя бы один из перечисленных факторов, то риск развития ИБС увеличивается. Для исключения или подтверждения диагноза необходим профилактический осмотр. В ходе консультации кардиолог выяснит все симптомы, условия при которых они возникают, интенсивность боли, продолжительность приступов и другие важные сведения для осуществления первичной диагностики.
Лечение ИБС
Клиническая форма болезни и правильно поставленный диагноз определяют схему лечения ишемической болезни сердца. Например, инфаркт миокарда и стенокардия имеют некоторые общие принципы консервативной терапии, но при этом назначаемые препараты и дозы приема существенно отличаются.
Обобщенная картина лечения выглядит следующим образом:
- Назначение диеты. Это первое, что делает большинство кардиологов. Пересмотр питания необходим для консервации патологических процессов, выведении из организма вредных жиров и токсических продуктов клеточного распада.
- Медикаментозная терапия. Индивидуальная схема лечения лекарственными препаратами разрабатывается для каждого пациента отдельно.
- Ангиопластика. Суть метода заключается в увеличении просвета аорты через микроскопические надрезы, при помощи специального оборудования.
- Хирургическое вмешательство. Коронарное шунтирование направлено на улучшение кровоснабжения сердца путем соединения поврежденных сосудов с главными артериями.
Немедикаментозные терапевтические методы. Воздействие акустической волны на пораженные артерии, повышение давления в кровеносных сосудах, введение стволовых клеток, лазерная терапия – достаточно инновационные способы лечения, ещё не получившие убедительную доказательную базу эффективности.
Важно! Не бывает двух одинаковых случаев ИБС. Наличие хронических заболеваний, генетическая предрасположенность, половая принадлежность и даже вес играют существенную роль в назначении медикаментозных средств.
Осложнения ишемической болезни сердца
Нарушение естественного функционала в сердечной мышце вызывает множество опасных для жизни изменений в организме. Прежде всего они касаются общей работы сердечно-сосудистой системы. Результатом разрушительного действия ИБС становятся:
- недостаточность метаболических процессов в клетках миокарда;
- постоянный тонус сердечных желудочков;
- рубцевание мышечной ткани;
- нарушение главной сердечной функции — перекачивание крови.
Все перечисленные осложнения приводят к единому знаменателю — сердечной недостаточности. Которая, в свою очередь, оказывает необратимое негативное воздействие на все внутренние органы. У больного появляется постоянная одышка, зябкость, отечность. Снижается двигательная активность из-за постоянного болевого синдрома и невозможности полноценно дышать. Человек становится инвалидом.
В начальной стадии ИБС поддается лечению. В острой форме патологические процессы можно только стабилизировать. Несвоевременное или неправильное лечение резко сокращают шансы больного на выздоровление.
Важно! Если сердечная недостаточность приобретает хроническую форму, то прогноз ИБС — неизбежный летальный исход.
Кто находится в группе риска
Риск ишемической болезни сердца определяется рядом обстоятельств, которые создают благоприятные условия для развития патологии. Поскольку основной причиной является нарушение функционала коронарных кровеносных сосудов, для классификации групп используются следующие показатели:
Биологические факторы
- Возраст. Чем старше человек, тем выше риск ИБС. Естественное старение обуславливает износ сосудов, приобретение побочных заболеваний и пр.
- Половая принадлежность. У мужчин заболевание диагностируется гораздо чаще.
- Наследственность. Если у кровных родственников была ИБС, то риск увеличивается вдвое.
Физиологическая предрасположенность
- Неправильное питание. Употребление большого количества жареной, копченной, маринованной, острой пищи, фаст-фуда, полуфабрикатов, колбасных изделий и др. приводит к повышению уровня холестерина и появлению на стенках сосудов бляшек.
- Сахарный диабет. Клиническая картина заболевания, прежде всего, характеризуется нарушенной проходимостью кровеносных сосудов.
- Заболевания крови. Показатели свертываемости имеют большое значение. Это влияет на возможность образования тромбов в сосудах.
- Повышенное давление в хронической форме. Кровоток в сосудах нарушается, сердце начинает работать нестабильно, как итог – ишемическая болезнь сердца.
Образ жизни и социальные риски
- Ожирение. Избыточная масса тела, более чем на 15% превышающая норму, приводит к покрытию миокарда толстым слоем жирового налета. Это крайне негативно отражается на работе сердца.
- Статический образ жизни. Недостаточная активность, офисная работа, постоянное нахождение за компьютером не лучшим образом сказываются на сердечно-сосудистой системе.
- Вредные привычки. Курение, злоупотребление алкогольными напитками и другие антисоциальные пристрастия приводят к развитию ИБС.
- Психологические факторы. Стрессы, синдром хронической усталости, депрессии очень часто заканчиваются диагнозом ишемическая болезнь сердца.
Каждый фактор или совокупность нескольких, создают благоприятную среду для развития заболевания. Список затрагивает практически любого человека, независимо от пола и возраста. Поэтому крайне важно проходить регулярные обследования и полностью исключить, или свести к минимуму, все негативные составляющие.
Как записаться на консультацию к кардиологу
Не стоит игнорировать первичные симптомы, какими бы незначительными они не казались. Предупредить ИБС гораздо легче, чем лечить. Записавшись на консультацию уже сегодня, вы обеспечите себе долголетие и уверенность в завтрашнем дне.
Позвонив по указанным на сайте телефонам, Вы сможете узнать график приёма кардиолога, стоимость услуг и месторасположение ближайшей клиники IMMA. Заботливый персонал поможет успокоиться перед важным обследованием и предоставит всю необходимую информацию о методах диагностики.
В клинике существует возможность вызвать кардиолога на дом, для оказания экстренной помощи.
Высокое качество обслуживания, конкурентная стоимость, лучшие специалисты и высококвалифицированный персонал выгодно отличают клиники IMMA от аналогичных медицинских учреждений. Доверьте своё здоровье профессионалам!
на какие симптомы необходимо обратить внимание — Медицинский центр «Лотос»
У Вас часто возникают неприятные ощущения в области сердца? Внезапно можете почувствовать слабость и усталость? Об одышке после малейшего физического напряжения и нечего говорить?Внимание, возможно у вас ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА!
Ишемическая болезнь сердца (ИБС) – это спазм сердечной мышцы, вследствие недостаточного снабжения ее кровью. А случается это по причине атеросклероза коронарных артерий: происходит закупорка и сужение сосудов сердца, и приток крови к сердечной мышце ограничивается. Сердцу не хватает кислорода и питательных веществ, поэтому происходят сбои в его работе.
Другими словами, ишемия возникает в результате несоответствия между потребностью сердца в кислороде и его доставкой.
Снабжение миокарда кислородом может быть ограничено:
-Атеросклерозом
-Разрывом атеросклеротической бляшки
-Спазмом коронарной артерии
-Анемией
-Артериальной гипотензией
-Тахикардией.
Кроме того, потребность сердца в кислороде увеличивают стрессы, физические нагрузки, переедание, алкогольные нагрузки, выход на холод, на ветер, наличие артериальной гипертонии, сердечная недостаточность, увеличение массы левого желудочка, и т.п.
Вероятность развития ИБС также увеличивают курение, повышенный уровень холестерина в крови, сахарный диабет, неблагоприятная наследственность в отношении ИБС.
Наиболее частым проявлением ИБС является стенокардия.
Типичная стенокардия характеризуется давящей, сжимающей, обжигающей болью в грудной клетке, чаще – за грудиной, может быть иррадиация в левое плечо, левой руку, нижнюю челюсть, под левую лопатку. Приступу стенокардии как правило предшествует физическое или эмоциональное напряжение(при этом эмоции могут быть как отрицательными, так и положительными), иногда – обильный приём пищи. Приступ стенокардии обычно продолжается от 30 сек. до 15 мин, проходит после прекращения физической нагрузки, приёма нитроглицерина. При появлении стенокардии привычные физические нагрузки, которые ранее выполнялись легко, переносятся тяжелее (например, снижается привычный темп ходьбы, при ходьбе в «горку» или с ношей в руке требуется остановка через определённое расстояние для отдыха из-за дискомфорта в грудной клетке, одышки).
Наряду с типичными болями в грудной клетке при ишемии миокарда также могут наблюдаться: одышка, сердцебиение, перебои в работе сердца, холодный пот, общая слабость, тошнота, головокружения, обморочные или предобморочные состояния.
Стенокардитические боли нужно различать с болями, который могут возникать при других состояниях (поражение нервной системы, опорно-двигательного аппарата, органов желудочно-кишечного тракта, лёгких, плевры, и др.).
Для диагностики ИБС требуется определённый ряд обследований, который назначает врач-кардиолог или терапевт.
Ни в коем случае не нужно заниматься самолечением, самостоятельной «диагностикой», только объективный осмотр и анализ специалиста помогут поставить правильный диагноз.
Записаться на прием к врачам кардиологу или терапевту медицинского центра «ЛОТОС» Вы можете по телефону +7 351 220 00 03.
Симптомы, причины и лечение ишемической кардиомиопатии
Что такое ишемическая кардиомиопатия?
Ишемическая кардиомиопатия (КМ) — это разновидность дилатационной кардиомиопатии. При наличии ишемической болезни сердца или после сердечного приступа артерия, ведущая к сердцу, может на короткое время блокироваться, что препятствует попаданию богатой кислородом крови в сердце. Когда это происходит, сердечная мышца может увеличиваться, расширяться и слабеть. Это снижает способность сердца перекачивать кровь к остальному телу.
Лечение ишемической дилатационной кардиомиопатии обычно направлено на устранение основных причин заболевания, которым часто является ишемическая болезнь сердца. Без лечения ишемическая кардиомиопатия может привести к сердечной недостаточности, образованию тромбов или смерти.
Baptist Health известен передовыми, превосходными услугами по уходу за пациентами с сердечными заболеваниями, а также диагностикой, лечением и лечением ишемической кардиомиопатии. Вы по достоинству оцените своевременные встречи и внимательное отношение к вашим заботам в позитивной и дружеской атмосфере.Здесь у вас есть доступ к самой комплексной, многопрофильной команде специалистов в регионе и к инновационным методам лечения, в том числе к многим, доступным только в рамках специализированных клинических испытаний. Мы делаем все возможное, чтобы продемонстрировать максимальную заботу о тех, кто доверяет нам свое здоровье.
Признаки и симптомы ишемической кардиомиопатии
К наиболее частым ишемическим симптомам ЦМ относятся:
- Боль и давление в груди
- Кашель и заложенность носа
- Головокружение или дурноту
- Обморок
- Сердцебиение
- Одышка
- Отеки ног и стоп
- Усталость
- Прибавка в весе
Диагностика ишемической кардиомиопатии
Чтобы определить, есть ли у кого-либо ишемическая кардиомиопатия, мы используем передовые технологии для эффективной диагностики, информирования о лечении и тщательного мониторинга состояния.Диагностические процедуры ишемической кардиомиопатии могут включать:
- Ангиограмма: Тонкая трубка (катетер) вводится в кровеносный сосуд и вводится краситель, чтобы кровеносный сосуд был виден во время рентгеновского снимка. Это может свидетельствовать о сужении артерий.
- Рентген грудной клетки: Обычный визуализирующий тест сердца и аорты.
- КТ: Рентгеновские снимки и компьютеры используются для создания изображений аорты. Это дает более подробную картину, чем УЗИ.
- Эхокардиограмма: Ультразвуковое исследование, при котором снимаются движущиеся изображения сердца с использованием звуковых волн.
- Электрокардиограмма: Ультразвук для получения изображений камеры сердца и клапанов.
- Магнитно-резонансная томография (МРТ): Большой магнит, радиоволны и компьютер используются для получения изображений тела. По изображениям видно, есть ли аневризма.
- Биопсия миокарда: Тонкая трубка (катетер) вводится в вену или артерию через небольшой разрез на руке, шее или паху.Катетер осторожно вводят в сердце и берут небольшой образец ткани для исследования.
- Радионуклидная визуализация: В кровоток вводится специальный материал, и современное устройство может оценить насосную функцию сердца.
Причины ишемической кардиомиопатии
Ишемической кардиомиопатии способствует ряд причин:
- Ишемическая болезнь сердца
- Сердечный приступ
- Высокое кровяное давление
- Высокий холестерин
- Употребление табака
Факторы риска
Факторы риска, которые могут способствовать развитию сердечных заболеваний, которые могут привести к ишемической кардиомиопатии, включают:
- Семейный анамнез: Люди с семейным анамнезом сердечных заболеваний более склонны к развитию ишемической кардиомиопатии.
- Вес: Люди с избыточным весом или ожирением имеют более высокий риск ишемической кардиомиопатии.
Профилактика
Хотя некоторые факторы риска, такие как наследственность, невозможно контролировать, есть способы предотвратить ишемию CM:
- Сохраняйте здоровье сердца: Следите за тем, что вы едите, делаете упражнения и не курите,
- Принимайте лекарства в соответствии с предписаниями: Если у вас высокое кровяное давление, высокий уровень холестерина или диабет, обязательно принимайте назначенные лекарства в соответствии с указаниями.
Прогноз ишемической кардиомиопатии
Лечение основных причин ишемической кардиомиопатии поможет предотвратить серьезные осложнения, которые могут сопровождать это состояние. Прогноз ишемической кардиомиопатии благоприятен, если сердце не было серьезно повреждено, когда пациент ведет здоровый образ жизни, принимает назначенные лекарства в соответствии с указаниями и обращается за регулярным последующим наблюдением.
Лечение и восстановление ишемической кардиомиопатии
Лечение ишемической кардиомиопатии направлено на устранение симптомов и лечение сердечных заболеваний.Индивидуальный план лечения может включать в себя лекарства, изменение образа жизни, устройства и / или хирургическое вмешательство. В зависимости от тяжести состояния лечение ишемической кардиомиопатии может включать:
Лекарства от ишемической кардиомиопатии
Лекарства, назначаемые для улучшения сердечной деятельности; лечить такие симптомы, как частота сердечных сокращений, высокое кровяное давление и скопление жидкости; и предотвратить осложнения.
Изменения образа жизни
Несколько изменений в образе жизни могут улучшить качество жизни и улучшить симптомы.Диета с низким содержанием натрия — это основное изменение образа жизни для тех, кто страдает ишемической кардиомиопатией. Также следует исключить жир и холестерин. Также рекомендуется выполнять легкие аэробные упражнения.
Хирургия
Хирургическое лечение зависит от степени тяжести сердечного заболевания. Может быть рекомендована имплантация кардиостимулятора. Кардиостимулятор или дефибриллятор — это небольшое электронное устройство, которое нормализует частоту сердечных сокращений. В этой процедуре устройство вводится прямо под кожу в области ключицы.Один или несколько тонких проводов устройства осторожно продевают через кровеносный сосуд в сердце. Скорее всего, через один-два дня после процедуры вы попадете в больницу. Может пройти несколько недель или месяцев, прежде чем вы почувствуете, что сможете полностью вернуться к своей обычной деятельности.
Последующее наблюдение после операции
Перед выпиской из больницы ваш врач обсудит ваш план последующего наблюдения, который, вероятно, будет включать осмотры через один месяц, шесть месяцев, 12 месяцев, а затем ежегодно.Кроме того, важно, чтобы вы следовали определенному плану здравоохранения, чтобы снизить риск осложнений от сердечных заболеваний:
- Придерживайтесь диеты с низким содержанием жиров и холестерина
- Делайте упражнения ежедневно
- Бросить курить
- Снижение стресса
- Если у вас высокое кровяное давление или диабет, принимайте лекарства в соответствии с указаниями.
Осложнения
Осложнения ишемической кардиомиопатии могут включать:
- Риск сердечной недостаточности или сердечного приступа
- Частые госпитализации
- Сгустки крови, которые при смещении могут вызвать инсульт
- Нарушение сердечного ритма
Тихая ишемия | Техасский институт сердца
Ишемия — это состояние, при котором ограничен приток богатой кислородом крови к части тела
Сердечная ишемия — это недостаток притока крови и кислорода к сердечной мышце.
Ишемия сердца возникает, когда артерия сужается или блокируется на короткое время, не позволяя богатой кислородом крови достигать сердца. Если ишемия тяжелая или длится слишком долго, она может вызвать сердечный приступ (инфаркт миокарда) и привести к отмиранию сердечной ткани. В большинстве случаев временная нехватка крови к сердцу вызывает боль при стенокардии. Но в остальных случаях боли нет. Эти случаи называются тихой ишемией.
Тихая ишемия также может нарушить сердечный ритм.Аномальные ритмы, такие как желудочковая тахикардия или фибрилляция желудочков, могут нарушить насосную способность сердца и вызвать обморок или даже внезапную сердечную смерть.
Насколько распространена тихая ишемия и кто подвержен риску?
По оценкам Американской кардиологической ассоциации, от 3 до 4 миллионов американцев страдают бессимптомной ишемией. Люди, перенесшие сердечные приступы в прошлом или страдающие диабетом, особенно подвержены риску развития тихой ишемии. Заболевание сердечной мышцы (кардиомиопатия), вызванное скрытой ишемией, является одной из наиболее частых причин сердечной недостаточности в Соединенных Штатах.
Основные факторы риска включают
Каковы симптомы тихой ишемии?
Тихая ишемия не имеет симптомов. Но исследователи обнаружили, что если у вас есть эпизоды заметной боли в груди, у вас также могут быть эпизоды тихой ишемии.
Как диагностируется тихая ишемия?
Для диагностики тихой ишемии можно использовать следующие тесты:
- Тест с физической нагрузкой может показать кровоток в коронарных артериях в ответ на физическую нагрузку.
- Холтеровское мониторирование регистрирует вашу частоту сердечных сокращений и ритм в течение 24 часов (или дольше), чтобы врачи могли видеть, были ли у вас эпизоды тихой ишемии.
Как лечится ишемия?
Лечение ишемии аналогично лечению любой формы сердечно-сосудистых заболеваний и обычно начинается со следующих изменений образа жизни:
- Если куришь, брось.
- Контролируйте высокое кровяное давление, холестерин и диабет.
- Ограничьте количество употребляемого алкоголя.
- Примите привычки здорового питания.
- Начните программу упражнений, одобренную вашим врачом.
Лекарства и хирургия
Цели лечения включают улучшение притока крови к сердцу и снижение потребности сердца в кислороде. Ваш врач может прописать вам аспирин, антикоагулянты или другие разжижающие кровь средства, чтобы предотвратить образование тромбов. Кислород может быть назначен для увеличения содержания кислорода в крови, которая все еще течет через ваше сердце.Обезболивающие можно использовать для снятия боли.
Некоторые пациенты принимают лекарства, которые замедляют частоту сердечных сокращений, открывают и расслабляют кровеносные сосуды и иным образом уменьшают нагрузку на сердце. Большинство пациентов хорошо реагируют на эти лекарства. Тем, кто плохо реагирует, может потребоваться чрескожное коронарное вмешательство (ЧКВ), такое как баллонная ангиопластика, операция коронарного шунтирования или аналогичная процедура.
Ишемия миокарда // Middlesex Health
Обзор
Ишемия миокарда возникает, когда приток крови к сердцу снижается, что не позволяет сердечной мышце получать достаточное количество кислорода.Снижение кровотока обычно является результатом частичной или полной закупорки сердечных артерий (коронарных артерий).
Ишемия миокарда, также называемая ишемией сердца, снижает способность сердечной мышцы перекачивать кровь. Внезапная серьезная закупорка одной из сердечных артерий может привести к сердечному приступу. Ишемия миокарда также может вызывать серьезные нарушения сердечного ритма.
Лечение ишемии миокарда включает улучшение притока крови к сердечной мышце. Лечение может включать прием лекарств, операцию по открытию закупоренных артерий (ангиопластику) или операцию шунтирования.
Выбор образа жизни, полезного для сердца, важен для лечения и профилактики ишемии миокарда.
Ишемия миокарда возникает, когда приток крови к сердечной мышце (миокарду) затруднен из-за частичной или полной закупорки коронарной артерии скоплением бляшек (атеросклероз). Если бляшки разрываются, у вас может быть сердечный приступ (инфаркт миокарда).
Симптомы
У некоторых людей с ишемией миокарда нет никаких признаков или симптомов (тихая ишемия).
Когда они возникают, наиболее распространенными являются давление или боль в груди, обычно в левой части тела (стенокардия). Другие признаки и симптомы, которые чаще встречаются у женщин, пожилых людей и людей с диабетом, включают:
- Боль в шее или челюсти
- Боль в плече или руке
- Учащенное сердцебиение
- Одышка при физической активности
- Тошнота и рвота
- Потение
- Усталость
Когда обращаться к врачу
Получите неотложную помощь, если у вас сильная боль в груди или боль в груди, которая не проходит.
Причины
Ишемия миокарда возникает, когда кровоток через одну или несколько коронарных артерий уменьшается. Низкий кровоток снижает количество кислорода, которое получает ваша сердечная мышца.
Ишемия миокарда может развиваться медленно, поскольку со временем артерии блокируются. Или это может произойти быстро, когда артерия внезапно блокируется.
К состояниям, которые могут вызвать ишемию миокарда, относятся:
- Ишемическая болезнь сердца (атеросклероз). Бляшки, состоящие в основном из холестерина, накапливаются на стенках артерий и ограничивают кровоток. Атеросклероз — наиболее частая причина ишемии миокарда.
- Сгусток крови. Бляшки, которые развиваются при атеросклерозе, могут разрываться, вызывая тромб. Сгусток может заблокировать артерию и привести к внезапной тяжелой ишемии миокарда, что приведет к сердечному приступу. В редких случаях сгусток крови может попасть в коронарную артерию из других частей тела.
- Спазм коронарной артерии. Это временное сжатие мышц стенки артерии может на короткое время уменьшить или даже предотвратить приток крови к части сердечной мышцы. Спазм коронарной артерии — редкая причина ишемии миокарда.
Боль в груди, связанная с ишемией миокарда, может быть вызвана:
- Физические нагрузки
- Эмоциональный стресс
- Низкие температуры
- Употребление кокаина
- Обильный или обильный прием пищи
- Половое сношение
Если в крови слишком много частиц холестерина, холестерин может накапливаться на стенках артерий.Со временем могут образоваться отложения, называемые зубным налетом. Отложения могут сузить или заблокировать ваши артерии. Зубной налет также может лопнуть, образуя сгусток крови.
Факторы риска
Факторы, которые могут увеличить риск развития ишемии миокарда, включают:
- Табак. Курение и длительное воздействие пассивного курения могут повредить внутренние стенки артерий. Повреждение может позволить отложениям холестерина и других веществ накапливаться и замедлять кровоток в коронарных артериях.Курение вызывает спазм коронарных артерий и может также увеличить риск образования тромбов.
- Диабет. Диабет 1 и 2 типа связан с повышенным риском ишемии миокарда, сердечного приступа и других проблем с сердцем.
- Высокое артериальное давление. Со временем высокое кровяное давление может ускорить развитие атеросклероза, что приведет к повреждению коронарных артерий.
- Повышенный уровень холестерина в крови. Холестерин — основная часть отложений, которые могут сужать коронарные артерии.Высокий уровень «плохого» (липопротеинов низкой плотности или ЛПНП) холестерина в крови может быть вызван наследственным заболеванием или диетой с высоким содержанием насыщенных жиров и холестерина.
- Высокий уровень триглицеридов в крови. Триглицериды, еще один тип жиров в крови, также могут способствовать развитию атеросклероза.
- Ожирение. Ожирение связано с диабетом, высоким кровяным давлением и высоким уровнем холестерина в крови.
- Окружность талии. Объем талии более 35 дюймов (89 сантиметров) у женщин и 40 дюймов (102 см) у мужчин увеличивает риск высокого кровяного давления, диабета и сердечных заболеваний.
- Недостаток физической активности. Недостаток физических упражнений способствует ожирению и связан с повышенным уровнем холестерина и триглицеридов. Люди, которые регулярно занимаются аэробикой, имеют лучшее здоровье сердца, что связано с более низким риском ишемии миокарда и сердечного приступа. Физические упражнения также снижают артериальное давление.
Осложнения
Ишемия миокарда может привести к серьезным осложнениям, в том числе:
- Сердечный приступ. Если коронарная артерия полностью заблокирована, недостаток крови и кислорода может привести к сердечному приступу, который разрушает часть сердечной мышцы. Ущерб может быть серьезным, а иногда и смертельным.
- Нерегулярный сердечный ритм (аритмия). Нарушение сердечного ритма может ослабить ваше сердце и быть опасным для жизни.
- Сердечная недостаточность. Со временем повторяющиеся эпизоды ишемии могут привести к сердечной недостаточности.
Профилактика
Те же самые привычки образа жизни, которые могут помочь в лечении ишемии миокарда, также могут помочь предотвратить ее развитие.Ведение здорового образа жизни поможет сохранить ваши артерии сильными, эластичными и гладкими, а также обеспечит максимальный кровоток.
Диагностика
Ваш врач начнет с того, что задаст вопросы о вашей истории болезни и проведет медицинский осмотр. После этого ваш врач может порекомендовать:
- Электрокардиограмма (ЭКГ). Электроды, прикрепленные к вашей коже, регистрируют электрическую активность вашего сердца. Определенные изменения в электрической активности вашего сердца могут быть признаком повреждения сердца.
- Стресс-тест. Ваш сердечный ритм, артериальное давление и дыхание контролируются, пока вы ходите на беговой дорожке или катаетесь на велотренажере. Физические упражнения заставляют ваше сердце работать сильнее и быстрее, чем обычно, поэтому стресс-тест может выявить проблемы с сердцем, которые в противном случае могли бы быть незаметны.
- Эхокардиограмма. Звуковые волны, направляемые в ваше сердце от устройства, похожего на палочку, которое прижимают к груди, создают видеоизображения вашего сердца. Эхокардиограмма может помочь определить, повреждена ли какая-либо область вашего сердца и не работает ли нормально.
- Стресс-эхокардиограмма. Стресс-эхокардиограмма похожа на обычную эхокардиограмму, за исключением того, что тест проводится после тренировки в кабинете врача на беговой дорожке или велотренажере.
- Ядерный стресс-тест. Небольшое количество радиоактивного материала попадает в ваш кровоток. Во время упражнений врач может наблюдать, как он проходит через ваше сердце и легкие, что позволяет выявить проблемы с кровотоком.
- Коронарная ангиография. Краситель вводится в кровеносные сосуды вашего сердца. Затем делается серия рентгеновских снимков (ангиограмм), показывающих путь красителя. Этот тест дает вашему врачу возможность подробно изучить внутреннюю часть ваших кровеносных сосудов.
- КТ сердца. Этот тест может определить, есть ли у вас накопление кальция в коронарных артериях — признак коронарного атеросклероза. Сердечные артерии также можно увидеть с помощью компьютерной томографии (коронарная КТ-ангиограмма).
Лечение
Целью лечения ишемии миокарда является улучшение притока крови к сердечной мышце.В зависимости от тяжести вашего состояния врач может порекомендовать лекарства, операцию или и то, и другое.
Лекарства
Лекарства для лечения ишемии миокарда включают:
- Аспирин. Ежедневный прием аспирина или другого разбавителя крови может снизить риск образования тромбов, что может помочь предотвратить закупорку коронарных артерий. Спросите своего врача, прежде чем начинать принимать аспирин, потому что он может быть неприемлемым, если у вас есть нарушение свертываемости крови или если вы уже принимаете другой разжижитель крови.
- Нитраты. Эти лекарства расширяют артерии, улучшая приток крови к сердцу и от него. Улучшение кровотока означает, что вашему сердцу не нужно так много работать.
- Бета-блокаторы. Эти лекарства помогают расслабить сердечную мышцу, замедлить сердцебиение и снизить кровяное давление, чтобы кровь могла легче притекать к сердцу.
- Блокаторы кальциевых каналов. Эти лекарства расслабляют и расширяют кровеносные сосуды, увеличивая кровоток в сердце.Блокаторы кальциевых каналов также замедляют ваш пульс и уменьшают нагрузку на сердце.
- Лекарства, снижающие уровень холестерина. Эти лекарства уменьшают первичный материал, который откладывается на коронарных артериях.
- Ингибиторы ангиотензинпревращающего фермента (АПФ). Эти лекарства помогают расслабить кровеносные сосуды и снизить кровяное давление. Ваш врач может порекомендовать ингибитор АПФ, если у вас высокое кровяное давление или диабет в дополнение к ишемии миокарда.Ингибиторы АПФ также можно использовать, если у вас сердечная недостаточность или если ваше сердце не перекачивает кровь эффективно.
- Ранолазин (Ранекса). Это лекарство помогает расслабить коронарные артерии и облегчить приступ стенокардии. Ранолазин может быть назначен вместе с другими лекарствами от стенокардии, такими как блокаторы кальциевых каналов, бета-блокаторы или нитраты.
Процедуры для улучшения кровотока
Иногда для улучшения кровотока требуется более агрессивное лечение. Процедуры, которые могут помочь, включают:
- Ангиопластика и стентирование. В суженную часть артерии вставляется длинная тонкая трубка (катетер). Проволока с крошечным шариком продевается в суженную область и надувается, чтобы расширить артерию. Небольшая катушка из проволочной сетки (стент) обычно вставляется, чтобы артерия оставалась открытой.
- Операция по аортокоронарному шунтированию. Хирург использует сосуд из другой части вашего тела, чтобы создать трансплантат, который позволяет крови течь вокруг заблокированной или суженной коронарной артерии. Этот тип операции на открытом сердце обычно используется только для людей, у которых несколько суженных коронарных артерий.
- Усиленная внешняя контрпульсация. Это неинвазивное амбулаторное лечение может быть рекомендовано, если другие методы лечения не помогли. Манжеты, обернутые вокруг ваших ног, осторожно надуваются воздухом, а затем сдуваются. Возникающее давление на кровеносные сосуды может улучшить приток крови к сердцу.
Образ жизни и домашние средства
Изменение образа жизни — важная часть лечения. Чтобы вести здоровый образ жизни:
- Бросить курить. Поговорите со своим врачом о стратегиях отказа от курения. Также старайтесь избегать пассивного курения.
- Управляйте основными заболеваниями. Лечить заболевания или состояния, которые могут увеличить риск ишемии миокарда, такие как диабет, высокое кровяное давление и высокий уровень холестерина в крови.
- Придерживайтесь здоровой диеты. Ограничьте потребление насыщенных жиров и ешьте много цельнозерновых, фруктов и овощей. Знайте свои показатели холестерина и спросите своего врача, снизили ли вы их до рекомендуемого уровня.
- Упражнение. Поговорите со своим врачом о том, чтобы начать безопасный план упражнений для улучшения притока крови к сердцу.
- Поддерживайте здоровый вес. Если у вас избыточный вес, поговорите со своим врачом о вариантах похудания.
- Уменьшить стресс. Практикуйте здоровые техники управления стрессом, такие как расслабление мышц и глубокое дыхание.
Важно регулярно проходить медицинские осмотры. Некоторые из основных факторов риска ишемии миокарда — высокий уровень холестерина, высокое кровяное давление и диабет — не имеют симптомов на ранних стадиях.Раннее выявление и лечение могут заложить основу для улучшения здоровья сердца на всю жизнь.
Подготовка к приему
Если вы испытываете боль в груди, скорее всего, вас будут обследовать и лечить в отделении неотложной помощи.
Если у вас нет боли в груди, но есть другие симптомы, или вы обеспокоены риском ишемии миокарда, вас могут направить к кардиологу (кардиологу).
Что вы можете сделать
- Помните о любых ограничениях перед приемом, таких как голодание перед анализом крови.
- Запишите свои симптомы, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Составьте список всех ваших лекарств, витаминов и пищевых добавок.
- Запишите основную медицинскую информацию, включая другие состояния.
- Запишите ключевую личную информацию, включая любые недавние изменения или факторы стресса в вашей жизни.
- Запишите вопросы, которые задайте своему врачу.
- Попросите родственника или друга сопровождать вас, поможет вам вспомнить, что говорит врач.
Вопросы, которые следует задать врачу
- Какая наиболее вероятная причина моих симптомов?
- Какие тесты мне нужны? Есть ли к ним особая подготовка?
- Какие виды лечения мне нужны?
- Следует ли мне изменить образ жизни? Какая диета и какой уровень активности мне подходят?
- Как часто я должен проходить скрининг на сердечные заболевания?
- У меня другие проблемы со здоровьем.Как я могу лучше всего управлять этими условиями вместе?
В дополнение к вопросам, которые вы подготовили задать своему врачу, не стесняйтесь задавать другие вопросы во время приема.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов. Если вы будете готовы ответить на них, у вас останется время, чтобы обсудить те моменты, на которые вы хотите потратить больше времени. Вас могут спросить:
- Какие у вас симптомы и когда они появились?
- Насколько серьезны ваши симптомы? Они случайны или непрерывны?
- Что-нибудь улучшает или ухудшает ваши симптомы?
- Есть ли у вас в семейном анамнезе сердечные заболевания, высокое кровяное давление или высокий уровень холестерина?
- Вы курили или курили?
© 1998-2021 Фонд медицинского образования и исследований Мэйо (MFMER).Все права защищены. Условия использования
Как ишемия влияет на разные части тела
Ишемия — это состояние, при котором недостаточный приток крови к одному из органов тела часто вызван атеросклеротической бляшкой в артерии, кровоснабжающей этот орган. Орган, подверженный ишемии, называется ишемическим.
Поскольку ишемический орган не получает весь необходимый ему кислород и питательные вещества, ишемия обычно приводит к нарушению работы пораженного органа и часто вызывает симптомы.Если ишемия становится достаточно серьезной или сохраняется достаточно долго, клетки пораженного органа могут начать умирать. Смерть всего или части ишемического органа называется инфарктом.
Общие примеры ишемии включают:
- Ишемия сердца
- Ишемия головного мозга
- Ишемия кишечника
- Ишемия конечностей
Ишемия сердца
Ишемия сердца, также называемая ишемией миокарда, чаще всего вызывается атеросклеротическими бляшками в коронарных артериях, артериях, снабжающих сердечную мышцу.Однако ишемия сердца может быть также результатом других состояний, таких как спазм коронарной артерии, кардиальный синдром X (также называемый коронарным микрососудистым заболеванием) или врожденные аномалии коронарных артерий.
«Типичная» стенокардия — это симптом дискомфорта в груди (или верхней части тела), вызванный ишемией сердца, вызванной физической нагрузкой или стрессом. Симптомы обычно проходят после отдыха или расслабления.
«Атипичная» стенокардия или нестабильная стенокардия обычно возникает без какой-либо связи с физическими упражнениями или стрессом и часто является признаком острого коронарного синдрома — неотложной медицинской помощи.Взаимодействие с другими людьми
Ишемия головного мозга
Ткань мозга метаболически очень активна, и для правильного функционирования мозг получает 20% крови, перекачиваемой сердцем. Кроме того, в отличие от многих других органов, мозг не имеет собственных запасов энергии и полностью зависит от непрерывный кровоток выполняет свою работу. Следовательно, ткань мозга быстро становится ишемической, если кровоток прерывается, и если кровоток быстро не восстанавливается, быстро наступает смерть мозга. Гибель ткани мозга называется инсультом.
Иногда приток крови к части мозга прерывается на достаточно долгое время, чтобы вызвать симптомы ишемии головного мозга, но не на время, достаточное для того, чтобы вызвать настоящий инсульт. Это состояние называется «транзиторной ишемической атакой» (ТИА). ТИА может дублировать любой из множества вариантов симптомов инсульта, за исключением того, что симптомы исчезают в течение нескольких часов. ТИА важны не только потому, что они тревожны сами по себе, но и потому, что за ними часто следует полный ход. Таким образом, при ТИА всегда требуется немедленная медицинская помощь.
Ишемия кишечника
Ишемия кишечника (также называемая брыжеечной ишемией) возникает при заболевании кровеносных сосудов, кровоснабжающих органы кишечника.
Хроническая кишечная ишемия, которая обычно вызывается атеросклерозом кишечных артерий, обычно вызывает повторяющиеся симптомы после еды, когда кишечник пытается выполнять свою пищеварительную работу в условиях недостаточного кровоснабжения. Кишечная ишемия чаще всего вызывает боль в животе (называемую кишечной стенокардией) после еды, особенно жирной.
Симптомы кишечной стенокардии включают тупую и спазматическую боль в верхней части живота, хотя она может отдавать в спину. Кишечная стенокардия обычно длится около двух-трех часов, но затем возвращается после очередного приема пищи.
Острая кишечная ишемия может возникнуть, когда эмболия (сгусток крови) застревает в артериях кишечника. Эти сгустки крови чаще всего образуются в сердце в результате фибрилляции предсердий. Если эмболия достаточно серьезная, может возникнуть инфаркт кишечника (гибель части кишечника).Инфаркт кишечника требует неотложной медицинской помощи.
Ишемия конечностей
Ишемия конечностей может возникать при заболевании периферических артерий (ЗПА), форме атеросклероза, которая поражает артерии, кровоснабжающие руки или ноги (чаще всего ноги).
Наиболее частым синдромом, наблюдаемым при ишемии конечностей, является перемежающаяся хромота, тип спазматической боли, обычно затрагивающей одну ногу, которая воспроизводимо возникает после определенного количества ходьбы. ЗПА часто лечат ангиопластикой и стентированием, хотя также обычно требуется операция шунтирования.
Ишемия сердечной мышцы — обзор
Обзор
Ишемия миокарда возникает при недостаточном кровоснабжении миокарда. Инфаркт миокарда (ИМ) относится к некрозу миокарда, вызванному тяжелой ишемией. Ишемия или инфаркт миокарда могут затронуть всю толщину желудочковой мышцы (трансмуральное повреждение) или могут быть локализованы во внутреннем слое желудочка (субэндокардиальная ишемия или инфаркт). Трансмуральный (или почти трансмуральный) ИМ, особенно большой, часто (но не всегда) вызывает типичную последовательность изменений ST-T и часто аномальные зубцы Q.Изменения ST-T можно разделить на две фазы:
- 1.
Острая фаза ИМ с подъемом сегмента ST (ИМпST), иногда также называемая трансмуральным ИМ / ишемией, характеризуется подъемом сегмента ST ( ток травмы (паттерн )), а иногда и относительно высокие положительные зубцы T (острейшие зубцы T).
- 2.
Эволюционная фаза характеризуется появлением перевернутых зубцов T, обычно наиболее заметных в отведениях, в которых наблюдались острейшие зубцы T и подъем сегмента ST.
Эти изменения ST-T происходят в течение нескольких часов или дней и обычно проходят в течение недель или месяцев. В течение первого дня или около того после инфаркта миокарда новые аномальные зубцы Q могут появиться в одном или нескольких отведениях. Патологические зубцы Q более вероятны в развитии более крупных инфарктов с подъемом сегмента ST.
Распознавание ИМпST очень важно, потому что этот диагноз является основным показанием для экстренной реперфузии , предпочтительно с чрескожным коронарным вмешательством. Чем раньше будет произведена реперфузия «виновной» артерии, тем лучше будет клинический исход.Своевременная чрескожная коронарная интервенционная терапия (например, в течение 24 часов) также может быть полезной при лечении отдельных пациентов с ИМ без подъема сегмента ST.
Сохранение подъема сегмента ST в течение более 2 или 3 недель после острого инфаркта миокарда может указывать на развитие аневризмы желудочков. Аномальные зубцы Q, как правило, сохраняются, но со временем могут стать меньше и в редких случаях даже исчезнуть.
ИМ с подъемом ST / зубцом Q также можно описать с точки зрения его местоположения на ЭКГ.При переднем инфаркте подъем сегмента ST и аномальные зубцы Q возникают в одном или нескольких отведениях от V 1 до V 6 , I и aVL. Реципрокные депрессии ST можно увидеть в отведениях II, III и aVF. При нижнем инфаркте элевации ST и зубцы Q появляются в отведениях II, III и aVF, а реципрокные депрессии ST могут наблюдаться в одном или нескольких передних отведениях. Не все ИМпST сопровождаются реципрокными изменениями.
Острый инфаркт миокарда правого желудочка — частое осложнение нижнезадних инфарктов.Диагностика ЭКГ основана на наличии повышенных сегментов ST в правых грудных отведениях (например, V 3 R, V 4 R).
Следует подчеркнуть: клиническое уравнение патологического зубца Q с трансмуральным некрозом является чрезмерным упрощением. Не все трансмуральные инфаркты приводят к зубцам Q, и не все инфаркты зубцов Q коррелируют с трансмуральными инфарктами.
Патологические зубцы Q инфаркта следует отличать от нормальных зубцов Q. Например, небольшие нормальные зубцы q перегородки как часть комплексов qR можно увидеть в левых грудных отведениях (от V 4 до V 6 ), в отведениях II, III и aVF (с вертикальной электрической осью) и в отведениях I и aVL (с горизонтальной осью).Эти перегородочные зубцы q обычно имеют ширину менее 0,04 с.
Зубец QS обычно наблюдается в отведениях V 1 и иногда в отведениях V 1 и V 2 . Зубцы Q также могут рассматриваться как нормальные варианты в отведениях aVF, III и aVL.
Могут возникать множественные MI. В таких случаях ЭКГ показывает старые зубцы Q от предыдущего инфаркта и новые зубцы Q с изменениями ST-T от текущего инфаркта.
Когда блокада правой ножки пучка Гиса (БПНПГ) осложняет острый ИМ, возможен диагноз обоих состояний.БПНПГ увеличивает ширину QRS, а отведение V 1 показывает высокое положительное конечное отклонение. Кроме того, аномальные зубцы Q и подъем сегмента ST в результате острого ИМ присутствуют в грудных отведениях с передним ИМ и в отведениях II, III и aVF с нижним ИМ.
Когда блокада левой ножки пучка Гиса (БЛНПГ) осложняет острый ИМ, инфаркт может быть трудно диагностировать, потому что БЛНПГ может маскировать как аномальные зубцы Q инфаркта, так и подъем сегмента ST и инверсию зубца Т. при ишемии.Кроме того, БЛНПГ может вызывать волны QS в правых грудных отведениях с подъемом сегмента ST и медленное прогрессирование зубца R через грудную клетку без ИМ. Наличие комплексов QR в левых грудных отведениях с БЛНПГ указывает на основной ИМ. Об ишемии с лежащей в основе БЛНПГ свидетельствует наличие инверсии зубца Т в правых грудных отведениях, подъема сегмента ST в левых грудных отведениях (или в других отведениях с выраженными зубцами R) или депрессии сегмента ST в правых прекардиальных отведениях (или других отведениях). отведения с волнами rS или QS).
29.9C: Ишемия и инфаркт миокарда
Ишемическая болезнь сердца возникает из-за снижения притока крови к сердечной мышце, обычно из-за атеросклероза, и может привести к сердечному приступу.
Цели обучения
- Различать влияние ишемии миокарда и инфаркта на сердце
Ключевые моменты
- Ишемическая болезнь сердца (ИБС) или ишемия миокарда — это заболевание, характеризующееся ишемией или снижением кровоснабжения сердечной мышцы, как правило, вследствие ишемической болезни сердца и инфаркта миокарда.
- Ишемическая болезнь сердца — сужение сердечных артерий вследствие атеросклероза, отложения жира на стенках. Если эти отложения высвободятся, они могут вызвать сгусток, который блокирует кровоток к сердечной мышце, вызывая инфаркт миокарда.
- Симптомы стабильной ишемической болезни сердца включают стенокардию, характерную для боли в груди при физической нагрузке, и снижение толерантности к физической нагрузке. Симптомы инфаркта миокарда включают острую боль в груди, одышку, тошноту, рвоту, сердцебиение, потливость и / или беспокойство.
- Лечение ИБС зависит от основного заболевания. Стабильная ИБС можно лечить препаратами против стенокардии. Лечение инфаркта миокарда включает коронарную ангиопластику, лечение препаратами для разрушения тромбов и коронарное шунтирование, при котором заменяются заблокированные кровеносные сосуды сердца.
- Фраза «сердечный приступ» иногда неправильно используется для описания внезапной сердечной смерти, которая может быть или не быть результатом острого инфаркта миокарда.
Ключевые термины
- ангиопластика : механическое расширение суженного или полностью закупоренного кровеносного сосуда, обычно вызванное атеромой.
- ишемия : Местное нарушение кровообращения из-за механической непроходимости кровоснабжения, например, из-за сужения артерии или сгустка.
- ангиография : метод медицинской визуализации, при котором делается рентгеновское изображение для визуализации внутренней части кровеносных сосудов и органов тела, с особым вниманием к артериям, венам и камерам сердца.
Острый инфаркт миокарда : На схеме изображен инфаркт миокарда (2) верхушки передней стенки сердца (апикальный инфаркт) после окклюзии (1) ветви левой коронарной артерии (LCA).Правая коронарная артерия (ПКА).
Ишемическая болезнь сердца (ИБС) или ишемия миокарда — это заболевание, характеризующееся ишемией или снижением кровоснабжения сердечной мышцы, обычно из-за ишемической болезни сердца и инфаркта миокарда. Ишемическая болезнь сердца — это сужение сердечных артерий из-за атеросклероза, отложения жира на стенках. Если эти отложения высвободятся, они могут вызвать сгусток, который блокирует кровоток к сердечной мышце, вызывая инфаркт миокарда.Риск увеличивается с возрастом, курением, высоким уровнем холестерина, диабетом и высоким кровяным давлением и чаще встречается у мужчин и тех, у кого есть близкие родственники с ишемической болезнью сердца и инфарктом миокарда в анамнезе. Это самая частая причина смерти в большинстве западных стран и основная причина госпитализаций.
Симптомы
Симптомы стабильной ишемической болезни сердца включают стенокардию, характерную для боли в груди при физической нагрузке, и снижение толерантности к физической нагрузке.
Ишемическая болезнь сердца может сопровождаться любой из следующих проблем:
- Стенокардия — боль в груди при напряжении, в холодную погоду или в эмоциональных ситуациях
- Острая боль в груди — острый коронарный синдром, нестабильная стенокардия или инфаркт миокарда
- Сердечная недостаточность — затрудненное дыхание или отек конечностей из-за слабости сердечной мышцы
- Изжога
Атеросклероз : Эта диаграмма показывает прогрессирование атеросклероза кровеносного сосуда.При ишемической болезни сердца эти атеросклеротические бляшки накапливаются в коронарных артериях, и разрыв может привести к ишемической болезни сердца и инфаркту миокарда.
Диагностика
Ишемическая болезнь сердца обычно связана с основным заболеванием сердца.
При «стабильной» стенокардии боль в груди с типичными особенностями возникает при предсказуемом уровне нагрузки. Различные формы сердечных стресс-тестов могут использоваться для индукции обоих симптомов и выявления изменений с помощью электрокардиографии (ЭКГ), эхокардиографии (с использованием УЗИ сердца) или сцинтиграфии (с использованием радиоактивного маркера для изучения поглощения крови сердечной мышцей).Если кажется, что часть сердца получает недостаточное кровоснабжение, можно использовать коронарную ангиографию для определения сужения коронарных артерий и пригодности для ангиопластики или шунтирования.
Сердечный стресс-тест : Пациент, проходящий стресс-тест. Этот тест исследует приток крови к сердцу во время нагрузки и может использоваться в качестве диагностического инструмента при ишемической болезни сердца, ишемической болезни сердца и сердечной недостаточности.
Диагностика острого коронарного синдрома и инфаркта миокарда обычно проводится в отделении неотложной помощи, когда у пациента возникает острая боль в груди в сочетании с одышкой, тошнотой, рвотой, сердцебиением, потливостью и / или тревогой.Выполняется ЭКГ для выявления изменений, характерных для инфаркта миокарда. В отсутствие этих характерных маркеров повреждение сердца выявляется с помощью сердечных маркеров в крови, которые определяют повреждение сердечной мышцы. Если нет доказательств повреждения или инфаркта, ставится диагноз «нестабильная стенокардия». В зависимости от оценки риска, стресс-тестирование или ангиография могут использоваться для выявления ишемической болезни сердца у этих пациентов.
У пациентов с сердечной недостаточностью могут проводиться стресс-тесты или коронарная ангиография для выявления и лечения основного заболевания коронарной артерии.
Причины
Болезненный процесс, лежащий в основе большинства ишемической болезни сердца, — это атеросклероз коронарных артерий, который снижает приток крови к сердечной мышце. Атеросклероз — это утолщение стенки артерии в результате образования бляшек, которое представляет собой накопление жировых материалов, таких как холестерин. Атеросклероз снижает приток крови к сердечной мышце, вызывая ишемию. Когда эти бляшки ослабевают, они могут образовывать разрыв, который образует сгусток крови, препятствующий кровотоку, вызывая инфаркт миокарда.
Лечение
Лечение ишемической болезни сердца зависит от основного заболевания. При стабильной ИБС можно использовать антиангинальные препараты для снижения частоты возникновения и тяжести приступов стенокардии. Лечение острого коронарного синдрома и инфаркта миокарда включает коронарную ангиопластику, лечение тромболизисными препаратами, разрушающими тромбы, и коронарное шунтирование, при котором заменяются суженные кровеносные сосуды на сердце.
Различные виды лечения предлагаются людям с высоким риском ишемической болезни сердца.К ним относятся контроль уровня холестерина у людей с известным высоким уровнем холестерина, отказ от курения и контроль высокого кровяного давления.
Ишемическая болезнь сердца — NHS
Ишемическая болезнь сердца (ИБС) является основной причиной смерти в Великобритании и во всем мире. ИБС иногда называют ишемической болезнью сердца или ишемической болезнью сердца.
Сделайте прививку от гриппа
Грипп может быть очень серьезным заболеванием, если у вас ишемическая болезнь сердца.Попросите бесплатную прививку от гриппа:
- в приемной терапевта
- в местной аптеке, где есть служба вакцинации против гриппа
Узнайте больше о вакцине от гриппа
Информация: Совет по коронавирусуЕсли у вас болезнь сердца и вы беспокоитесь о коронавирусе, вы можете получить консультацию по коронавирусу и сердечным заболеваниям в Британском кардиологическом фонде.
Симптомы ишемической болезни сердца (ИБС)
Основными симптомами ИБС являются:
- боль в груди (стенокардия)
- одышка
- боль по всему телу
- слабость
- тошнота (тошнота)
Но не у всех одинаковые симптомы, а некоторые люди могут не иметь их до постановки диагноза ИБС.
Причины ишемической болезни сердца (ИБС)
Ишемическая болезнь сердца — это термин, который описывает то, что происходит, когда кровоснабжение вашего сердца блокируется или прерывается из-за накопления жировых веществ в коронарных артериях.
Со временем стенки артерий покрываются жировыми отложениями. Этот процесс известен как атеросклероз, а жировые отложения — атеромой.
Атеросклероз может быть вызван факторами образа жизни, такими как курение и регулярное употребление чрезмерного количества алкоголя.
Вы также более подвержены риску развития атеросклероза, если у вас есть такие состояния, как высокий уровень холестерина, высокое кровяное давление (гипертония) или диабет.
Диагностика ишемической болезни сердца (ИБС)
Если врач считает, что вы подвержены риску ИБС, он может провести оценку риска.
Они спросят вас о вашем медицинском и семейном анамнезе, а также о вашем образе жизни, и они сделают анализ крови.
Для подтверждения ИБС могут потребоваться дополнительные тесты, в том числе:
Узнайте больше о том, как диагностируется ишемическая болезнь сердца.
Лечение ишемической болезни сердца (ИБС)
Ишемическая болезнь сердца не излечима, но лечение может помочь справиться с симптомами и снизить вероятность таких проблем, как сердечные приступы.
Лечение может включать:
Восстановление после последствий ишемической болезни сердца (ИБС)
Если у вас был сердечный приступ, ангиопластика или операция на сердце, вы можете вернуться к нормальной жизни.
Доступны советы и поддержка, которые помогут вам справиться с аспектами вашей жизни, на которые могла повлиять ИБС.
Подробнее о восстановлении после последствий ишемической болезни сердца.
Профилактика ишемической болезни сердца (ИБС)
Вы можете снизить риск заболевания коронарной болезнью сердца, внеся несколько простых изменений в образ жизни.
К ним относятся:
Сохранение здоровья сердца принесет и другие преимущества для здоровья, например, поможет снизить риск инсульта и деменции.
Сердце
Сердце — это мышца размером с кулак. Он качает кровь по вашему телу и совершает около 70 ударов в минуту.
После того, как кровь покидает правую часть сердца, она попадает в легкие, где забирает кислород.
Богатая кислородом кровь возвращается в ваше сердце, а затем перекачивается к органам тела через сеть артерий.
Кровь возвращается к сердцу по венам, а затем снова перекачивается в легкие.Этот процесс называется циркуляцией.
Сердце получает кровоснабжение из сети кровеносных сосудов на поверхности сердца, называемых коронарными артериями.
Видео: коронарные артерии и болезни сердца
В этом видео показано, как работает ваше сердце и что происходит, когда коронарные артерии перестают функционировать должным образом.

 Когда лекарственная терапия не помогает, обращаются за консультацией к кардиохирургу, который применит следующие методы лечения:
Когда лекарственная терапия не помогает, обращаются за консультацией к кардиохирургу, который применит следующие методы лечения: В качестве коронарных шунтов чаще всего используются собственные артерии и вены пациента. При этом артериальные шунты имеют значительное преимущество с точки зрения длительного улучшения прогноза и освобождения от боли в результате операции. В нашем отделении кардиохирургии операция выполняется как с помощью подключения искусственного кровообращения, так и без (off pump).
В качестве коронарных шунтов чаще всего используются собственные артерии и вены пациента. При этом артериальные шунты имеют значительное преимущество с точки зрения длительного улучшения прогноза и освобождения от боли в результате операции. В нашем отделении кардиохирургии операция выполняется как с помощью подключения искусственного кровообращения, так и без (off pump).