Травмы: чем лечить ушибы и растяжения | Лекарственный справочник | Здоровье
Наша справка
Растяжение связок – травма, которая обычно возникает из-за резких движений в суставе. Растяжение связок на самом деле всегда представляет собой их надрыв, в самых тяжелых случаях может быть полный разрыв связки.
Наиболее распространено растяжение связок голеностопного сустава. Типичные проявления этой травмы – боль в области поврежденного сустава, которая усиливается при движении, отек, появление гематомы, ограничение объема движений. При полном разрыве связки может наблюдаться излишняя подвижность сустава.Растяжение мышц – это травматическое повреждение мышечных волокон или соединения мышцы и сухожилия, оно чаще всего бывает в области шеи, бедра, спины или икр. Типичные симптомы – боль, отек, иногда – гематома.
SOS!
Обратитесь к врачу, если:
- Кровоподтек на месте травмы велик.

- Если ушиблены голова, живот или спина.
- Если после травмы резко нарушилась функция сустава, возникла его деформация.
- Пропала чувствительность в области травмы.
На заметку
Избежать травм в спортзале помогут несколько простых правил:
- не пренебрегайте разминкой – она разогревает мышцы и связки, делая их более эластичными;
- завершайте занятия упражнениями, снимающими напряжение, – после нагрузки мышцы могут «дубеть»;
- избегайте чрезмерных нагрузок – темп тренировки должен нарастать постепенно.
Важно
Чтобы обезопасить себя от серьезных травм, нужно научиться группироваться при падении.
- Не выставляйте локти вперед и не приземляйтесь на вытянутые руки – это может закончиться переломом запястья.
- Старайтесь приземлиться на бок, но ни в коем случае не на ягодицы.
 Приземление на «пятую точку» нередко приводит к перелому шейки бедра, у молодых – к травмам копчика.
Приземление на «пятую точку» нередко приводит к перелому шейки бедра, у молодых – к травмам копчика.
Профилактика
Особенно много травм врачи фиксируют в период гололеда. Чтобы обезопасить себя:
- ходите по скользкой поверхности правильно: чуть согните ноги в коленях, двигайтесь мелкими шажками, минимально поднимая ноги;
- обратите внимание на подошву обуви: лучше всего предохраняют от скольжения подошвы с протектором, где мелкий рисунок сочетается с крупным;
- откажитесь от каблука или выбирайте обувь с широким и устойчивым каблуком или танкеткой не выше 5 см;
- не носите обувь на платформе – при ходьбе она мешает амортизации стопы;
- используйте дополнительные антискользящие наклейки или накладки на подошву.
Внимание!
Падение или спортивная травма могут закончиться не только растяжением или ушибом, но и вывихом или переломом. Главный симптом вывиха – изменение формы сустава, укорочение или удлинение конечности. Не пытайтесь вправить вывих самостоятельно! Это может привести к дополнительной травме окружающих тканей.
Не пытайтесь вправить вывих самостоятельно! Это может привести к дополнительной травме окружающих тканей.
Для перелома характерна очень сильная боль, которая не уменьшается в состоянии покоя, нарушение чувствительности, деформация конечности.
Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов обращайтесь к врачу.
Печатную версию справочника покупайте в киосках вашего города или закажите в редакции по тел +7 (495)646-57-57 или по электронной почте [email protected] с пометкой ЛС (в письме укажите ФИО, почтовый адрес и телефон).
Ушиб голени — Медичний центр «Ліко-Мед»
Дата публикации 3 октября 2018Что такое?
Ушиб голени происходит в результате прямого удара по передней части голени. Чаще всего это является следствием падения, ударов о мебель, спортивных травм. Из-за ушиба мышцы и соединительная ткань разрушаются. Разрыв кровеносных сосудов приводит к появлению синеватых пятен на коже, но сама кожа при этом не повреждается. В большинстве случаев, ушиб голени – небольшая быстропроходящая травма. Значительно реже при ранении, нанесенном ушибом, серьезно повреждаются нервы и кровеносные сосуды.
В большинстве случаев, ушиб голени – небольшая быстропроходящая травма. Значительно реже при ранении, нанесенном ушибом, серьезно повреждаются нервы и кровеносные сосуды.
Чего ожидать?
В течение нескольких дней цвет кожи сменяется с голубовато-черного на желтый или зеленый, также постепенно проходят отек и боль. Полностью симптомы исчезают к концу второй недели. Прежде, чем вернуться к занятиям спортом или другим физическим нагрузкам, следует проконсультироваться с врачом.
Распространенность
Ушибы являются второй из наиболее распространенных типов спортивных травм.
Лечение
В большинстве случаев, лечение ушиба голени не требуется. Врач может рекомендовать легкие упражнения на растяжку. При наличии выраженных симптомов могут потребоваться дополнительные исследования для исключения иных травм.
Что можно предпринять самому?
Для облегчения боли, симптомов воспаления и ускорения заживления, в течение первых 24 — 48 часов после травмы можно использовать следующие методы:
- обеспечение покоя пострадавшей конечности и снижение физической активности;
- прикладывание льда на 20 минут, с повторением процедуры несколько раз в день;
- обеспечение голени приподнятого положения.

При необходимости можно принять безрецептурный нестероидный противовоспалительный препарат (ибупрофен, напроксен натрия) вместе с едой.
Чем усугубляется?
Массаж травмированной области, энергичное растяжение, продолжение упражнений или занятий спортом усугубляют проявления травмы.
Когда обращаться к врачу?
При развитии сильной боли, отека или онемения, невозможности переноса веса на поврежденную конечность нужен врачебный осмотр. Также проконсультироваться со специалистом следует в ситуации, когда припухлость и болезненность не проходят, ухудшается состояние при растяжении, образуются кровоподтеки без видимой причины.
В редких случаях возможны осложнения ушиба, требующие обращения в скорую. Признаки такой патологии:
- более интенсивная, чем можно было бы ожидать, боль;
- мышечное напряжение или растяжение усиливают боль;
- появление чувства жжения, покалывания или онемения;
- ощущение тугости или наполненности мышц;
- ухудшение симптомов при ношении повязки.

О чем спросить врача?
- Как определить серьезность ушиба голени?
- Можно ли ускорить выздоровление после ушиба?
- Как предотвратить ушибы голени в будущем?
Постановка диагноза
Врач может диагностировать ушиб голень с помощью медицинского обследования.
Факторы риска
- Контактные виды спорта.
- Физически активная работа.
- Частые падения.
Ушиб молочной железы | ООО «Арктика-Н» (Медицинский центр «Арктика-Н»)
Создано: 9 июля 2018 года
Врач-онколог, врач-хирург МЦ «Арктика-Н» Аллахяров Тенгиз Чингизович.
Ушиб молочных желез – закрытое травматическое повреждение тканей грудной железы. Чаще всего ушиб молочных желез происходит в быту при падении, автомобильных катастрофах, ударов в транспорте и во время спортивных игр. Ушиб молочных желез сопровождается болью, образованием участка уплотнения и гематомы. Диагностика ушиба основывается на наличии травмы в анамнезе, проведении УЗИ молочных желез, маммография. Лечение ушиба молочных желез чаще проводится консервативно; при крупной гематоме выполняется ее пункционная аспирация или удаление (секторальная резекция молочной железы).
Лечение ушиба молочных желез чаще проводится консервативно; при крупной гематоме выполняется ее пункционная аспирация или удаление (секторальная резекция молочной железы).
Травматические повреждения молочных желез могут быть закрытыми и открытыми, изолированными или сочетанными. К закрытым травмам относятся ушибы и гематомы молочных желез. В числе открытых повреждений могут встречаться резаные, колотые, огнестрельные, укушенные раны. В маммологии ушибы и другие повреждения груди, несмотря на поверхностное расположение органа, встречаются нечасто и составляют 1-2% от всей патологии молочных желез. Травмы молочных желез могут сочетаться с повреждениями грудной клетки – ушибами ребер, переломами ребер и грудины, пневмотораксом, гемотораксом. Любые травмы молочных желез могут осложняться кровотечением, нагноением, а также приводить к развитию болевого шока.
Причины травм молочных желез
Ушибы молочных желез чаще возникают в результате травм бытового характера – падений на предметы мебели, случайных ударов в транспорте, во время игр с детьми, о дверные косяки, о руль в автомобильных авариях и т.
Открытые ранения молочных желез чаще всего являются следствием насилия (попытки убийства, самоубийства) либо результатом неосторожного укола или падения на острый предмет. Особенностью колото-резаных и укушенных ран служит их инфицированность микроорганизмами, резистентными к традиционным антибактериальным препаратам, присутствие анаэробной инфекции, полиморфизм патогенов.
Симптомы ушиба молочных желез
Как правило, ушибы молочных желез сопровождаются образованием подкожной или глубокой гематомы – ограниченного скопления крови в мягких тканях груди. Со временем гематомы могут рассасываться, однако довольно часто на их месте образуется жировой некроз молочной железы. Кроме того, при инфицировании излившейся в ткани крови, высока вероятность нагноения и формирования абсцесса молочной железы.
Со временем гематомы могут рассасываться, однако довольно часто на их месте образуется жировой некроз молочной железы. Кроме того, при инфицировании излившейся в ткани крови, высока вероятность нагноения и формирования абсцесса молочной железы.
В результате ушиба молочной железы пациентку беспокоят боли и припухлость в области груди, сохраняющиеся длительное время. Иногда, при травмировании млечных протоков, могут появляться выделения из соска прозрачного характера или содержащие примесь крови.
На месте ушиба молочной железы, обычно остается участок уплотнения, который не опасен в плане малигнизации. С другой стороны, травма молочных желез может явиться провоцирующим фактором роста другой опухоли, которая еще пока не выявлена. В анамнезе многих пациенток, у которых впоследствии был обнаружен рак молочных желез, отмечались травмы груди. Особенно опасны ушибы молочных желез при имеющейся у женщины узловой мастопатии. Замещение некроза жировой клетчатки рубцовой тканью иногда приводит к втяжению кожи, деформации груди, что также может быть принято за онкопатологию молочной железы.
Поэтому любой ушиб молочных желез, гематома, наличие уплотнения, изменения цвета кожи является поводом для обращения к маммологу и проведения детального маммологического обследования.
Диагностика ушиба молочных желез
После ушиба рекомендуется провести самостоятельный осмотр и пальпацию молочной железы на предмет раннего выявления гематомы и уплотнения. В процессе самообследования необходимо осуществить последовательную пальпацию каждого из секторов молочной железы и подмышечных впадин. Осмотр кожи грудной железы лучше производить перед зеркалом. При выявлении изменения цвета кожи, венозного рисунка, втяжения соска или кожи, визуального или пальпаторного определения уплотнения, узелка необходимо без промедления обратиться к специалисту.
Образующаяся при ушибе молочной железы интрамаммарная гематома приводит к увеличению объема груди и придает кожным покровам багровый или синюшный оттенок. Со временем гематома изменяет окраску и бледнеет («отцветает»).
Довольно часто обнаружить последствия ушиба молочной железы в толще тканей удается только с помощью инструментальной диагностики. Поэтому визит к маммологу необходим даже при отсутствии видимых и пальпируемых изменений. При ушибе молочной железы проводится УЗИ, маммография, в неясных ситуациях – КТ или МРТ молочных желез.
При проведении УЗИ молочных желез выявляется травматический отек в виде сниженной эхогенности тканей. Свежие гематомы первоначально определяются в виде однородной эхонегативной структуры, однако вскоре в них появляются эхопозитивные сигналы – мелкие включения фибрина. Рассасывание гематомы сопровождается уменьшением ее размеров и снижением эхогенности. При организованной гематоме лоцируется образование высокой эхогенности с четкими границами.
Маммография при ушибах молочных желез позволяет дифференцировать посттравматические изменения от опухолевых новообразований. Радиотермометрия при ушибе молочных желез позволяет выявить наличие воспалительного компонента в толще тканей.
Лечение ушиба молочной железы
При ушибе молочной железы производится иммобилизация травмированной груди и ее фиксация повязкой при поднятом положении. С целью купирования болевого синдрома производятся ретромаммарные блокады. Для ускорения рассасывания гематомы применяется сухое тепло, втирание троксевазиновой или гепариновой мази. Рассасывание гематомы происходит в течение 4-6 недель.
Для профилактики нагноения обширных гематом назначается антибиотикотерапия. В случае развития посттравматического абсцесса его лечение проводится по принципам терапии гнойного мастита с выполнением пункции и дренирования очага. К удалению гематом прибегают при значительных кровоизлияниях в ткани железы или ретромаммарную клетчатку. Эвакуацию излившейся крови предпочтительнее проводить пункционным методом. Если на месте ушиба сформировалась организованная гематома, ложная киста, опухолеподобный узел, рубцовые изменения, показано выполнение секторальной резекции молочной железы с гистологией макропрепарата.
Артроз, разрыв сухожилий или воспаления?
- Боли в плече после травматических повреждений:
Ушиб, растяжение, травма акромиально-ключичного сочленения, вывих, перелом - Болезненное воспаление в плече:
Кальциноз предплечья, бурсит, синдром «замороженного плеча» (плечелопаточный периартериит), ревматизм, артрит - Дегенеративные изменения плечевого сустава:
Артроз, импиджмент-синдром плеча, разрыв двуглавой мышцы плеча (бицепс), стеноз шейного отдела позвоночника, - Неспецифическая боль плечевого сустава: Стресс, неправильная осанка, лопатка, шейный отдел позвоночника
 Для предотвращения контрактур и болезненности, возникающих после травм необходимо добросовестное целенаправленное лечение.
Плечо — это сложная конструкция, состоящая из связочного аппарата, сухожилий и суставной капсулы. Травмированое плечо мложет привести к перерастяжению и даже разрыву этих соединительнотканных структур. Каждая деформация плечевого сустава может повлечь за собой тяжелые последствия, восстановительный период затягивается. Воспаления, подкожные кровоизлияния, болезненные отеки являются источниками колющей боли в плече и ограничений подвижности. © Sebastian Kaulitzki / fotolia
Для предотвращения контрактур и болезненности, возникающих после травм необходимо добросовестное целенаправленное лечение.
Плечо — это сложная конструкция, состоящая из связочного аппарата, сухожилий и суставной капсулы. Травмированое плечо мложет привести к перерастяжению и даже разрыву этих соединительнотканных структур. Каждая деформация плечевого сустава может повлечь за собой тяжелые последствия, восстановительный период затягивается. Воспаления, подкожные кровоизлияния, болезненные отеки являются источниками колющей боли в плече и ограничений подвижности. © Sebastian Kaulitzki / fotolia Помимо травматических деформаций боль плечевого сустава появляется из-за нарушений метаболизма метаболизма: Кальциноз предплечья и наслоения солей кальция в сухожилии надостной мышцы или воспаление суставной капсулы (синдром «замороженного плеча») могут и без внешнего воздействия привести к сильным болям и дискомфорту в плече. Вследствие частых повторений стрессовых ситуаций, проблемы обмена веществ не всегда можно отличить от перенагрузки плечевого сустава. Такие действия, как например поднятие рук над головой во время работы либо занятия спортом могут вызвать воспаление синовиальной сумки (бурсит) плеча или воспаления сухожильного влагалища. Как и в других суставах, износ суставного хряща (артроз) может стать причиной хронических болей и контрактуры плечевого сустава. Для каждого источника болевых ощущений в плече существует консервативное лечение. В сложных случаях рекомендуется хирургическое лечение. Опытные специалисты-ортопеды клиники Gelenk Klinik в Германии проведут квалифицированное обследование, после которого предложат пациенту лечение в зависимости от поставленного диагноза.
Такие действия, как например поднятие рук над головой во время работы либо занятия спортом могут вызвать воспаление синовиальной сумки (бурсит) плеча или воспаления сухожильного влагалища. Как и в других суставах, износ суставного хряща (артроз) может стать причиной хронических болей и контрактуры плечевого сустава. Для каждого источника болевых ощущений в плече существует консервативное лечение. В сложных случаях рекомендуется хирургическое лечение. Опытные специалисты-ортопеды клиники Gelenk Klinik в Германии проведут квалифицированное обследование, после которого предложат пациенту лечение в зависимости от поставленного диагноза.
Боль в плече после травмы: Повреждение плечевого сустава
Чаще всего на боль в плече после травм и силовых нагрузок жалуются спортсмены: Перерастяжения, деформации и падения вызывают травматические боли в плече.
Ушиб плечевого сустава (контузия плеча)
- Стреляющая боль
- Гематомы и посинение на коже
- Щадящее положение плеча
- Ограничения подвижности
- Ссадины на плече
Ушибы в области плеча возникают после падения, ударов и столкновений, вследствие чего происходит сдавление мягких тканей, мышц и сухожилий плечевого сустава. Причины ушиба плеча как правило очевидны, так как человек сознательно испытал травму.
Причины ушиба плеча как правило очевидны, так как человек сознательно испытал травму.
После ушиба плеча ситуация может усложниться по причине уже существовавших ранее дефектов сухожилий (напр. вращательной манжеты и сухожилия двуглавой мышцы). Удар плечевого сустава может привести к дегенеративным частичным разрывам поврежденных ранее сухожилий.
Ушиб плечевого сустава почти сразу вызывает сильную боль. Данный факт является причиной неоднократного подкожного кровоизлияния и появления гематом. Важным аспектом обследования является своевременное исключение либо подтверждение дегенеративных изменений в сухожилиях и костях при помощи таких визуализационных методик как рентген, УЗИ и магнитно-резонансная томография.
Как проводится лечение ушиба плеча?
- Иммобилизующая повязка, фиксирующий бандаж
- НПВП — нестероидные противовоспалительные препараты (напр. Ибупрофен)
- Физиотерапия и прежде всего биологическое регуляционное лечение на основе клеточных технологий
Симптомы ушиба плечевого сустава без последствий пропадают в течение нескольких дней или максимум двух недель. Если жалобы продолжаются дольше, чем обычно, необходимо провести дополнительное обследование на присутствие структурных мутаций в области плеча. Лечение данной травмы проводится при помощи иммобилизации, специальных фиксирующих повязок и снятия нагрузки.
Если жалобы продолжаются дольше, чем обычно, необходимо провести дополнительное обследование на присутствие структурных мутаций в области плеча. Лечение данной травмы проводится при помощи иммобилизации, специальных фиксирующих повязок и снятия нагрузки.
Растяжение связок плечевого сустава — причина колющей боли в плече
- Стреляющая боль в плече
- Кровоизлияния и гематомы)
- Ограничения подвижности и щадящее положение
Расширение связок в плече – это феномен, при котором по разным причинам длина связок становится больше нормы. Очень часто данная патология появляется вследствие чрезмерных нагрузок либо после силовых спортивных тренировок, а иногда это происходит после падения на вытянутую руку. Растяжение связок плечевого сустава — это довольно болезненная травма, ограничивающая подвижность плеча, после которой необходимо держать руку в щадящем положении и не перенагружать. В самых сложных случаях у больных диагностируется еще и воспаление мягких тканей плечевого сустава, сопровождающееся подкожным кровоизлиянием (гематома).
Как правило, причины растяжения связок плеча очевидны, так как пациенты переживают травму, находясь при полном сознании и сразу ощущают типичные боли. С целью исключения структурных повреждений мышц, сухожилий и костных структур, в дополнение к клиническому исследованию рекомендуется проведение визуализационного исследования при помощи УЗИ, рентгена и МРТ..
Данное заболевание опасно быстрым переходом от простого растяжения к таким серьёзным патологиям плеча, как например, разрыв вращательной манжеты и сухожилия двуглавой мышцы, а также SLAP – синдром плечевого сустава (повреждение верхней части суставной губы лопатки)..
Как проводится лечение растяжения связок плечевого сустава?
- Обездвиживание фиксирующими бандажами
- Физический покой
Процесс заживления данного недуга протекает довольно быстро и просто: Боль в плече проходит через 2-4 недели. Если плечо болит дольше указанного срока, высококвалифицированные ортопеды медицинского центра Gelenk Klinik в г. Фрайбург проведут дополнительную диагностику на наличие возможных структурных деформаций и назначат подходящее лечение.
Фрайбург проведут дополнительную диагностику на наличие возможных структурных деформаций и назначат подходящее лечение.
Ушиб надкостницы («Bone Bruise»)
- Острая и тупая боль на протяжении нескольких месяцев
- Иногда ссадины на плече
- Кровоизлияние (гематома)
Bone Bruise — это сдавливание или ушиб надкостницы плечевого сустава с повреждением хрящевой поверхности и накоплением избыточной жидкости (отёки) в нижележащих костных структурах.
Боли в плече, вызванные этим заболеванием длятся очень долго и проходят довольно медленно. Нередко Bone Bruise плечевой кости появляется в сочетании с растяжением связок плечевого сустава или ушибом плеча. Достаточно часто после травматических ситуаций предполагаются лишь поверхностные повреждения мягких тканей. Процесс выздоровления пациентов, страдающих этой болезнью может продолжаться несколько месяцев. Типичное для Bone Bruise скопление излишней жидкости может быть установлено только при проведении визуализационного диагностического обследования МРТ. .
.
Как проводится лечение ушиба костей?
- Щадящее положение, обездвиживание сустава
- НПВП — нестероидные болеутоляющие медикаменты (Ибупрофен, Диклофенак)
- При сопутствующих повреждениях: артроскопия плечевого сустава
Лечение ушиба надкостницы «Bone Bruise» будет наиболее эффективным если Вы наберетесь терпения, прекратите на какое-то время занятия спортом и ограничить физические нагрузки. Хирургическое лечение после ушиба кости при помощи артроскопии плечевого сустава необходимо только при сопутствующих повреждениях сухожилий или хрящевой ткани. Нестероидные болеутоляющие препараты способствуют смягчению боли в плече после травмы костей.
Вывих плеча: Колющие боли и неподвижность руки
Рентген плечевого сустава после вывиха. При нарушении конгруэнтности в плече головка плечевой кости выскакивает из капсулы сустава, после чего меняет свое положение и находиться далеко от акромиона. Сложившаяся ситуация приводит к повреждениям мягких тканей: Происходит разрыв хрящевидной суставной губы гленоидальной впадины плеча. Онемение в руке, а также стреляющие боли являются последствиями. Вывих должен быть вправлен врачом как можно быстрее. Затем необходимо провести детальную диагностику суставных структур, для того, чтобы исключить дегенеративные изменения сухожилий, связок и хрящевой ткани. © Gelenk-Klinik
Онемение в руке, а также стреляющие боли являются последствиями. Вывих должен быть вправлен врачом как можно быстрее. Затем необходимо провести детальную диагностику суставных структур, для того, чтобы исключить дегенеративные изменения сухожилий, связок и хрящевой ткани. © Gelenk-Klinik- Нарушение мобильности плечевого сустава: Свисание руки вдоль туловища
- Стреляющие боли
- При повреждениях нервных окончаний: Расстройство чувствительности с боковой стороны плеча
- При сопутствующих травмах двуглавой мышцы: Боль и ослабление сгибателя руки
При вывихе плеча головка плечевой кости выскальзывает из суставной впадины. Как правило, причиной этому служат внешние факторы или аварии. Данная травма нередко сопровождается повреждением суставной губы (labrum) или капсульно-связочного аппарата.
После вывиха плечевого сустава рука и плечо теряют свои исходные функции. Пока пациент не обратится к специалисту, который вправит вывих, рука будет оставаться неподвижной и сильно болеть.
Резкие интенсивные боли, характерные для вывиха плеча, а также неподвижность в руке способствуют быстрой постановке диагноза. Более сложной является диагностика сопутствующих травм в плече: Например, разрыва суставной губы и капсульно-связочного аппарата.
Наиболее точно распознать вывих удается при помощи рентгенологического исследования. УЗИ и КТ помогают установить сопровождающие травматические нарушения суставной губы и других мягких тканей.
Как проходит лечение вывиха плечевого сустава?
- Вправление вывиха
- Обезболивающее лечение
- Физиотерапия
- Хирургическая репозиция
- Артроскопия плечевого сустава при отрыве суставной губы и капсульно-связочного аппарата
Смещение головки плечевой кости лечится при помощи простого вправления вывиха. Врачи рекомендуют сделать данную процедуру сразу после травмы, а именно спустя несколько минут. Ситуация усложняется при дополнительных повреждениях мягких тканей: Лечение подобных осложнений возможно только при проведении артроскопии плеча.
Разрыв связок акромиально-ключичного сочленения плеча: Колющая боль в плече, ночная боль и онемение
При разрыве акромиально-ключичного сочленения повреждаются связки, кости и суставные поверхности. Степень нарушений измеряется в зависимости от объема деформаций костных структур. Устаревший тип классификации тяжести травмы акромиально-ключичного сустава по методу Тосси лежит в основе данного изображения. В настоящее время травмы классифицируются по пятиступенчатой схеме Роквуда. Нарушения подвижности, колющие боли плечевого сустава, а также ограничения в движениях являются следствием указанной болезни. При данном недуге пациент не может лежать на плече, так как чувствует сильную боль. В медицинской терминологии упоминаются несколько степеней повреждения акромиально-ключичного сустава, для лечения которых чаще всего используются фиксирующие бандажи. В редких случаях клиники проводят оперативную реконструкцию связок. © Alila Medical Media / fotolia- Ограниченная подвижность плечевого сустава
- Стреляющие боли
- Ночные боли во время сна
- Эффект клавиши (выступание акромиального конца ключицы)
- Отечность и кровоподтек
В медицинской терминологии плечевой сустав так же называют акромиально-ключичное сочленение, которое соединяет акромион с грудинным концом ключицы (Clavicula). Причиной разрыва связок акромиально-ключичного сочленения плечевого сустава являются зачастую падения во время катания на лыжах и езды на велосипеде. Как правило, пострадавший падает с высоты прямо на плечо так, что большая часть удара приходится на плечо. Характерным явлением подобного ушиба являются сильные боли плечевого сустава, ограниченная подвижность в плече, а также гематомы. Во время обследования опытный специалист сразу замечает выступ ключицы плечевого сустава и назначает пациенту подходящее лечение.
Причиной разрыва связок акромиально-ключичного сочленения плечевого сустава являются зачастую падения во время катания на лыжах и езды на велосипеде. Как правило, пострадавший падает с высоты прямо на плечо так, что большая часть удара приходится на плечо. Характерным явлением подобного ушиба являются сильные боли плечевого сустава, ограниченная подвижность в плече, а также гематомы. Во время обследования опытный специалист сразу замечает выступ ключицы плечевого сустава и назначает пациенту подходящее лечение.
После четкой визуальной диагностики врачи проводят рентген плечевого сустава, который окончательно подтверждает диагноз. Иногда рентгеновские снимки делают под нагрузкой. Для получения информации о изменениях функциональности плечевого сустава, на поврежденной руке фиксируют тяжести.
Как проводится лечение разрыва связок акромиально-ключичного сустава?
- Иммобилизация сустава фиксирующими бандажами
- Хирургическое лечение (рефиксация акромиально-ключичного сустава)
- Трансплантация сухожилий
При разрыве связок акромиально-ключичного сочленения в нашем медицинском центре в основном предлагают консервативное лечение стабилизирующими повязками. Хирургическое лечение проводится лишь в тяжелых случаях, например, если руки и плечи пациента ежедневно подвержены тяжелым нагрузкам. При помощи специальных фиксаторов и винтов хирург снова соединяет отделившиеся фрагменты. Так же, работоспособность плеча помогают восстановить методы пересадки сухожилий.
Хирургическое лечение проводится лишь в тяжелых случаях, например, если руки и плечи пациента ежедневно подвержены тяжелым нагрузкам. При помощи специальных фиксаторов и винтов хирург снова соединяет отделившиеся фрагменты. Так же, работоспособность плеча помогают восстановить методы пересадки сухожилий.
Неподвижность суставов в плече и колющие боли как следствие перелома головки плечевой кости
- Глубокая, стреляющая или тупая боль в плече
- Нарушение подвижности плечевого сустава
- Гематомы и отеки
Перелом головки плечевой кости — это довольно частое явление. Как правило этот вид перелома встречается после падений, ударов или аварий. Особенно часто данная травма возникает если человек упал на вытянутую руку, например, во время верховой езды, катания на лыжах или же после падения с велосипеда..
Вследствие перелома плечевой кости пациенты постоянно чувствуют сильные боли и не больше не могут пошевелить плечом как раньше. При помощи рентгенологического исследования устанавливается категория перелома и положение отделившихся фрагментов. Компьютерная томография (КТ) предоставляет трехмерное изображение плечевого сустава и позволяет распознать более тяжелые переломы.
Компьютерная томография (КТ) предоставляет трехмерное изображение плечевого сустава и позволяет распознать более тяжелые переломы.
Как проводится лечение перелома плечевой кости?
- Иммобилизация плечевого сустава
- Реконструкция и рефиксация при переломах со смещением
- В сложных случаях — эндопротезирование плечевого сустава
Если после травмы костные фрагменты остаются в стабильном положении и не смещаются относительно друг друга хирургическое лечение проводить не обязательно. В данном случае более эффективным и щадящим способом является обездвиживание плечевого сустава плечевым бандажом в течение нескольких недель. При переломе плечевой кости со смещением либо с повреждением суставных поверхностей требуется оперативное лечение, во время которого хирург стабилизирует костные фрагменты при помощи специальных пластин и винтов. Таким образом отделенные фрагменты заживают в нужном положении, после чего образуется ровная суставная поверхность. Помимо полного восстановления функций плечевого сустава каждый опытный врач старается сделать все возможное, чтобы избежать артроз плечевого сустава (омартроз).
Повреждение или разрыв суставной капсулы плеча (HAGL-повреждения или отрыв плечегленоидальных связок от плечевой кости)
- Резкие боли плечевого сустава
- Нарушенная подвижность в плече
- Отечность
- Сопутствующие травматические повреждения плечевого сустава
По причине высокой подвижности плечевого сустава суставной капсуле отделена очень важная функция. Она не только участвует в обмене веществ суставного хряща, но и способствует стабилизации плеча при помощи гленохумеральных связок. Растяжение либо ушиб может повлечь за собой травмы и даже разрывы этих связок.
Данная патология нередко сопровождается другими деформациями в плече: Иногда у пациентов наблюдается вывих плечевого сустава.
Лечение HAGL-повреждений в плече
- Иммобилизация и щадящее положение
- Хирургическое лечение: Артроскопия плечевого сустава
Сначала лечение разрыва суставной капсулы, то есть отрыва гленоидальных связок от плечевой кости, проводят при помощи обездвиживания плечевого сустава. Кроме того, необходимо снизить физические нагрузки и по возможности держать сустав в щадящем положении. Если травмы оказываются более серьёзными и консервативное лечение не приносит желаемых результатов, требуется оперативное лечение, а именно артроскопия плечевого сустава.
Кроме того, необходимо снизить физические нагрузки и по возможности держать сустав в щадящем положении. Если травмы оказываются более серьёзными и консервативное лечение не приносит желаемых результатов, требуется оперативное лечение, а именно артроскопия плечевого сустава.
Боль в плече после физических нагрузок и воспалений
У физически активны людей, профессиональных спортсменов, а также рабочих воспалительные процессы плечевого сустава вследствие перенагрузки и одностороннего перенапряжения наблюдаются чаще чем у других. Прежде всего поднятие руки над головой, как например это делают маляры или монтажники, вызывает сильные боли вследствие чрезмерной напряженности плеча, мягких тканей и сухожилий. Дегенеративные изменения у пациентов более зрелого возраста также являются причиной воспалений мягких тканей и сухожилий.
Кальциноз предплечья: колющие боли вследствие отложений солей кальция в сухожилии надостной мышцы
Рентген плечевого сустава: Визуализация отложений солей кальция в сухожилии надостной мышцы (в красном кругу). При кальцинозе предплечья данные отложения, а также связанные с ними дегенеративные повреждения и воспалительные изменения вращательной манжеты приводят к болезненным ощущениям и ограничениям подвижности в плече. © Gelenk-Klinik
При кальцинозе предплечья данные отложения, а также связанные с ними дегенеративные повреждения и воспалительные изменения вращательной манжеты приводят к болезненным ощущениям и ограничениям подвижности в плече. © Gelenk-Klinik- Стреляющая боль
- Ночная боль лежа на плече
- Трудности при поднятии руки над головой и расчёсывании волос
Нарушения метаболизма могут вызвать кальциноз вращательной манжеты и кальциоз предплечья (Tendinosis calcarea) образованию отложений кальция в сухожилии надостной мышцы. В некоторых случаях данный факт может остаться безболезненным. Однако чаще всего отложения солей кальция вызывает стреляющие боли и нарушают подвижность плечевого сустава. Как правило осадки кальция, которые являются причиной болевого синдрома в плече, рассасываются в течение примерно трех лет. Проблемы при поднятии руки над головой, а также сильная болевая симптоматика ночью ограничивают пациента в движениях. В таком случае необходимо незамедлительно обратиться к врачу и начать лечение болезни.
Точная диагностика кальциноза предплечья возможна при помощи рентгена. Если пациент не ощущает дискомфорта в плече, операцию делать необязательно. В таком случае лечение заболевания можно провести консервативно..
Лечение кальциноза предплечья
- Физиотерапия и специальные упражнения
- Ударно-волновая терапия
- Биологическая регуляционная терапия на основе клеточных технологий
- Редко: Хирургическое лечение (артроскопия) с удалением отложений кальция
Успешное лечение симптомов кальциноза плечевого сустава зачастую проводят консервативно. Экстракорпоральная ударно-волновая терапия может ускорить процесс распада выше названной патологии. Кальциноз предплечья основан на нарушении обмена веществ, что приводит к некрозу теноцитов (сухожильные клетки) и их замене на осадки кальция. Биологическая регуляционная терапия на основе клеточных технологий способствует активации метаболизма и быстрому рассасыванию кальковых отложений. Хирургическое лечение данного заболевания проводится лишь в тех случаях, когда консервативное лечение осталось безуспешным.
Бурсит (воспаление слизистых сумок): Отечность и колющие боли в плече
- Резкая боль плечевого сустава
- Боли в плече ночью и бессонница
- Давящая боль
- Дискомфорт при поднятии руки
- Редко: Покраснения и перенагревание
Бурсит плечевого сустава является болезненным воспалением синовиальных сумок. Слизистые сумки (лат. bursa=сумка) — это наполненные жидкостью соединительные ткани, выполняющие функцию амортизатора и служащие смазкой между перенапряженными сухожилиями и мышцами. Синовиальные сумки находятся между мягкими тканями организма и костями, а именно в месте перемещения сухожилия через расположенную рядом мышцу или кость. Таким образом происходит устранение либо смягчение процесса трения. Чаще всего бурсит затрагивает слизистую сумку плеча под акромионом, так как данный отросток ключицы наиболее подвержен нагрузкам. Ревматизм и другие воспалительные процессы также могут стать причиной деформации бурсы. Порой бурсит приводит к отечности и перенагреаванию плечевого сустава. Так как синовиальные сумки находятся в глубине плечевого сустава, внешние симптомы заболевания отсутствуют вовсе. При бурсите у пациента отмечаются заметные нарушения подвижности плеча, в особенности процесса поднятия руки над головой.
Так как синовиальные сумки находятся в глубине плечевого сустава, внешние симптомы заболевания отсутствуют вовсе. При бурсите у пациента отмечаются заметные нарушения подвижности плеча, в особенности процесса поднятия руки над головой.
Лечение бурсита плечевого сустава
- Криотерапия
- Биологическое регуляционное лечение на основе клеточных технологий
- НПВП — нестероидные противовоспалительные препараты
- Артроскопия плечевого сустава
Острое и болезненное воспаление плеча уменьшается посредством охлаждающих компрессов. При это, пациенту рекомендуется учесть предписания врача и снизить нагрузки на плечо. Лечение воспалительных процессов в слизистой сумке плечевого сустава можно провести помощи нестероидных противовоспалительных препаратов. Кроме того, существуют таблетки, которые помогают избавиться от боли. Хирургическое лечение, а именно артроскопия воспаленной синовиальной сумки проводится в редких случаях. Как правило ткани слизистой сумки плечевого сустава восстанавливаются в течение короткого времени снова.
Синдром «замороженного плеча» (адгезивный капсулит)
- Резкие боли в плече
- Чувство онемения и ограничение подвижности
- Ночная боль лежа на плече
- Дискомфорт в плече в состоянии покоя
- Ограниченная мобильность плечевого сустава
Адгезивный капсулит (синдром «замороженного плеча») является причиной ограничения подвижности плечевого сустава путем сокращения суставной капсулы. Сначала клиническая картина заболевания прогрессирует довольно медленно. В течение нескольких недель или месяцев пациенту стает все сложнее двигать рукой. После этого начинаются резкие колющие боли ночью, которые мешают спать. Привычные занятия спортом и повседневные движения даются все тяжелее и тяжелее. Причиной данной патологии могут послужить как ушибы, так и удары плеча, после которых пациенту настоятельно рекомендуется на долгое время отказаться от тренировок и держать плечо в щадящем положении. Нарушения метаболизма, например, диабет, также способствуют появлению синдрома «замороженного плеча». Стоит отметить, что данная болезнь иногда проходит сама по себе. Несмотря на это, при продолжительности болевого синдрома и ограниченной мобильности более трех лет Вам необходимо обратиться к врачу и срочно начать лечение недуга.
Стоит отметить, что данная болезнь иногда проходит сама по себе. Несмотря на это, при продолжительности болевого синдрома и ограниченной мобильности более трех лет Вам необходимо обратиться к врачу и срочно начать лечение недуга.
Лечение синдрома «замороженного плеча»
- Физиотерапия
- Медикаментозное обезболивающее лечение
- Биологическое регуляционное лечение на основе клеточных технологий
- Поэтапное обезболивание таблетками
- Хирургическая мобилизация плечевого сустава под наркозом
- Оперативное расщепление суставной капсулы плеча
В большинстве случаев лечение данного синдрома происходит при помощи физиотерапевтических процедур (напр. охлаждающие компрессы). Особенно успешным является биологическое регуляционное лечение на основе клеточных технологий. Реактивация метаболизма плечевого сустава значительно сокращает продолжительность чувства онемения в плече.
Медикаментозное лечение также помогает побороть недуг. Так называемое поэтапное обезболивание кортизоном укорачивает продолжительность боли и чувства онемения в плече.
Так называемое поэтапное обезболивание кортизоном укорачивает продолжительность боли и чувства онемения в плече.
Нестероидные противовоспалительные препараты смягчают симптомы заболевания, однако не сокращают длительность синдрома. Если консервативное лечение остается безуспешным, специалисты по ортопедии медицинского центра Gelenk Klinik в г. Фрайбург проводят хирургическую мобилизацию плечевого сустава под наркозом. В это же время хирург может провести артроскопическое лечение плеча.
Ревматический артрит: болезненное воспаление плечевого сустава и нарушение структуры сухожилий
- Резкие боли в плече
- Отечность
- Перенагревание
- Боль при давлении на плечо
- Покраснения
- Ограничения подвижности
Ревматизм плечевого сустава начинается с тупой и глухой боли в плече. На прогрессирующей стадии ревматический артрит разрушает хрящевую поверхность плечевого сустава и приводит к артрозу. Данное заболевание также поражает вращательную манжету плечевого сустава. Ревматизм имеет множество причин, которые на сегодняшний день еще не были исследованы до конца.
Ревматизм имеет множество причин, которые на сегодняшний день еще не были исследованы до конца.
Лечение ревматизма или артрита плечевого сустава
- Антиревматические лекарства
- Радиосиновэктомия (противовоспалительное рентгеновское облучение)
- Артроскопическое удаление воспаленной синовиальной оболочки сустава
- Эндопротезирование плечевого сустава
При ревматическом воспалении плечевого сустава на первом плане находится регулярное наблюдение патологии и боли. Как правило контролировать болезнь помогают различные противоревматические препараты. Вследствие воспаления и разрушения суставных структур может понадобится и хирургическое лечение. В нашем медицинском центре пациенту предлагаются несколько методик, например, артроскопическое удаление воспаленных синовиальных оболочек и слизистых сумок либо эндопротезирование плечевого сустава.
Износ плечевого сустава: Артроз и дегенеративные разрывы сухожилий
Кроме чрезмерной физической нагрузки причиной боли в плече безусловно является и возрастной фактор: Чем старше пациент, тем чаще у него наблюдаются износ костных структур, хрящей и сухожилий вращательной манжеты. В тоже время износ сложного по строению плечевого сустава лечиться при помощи физиотерапевтических процедур. Так как в одном движении могут быть задействованы множество мышц и сухожилий, заболевание может перейти и на соседние структуры плеча, которые тоже могут потерять свои исходные функции. В данном случает помогает физиотерапевтическое лечение. Поэтому, консервативное лечение дегенеративных изменений в плече является наиболее успешным.
В тоже время износ сложного по строению плечевого сустава лечиться при помощи физиотерапевтических процедур. Так как в одном движении могут быть задействованы множество мышц и сухожилий, заболевание может перейти и на соседние структуры плеча, которые тоже могут потерять свои исходные функции. В данном случает помогает физиотерапевтическое лечение. Поэтому, консервативное лечение дегенеративных изменений в плече является наиболее успешным.
Артроз плечевого сустава (омартроз): Износ суставов в плече
Для артроза плечевого сустава характерно постепенное изнашивание суставного хряща. Кости плеча больше не скользят по водянистой хрящевой поверхности, а сталкиваются друг с другом. На поверхностях суставов образуются костные шпоры (остеофиты), которые делают их шероховатыми и ускоряют процесс износа суставного хряща. © Viewmedica- Онемение
- Отечность
- Тупая боль
- Стреляющая боль
- Перенагревание
- Дискомфорт в ночное время
- Хрустящий звук в плече (крепитация)
- Боли в начале ходьбы после отдыха
Артроз плечевого сустава (омартроз) -это состояние плеча после износа и истирания хрящевых поверхностей. Медики отмечают несколько причин омартроза плеча: Чрезмерные физические нагрузки, нарушение биомеханики плечевого сустава путем нарушений структуры сухожилий, генетическая слабость суставного хряща, воспаления, повреждения суставной поверхности вследствие переломов и многое другое. Сначала деформации хряща проявляются ввиду тупой и глубокой боли. Артроз взывает очень дискомфорт в плече, особенно утром после пробуждения и начала ходьбы. По мере развития заболевания пациент не может двигать рукой как раньше.
Медики отмечают несколько причин омартроза плеча: Чрезмерные физические нагрузки, нарушение биомеханики плечевого сустава путем нарушений структуры сухожилий, генетическая слабость суставного хряща, воспаления, повреждения суставной поверхности вследствие переломов и многое другое. Сначала деформации хряща проявляются ввиду тупой и глубокой боли. Артроз взывает очень дискомфорт в плече, особенно утром после пробуждения и начала ходьбы. По мере развития заболевания пациент не может двигать рукой как раньше.
Как и в случаях поражения других суставов, подтвердить диагноз «Артроз плечевого сустава » может рентгенологическое обследование: Степень сужения суставной щели определяет стадию износа суставной поверхности.
Лечение артроза плечевого сустава
- НПВП — нестероидные противовоспалительные препараты
- Физиотерапия (центрирование плеча)
- Биологическое регуляционное лечение на основе клеточных технологий
- Аутологичная трансплантация хрящевых клеток
- Консультация по вопросам питания
- Эндопротезирование (артропластика)
Лечение артроза в плече проводится по нескольким методикам, которые также используются для стабилизации других суставов. Другими словами, лечение этого заболевания подразумевает не только медикаментозное облегчение боли и улучшение функциональности сустава физиотерапией, но и хирургическое суставосохраняющее лечение. К последнему относится пересадка хрящевых клеток при помощи как аутогенных, так и полученных в лаборатории хрящевых клеток. В случае полного износа плечевого сустава единственным выходом является эндопротезирование. Этот хирургический метод избавляет пациента от болей и восстанавливает подвижность в плече. Стоит отметить, что эндопротезирование плеча проводится намного реже чем, например, эндопротезирование нижних конечностей).
Другими словами, лечение этого заболевания подразумевает не только медикаментозное облегчение боли и улучшение функциональности сустава физиотерапией, но и хирургическое суставосохраняющее лечение. К последнему относится пересадка хрящевых клеток при помощи как аутогенных, так и полученных в лаборатории хрящевых клеток. В случае полного износа плечевого сустава единственным выходом является эндопротезирование. Этот хирургический метод избавляет пациента от болей и восстанавливает подвижность в плече. Стоит отметить, что эндопротезирование плеча проводится намного реже чем, например, эндопротезирование нижних конечностей).
Импиджмент-синдром: Сужение, дегенерация и разрыв вращательной манжеты плечевого сустава
Разрыв вращательной манжеты — это повреждение сухожилия надостной мышцы, которая проходит под акромионом и охватывает головку плечевой кости сверху. Как правило, повреждается только часть широко сухожилия, что несмотря на сильную боль частично сохраняет функции вращательной манжеты.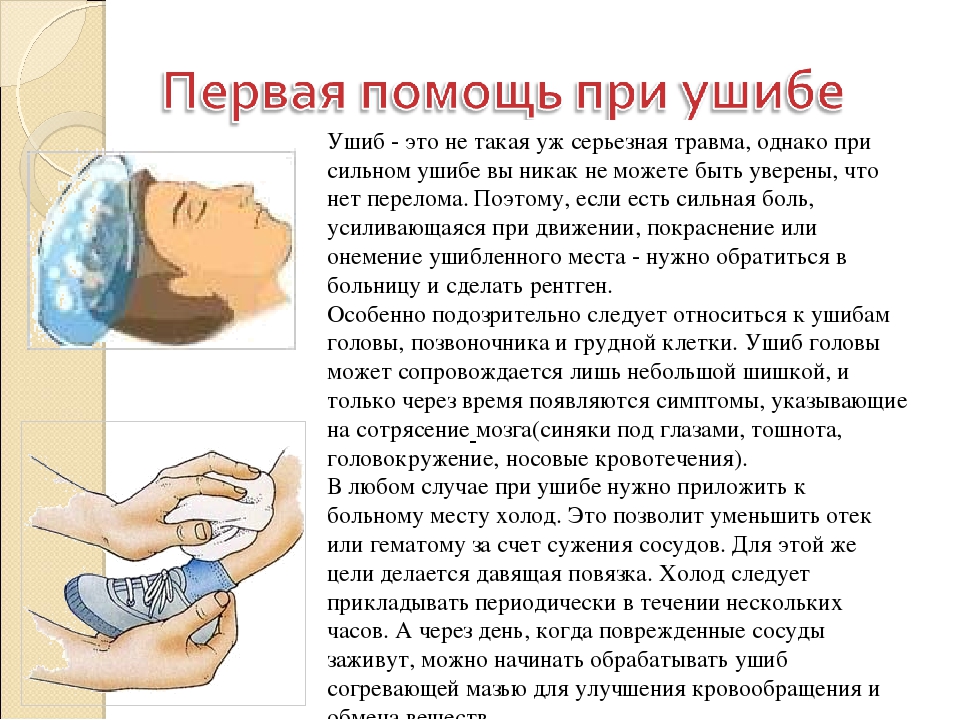 © Viewmedica
© Viewmedica- Колющие боли при отведении руки в сторону в горизонтальном положении (Painful Arc — синдром болезненной дуги под углом от 45 до 160° к продольной оси тела)
- Боль в плече под нагрузкой
- Болезненные ощущения при поднятии руки над головой
- Потеря силы в руке
Определение «импиджмент» (англ.: to impinge= защемить или ударить) описывает ненамеренное столкновение двух костных структур. Во время импиджмент синдрома sплечевого сустава головка плечевой кости сталкивается с костными структурами акромиального отростка ключицы.При этом наблюдается постоянное сдавливание сухожилий, проходящих через эту субакромиальную полость (область под акромионом). Так, данная патология затрагивает сухожилие надостной мышцы, охватывающее головку плечевой кости сверху и длинное сухожилие бицепса. Этот факт приводит к дегенеративному износу сухожилий вращательной манжеты. Даже после самой незначительной травмы, например, падения на локоть, ослабленное сухожилие может полностью разорваться и потерять свою начальную функцию.
У пациентов более зрелого возраста причиной разрыва надостной мышцы является дегенеративный износ плечевого сустава, а у молодых людей — травматические воздействия.
Если сухожилие надостной мышцы перестает работать частично либо полностью, головка плечевой кости продвигается в направлении акромиона. Рентгенологическое обследование определяет ее точное положение. Состояние вращательной манжеты показывает УЗИ.
Для импиджмент-синдрома плечевого сустава характерен Painful Arc — угол от 60 до 120° в котором рука отведена по отношению к продольной оси тела. © Gelenk-KlinikКонсервативное лечение импиджмент-синдрома плечевого сустава
- Пауза между нагрузками, иммобилизация плечевого сустава
- Изменение манеры действий: Избегайте ситуации, требующих поднятия руки над головой
- НПВП — нестероидные противовоспалительные препараты
- Физиотерапевтическое лечение и лечебная физкультура
- Физиотерапия (охлаждение, УЗИ)
- Инъекционное лечение кортизоном и местными анестетиками (местная анестезия)
- Рентгеновское облучение и лечение хронических воспалений надостной мышцы плеча
- Ударно-волновая терапия, прежде всего при кальцинозе предплечья
Хирургическое лечение импиджмент-синдрома плечевого сустава
- Акромиопластика: Расширение субакромиального туннеля путем удаления кости
- Наложение узловых швов на вращательную манжету
- Биодеградируемый имплантат InSpace™ для восстановления функциональности сухожилия надостной мышцы путем центрирования плечевого сустава.
На прогрессирующей стадии дегенерации вращательной манжеты, артроскопическое лечение уже не помогает. В данном случае представляется возможность центрирования головки плечевой кости при помощи имплантации биодеградируемого баллона на срок то одного года до двух лет. Имплантат InSpace™ помещается под акромион во время артроскопической операции плечевого сустава. Во время процедуры балоновидный имплантат наполняют раствором поваренной соли для того, чтобы он оставался эластичным и стабильным.
Биодеградируемый имплантат InSpace™ может заменить поврежденную вращательную манжету плеча и выполнять функцию фиксатора, способствуя центрированию головки плечевой кости. После этого боль в плече проходит, а другие мышцы ротаторной манжеты могут перенять часть функций сухожилия надостной мышцы. © Orthospace ltd, Israel, Exactech, GermanyДеструкция, болезненное воспаление и разрыв сухожилия бицепса
- Колющая боль при поднятии руки
- Тянущая боль в бицепсе
- Ограниченная подвижность
Бицепс — это мышца, находящаяся с передней стороны плеча, которая отвечает за процесс сгибания руки. Двуглавую мышцу плечевого сустава образуют длинная и короткая головки. Первая начинается с суставного бугорка (выступа) на лопатке. Короткая головка проходит через внутреннюю область плечевой кости и вместе с длинной головкой создает толстое сухожилие бицепса, входящее в лучевую кость предплечья. Проксимальная часть двуглавой мышцы плеча соединяется с верхним краем суставной впадины. Эта часть — сухожилие длинной головки двуглавой мышцы плеча — подвержена травматическим повреждениям и воспалительным процессам. Другая, с медицинской точки зрения почти незаметная часть бицепса срастается с коракоидом лопатки (клювовидный отросток лопатки).
Чрезмерные нагрузки и постоянное напряжение плечевого сустава вызывают болезненные воспаления, разрушения плечевых структур и даже разрыв двуглавой мышцы плеча. . Более вероятным воспаление сухожилия длинной головки двуглавой мышцы плеча становится при импиджмент-синдроме плечевого сустава, то есть при сужении пространства под акромиальным отросток ключицы.
Боль бицепса становится особенно заметной при разгибании руки вверх: Действия, требующие поднятия руки над головой, например, монтажные работы, покраска потолка, а также плавание кролем ускоряют процесс дегенерации.
Таким образом, другие заболевания плечевого сустава могут распространиться на двуглавую мышцу плеча.
При падении на локоть повреждается бицепс, находящийся под акромионом. При частичном либо полном разрыве длинного бицепсовогосухожилия пациенты ощущают сильные боли и не могут двигать рукой как раньше. Тотальный разрыв приводит к оседанию мышечного брюшка — выступа между между местом крепления сухожилия и локтевым сгибом. Существовавшие ранее травмы увеличивают вероятность разрыва двуглавой мышцы плеча.
Многофакторность является причиной того, что разрывы или повреждения в плече могут наступить в любом возрасте. У более молодых пациентов разрыв сухожилия двуглавой мышцы плеча возникает после травматических повреждений и перенагрузок. У пожилых пациентов данный недуг появляется на фоне дегенеративных дефектов, существующих ранее.
Консервативное и хирургическое лечение дегенеративных изменений и разрывов сухожилия двуглавой мышцы плеча
- Анальгетические и противовоспалительные препараты
- Физиотерапия (лечение холодом))
- Биологическое регуляционное лечение на основе клеточных технологий
- Лечебная гимнастика
- Снижение нагрузок и щадящее положение плечевого сустава
- Тенотомия бицепса (отсечение сухожилия длинной головки двуглавой мышцы плеча))
- Хирургическая рефиксация сухожилия длинной головки бицепса
Воспаления или частичные разрывы двуглавой мышцы плеча вызывают продолжительные жалобы. Последние требуют некоторого времени, чтобы определиться с методом терапии. В таком случае врачам необходимо решить будет ли целесообразным консервативное лечение и сможет ли оно восстановить прежние функции мышцы. Другим вариантом может быть хирургическое лечение с рефиксацией бицепса для возобновления его работоспособности. Болевой синдром, а также потеря силы указывают на необходимость проведения операции. Так как после хирургического вмешательства пациенту понадобиться длительная реабилитация врачам необходимо хорошо взвесить все за и против.
При разрыве двуглавой мышцы плечевого сустава врачи прибегают к такой методике как тенотомия бицепса. При необходимости проводится тенодез двуглавой мышцы плеча.
Неспецифическая боль в плече: Стрессовые ситуации, осанка, лопаточная часть, шейный отдел позвоночника
Невралгическая боль часто отдает от шейного отдела позвоночника в плечо. Боли в шее и плече могут появиться ввиду стрессовых обстоятельств или после нарушения функций шейного отдела позвоночника. Такие заболевания как например, грыжа и дегенерация межпозвоночного диска, а также стеноз (сужение) позвоночного канала способствуют сужению спинномозговых нервов. © blackday / fotoliaПлечевой сустав принимает непосредственное участие в работе мускулатуры туловища, спины груди, а также затылочной мускулатуры. Поэтому травмы в данной области негативно влияют на здоровье плеча. Очень часто симптомы, воспринимающиеся нами как боль в плече, появляются не в области самого плеча, а в других структурах плечевого сустава. Данные травматические повреждения вызывают сужение и напряжение мышечных структур, а также ущемление нервов. Именно поэтому эта боль отдает в плечо..
Напряжение и затвердение мускулатуры
- Онемение в шее и плече
- Затвердение мышц
- Колющие боли
Чаще всего боли плечевого сустава возникают вследствие напряжений и затвердений мышц плеча и шеи. В медицине отмечают несколько причин данных повреждений. Стресс, например, приводит к скованности мускулатуры. Вследствие недостатка подвижности и сидячей работы укорачиваются мышцы в отдельных областях плечевого сустава: Спина округляется, лопатка вытягивается, а туловище прогибается вперед. В дополнение укорачивается грудинная мускулатура и сужается пространство под акромионом, что приводит к дегенерации и воспалению сухожилий плечевого сустава.
Как проводится лечение боли в плече вследствие затвердения и сокращения мышц?
Физиотерапевтическое лечение и специальные упражнения, направленные на восстановление шейной мускулатуры, а также мышц плеча, спины и груди помогают избавится от боли, возникшей из-за неправильной осанки и недоставка движений.
Боль в плече: Грыжа межпозвоночного диска и стеноз позвоночного канала
- Боль в шее
- Отдающие боли в руку и плечо
- Нарушения чувствительности и покалывания
- Мышечная слабость в руке, кисти и плече
Боль в плече не всегда наступает вследствие нарушений функций плечевого сустава: Сужение нервов после грыжи межпозвоночного диска диска или стеноз спинного мозга в области шейного отдела позвоночника также влияют на состояние плеча и вызывают сужения и потерю силы в мышцах. Иногда определить причину боли плечевого сустава довольно сложно. Поэтому специализированные клиники рекомендуют нейрохирургическую дифференциальную диагностику, во время которой проводится клиническое визуализацонное обследование шейного отдела позвоночника. Диагноз Грыжа межпозвоночного диска помогает поставить магнитно-резонансная томография (МРТ).
Как проводится лечение ущемления нервов в шейном отделе позвоночника?
- Физиотерапия и массаж
- Нуклеотомия (удаление грыжи)
- Хирургическое лечение (артродез шейного отдела позвоночника)
- Эндопротезирование
Межпозвоночная грыжа шейного отдела позвоночника, то есть выступ амортизирующего межпозвоночного диска из позвоночного канала или стеноз спинного мозга лечатся при помощи физиотерапии. Если данное лечение окажется безуспешным врачи проводя хирургическое лечение, а именно оперативное освобождение нервов. Во время этой операции опытный хирург удаляет грыжу из позвоночного канала. Подобная методика способствует удалению сужения в точке выхода нерва из спинного мозга. На последних стадиях заболевания помочь может только эндопротезирование.
Болезненные нарушения подвижности лопатки (лопаточная дискинезия, «плечо метателя»)
- Нарушения в подвижности лопатки
- Изменения положения лопатки
- Хронические боли плечевого сустава
- Недостаток силt
Боль плечевого сустава иногда объясняется нарушениями подвижности лопатки, а именно лопаточной дискинезией. Неитенсивность движений лопатки имеет множество причин. Так, данная болезнь может появиться вследствие импиджмент-синдрома, травм вращательной манжеты либо из-за нестабильности плечевого сустава. Кроме того, существуют и общие факторы, приводящие к лопаточной дискинезии: Если туловище пациента сильно наклонено вперед, лопатка тянется кверху. Сокращение грудинной мускулатуры (дельтовидная мышца) способствует хронизации данного факта. По этой причине дифференциальная диагностика лопаточной дискинезии является непростой процедурой. Важно знать, что лопатка играет решающую роль при передаче энергии между рукой и туловищем.
Как проводится лечение лопаточной дискинезии?
При первом подозрении на лопаточную дискинезию необходимо провести дифференциальное обследование боли плечевого сустава. В таком случае необходимо обследовать все: Мышцы, сухожилия, невралгию, костные структуры, а также взаимодействие мышц туловища, плечевого сустава и шеи. В большинстве случаев проводится физиотерапевтическое лечение либо биологическое регуляционное лечение на основе клеточных технологий.
Восстановительное лечение в травматологии и ортопедии – Модуль из системы sovetnmo.ru. 2 части по (8 задач): тест непрерывного медицинского образования
2 ЗЕТЧасть 1
Задача 1
Пациент 45 лет подрался с соседом, получил удар тупым предметом по плечу. При обращении в поликлинику через 2 ч после происшествия предъявляет жалобы на боли и припухлость в области правого плеча. При осмотре: на передней поверхности плеча определяется гематома размером около 15 см, функция конечности нарушена.
В чем заключается лечение ушибов мягких тканей в первые сутки после травмы?
Правильный ответ: Обеспечение покоя конечности, предупреждение кровотечения, применяют давящую мягкую повязку, пузырь со льдом
Задача 2
Пациентка 58 лет при падении на месте получила ушиб области бедра. Обратилась в поликлинику по месту жительства, где была диагностирована гематома правого бедра, назначено лечение. Со 2-х суток пациентка начала посещать сеансы физиотерапии. Для уменьшения болей и ускорения рассасывания кровоизлияния, устранения отека на 2-е сутки после травмы было назначено облучение ультрафиолетом, которое начали с 2-3 биодоз. Через сутки дозировку начали повышать, в каждую процедуру на 0,5-1 биодозу. Другого лечения пациентка не получала. На 10-е сутки с момента получения травмы в области гематомы наблюдаются стойкий отек и выраженное уплотнение.
Какова дальнейшая тактика физиотерапевтического лечения?
Правильный ответ: Пелоидотерапия
Задача 3
Пациент 40 лет при падении с высоты получил обширный ушиб спины. По скорой помощи доставлен в приемное отделение с жалобами на боли в спине. При осмотре отмечается обширная гематома в пояснично-крестцовой и межлопаточной областях. Проведено обезболивание, приложен холод на место ушиба. Состояние пациента стабильное. Со вторых суток назначена физиотерапия: импульсные токи низкой частоты, облучение ультрафиолетом. На 4-е сутки к проводимому лечению добавлена индуктотермия.
В чем заключаются особенности применения индуктотермии?
Правильный ответ: Индуктотермию проводят индуктором-диском или индуктором-кабелем, который располагают над областью ушиба
Задача 4
В приемное отделение доставлен пациент 30 лет с многочисленными рваными ранами. Около часа назад упал с мотоцикла. При осмотре: пострадавший в сознании, предъявляет жалобы на боли и многочисленные ранения. Частота сердечных сокращений — 110 в минуту. Артериальное давление — 90/60 мм рт.ст. Частота дыхания — 18 в минуту. При осмотре: обширная рваная рана левого бедра и голени, спины, ушиб плеча.
Что относится к первейшим задачам при лечении пациента с ранением мягких тканей?
Правильный ответ: Все перечисленное
Задача 5
В поликлинику обратилась пациентка 45 лет с жалобами на повреждение руки. Работала на даче и случайно порезала себе предплечье. При осмотре: на внутренней поверхности правого плеча неглубокая резаная рана длиной около 10 см. Произведена первичная хирургическая обработка раны. С целью борьбы с инфекцией, восстановления гемодинамики и микроциркуляции, стимуляции процессов регенерации рану начали облучать ультрафиолетом.
Каковы особенности применения данного метода физиотерапии?
Правильный ответ: За один сеанс применяют 3-4 биодозы
Задача 6
Пациентка 60 лет упала на спину. Обратилась в поликлинику с жалобами на боли в спине. По данным рентгенографии позвоночного столба патологических изменений не выявлено. При осмотре: в пояснично-крестцовой области — гематома размерами около 20 см в диаметре. Было проведено консервативное лечение. На 4-е сутки после падения была эвакуирована гематома.
Какова дальнейшая лечебная тактика?
Правильный ответ: Электрофорез гиалуронидазы и 2% раствора калия йодида
Задача 7
Подросток 14 лет. Во время спуска на лыжах не справился с управлением. Пытаясь экстренно затормозить, упал на разогнутую в локтевом суставе правую руку с опорой на ладонь. Предплечье при этом как бы «переразогнулось». В результате этой травмы появились сильные боли в локтевом суставе. Объективно: правый локтевой сустав увеличен в объеме, деформирован, локтевая ямка сглажена. При осторожном ощупывании сзади выступает локтевой отросток. Ось плеча смещена вперед. Рука находится в вынужденном полуразогнутом положении, пострадавший придерживает ее здоровой рукой. Активные движения в правом локтевом суставе невозможны. При попытке пассивных движений ощущается пружинящее сопротивление. При рентгенологическом исследовании диагностирован вывих обеих костей правого предплечья кзади. Выполнено вправление костей предплечья с фиксацией предплечья задней гипсовой лонгетой. Запланировано реабилитационное лечение.
Выберите вид физиотерапевтического лечения, который показан при описанном типе повреждения.
Правильный ответ: Низкочастотное магнитное поле
Задача 8
Юноша 20 лет. Во время соревнований по кикбоксингу получил сильный удар по левой ноге. Удар пришелся в область верхне-внутренней трети левой голени. После удара пострадавший почувствовал сильную боль в месте удара и не смог продолжить поединок в связи с нарушением функции конечности. Объективные данные: левый коленный сустав умеренно отечный, болезненный в проекции наружной боковой связки коленного сустава. При магнитно-резонансной томографии области левого коленного сустава диагностирован частичный разрыв малоберцовой коллатеральной связки. Врач-травматолог разработал схему консервативного лечения повреждения.
Выберите одно из условий успешного восстановления функции коленного сустава.
Правильный ответ: Все вышеперечисленное
Часть 2
Задача 1
Пациент 27 лет упал с мотоцикла, повредил ногу. Через 2 ч после происшествия пострадавший доставлен в приемное отделение по скорой помощи. Пациент предъявляет жалобы на повреждение ноги и боли в ней. При осмотре: ограниченная припухлость на передней поверхности правой голени, резкая болезненность при пальпации, болезненно даже прикосновение к коже. По данным рентгенографии признаков перелома нет. Заподозрен ушиб надкостницы большеберцовой кости.
Какова лечебная тактика при ушибе надкостницы и кости в первые сутки?
Правильный ответ: Марлевая давящая повязка, пузырь со льдом
Задача 2
Пациенту 54 лет при обследовании в поликлинике по месту жительства поставлен диагноз «хронический периостит». Около полугода назад стал участником дорожного происшествия. Были повреждены диафиз правой большеберцовой кости, голеностопный сустав. Курс реабилитации пройден успешно. В настоящее время состояние пациента удовлетворительное.
Что характерно для хронического периостита?
Правильный ответ: Может наблюдаться в результате микротравматизации сухожилий мышц у места их прикрепления
Задача 3
Юноша 20 лет. Во время игры в футбол соперник случайно нанес удар по левой голени пациента. Спустя неделю он решил обратиться за медицинской помощью в связи с сохранением болевого синдрома в области повреждения. Объективные данные: на передней поверхности левой голени определяется обширная гематома от уровня коленного сустава до нижней трети голени, мягкие ткани в этой области отечны, в проекции средней трети левой большеберцовой кости определяется резко болезненное несмещаемое образование размером 4?5 см. С учетом рентгенологических данных диагностирован ушиб надкостницы левой большеберцовой кости с формированием травматического периостита и поднадкостничной гематомы. Назначены противовоспалительные препараты и физиотерапевтическое лечение.
Выберите основные физиотерапевтические процедуры необходимые для восстановительного лечения при описанном повреждении.
Правильный ответ: Согревающий компресс, УВЧ-терапия, облучение ультрафиолетом, индуктотермия, переменное магнитное поле, парафиновые и озокеритовые аппликации
Задача 4
Мужчина 38 лет. При падении с лестницы ударился левым плечом о металлическую перекладину. В результате ушиба появились сильные боли в левой руке. Объективные данные: пациент старается прижать поврежденную руку к туловищу. В средней трети левого плеча припухлость, деформация. При пальпации определяется резкая локальная болезненность и крепитация костных отломков. Появилась патологическая подвижность в месте травмы. Двигательная функция плеча нарушена. При нагрузке по оси плечевой кости появляется резкая боль в средней трети сегмента. Лучевой нерв не поврежден, функция кисти сохранена в полном объеме. При рентгенологическом исследовании диагностирован поперечный перелом левой плечевой кости в средней трети без смещения. На поврежденную конечность наложена гипсовая повязка. Запланировано физиотерапевтическое лечение с применением индуктотермии.
Выберите наиболее вероятное биологическое действие индуктотермии при описанном типе повреждения.
Правильный ответ: Глубокая гиперемия, повышение лимфо- и кровообращения, активизации процессов физической терморегуляции, понижение возбудимости центральной и периферической нервной системы, понижение мышечного тонуса
Задача 5
Подросток 14 лет. Во время игры в футбол упал на левую кисть при разогнутом локтевом суставе и отведенной руке. Почувствовал сильную боль в локтевом суставе. Объективные данные: левый локтевой сустав увеличен в объеме из-за отека и гемартроза, контуры его сглажены. Движения в локтевом суставе болезненны и ограничены, особенно резкая болезненность появляется при ротации плеча. Пальпация в области наружного мыщелка болезненна, определяется крепитация костных отломков. Ось плеча пересекается с линией мыщелков не под прямым углом. С учетом данных рентгенологического исследования диагностирован перелом наружного мыщелка левой плечевой кости без смещения. На поврежденную конечность наложена гипсовая повязка. После заживления перелома гипсовая повязка была снята. При осмотре конечности диагностирован посттравматический отек.
Выберите оптимальный вариант устранения посттравматического отека после снятия гипсовой повязки.
Правильный ответ: Магнитотерапия
Задача 6
Строитель 48 лет. Доставлен в травмпункт в связи с падением час назад на левую голень металлической балки. Состояние средней степени тяжести. Объективные данные: на передневнутренней поверхности верхней трети левой голени рана размером 8?5 см. Отмечается выраженная деформация и укорочение голени. При попытке переложить поврежденную ногу, голень сгибается в месте травмы (патологическая подвижность). Пульс на уровне дистальных отделов конечности прощупывается. Чувствительность не нарушена. С учетом данных рентгенологического исследования поставлен диагноз «открытый перелом обеих костей левой голени в верхней трети». Выполнен чрескостный остеосинтез костей голени. В дальнейшем запланировано консервативное лечение с использованием физиотерапевтических методов воздействия.
Выберите метод физиотерапевтического воздействия, применение которого показано с первых дней послеоперационного консервативного лечения.
Правильный ответ: Облучение ультрафиолетом
Задача 7
Мужчина 45 лет. Упал с высоты 4 м на пятки, при этом не успел согнуть ноги в коленных суставах. В результате падения появились сильные боли в поясничном отделе позвоночника, усиливающиеся при движениях туловища. Объективные данные: поясничный лордоз сглажен, остистый отросток I поясничного позвонка несколько выпячен наружу, при постукивании по нему пальцами определяется болезненность, мышцы спины напряжены. Движения в поясничном отделе позвоночника ограничены из-за болей. При нагрузке по оси позвоночника боли в поврежденном позвонке резко усиливаются. Пальпация остистых отростков поясничного отдела в момент, когда больной лежит на спине и медленно поднимает выпрямленные ноги, болезненна. Неврологических симптомов нет. При компьютерной томографии диагностирован неосложненный компрессионный перелом тела III поясничного позвонка. Назначено консервативное лечение с использованием специального корсета, физиотерапевтические процедуры и упражнения лечебной гимнастики.
Выберите тип движений, выполнение которых при неосложненных переломах позвоночника противопоказано.
Правильный ответ: Все вышеперечисленные
Задача 8
Рабочий 54 года. Во время работы упал с высоты 2 м на строительный мусор. Ушиб боковую поверхность левой ноги. Доставлен в травматологическое отделение. Объективные данные: левая нога ротирована кнаружи и укорочена, мягкие ткани передней поверхности левого бедра в проекции тазобедренного сустава припухшие. При пальпации определяется болезненность в области большого вертела и паховой области слева. Положительный симптом «прилипшей пятки» слева. Осевая нагрузка болезненна. При рентгенологическом исследовании диагностирован простой чрезвертельный перелом левой бедренной кости. Выполнен остеосинтез с использованием динамического бедренного винта. В дальнейшем запланировано применение гравитационной терапии. Однако при сборе анамнеза выявлено противопоказание для данного метода лечения.
Выберите противопоказание к гравитационной терапии.
Правильный ответ: Болезнь Меньера
ЧТО ДЕЛАТЬ, ЕСЛИ СЛУЧИЛСЯ УШИБ ПАЛЬЦА НА… — Клініка «Оберіг»
ЧТО ДЕЛАТЬ, ЕСЛИ СЛУЧИЛСЯ УШИБ ПАЛЬЦА НА НОГЕ?
Если произошел ушиб пальца на ноге, что делать в данном случае? Такой вопрос задает практически каждый второй человек, ведь ушиб в данной области — нередкое явление.
Несмотря на маленький масштаб травмы, ушиб большого пальца ноги — такая же серьезная травма, как и повреждение любой другой конечности или части тела. При сильной травме последствия могут быть довольно серьезными: от невыносимой боли до вывиха и некроза тканей, отмирания ногтя. Любые симптомы при ушибе пальца должны насторожить пострадавшего.
Даже если пострадавший не ощущает сильных симптомов, необходимо отнестись к ушибу пальца на ноге со всей ответственностью. Отсутствие должного внимания к травме может быть чревато повреждением сухожилий, костей и суставов, образованием гематом и последующих артритов и артрозов в суставе поврежденного пальца.
Симптомы ушиба пальца на ноге
Схема наложения повязки на палец при ушибеСимптоматика ушиба обычно развивается в первые секунды после травмы, может возникать через несколько часов и даже дней из-за болевого шока. Ушиб пальца на ноге приводит к освобождению в организме человека большого количества натурального обезболивающего, которое на время скрывает симптомы.
Ушиб большого пальца происходит чаще всего в результате падения тяжелого предмета на ногу, болезненного приземления человека с высоты или удара о какой-либо предмет. Травма мизинца происходит всегда из-за удара о поверхность.
Первый симптом любого ушиба — сильная боль в месте травмы или около нее. Она возникает в первые минуты после удара, является резкой, но со временем может становиться ноющей и проходить совсем. Возвращается при пальпации и во время движения, надевания носков и колготок.
При сильном повреждении лечение может затянуться на некоторое время. В качестве поддерживающего средства можно использовать настойку каштана на камфорном масле. Около десятка спелых плодов каштана измельчаются и настаиваются в стакане камфорного масла. Жидкость для лечения готовится в течение нескольких суток. Все это время масло с каштанами должно находиться в темном месте. Затем оно смешивается с мякишем темного ржаного хлеба и наносится на поврежденное место.
Иные симптомы зависят от степени травмы. Ушиб может быть легким, средним и тяжелым, сопровождаться вывихом сустава, повреждением мягких тканей и даже переломом кости.
Подорожник для лечения ушибаПри легком повреждении страдают кожа и подкожная клетчатка. Ушиб сопровождают следующие признаки: небольшая кровоточивость, царапины и другие повреждения кожи, небольшой кровоподтек и припухлость, различные нарушения структуры ногтя. Легкие повреждения при ушибе возникают, когда человек спотыкается или задевает пальцем предмет.
Средние и тяжелые травмы возникают при падении на ногу большого предмета во время сильного удара. Также это может быть частью травмы ног.
При сильном ушибе может наблюдаться временная потеря чувствительности в поврежденном пальце. Затем она возвращается с сильной болью. На ногте и коже пальца возникает гематома. Со временем ноготь может сойти. Также наблюдается изменение цвета самого пальца и ногтя. Это связано с возникновением подкожных кровотечений.
В некоторых случаях появляется сильная припухлость. Это говорит о серьезности травмы. Отек может свидетельствовать о возможном переломе или вывихе кости. При сильном ушибе необходимо срочно обратиться в травмпункт. С помощью рентгеновского снимка и визуального осмотра там помогут исключить такие серьезные последствия травмы, как перелом, растяжение и вывих.
Первая помощь при ушибе пальца на ноге
Первый помощник при ушибе пальца — холод. В первые минуты после удара необходимо приложить к травмированному месту что-то холодное. Это может быть любой металлический предмет, полотенце, ткань, смоченная в ледяной воде, или продукт из морозильника. Холод поможет на время снять боль, предотвратить отек и гематому.
При сильной боли необходимо принять любое обезболивающее. Это может быть анальгин, но-шпа или другой препарат.
После всех оперативных процедур необходимо тщательно осмотреть больную ногу. Это поможет оценить количество поврежденных пальцев и степень травмы. При нарушении структуры ногтя или кровоточивости необходимо аккуратно нанести повязку. Особенно внимательно нужно осмотреть место ушиба у детей.
При возможности необходимо срочно обратиться за медицинской помощью. До приезда в Клинику нужно зафиксировать поврежденный палец с помощью специального бинта или стерильной повязки. Это необходимо, если рассматривается возможность перелома.
Строго нельзя:
растирать ногу с использованием спирта или мазей сразу после ушиба;
греть или распаривать поврежденный ноготь;
самостоятельно лечить ушиб при сильном повреждении.
Что делать после ушиба зуба – диагностика и лечение
Ушиб зуба – распространенная травма, которая может пройти как практически незамеченной, так и привести к серьезным осложнениям. Это связно с тем, что после нанесенного удара положение зуба не изменяется, а ткани периодонта могут пострадать очень сильно. Последствия ушиба зависят от силы воздействия. Значительное повреждение может стать причиной утери зуба. Так как во время ушиба затрагиваются нервные окончания, сосуды, к стоматологу нужно обращаться сразу, даже в том случае, если нет никаких внешних изменений, болезненных ощущений.
Симптомы
Внешние признаки будут также отличаться в зависимости от силы воздействия. Внешне ушиб проявляет себя следующими симптомами:
- Зуб болит после удара. Любая механическая травма приводит к появлению боли, но если она интенсивная, долго не проходит, можно заподозрить сильное травмирование.
- Коронка потемнела. Это говорит о том, что повреждены кровеносные сосуды и произошло кровоизлияние в мягкие ткани.
- Онемение лицевой части, припухлости. Эти признаки свидетельствуют о сильном повреждении нервных окончаний.
- Подвижность зубов после ушиба. Они начинают шататься, десна припухает.
Даже если зубы после удара болят не сильно, боль быстро проходит и никаких других внешних проявлений нет, стоит обратиться к стоматологу. Точно говорить о возможных осложнениях можно только после обследования и рентгена.
Причины
Причин ушиба зуба много. Самая частая – сильный прямой удар в челюсть. Такие травмы часто получают спортсмены, почти всегда они бывают последствиями аварий. Не заметить ее невозможно, так как после удара передний зуб болит, и боль обычно имеет резкий характер.
Есть и другая причина – так называемое хроническое травмирование челюсти. Особенность таких травм в том, что они незначительны по силе своего воздействия, но человек подвергается им постоянно. Примерами могут служить некоторые привычки человека: грызть ногти, держать во рту ручку или карандаш, раскусывать орехи и т.д. Под действием таких, казалось бы, незначительных факторов, эмаль истончается, на ней образуются микросколы. Итог этих невинных привычек – потеря зубов.
Травма может быть нанесена и во время стоматологических процедур, выполненных неопытным врачом или с использованием старого оборудования. Любое нарушение техники лечения или удаления может привести к повреждению здоровых тканей. Именно поэтому в нашей клинике работают опытные специалисты с высокой квалификацией. Мы отвечаем за здоровье наших пациентов.
Осложнения
Что делать после ушиба зуба? Ответ однозначный – немедленно обратиться к стоматологу. Даже если вам кажется, что травма была не сильной, вы не испытываете боли, нет кровотечения. Ни один удар не проходит для организма бесследно, и его последствия рано или поздно дадут о себе знать. Ушиб может привести к разным осложнениям:
- Отмирание пульпы. Во время ушиба повреждаются нервные окончания, постепенно отмирают соседние ткани, развивается воспалительный процесс, формируются гнойные образования, кисты.
- Потемнение коронки. Возникает из-за разрыва сосудов. Сначала эмаль приобретает розовый оттенок, а затем темнеет. Ткани коронки не получают необходимые питательные вещества. Даже если удается сохранить целостность зуба, он будет выделяться в ряду из-за изменившегося цвета. Устранить потемнение обычным отбеливанием не получится.
- Повреждение периодонта. В этом случае ушиб приводит к развитию периодонтита.
Не проходят бесследно и детские ушибы, поэтому если ваш малыш упал и ударился, его необходимо показать стоматологу. Отдаленным последствием такого травмирования является неправильный рост постоянных зубов.
Лечение
В первую очередь врач определяет силу ушиба и степень повреждений. Для этого проводится комплексное обследование, обязательно включающее в себя рентгеновский снимок или компьютерную томографию. Рентген или КТ позволяют выявить переломы альвеолярного отростка или корня, а также травмированные участки в периодонтальной зоне, не заметные при визуальном осмотре. После оценки определяются такие осложнения, как начинающийся некроз, кровоизлияние.
Не все ушибы требуют лечения. Иногда достаточно холодных компрессов и полосканий, но оценить силу удара и его последствия может только врач. При сильном травмировании назначается лечение. Перечень процедур стоматолог выберет в зависимости от нанесенных повреждений.
Если у вас есть симптомы описанные в этой статье, обязательно запишитесь на приём в нашу клинику.
Не занимайтесь самолечением! Даже самая маленькая проблема, при не правильном лечении, может значительно осложнить вашу жизнь.
Обращаясь к нам, вы можете быть уверены что:
- Получите качественную и бесплатную консультацию.
- Вы получите лучшие цены на лечение
и возможность получить специальную акционную цену.- Будет использоваться только современное оборудование и материалы.
Была ли полезна данная статья?
Поделитесь статьей с друзьями!
Наверх
Типы, причины, диагностика, лечение и профилактика
Обзор
Что такое синяк?
Синяк или ушиб — изменение цвета кожи в результате повреждения кожи или тканей. Эта травма повреждает кровеносные сосуды под кожей, вызывая их протекание.
Когда кровь скапливается под кожей, она вызывает изменение цвета на черный, синий, фиолетовый, коричневый или желтый цвет.Наружного кровотечения нет, если только кожа не разорвется.
У кого может быть синяк?
У всех есть синяки. Синяки могут возникнуть в результате падения, несчастного случая, спортивной травмы или медицинской процедуры. У пожилых людей чаще появляются синяки. Есть некоторые нарушения свертываемости крови, которые могут привести к чрезмерному синяку. Есть также некоторые заболевания, которые могут повысить предрасположенность к синякам.
Вы можете быть более склонны к синякам, если вы:
- У вас рак или заболевание печени.
- У членов семьи, у которых легко появляются синяки.
- Принимайте лекарства для разжижения крови или остановки свертывания крови, например аспирин или антикоагулянты.
- Регулярно принимайте нестероидные противовоспалительные препараты (НПВП) для снятия боли, включая ибупрофен (Адвил®) или напроксен (Алеве®).
- У вас есть нарушение свертываемости крови, такое как гемофилия, болезнь фон Виллебранда или другое нарушение свертывания крови.
- Низкое количество тромбоцитов (тромбоцитопения).
- Дефицит витамина С или витамина К.
Какие бывают синяки?
Ваш лечащий врач может называть синяк своим медицинским термином: экхимоз (ech-e-moe-sis). Синяки еще называют ушибами. К различным типам синяков относятся:
- Гематома: Травма, например автомобильная авария или сильное падение, может вызвать серьезные синяки, а также повреждение кожи и тканей. Гематома — это скопление крови за пределами кровеносных сосудов, вызывающее боль и отек.
- Пурпура: Этот тип синяков обычно связан с небольшим кровотечением, которое происходит под кожей.
- Петехии: Это точечные участки (менее 2 мм) красноватых точек на коже, которые не становятся белыми после легкого надавливания.
- Старческая пурпура: С возрастом ваша кожа становится тоньше, суше и становится более склонной к разрыву. Ваша кожа также легче покрывается синяками. Это состояние известно как старческая пурпура.
- Черный глаз: Удар по голове может вызвать синяк под глазом (или два подбитых глаза). Скопление крови и жидкости под глазом. Это состояние вызывает отек и образование синяка или обесцвеченного кольца вокруг глаза.Синяк под глазом иногда может указывать на более серьезное повреждение глаза, такое как глазное кровотечение (гифема) или перелом лица.
Симптомы и причины
Что вызывает синяк?
После повреждения внутреннего кровеносного сосуда кровь скапливается под кожей, вызывая обесцвеченный вид ушибов.
Какие признаки синяка?
Синяки иногда называют черно-синими отметинами. Сначала они могут казаться красными или пурпурными. Если у вас более темная кожа, вы можете заметить фиолетовые, темно-коричневые или черные синяки. По мере заживления синяк может стать более светлым, коричневым, зеленым или желтым. Место ушиба и окружающая кожа также могут быть болезненными на ощупь. Гематома вызывает опухшую, приподнятую, болезненную шишку.
Диагностика и тесты
Как диагностируют синяки?
Вы и ваш лечащий врач можете определить синяк по его отчетливому виду и цвету.Если у вас появляются частые или необъяснимые синяки, ваш врач может назначить анализы, чтобы исключить возможные причины. Эти тесты включают:
- Рентген для проверки на переломы костей.
- Анализы крови на нарушение свертываемости и дефицит витаминов.
Ведение и лечение
Как лечится или лечится синяк?
Большинство синяков исчезают в течение двух недель без лечения.Более серьезные синяки и гематомы могут длиться месяц или дольше. Эти шаги могут помочь вам быстрее вылечиться:
- Отдохните и приподнимите поврежденную область, чтобы предотвратить отек и облегчить боль.
- Прикладывайте пакеты со льдом в течение первых 24–48 часов после травмы. Оберните пакет со льдом полотенцем и прикладывайте лед не более чем на 15 минут за раз. Повторяйте в течение дня.
- Приложите грелку или теплый компресс к поврежденному месту через два дня. Применять тепло можно несколько раз в течение дня.
- Примите безрецептурные обезболивающие, например ацетаминофен (Тайленол®). Перед применением НПВП проконсультируйтесь с врачом.
Профилактика
Как предотвратить появление синяков?
У всех есть синяки. Вы можете предпринять следующие шаги, чтобы снизить риск травм и синяков:
- Следите за тем, чтобы на полах и в комнатах не спотыкались, например, коврики и обувь.
- Отодвиньте мебель от дверных проемов и проходов, чтобы не столкнуться с твердыми поверхностями.
- Включите свет или фонарик при ходьбе по плохо освещенным местам.
- Получите достаточно витаминов в своем рационе.
- Носите защитное снаряжение, например шлемы и накладки, при занятиях контактными видами спорта, езде на велосипеде или мотоцикле.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с синяками?
Синяки могут быть неприглядными, но большинство синяков исчезают без лечения.Иногда синяк является признаком более серьезной проблемы, поэтому, пожалуйста, поговорите со своим врачом, если у вас возникнут необъяснимые или большие синяки. При некоторых типах синяков, например гематомах и синяках под глазами, может потребоваться медицинская помощь.
Жить с
Когда мне следует позвонить врачу?
Вы должны позвонить своему врачу, если у вас возникли проблемы:
- Синяк под глазом при проблемах со зрением.
- Синяк, продолжающийся более двух недель.
- Частые большие синяки.
- Шишка в месте ушиба (гематома).
- Болезненная припухлость.
- Боль, которая не проходит через несколько дней после травмы.
- Повторяющийся синяк в том же месте.
- Синяк необъяснимого происхождения.
- Необычное кровотечение, такое как носовое кровотечение, кровь в моче или кровь при дефекации.
Какие вопросы я должен задать своему врачу?
Вы можете спросить своего поставщика медицинских услуг:
- Что вызывает синяк?
- Почему я склонен к синякам?
- Следует ли мне сдать анализ крови, чтобы узнать, не вызывает ли ушибы какое-то заболевание?
- Что я могу предпринять, чтобы снизить риск синяков?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Синяки — обычное заболевание, которое в какой-то момент поражает всех.Вам следует обратиться к своему врачу, если вам кажется, что у вас слишком много синяков или у вас возникли синяки необъяснимого характера. Ваш врач захочет исключить определенные условия, которые могут потребовать лечения. Прикладывание льда вскоре после травмы может свести к минимуму синяки. Большинство синяков проходят без лечения в течение пары недель.
Типы, причины, диагностика, лечение и профилактика
Обзор
Что такое синяк?
Синяк или ушиб — изменение цвета кожи в результате повреждения кожи или тканей.Эта травма повреждает кровеносные сосуды под кожей, вызывая их протекание.
Когда кровь скапливается под кожей, она вызывает изменение цвета на черный, синий, фиолетовый, коричневый или желтый цвет. Наружного кровотечения нет, если только кожа не разорвется.
У кого может быть синяк?
У всех есть синяки. Синяки могут возникнуть в результате падения, несчастного случая, спортивной травмы или медицинской процедуры. У пожилых людей чаще появляются синяки. Есть некоторые нарушения свертываемости крови, которые могут привести к чрезмерному синяку.Есть также некоторые заболевания, которые могут повысить предрасположенность к синякам.
Вы можете быть более склонны к синякам, если вы:
- У вас рак или заболевание печени.
- У членов семьи, у которых легко появляются синяки.
- Принимайте лекарства для разжижения крови или остановки свертывания крови, например аспирин или антикоагулянты.
- Регулярно принимайте нестероидные противовоспалительные препараты (НПВП) для снятия боли, включая ибупрофен (Адвил®) или напроксен (Алеве®).
- У вас есть нарушение свертываемости крови, такое как гемофилия, болезнь фон Виллебранда или другое нарушение свертывания крови.
- Низкое количество тромбоцитов (тромбоцитопения).
- Дефицит витамина С или витамина К.
Какие бывают синяки?
Ваш лечащий врач может называть синяк своим медицинским термином: экхимоз (ech-e-moe-sis). Синяки еще называют ушибами. К различным типам синяков относятся:
- Гематома: Травма, например автомобильная авария или сильное падение, может вызвать серьезные синяки, а также повреждение кожи и тканей.Гематома — это скопление крови за пределами кровеносных сосудов, вызывающее боль и отек.
- Пурпура: Этот тип синяков обычно связан с небольшим кровотечением, которое происходит под кожей.
- Петехии: Это точечные участки (менее 2 мм) красноватых точек на коже, которые не становятся белыми после легкого надавливания.
- Старческая пурпура: С возрастом ваша кожа становится тоньше, суше и становится более склонной к разрыву. Ваша кожа также легче покрывается синяками.Это состояние известно как старческая пурпура.
- Черный глаз: Удар по голове может вызвать синяк под глазом (или два подбитых глаза). Скопление крови и жидкости под глазом. Это состояние вызывает отек и образование синяка или обесцвеченного кольца вокруг глаза. Синяк под глазом иногда может указывать на более серьезное повреждение глаза, такое как глазное кровотечение (гифема) или перелом лица.
Симптомы и причины
Что вызывает синяк?
После повреждения внутреннего кровеносного сосуда кровь скапливается под кожей, вызывая обесцвеченный вид ушибов.
Какие признаки синяка?
Синяки иногда называют черно-синими отметинами. Сначала они могут казаться красными или пурпурными. Если у вас более темная кожа, вы можете заметить фиолетовые, темно-коричневые или черные синяки. По мере заживления синяк может стать более светлым, коричневым, зеленым или желтым. Место ушиба и окружающая кожа также могут быть болезненными на ощупь. Гематома вызывает опухшую, приподнятую, болезненную шишку.
Диагностика и тесты
Как диагностируют синяки?
Вы и ваш лечащий врач можете определить синяк по его отчетливому виду и цвету.Если у вас появляются частые или необъяснимые синяки, ваш врач может назначить анализы, чтобы исключить возможные причины. Эти тесты включают:
- Рентген для проверки на переломы костей.
- Анализы крови на нарушение свертываемости и дефицит витаминов.
Ведение и лечение
Как лечится или лечится синяк?
Большинство синяков исчезают в течение двух недель без лечения.Более серьезные синяки и гематомы могут длиться месяц или дольше. Эти шаги могут помочь вам быстрее вылечиться:
- Отдохните и приподнимите поврежденную область, чтобы предотвратить отек и облегчить боль.
- Прикладывайте пакеты со льдом в течение первых 24–48 часов после травмы. Оберните пакет со льдом полотенцем и прикладывайте лед не более чем на 15 минут за раз. Повторяйте в течение дня.
- Приложите грелку или теплый компресс к поврежденному месту через два дня. Применять тепло можно несколько раз в течение дня.
- Примите безрецептурные обезболивающие, например ацетаминофен (Тайленол®). Перед применением НПВП проконсультируйтесь с врачом.
Профилактика
Как предотвратить появление синяков?
У всех есть синяки. Вы можете предпринять следующие шаги, чтобы снизить риск травм и синяков:
- Следите за тем, чтобы на полах и в комнатах не спотыкались, например, коврики и обувь.
- Отодвиньте мебель от дверных проемов и проходов, чтобы не столкнуться с твердыми поверхностями.
- Включите свет или фонарик при ходьбе по плохо освещенным местам.
- Получите достаточно витаминов в своем рационе.
- Носите защитное снаряжение, например шлемы и накладки, при занятиях контактными видами спорта, езде на велосипеде или мотоцикле.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с синяками?
Синяки могут быть неприглядными, но большинство синяков исчезают без лечения.Иногда синяк является признаком более серьезной проблемы, поэтому, пожалуйста, поговорите со своим врачом, если у вас возникнут необъяснимые или большие синяки. При некоторых типах синяков, например гематомах и синяках под глазами, может потребоваться медицинская помощь.
Жить с
Когда мне следует позвонить врачу?
Вы должны позвонить своему врачу, если у вас возникли проблемы:
- Синяк под глазом при проблемах со зрением.
- Синяк, продолжающийся более двух недель.
- Частые большие синяки.
- Шишка в месте ушиба (гематома).
- Болезненная припухлость.
- Боль, которая не проходит через несколько дней после травмы.
- Повторяющийся синяк в том же месте.
- Синяк необъяснимого происхождения.
- Необычное кровотечение, такое как носовое кровотечение, кровь в моче или кровь при дефекации.
Какие вопросы я должен задать своему врачу?
Вы можете спросить своего поставщика медицинских услуг:
- Что вызывает синяк?
- Почему я склонен к синякам?
- Следует ли мне сдать анализ крови, чтобы узнать, не вызывает ли ушибы какое-то заболевание?
- Что я могу предпринять, чтобы снизить риск синяков?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Синяки — обычное заболевание, которое в какой-то момент поражает всех.Вам следует обратиться к своему врачу, если вам кажется, что у вас слишком много синяков или у вас возникли синяки необъяснимого характера. Ваш врач захочет исключить определенные условия, которые могут потребовать лечения. Прикладывание льда вскоре после травмы может свести к минимуму синяки. Большинство синяков проходят без лечения в течение пары недель.
Что такое ушиб мышцы?
Ушиб мышц (синяк)
Ушиб мышцы вызывает отек и боль, а также ограничивает подвижность сустава вблизи травмы.… Травмированная мышца может ощущаться слабой и жесткой. Иногда в поврежденной ткани собирается лужа крови, образуя комок над травмой (гематома). В тяжелых случаях отек и кровотечение под кожей могут вызвать шок.
Спортсмены, занимающиеся всеми контактными видами спорта, имеют много возможностей получить ушиб мышц (синяк). Ушибы являются второй после растяжения основной причиной спортивных травм.
Большинство ушибов незначительны и быстро заживают, не отвлекая спортсмена от игры.Но серьезные ушибы могут вызвать глубокое повреждение тканей и привести к осложнениям, из-за которых спортсмен не сможет заниматься спортом на несколько месяцев.
Причина
Ушибы возникают, когда прямой или повторяющиеся удары тупым предметом ударяют по части тела, раздавливая подлежащие мышечные волокна и соединительную ткань, не повреждая кожу. Ушиб может возникнуть в результате падения или прижатия тела к твердой поверхности.
Симптомы
Ушибы вызывают отек и боль, а также ограничивают подвижность сустава вблизи травмы.Разорванные кровеносные сосуды могут вызвать синеватый оттенок. Травмированная мышца может ощущаться слабой и жесткой.
Иногда лужа крови собирается в поврежденной ткани, образуя комок над травмой (гематома).
В тяжелых случаях отек и кровотечение под кожей могут вызвать шок. Если повреждение ткани обширное, у вас также может быть сломанная кость, вывих сустава, растяжение связок, разрыв мышцы или другие травмы.
Ушибы живота могут повредить внутренние органы.
Осмотр врача
Немедленно обратитесь к врачу для полной диагностики.Медицинский осмотр позволит определить точное место и степень травмы.
Инструменты диагностической визуализации могут использоваться для лучшей визуализации внутри поврежденной области вашего тела. Эти инструменты включают ультразвуковое сканирование, магнитно-резонансную томографию (МРТ) или компьютерную томографию (КТ).
При некоторых травмах врачу также может потребоваться проверить наличие повреждения нерва.
Лечение
Чтобы контролировать боль, кровотечение и воспаление, держите мышцы в положении мягкого растяжения и используйте формулу RICE:
- Остальное. Защитите травмированную область от дальнейших повреждений, остановив игру. Вы также можете использовать защитное приспособление (например, костыли, стропу).
- Лед. Приложите лед, завернутый в чистую ткань. (Удалите лед через 20 минут.)
- Компрессия. Слегка оберните травмированный участок мягкой повязкой или бинтом.
- Высота над уровнем моря. Поднимите его на уровень выше сердца.
Большинство спортсменов с ушибами быстро поправляются с помощью простых лечебных мероприятий.Ваш врач может прописать вам нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, или другие лекарства для снятия боли. Не массируйте травмированный участок.
В течение первых 24–48 часов после травмы (острая фаза) вам, вероятно, придется продолжать использовать покой, лед, давящие повязки и приподнимать поврежденную область, чтобы контролировать кровотечение, отек и боль. Пока травмированная часть заживает, обязательно продолжайте тренировать неповрежденные части тела, чтобы поддерживать общий уровень физической подготовки.
Если есть большая гематома, которая не проходит в течение нескольких дней, ваш врач может удалить ее хирургическим путем, чтобы ускорить заживление.
Реабилитация
Через несколько дней воспаление должно пойти на убыль, и травма может почувствовать себя немного лучше. В это время ваш врач может посоветовать вам приложить немного тепла к травме и начать процесс реабилитации. Не забывайте повышать уровень активности постепенно.
В зависимости от степени травмы возвращение к обычной спортивной активности может занять несколько недель или дольше.Если вы слишком сильно нагружаете травмированный участок до того, как он достаточно зажил, может развиться излишек рубцовой ткани, что вызовет еще больше проблем.
На первом этапе реабилитации ваш врач может назначить легкие упражнения на растяжку, которые начнут восстанавливать диапазон движений в травмированной области.
Как только ваш диапазон движений улучшится, ваш врач может назначить упражнения для снятия тяжестей и укрепляющие упражнения.
Если у вас нормальный диапазон движений без боли, ваш врач может разрешить вам вернуться к бесконтактным видам спорта.
Вернуться в игру
Возможно, вы сможете вернуться к контактным видам спорта, когда вернете полную силу, подвижность и выносливость. Когда ваш врач скажет, что вы готовы вернуться к игре, он или она может попросить вас надеть индивидуальное защитное устройство, чтобы предотвратить дальнейшее повреждение области, в которой был ушиб.
В зависимости от вашего вида спорта вы можете получить специальные набивки из твердых или полутвердых материалов. Прокладка распределяет силу удара при попадании прямых ударов тупыми предметами в ваше тело.
Осложнения
Незамедлительное лечение и следование советам врача по вопросам реабилитации помогут избежать серьезных медицинских осложнений, которые иногда возникают в результате глубоких ушибов мышц. Двумя наиболее частыми осложнениями являются синдром купе и оссифицирующий миозит.
Компартмент-синдром
В некоторых случаях быстрое кровотечение может вызвать чрезвычайно болезненный отек в группе мышц руки, ноги, ступни или ягодицы.Повышение давления жидкости через несколько часов после ушиба может нарушить кровоток и помешать проникновению питания в группу мышц. Компартмент-синдром может потребовать срочного хирургического вмешательства для слива лишней жидкости.
Оссифицирующий миозит
У молодых спортсменов, которые слишком быстро пытаются вылечить тяжелый ушиб, иногда развивается оссифицирующий миозит. Это состояние, при котором на поврежденной мышце растет кость, а не новые мышечные клетки.
Симптомы могут включать боль от слабой до сильной, которая не проходит, и опухоль в месте травмы.Аномальные костные образования также могут снизить вашу гибкость. Энергичные упражнения на растяжку могут ухудшить состояние.
Обычно помогают отдых, лед, компрессия и приподнятие для уменьшения воспаления. Легкие упражнения на растяжку могут улучшить гибкость. Хирургия требуется редко.
BoulderCentre может помочь. Позвоните нам (303) 449-2730 и попросите о встрече с одним из наших специалистов по спортивной медицине или выберите одного из наших многочисленных врачей-хирургов или терапевтов.
Статья любезно предоставлена AAOS: Американской академией хирургов-ортопедов.
Лечение ушибов и синяков MA & RI
Ушиб — это синяк и очень частое повреждение мягких тканей. Большинство из них незначительные, и время заживления ушиба обычно быстрое. Когда ушибы тяжелые, они могут вызвать глубокое повреждение тканей — восстановление после тяжелого ушиба может занять несколько недель. Если у вас есть ушиб или синяк, требующий немедленной медицинской помощи, вы можете рассчитывать на исключительные медицинские услуги, предоставляемые Центром неотложной медицинской помощи Southcoast Health в Дартмуте, Фэрхейвене, Фолл-Ривер, Лейквилле, Сиконке, Уэрхэме, Массачусетс, и Мидлтауне, Род-Айленд.Мы обработаем вашу травму с особой заботой, адаптированной именно для вас.
Факторы риска синяков
Ушиб возникает в результате контакта с силой тупого предмета, например, при падении или прямом ударе. Эта сила раздавливает мелкие кровеносные сосуды под кожей, а иногда и мышечные волокна и соединительную ткань, не повреждая кожу. Обычно ваше тело останавливает кровотечение быстро, но небольшое количество крови часто просачивается в окружающие ткани и под кожу, образуя видимый синяк.
Следующие факторы риска увеличивают вероятность легкого образования синяков:
- Возраст старше 50 лет
- Антикоагулянтные и антитромбоцитарные препараты, такие как аспирин и варфарин (кумадин)
- Нарушения свертывания крови, вызванные заболеванием печени, дефицитом витамина К или наследственным состоянием
- Дефекты кровеносных сосудов
- Нарушения тромбоцитов
Симптомы ушиба
Симптомы ушиба могут включать боль, отек и изменение цвета кожи.Эти изменения цвета являются результатом утечки крови, попавшей под кожу. Ушибы обычно проходят фазы, когда ваше тело расщепляет кровь и избавляется от нее.
После ушиба тупым предметом вы можете заметить следующее, свидетельствующее о наличии ушиба:
- Синяки часто начинаются с красных или пурпурных пятен, которые могут опухать и становиться болезненными.
- Через пару дней синяк может посинеть или почернеть.
- В течение пяти-десяти дней синяк становится зеленым или желтым.
- Примерно через две недели синяк становится коричневым и продолжает исчезать, пока не исчезнет полностью.
Как мы лечим ушибы в Центре неотложной помощи Southcoast Health
Большинство ушибов проходят сами по себе. Фактически, вы можете даже не осознавать, что он у вас есть, пока не испытаете незначительный удар или удар. Если вы сразу заметили синяк или травму, вы можете ускорить заживление, используя метод RICE:
- Остальное
- Лед с использованием пакетов с холодом в течение 20 минут за раз
- Компрессия с обертыванием ace
- Высота над уровнем сердца
Безрецептурные обезболивающие также могут улучшить ваш комфорт.
Когда вызывать врача
Приезжайте в ближайший к вам Центр неотложной медицинской помощи Southcoast Health или обратитесь к врачу, если вы заметите у себя синяк:
- Шишка над синяком
- Аномальное кровотечение, такое как носовое кровотечение, кровоточивость десен или кровь в моче или стуле
- Частые или очень большие или болезненные ушибы
- Боль сохраняется более трех суток
- Сильная боль или припухлость в области травмы
Центры комплексной неотложной помощи рядом с вами в Массачусетсе и Род-Айленде
Если вы обращаетесь за медицинской помощью в связи с ушибом или другой травмой, требующей срочного лечения, наши врачи в Southcoast Health готовы помочь вам.Мы с гордостью предлагаем квалифицированную помощь при ушибах пациентам любого возраста в наших центрах неотложной помощи на юго-востоке Массачусетса и в некоторых частях Род-Айленда. Чтобы узнать больше или найти ближайшего к вам врача, пожалуйста, свяжитесь с нами сегодня .
Это синяк или рана? Когда вам нужно лечение?
Начните уход за синяком, используя метод покоя, льда, сжатия и подъема RICE.
При лечении любого вида травмы первостепенное значение имеет определение типа и степени тяжести раны. При определении того, как правильно ухаживать за синяками, после того, как они обнаружены, очень важно предпринять соответствующие шаги для эффективного и действенного лечения травмы. В зависимости от типа и тяжести синяка подходящие методы ухода за раной будут разными.
Что такое синяк?
Синяк — это состояние, при котором разрываются мелкие кровеносные сосуды под кожей, в результате чего кровь просачивается в подлежащую ткань кожи.Существует три распространенных типа синяков, которые могут возникнуть в зависимости от тяжести травмы: ушибов, , гематомы и пурпура.
Ушибы
Ушибы являются наиболее распространенным типом ушибов и обычно возникают в результате травмы тупым предметом. Если травма повреждает кровеносные сосуды под кожей, может появиться синяк, известный как ушиб.
Ушиб обычно определяется по изменению цвета кожи по мере того, как травма проходит через процесс заживления.Ушиб сначала станет красным, а затем черным, синим или пурпурным, пока в конечном итоге не перейдет в зеленый или желтый цвет, поскольку протекшая под тканью кровь разрушается и рассасывается организмом.
Гематомы
Гематомы — это вид синяков, при которых в месте повреждения скопилось большое количество крови. Гематомы часто возникают в результате того же типа травм, что и ушибы, но обычно они сопровождаются более сильной болью и дополнительным отеком в области травмы.
Гематома также может быть вызвана спонтанным разрывом кровеносного сосуда или в результате хирургической операции. Гематомы особенно опасны, когда они возникают в жизненно важных органах тела, и в таких случаях настоятельно рекомендуется проконсультироваться с врачом.
Пурпура
Пурпура — это синяк, на который видны пятна пурпурного цвета и пятна на коже, часто на слизистой оболочке рта. Пурпура возникает при разрыве мелких кровеносных сосудов и утечке крови под кожу.
Пурпура вызвана не травматическим повреждением, а целым рядом состояний или заболеваний, таких как хрупкие кровеносные сосуды у пожилых людей, врожденная краснуха или даже лекарства, которые могут снизить количество тромбоцитов.
Лечение раны или синяка
Раны обычно делятся на четыре стадии, которые помогают стандартизировать тяжесть травм. Многие непроникающие раны также сопровождаются синяками, поэтому очень важно определить степень тяжести и стадию раны, а также тип и классификацию синяков, чтобы определить соответствующий уровень лечения.
Для подавляющего большинства синяков, включая ушибы легкой и средней степени тяжести и гематомы, стандартный метод RICE (покой, лед, компрессия и возвышение) является единственным необходимым лечением, особенно во время острой фазы в течение первых 24-48 часов. При ушибах колена или верхней части бедра также рекомендуется использовать костыли, чтобы уменьшить нагрузку на травмированную область, которая может вызвать дополнительные повреждения или чрезмерную боль.
Было показано, что после начального периода лечения RICE по поводу мышечных или костных ушибов мобилизация мышц или суставов вблизи ушиба может значительно сократить время восстановления.Поддержание легкой мобилизации во время этой фазы восстановления установит нормальные плоскости тканей и удалит излишки детрита из мягких тканей в этой области.
В отличие от ушибов и гематом, лечение пурпуры будет варьироваться в зависимости от конкретного случая, что определяет медицинский работник, оценивая первопричину пурпуры.
Advanced Tissue — национальный лидер в области поставок специализированных материалов для ухода за ранами пациентам, доставляемых как на дом, так и в учреждения длительного ухода.
Ушибов и синяков | Спортивная медицина
Ушибы или синяки
Описание
Мышечные ушибы или ушибы являются второй после растяжения основной причиной спортивных травм. Большинство ушибов незначительны и быстро заживают, не требуя удаления спортсмена из игры. Однако серьезные ушибы могут вызвать глубокое повреждение тканей, что может привести к осложнениям и / или лишить спортсмена возможности заниматься спортом в течение нескольких месяцев.
Симптомы
Ушибы вызывают отек и боль, а также ограничивают подвижность суставов вблизи травмы. Травмированная мышца может казаться слабой и жесткой, а разорванные кровеносные сосуды могут вызвать синеватое изменение цвета. Шишка, которая образуется над травмой (гематома), указывает на то, что внутри поврежденной ткани скопилась лужа крови. В тяжелых случаях отек и кровотечение под кожей могут вызвать шок. Обширное повреждение тканей может также произойти вместе с переломом кости, вывихом сустава, растяжением связок, разрывом мышцы или другими травмами.Ушибы живота могут повредить внутренние органы.
Причины
Когда часть тела подвергается удару с силой, достаточной для раздавливания нижележащих мышечных волокон и соединительной ткани, не повреждая кожу, может произойти ушиб. Падение, заклинивание тела о твердую поверхность, прямой удар или неоднократные удары тупым предметом — одни из многих распространенных причин ушибов.
Диагностика
Медицинский осмотр и, при необходимости, инструменты диагностической визуализации, такие как ультразвук, магнитно-резонансная томография (МРТ) или компьютерная томография (КТ), позволят вашему врачу определить степень вашей травмы и проверить наличие связанного с ней повреждения нервов.
Нехирургическое лечение
Большинство спортсменов с ушибами быстро поправляются без хирургического вмешательства. Ваш врач может прописать вам нестероидные противовоспалительные препараты (НПВП) или другие лекарства для снятия боли. Не массируйте травмированный участок.
В течение первых 24-48 часов после травмы (острая фаза) держите мышцу в положении мягкого растяжения и используйте формулу RICE (отдых, лед, сжатие и подъем), чтобы помочь контролировать боль, кровотечение, отек и воспаление.Если есть большая гематома, которая не проходит в течение нескольких дней, ваш врач может рассмотреть возможность ее дренирования хирургическим путем, чтобы ускорить заживление.
- Отдых —Защитите травмированную область от дальнейшего повреждения, остановив работу. Использование защитных приспособлений, таких как костыли или стропа, снимет нагрузку на травмированный участок.
- Лед — Прикладывайте лед, завернутый в чистую ткань, непосредственно к травмированному участку на 15–20 минут за раз, выдерживая не менее одного часа между сеансами обледенения.Химические холодные продукты («синий» лед) нельзя класть прямо на кожу, они не так эффективны.
- Компрессия — Слегка оберните травмированный участок эластичным бинтом Ace или другим мягким материалом.
- Высота —Поднимите травмированный участок на уровень выше сердца, чтобы минимизировать отек.
Реабилитация
Через несколько дней воспаление должно пойти на убыль, и травма может почувствовать себя немного лучше. В это время врач может посоветовать вам приложить к травме легкое тепло и начать процесс реабилитации.Не забывайте повышать уровень активности постепенно. По мере заживления травмы упражнения на неповрежденные части тела помогут поддерживать общий уровень физической подготовки. В зависимости от степени травмы возвращение к обычной спортивной активности может занять несколько недель или дольше. Если вы слишком сильно нагружаете травмированный участок до того, как он достаточно зажил, может развиться излишек рубцовой ткани и вызвать еще больше проблем. На первом этапе реабилитации ваш врач может назначить легкие упражнения на растяжку, которые начнут восстанавливать диапазон движений в травмированной области.Когда ваш диапазон движений улучшится, вам могут быть назначены упражнения на удержание веса и укрепляющие упражнения. Когда у вас появится нормальный, безболезненный диапазон движений, вам может быть разрешено заниматься бесконтактным спортом.
Восстановление
Когда вы вернетесь к полной силе, движению и выносливости, вам может быть разрешено возобновить контактные виды спорта. Ваш врач может попросить вас носить индивидуальное защитное устройство, чтобы предотвратить дальнейшее повреждение пораженной области. В зависимости от вашего вида спорта вам также могут потребоваться специальные прокладки, чтобы распределить силу удара от любых прямых ударов по телу.
Осложнения
Своевременное лечение и следование советам врача относительно реабилитации могут помочь вам избежать серьезных медицинских осложнений, таких как синдром компартмента и оссифицирующий миозит, которые иногда возникают в результате глубоких ушибов мышц.
- Синдром компартмента — В некоторых случаях быстрое кровотечение может вызвать чрезвычайно болезненный отек в группе мышц руки, ноги, ступни или ягодицы. Повышение давления жидкости через несколько часов после ушиба может нарушить кровоток и помешать проникновению питания в группу мышц.Может потребоваться хирургическое вмешательство, чтобы слить эти лишние жидкости и сбросить давление. Компартмент-синдром — это неотложная ситуация, и с ней нужно быстро бороться, чтобы предотвратить необратимое повреждение пораженной конечности.
- Оссифицирующий миозит —Иногда тяжелый ушиб может перерасти в состояние, при котором из ушибленной мышцы вырастает кость, а не новые мышечные клетки. Симптомы могут включать отек, боль от слабой до сильной, которая не проходит, и аномальные костные образования, снижающие гибкость. Использование формулы RICE помогает уменьшить воспаление, и хотя сильная растяжка может ухудшить состояние, легкие упражнения на растяжку могут улучшить гибкость.Хирургия требуется редко.
Специалист по лечению синяков · Ведущий лазерный дерматолог, 2020 г., Нью-Йорк
Обновлено 26 июня 2020 г. доктором Сьюзан Бард (дерматолог из Нью-Йорка), специалистами по дерматологии МанхэттенаЛечение синяков
Синяки , также называемые ушибами, возникают в результате травмы кожи. Травмы могут быть вызваны как порезом, так и прямым ударом. В большинстве случаев, когда вы получаете достаточно сильный удар по коже, чтобы образовался синяк, вы замечаете это, даже если синяк не образуется сразу.Эти травмы могут вызвать поверхностные или глубокие синяки, в зависимости от тяжести аварии или травмы.
Когда большинство людей думает о синяке, они думают о черных и синих отметинах, оставленных на их коже. Эти черные и синие пятна вызваны капиллярами под кожей, которые лопаются во время травмы. Когда капилляры лопаются, кровь попадает под поверхность кожи и оставляет черные и синие пятна.
Синяки — очень распространенное явление, и почти у всех были синяки несколько раз с детства до взрослого возраста.Некоторые не причиняют боли, и вы можете их даже не замечать, в то время как другие могут быть очень нежными и болезненными на ощупь. Сильный синяк требует медицинской помощи, а поверхностный синяк можно лечить дома. Обычная цель ухода за собой — уменьшить видимость черной и синей области — другими словами, лечить синяк исключительно в косметических целях.
После тщательной консультации и обследования для точного диагноза и плана лечения необходимо всегда обсуждать со своим врачом все симптомы, возможные варианты хирургического вмешательства или вмешательства.
Виды синяков
В зависимости от глубины на вашем теле существует три различных типа синяков:
- Подкожно: Это наиболее распространенная форма синяков. Они возникают прямо под кожей.
- Внутримышечно: Эти синяки могут быть болезненными, потому что они возникают внутри ваших мышц.
- Надкостница: Самый глубокий из всех синяков, он возникает на ваших костях.
По мере заживления синяков, особенно более глубоких, они могут приобретать другой цвет.Вы можете увидеть синяки красного, зеленого, фиолетового, коричневого и желтого цветов. При заживлении синяки обычно желтые. По мере заживления ваши симптомы болезненности также должны улучшиться.
Иногда синяк может быть вторичным симптомом более серьезного заболевания. Признаки того, что происходит что-то более серьезное и что вам следует немедленно обратиться за медицинской помощью, включают:
- Синяк без травм, особенно если случится более одного раза
- Серьезные или повторяющиеся синяки на узоре или на одной и той же части тела
- Множество мелких синяков
- Синяк, который не заживает через месяц
- Синяки при приеме антикоагулянтов или аспирина
- Синяки с кровью в моче или стуле
- Синяки при кровотечении из десен или рта
- Сильный синяк после падения или сильного удара
- Сильный синяк в брюшной полости
- Черные синяки на ногах, которые могут указывать на тромбоз глубоких вен, опасное для жизни состояние
Ваш дерматолог в Нью-Йорке может помочь вам определить причину синяков.Обсудите варианты лечения синяка с врачом, если синяк не заживает сам по себе. Ваш дерматолог может помочь вам несколькими способами.
Варианты лечения
Результаты многих видов лечения зависят от вашей диеты и состояния здоровья до травмы. Только лечение синяков лазером — это процедура в офисе; остальное можно сделать дома по указанию вашего дерматолога из Манхэттена.
Кроме того, ни одно из этих средств лечения синяков не требует какой-либо подготовки, и нет времени на восстановление от самих синяков — только время заживления ваших синяков.Большинство методов лечения корректируют диетический дефицит или предоставляют рекомендации по физическому здоровью, которые могут ускорить процесс выздоровления с минимальными или отсутствующими побочными эффектами или рисками:
- Железные добавки: Синяки легко могут быть вызваны недостатком железа в вашем рационе. Женщины особенно склонны к дефициту железа, который может ухудшаться во время менструального цикла. Употребление в пищу большего количества продуктов, богатых железом, таких как красное мясо и темно-зеленые листовые овощи, такие как шпинат, может помочь предотвратить и уменьшить синяки.
- Компрессия: Вскоре после того, как вы почувствуете синяк от удара, плотно оберните его, чтобы уменьшить общий синяк.Сжатие предотвращает растекание подкожной крови.
- Лед: Холод уменьшает отек и уменьшает чувствительность синяка, но не устраняет никаких изменений цвета .
- Арника: Натуральный продукт, арника, полученная из растений семейства маргариток. Это обычное домашнее средство от синяков. Он выпускается в виде лосьона или геля, который можно наносить непосредственно на синяк. Он также выпускается в виде пероральной добавки.
- Добавки витамина С: Если у вас легко появляются синяки или у вас очень глубокие синяки в результате травмы, может помочь прием добавок витамина С.Также включайте в свой рацион продукты с высоким содержанием витамина С, такие как цитрусовые, красный перец и капуста.
- Крем с витамином К: Эти кремы работают, свертывая кровь или собирая белки вместе, чтобы улучшить общий вид синяка. У него нет побочных эффектов, и он может быть очень эффективным для уменьшения ряда недостатков кожи. Ваш дерматолог в Нью-Йорке может назначить кремы с витамином К, которые намного сильнее и эффективнее, чем безрецептурные варианты.
- Бромелайн: Естественный фермент ананасов, бромелайн обладает сильными противовоспалительными свойствами и обычно рекомендуется для лечения синяков.При синяках он расщепляет белки, которые задерживают кровь и другие жидкости. Бромелайн можно принимать в виде таблеток в качестве добавки.
- Лазерное и световое лечение: Ваш дерматолог может решить, что лечение синяка лазером — лучший вариант. Подготовка к лазерному лечению не требуется. Лазер разрушает скопившуюся кровь и жидкость, вызывая обесцвечивание. Обычно требуется всего несколько процедур. Лазерное лечение синяков практически не вызывает боли.И вам не понадобится время на восстановление. Фактически, лечение лазером сокращает время восстановления синяков. Ваш дерматолог из Нью-Йорка может определить, подходит ли вам лазерное лечение. Иногда лазерное лечение синяков используется вместе с другими методами лечения, вызывающими синяки, такими как инъекции.
Если не указано иное, ни одно из вышеперечисленных методов лечения не имеет побочных эффектов, за исключением редких случаев, когда ваше тело плохо реагирует на лечение синяков.Ваш дерматолог внимательно изучает все рекомендации по лечению и проверяет, не принимаете ли вы какие-либо лекарства, которые могут осложнить ваше здоровье или выздоровление.
Запишитесь на прием к своему лучшему дерматологу Нью-Йорка , если синяки повторяются, домашние средства не работают или синяки более серьезные.
Все симптомы и кожные проявления всегда следует оценивать с помощью тщательной консультации и физического обследования для точного диагноза и плана лечения, чтобы исключить любое основное серьезное заболевание.
Важное напоминание: Эта информация предназначена только для руководства, а не для окончательного медицинского совета. Проконсультируйтесь с дерматологом Нью-Йорка о вашем конкретном заболевании. Только обученный, опытный сертифицированный врач дерматолог или детский дерматолог может установить точный диагноз и назначить лечение.
Есть ли у вас какие-либо вопросы о лечении синяков? Хотел бы записаться на прием к международно признанному, лучшему дерматологу Нью-Йорка, докторуСьюзан Бард из манхэттенских специалистов по дерматологии, пожалуйста, свяжитесь с нашим офисом в центре Нью-Йорка для консультации с косметологом и лазерным дерматологом.
Д-р Сьюзан Бард является автором, рецензированием и одобрением этого содержания. Лучших в своем классе Специалисты-дерматологиВ прессе
Позвоните сейчас, чтобы записаться на прием к нашим сертифицированным дерматологам Нью-Йорка, удостоенным наград, по вопросам вашего здоровья.


 Приземление на «пятую точку» нередко приводит к перелому шейки бедра, у молодых – к травмам копчика.
Приземление на «пятую точку» нередко приводит к перелому шейки бедра, у молодых – к травмам копчика.