Панкреатит поджелудочной железы: симптомы, диагностика, обострение, лечение, осложнения, диета. Питание при хроническом панкреатите
Панкреатит – это воспаление поджелудочной железы, когда выделяемые органом ферменты начинают накапливаться в нем и производят разрушающее действие. Кроме того, ферменты и токсины могут проникнуть в кровоток и навредить другим внутренним органам.
Причины приступа панкреатита
Панкреатит диагностируют у больных желчекаменной болезнью, а также у тех, кто не отказывает себе в чрезмерном употреблении алкоголя и обильных приемах пищи. Регулярный прием алкоголя через 5-7 лет неминуемо приводит к развитию панкреатита. Спровоцировать панкреатит могут и такие факторы, как:
- отравление,
- травма,
- вирусные заболевания,
- операции,
- бесконтрольный прием витаминов группы А,
- аутоиммунные заболевания,
- наследственность.
Как проявляется панкреатит?
Больной с диагнозом панкреатит часто испытывает распространенные симптомы:
- снижение массы тела,
- тошнота, рвота,
- вздутие живота и избыточное газообразование,
- жидкий бесцветный стул,
- зуд кожных покровов,
- изнуряющие боли в животе, усиливающиеся при приеме пищи,
- слабость и раздражительность,
- нарушение сна.

Как обнаружить заболевание?
При продолжительных болях в животе пациенту необходимо обратиться к врачу и пройти ультразвуковое исследование. Для диагностики панкреатита специалист назначит анализы крови, мочи и кала. Диагноз хронический панкреатит ставится также после рентгенологического обследования или КТ.
Виды панкреатита
Различают несколько видов заболевания:
- Острый панкреатит, вызываемый токсическим воздействием алкоголя, других продуктов или лекарственных средств;
- Хронический панкреатит, медленно текущее воспаление поджелудочной железы с постепенным нарушением функциональных параметров органа;
- Реактивный панкреатит, возникающий на фоне обострения заболеваний других органов желудочно-кишечного тракта.
Лечение панкреатита
Главной задачей при лечении панкреатита считается снятие болевых ощущений, налаживание пищеварения и остановка разрушительного процесса. Лечить панкреатит поджелудочной железы необходимо под наблюдением опытного специалиста. Больному назначают обезболивающие средства и спазмалитики, а также ферментные препараты для компенсации ферментной недостаточности.
Больному назначают обезболивающие средства и спазмалитики, а также ферментные препараты для компенсации ферментной недостаточности.
Что будет, если панкреатит не лечить?
Болезни органов ЖКТ отражаются на работе всего организма. От их правильной работы зависит, насколько хорошо будут получать полезные вещества все органы и ткани. Хронический панкреатит способен спровоцировать сахарный диабет, абсцессы, холецистит, появление кистозных образований, проблемы с органами дыхания, сепсис вплоть до летального исхода.
Диета при панкреатите
Как и любое заболевание органов ЖКТ, панкреатит требует соблюдения определенного меню и особого подхода к приему пищи. В первые дни острого течения заболевания рекомендуется полностью воздержаться от пищи и пить только минеральную воду, способную снизить уровень кислотности. Затем, когда болевой синдром угасает, в рацион допускается вводить каши, нежирное мясо, отварную рыбу. В период лечения категорически запрещено употреблять сырые овощи и фрукты, молочные продукты.
Для полноценного и качественного лечения панкреатита исключите все факторы, провоцирующие болезнь, принимайте ферментные препараты и соблюдайте диету, приготовьтесь к длительному лечению и не забрасывайте прием назначенных врачом средств, иначе рецидива не избежать.
Проконсультироваться о диагностике и лечении панкреатита и записаться к специалисту вы можете, позвонив в нашу клинику или записавшись через форму на сайте.
УЗНАТЬ ЦЕНЫ
Панкреатит: воспаление поджелудочной железы — симптомы, лечение, диета
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
-
злоупотребление алкоголем и табаком
-
травмы живота, хирургические вмешательства
-
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
-
интоксикация пищевыми продуктами, химическими веществами
-
генетическая предрасположенность
-
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита
Проявления патологии различаются в зависимости от формы – острый или хронический панкреатит. При остром панкреатите наблюдаются:
При остром панкреатите наблюдаются:
-
Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
-
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
-
Бледный или желтоватый цвет лица.
-
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
-
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.

-
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
-
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
-
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
-
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
-
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
-
Общий анализ крови
-
Биохимический анализ крови
-
Анализ мочи
-
Анализ кала
-
УЗИ, МРТ или рентгенография органов брюшной полости
-
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите
При любой форме заболевания пациенту назначается строгая диета «Стол №5п», согласно которой запрещено употреблять острую и жареную пищу. Все блюда готовятся на пару, отвариваются или запекаются. Запрещены также алкоголь и курение.
Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
симптомы заболевания, лечение и профилактика
Панкреатит: симптомы заболевания, лечение и профилактика
16 мая 2013 г.
Панкреатитом называют воспаленное состояние поджелудочной железы. В организме поджелудочная выполняет очень важную роль, она выделяет большинство ферментов для пищеварения и является источником инсулина в крови, недостаток которого провоцирует возникновении сахарного диабета.
Проблемы возникают из-за того, что ферменты, находящиеся в состоянии покоя в клетках железы, начинают активироваться и переваривать ткани самой поджелудочной, а затем и остального организма так же, как и пищу.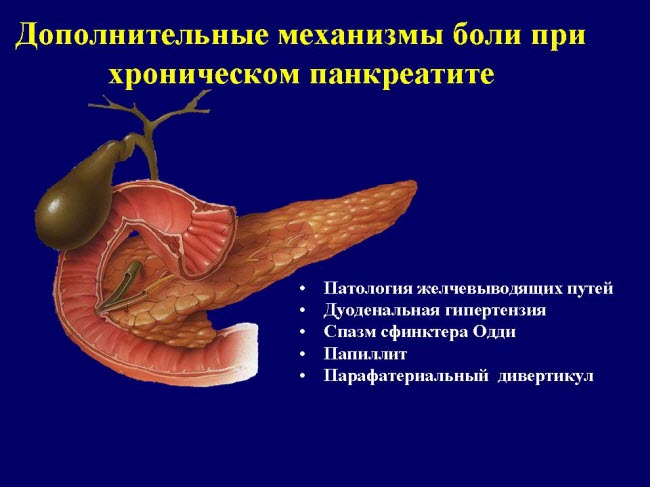
Попадание пищеварительных веществ в кровь является причиной тяжелейшей интоксикации. Как и при большинстве заболеваний, раннее лечение способно восстановить функцию поджелудочной железы, и пока это возможно, панкреатит находится в острой форме. Когда же функциональность железы нарушена бесповоротно, говорят о хроническом панкреатите, который с течением времени активно прогрессирует.
Среди причин возникновения панкреатита самыми распространенными являются:
- алкогольное отравление;
- песок и камни в желчном пузыре;
- воспаление двенадцатиперстного отдела кишки;
- травмы брюшной полости;
- побочное действие ряда препаратов;
- болезни соединительных тканей и наследственные нарушения метаболизма.
Диагностика болезни предусматривает такие симптомы панкреатита:
- Острые боли в брюшной полости, иногда с иррадиацией в спинную часть (так называемая опоясывающая боль).

- Отсутствие аппетита с тошнотой, рвотными рефлексами и лихорадкой, общая слабость, свидетельствующие об интоксикации организма.
- Разжиженный стул с наличием непереваренных остатков, и, как следствие, резкое похудение.
Острая форма панкреатита
Пока панкреатит приносит не слишком большие проблемы, больной может принять его симптомы как обычное отравление, не обращая внимания и действуя простыми методами (принимает активированный уголь и т.п.). К врачу обращаются уже в том периоде, когда развивается острый панкреатит. Тогда на основе анализов уровня ферментов амилазы и липазы в крови делают вывод о наличии этой болезни. Острую форму панкреатита лечат сразу с нескольких сторон: очищают кровь от пищеварительных ферментов и борются с симптомами при соблюдении пациентом строгой диеты. В крайнем случае, для того, чтобы победить болезнь, делают операцию по удалению омертвевших тканей органа.
Хроническая форма панкреатита
Появление болевого синдрома с высокой интенсивностью непрекращающихся болей, а также распространение ее вверх из глубины живота является свидетельством перехода острой формы в хронический панкреатит.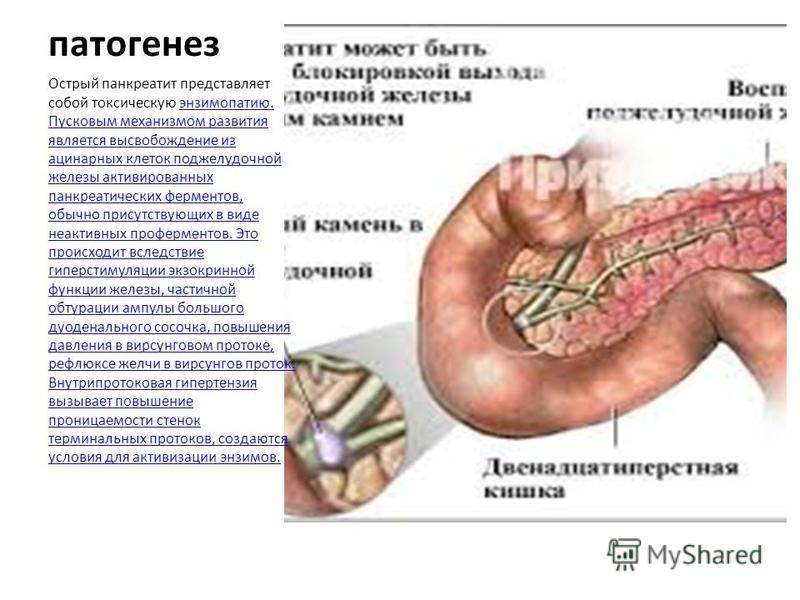 Наблюдается прогрессия болей примерно через 6-12 часов после приема пищи, особенно тяжелой, требующей активного участия поджелудочной железы. Помимо остальных симптомов панкреатита, особенно удручающим является отсутствие болей при явном наличии хронической формы (приблизительно у 15-16% больных). Это может свидетельствовать о развитии кальцификатов и переходе панкреатита в сахарный диабет.
Наблюдается прогрессия болей примерно через 6-12 часов после приема пищи, особенно тяжелой, требующей активного участия поджелудочной железы. Помимо остальных симптомов панкреатита, особенно удручающим является отсутствие болей при явном наличии хронической формы (приблизительно у 15-16% больных). Это может свидетельствовать о развитии кальцификатов и переходе панкреатита в сахарный диабет.
Тяжелые последствия панкреатита:
- осложнения, вызванные этой болезнью, характеризуются:
- инфекционными уплотнениями в поджелудочной железе;
- гнойным воспалением желчных протоков;
- эрозии в пищеводе, язвы желудка и кишечника;
- появление свободной жидкости в брюшной полости и груди;
- закупорка воротных вен печени и селезенки;
- непроходимость двенадцатиперстной кишки.
У трети пациентов, к тому же, развиваются расстройства нервной системы: ухудшения интеллекта, мышления и памяти.
Такой внушительный список – более чем повод соблюдать диету, не так ли?
Одной терапией при лечении панкреатита не обойтись. Часто больного для большей уверенности в успешном выздоровлении помещают на стационар.
Часто больного для большей уверенности в успешном выздоровлении помещают на стационар.
Если вы хотите продолжать прежний образ жизни, то должны уверить врача, что диета при панкреатите вам знакома, и вы будете следовать ей неукоснительно.
Принципы питания больных панкреатитом:
- Частые, но умеренные приемы пищи – минимум три-четыре раза в день.
- Употребление мягких и перетертых продуктов.
- Прием белков (нежирной рыбы, молокопродуктов, мяса) вместо углеводов (сахара, фруктов, меда).
- Сокращение употребления жиров до 70-80 грамм в сутки.
- Никакого зеленого чая, отваров, бульонов и других мочегонных продуктов – необходимо сбалансировать выделение жидкости, которое увеличивается из-за разжижения стула.
- Периодические лечебные голодания по 1-2 дня.
Следовательно, придется отказаться от ржаного хлеба и сдобного теста, супов, жирных и жареных блюд, копченостей, пряностей и острой пищи, зелени и овощей, а также мороженного и – обязательно! – алкоголя.
Тем не менее, больному панкреатитом разрешается прием в пищу яиц, молокопродуктов, нежирного и легкого мяса (запеченная и вареная рыба и птица), круп и макаронных изделий. Исключениями среди запретных продуктов являются пшеничный хлеб и сухари, растительные жиры; такие овощи, как морковь, картофель, тыква и свекла в вареном виде; такие фрукты, как несладкие и печеные яблоки и груши; компот, натуральный кисель и желе, а так же чай из шиповника, отвар пшеничных отрубей.
Панкреатит
Хронический панкреатитПанкреатит бывает острый и хронический. Острый панкреатит относится к разделу экстренной хирургии.
Что такое Хронический Панкреатит?
Хронический панкреатит-это воспаление поджелудочной железы, которое продолжается длительный период времени и со временем не улучшается.
Поджелудочная железа -это орган, расположенный забрюшинно за желудком. Она производит ферменты, которые помогают переваривать пищу (экзокринная функция). Железа также продуцирует гормоны, которые, в частности, контролируют уровень сахара в крови (эндокринная функция).
Железа также продуцирует гормоны, которые, в частности, контролируют уровень сахара в крови (эндокринная функция).
Панкреатит возникает, когда поджелудочная железа воспаляется. Панкреатит считается хроническим, когда он воспаление не прекращается в течение нескольких месяцев или лет.
Хронический панкреатит может привести к необратимому рубцеванию и повреждениям паренхимы поджелудочной железы. Кальциевые камни и кисты могут развиваться в поджелудочной железе, которая может блокировать протоки, несущие пищеварительные ферменты и соки в желудочно-кишечный тракт. Экзокринная недостаточность сопровождается нарушением пищеварения , а эндокринная – может привести к диабету.
Что вызывает Хронический Панкреатит?
Существует множество различных причин хронического панкреатита. Наиболее распространенной причиной является длительное злоупотребление алкоголем. Примерно 70 процентов случаев связаны с употреблением алкоголя.
Другие причины включают:
аутоиммунное заболевание, которое возникает, когда организм ошибочно атакует здоровые клетки и ткани
узкий проток поджелудочной железы,
закупорка панкреатического протока желчными камнями или камнями поджелудочной железы
кистозный фиброз, который является наследственным заболеванием
высокий уровень кальция в крови, который называется гиперкальциемией
высокий уровень триглицеридных жиров в крови, который называется гипертриглицеридемией
Кто рискует получить хронический панкреатит?
Злоупотребление алкоголем повышает риск развития хронического панкреатита. Считается, что курение повышает риск развития панкреатита среди алкоголиков. В некоторых случаях семейный анамнез хронического панкреатита повышает риск.
Считается, что курение повышает риск развития панкреатита среди алкоголиков. В некоторых случаях семейный анамнез хронического панкреатита повышает риск.
Хронический панкреатит чаще всего развивается у людей в возрасте между 30 и 40. Это заболевание также чаще встречается у мужчин, чем у женщин.
Каковы симптомы хронического панкреатита?
Сначала вы можете не заметить никаких симптомов. Изменения в поджелудочной железе могут стать запущенными, прежде чем вы начнете чувствовать себя плохо.
При возникновении симптомов они могут включать:
боль в верхней части живота
диарея
тошнота и рвота
одышка
необъяснимая потеря веса
чрезмерная жажда и усталость
По мере прогрессирования заболевания могут наблюдаться более серьезные симптомы, такие как:
Болезненные приступы могут длиться часами и даже днями. Некоторые люди считают, что еда или питье могут усугубить их боль. По мере прогрессирования заболевания боль может становиться постоянной.
Некоторые люди считают, что еда или питье могут усугубить их боль. По мере прогрессирования заболевания боль может становиться постоянной.
Как диагностируется Хронический Панкреатит?
На ранних стадиях хронического панкреатита изменения поджелудочной железы трудно увидеть при анализе крови. По этой причине анализы крови обычно не используются для диагностики заболевания. Однако, они могут быть использованы для определения уровня панкреатических ферментов в крови. Ваш врач может попросить у вас образец кала для проверки уровня жира. Жирный стул может быть признаком того, что ваш организм неправильно поглощает питательные вещества.
Методы лучевой диагностики — это самый надежный способ для вашего врача поставить диагноз. Ваш врач может попросить провести следующие исследования для выявления признаков воспаления поджелудочной железы:
УЗИ
Как лечится Хронический Панкреатит?
Лечение хронического панкреатита направлено на уменьшение боли и улучшение пищеварительной функции. Повреждение поджелудочной железы нельзя исправить, но при надлежащем уходе вы сможете справиться со многими симптомами. Лечение панкреатита может включать медикаментозное лечение, эндоскопическую терапию или хирургическое вмешательство.
Повреждение поджелудочной железы нельзя исправить, но при надлежащем уходе вы сможете справиться со многими симптомами. Лечение панкреатита может включать медикаментозное лечение, эндоскопическую терапию или хирургическое вмешательство.
Применение лекарств
Возможные лекарства которые ваш доктор может предписать для хронического панкреатита включают:
обезболивающее
искусственные пищеварительные ферменты, если ваши уровни энзимов слишком низки для того чтобы усвоить еду нормально
инсулин если развился диабет
системные стероиды, если у вас есть аутоиммунный панкреатит, который возникает, когда иммунная система атакует поджелудочную железу
Эндоскопия
Некоторые процедуры используют эндоскоп, чтобы уменьшить боль и избавиться от закупорки протоков. Эндоскопия позволяет вашему доктору рассечь сужения, извлечь из поджелудочной железы камни, установить небольшие трубки стенты.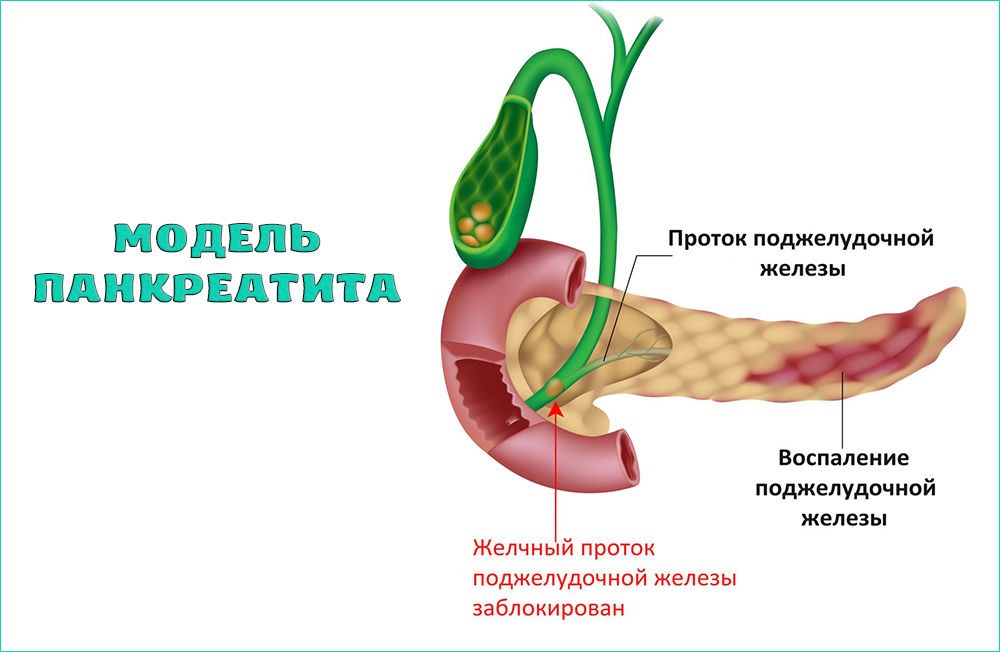
Хирургия
Большинству людей операция не нужна. Однако, если вы имеете сильную боль, не отвечаете на лекарственную терапию, только операция может помочь результативно решить проблему. Операция может быть использована, чтобы разблокировать панкреатический проток или расширить его, если он слишком узкий. Во время операции хирург широко вскрывает проток поджелудочной железы, удаляет нежизнеспособные или пораженные ткани, камни протоков (чистит протоковую систему). Операция обычно завершается подшиванием кишки к протоку, чтобы гарантировать отток сока поджелудочной железы и профилактировать развитие рецидива заболевания.
Важно избегать употребления алкоголя после того, как вам поставили диагноз хронического панкреатита, даже если алкоголь не был причиной вашей болезни. Вы также должны избегать курения, поскольку это может увеличить риск развития рака поджелудочной железы. Возможно, вам придется ограничить количество жира в вашем рационе и принимать витамины.
Каковы возможные осложнения хронического панкреатита?
Хронический панкреатит может вызвать многочисленные осложнения. Вы подвергаетесь большему риску развития осложнений, если продолжаете употреблять алкоголь после постановки диагноза.
Нарушение всасывания питательных веществ является одним из наиболее распространенных осложнений. В виду того что ваш панкреас не производит достаточные пищеварительные энзимы, ваше тело не поглощает питательные вещества правильно. Это может привести к потере веса и дистрофии.
Развитие сахарного диабета-еще одно возможное осложнение. Панкреатит повреждает клетки которые производят инсулин и глюкагон, которые контролируют количество сахара в вашей крови. Это может привести к повышению уровня сахара в крови. Около 45 процентов людей с хроническим панкреатитом заболеют диабетом.
У некоторых людей также развиваются псевдокисты — заполненные жидкостью наросты, которые могут образовываться внутри или снаружи поджелудочной железы. Псевдокисты опасны тем, что могут блокировать важные протоки и кровеносные сосуды. В некоторых случаях может происходить нагноение псевдокист.
Долгосрочная перспектива. Прогноз.
Прогноз зависит от тяжести и причины заболевания. Другие факторы могут повлиять на ваши шансы на выздоровление, в том числе ваш возраст при диагностике и продолжаете ли вы пить алкоголь или курить сигареты.
Своевременная диагностика и лечение могут улучшить прогноз. Вызовите вашего доктора сразу если вы замечаете любые симптомы панкреатита.
Лечение хронического панкреатита — лечение в Медлайн в Кемерово
При остром панкреатите нормальная функция поджелудочной железы может восстановиться, а при хроническом — острые периоды чередуются с ремиссией, но с течением времени наблюдается постоянное снижение функции поджелудочной железы.
Цели лечения хронического панкреатита в условиях отделения гастроэнтерологии медицинского центра «Медлайн»:
- Уменьшение клинических проявлений заболевания (болевого синдрома, синдрома внешнесекреторной недостаточности и др.)
- Предупреждение развития осложнений
- Профилактика рецидивирования
В период обострения хронического панкреатита основные лечебные мероприятия направлены на снятие остроты воспалительного процесса и инактивацию панкреатических ферментов. В период ремиссии лечение в основном сводится к симптоматической и заместительной терапии.
- Частота хронического панкреатита среди заболеваний органов ЖКТ составляет от 5,1 до 9%. За последние 30 лет в мире стали болеть хроническим панкреатитом в два раза больше
- Первый этап заболевания длится до 10 лет, характеризуется чередованием периодов обострения и ремиссии. Больного в основном беспокоят боли
- На втором этапе наблюдаются моторные нарушения кишечника, снижение веса. Боли становятся менее ощутимыми
- Осложнения хронического панкреатита могут возникнуть на любом этапе. Зачастую панкреатит сопровождается выходом пищеварительных ферментов в кровь, что вызывает тяжелую интоксикацию
Виды хронического панкреатита
Хронический панкреатит — это фактически целая группа заболеваний. Существует несколько версий классификации хронического панкреатита.
Классическая система классификации:
- Токсико-метаболический. Развивается под воздействием лекарств и/или алкоголя
- Идиопатический. Возникает без видимых предпосылок
- Наследственный. Результат генетического дефекта
- Аутоиммунный. Возникает в результате атаки собственной иммунной системы организма на поджелудочную железу
- Рецидивирующий. Имеет длительные периоды ремиссии, чередующиеся с обострениями
- Обструктивный. Возникает в результате закупорки или сдавливания протоков поджелудочной железы
- Первичный. Развивается без предшествующего заболевания
- Вторичный. Развивается как осложнение другого заболевания
Различают:
- Первичный: неустановленной этиологии, алкогольный, лекарственный, на почве нарушения питания или обмена веществ
- Посттравматический: на почве тупой или открытой травмы поджелудочной железы, после хирургического вмешательства
- Вторичный: вызванный другими заболеваниями
Симптомы
При панкреатите больные жалуются на острые боли в животе, чаще – в левой его части, отдающие в спину. Выражена интоксикация, которая проявляется в виде тошноты, рвоты, общей слабости, лихорадки, повышения температуры, снижения аппетита. Стул кашицеобразный, маслянистый, содержит непереваренные частицы пищи. При этом отдельные разновидности панкреатита могут протекать почти бессимптомно для больного, но нарушения пищеварения все же присутствуют, что может выражаться в тяжести в нижней части желудка или легком онемении в этой области после приема пищи или алкоголя.
Причины:
- неправильное питание
- злоупотребление алкоголем
- воспаления двенадцатиперстной кишки
- болезни соединительной ткани
- побочные эффекты от приема лекарств
- травмы
- наследственные нарушения обмена веществ
Прогрессирование болезни
Летальность после первичного диагностирования хронического панкреатита составляет до 20% в течение первых 10 лет. Через 20 лет умирает более 50% больных. Причинами смерти становятся осложнения, связанные с обострениями панкреатита, сопутствующими нарушениями пищеварения и инфекциями. Риск раковых заболеваний поджелудочной железы при хроническом панкреатите вырастает в 5 раз.
Диагностика
Точный диагноз в медцентре «Медлайн» может быть поставлен только после комплексного обследования, в которое входят:
- Общий клинический анализ крови для обнаружения признаков воспаления по количеству лейкоцитов, увеличению СОЭ и другим показателям
- Биохимический анализ крови для определения уровня ферментов поджелудочной железы
- Анализ мочи для определения наличия в ней амилазы
- Анализ кала на наличие непереваренной клетчатки
- УЗИ органов брюшной полости для выявления изменений поджелудочной железы и других органов ЖКТ
- Гастроскопия
- Рентгенография органов брюшной полости
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
- Функциональные тесты после глюкозной или медикаментозной нагрузки
Как лечить хронический панкреатит?
Как и диагностика, тактика лечения этого заболевания требуют комплексного подхода и направлены на нормализацию и восстановление функций поджелудочной железы.
Медикаментозное лечение
Прием медикаментов при хроническом панкреатите направлен на устранение нескольких проблем:
- Лечение болевого синдрома. Выраженное обострение хронического панкреатита, как правило, сопровождается сильными болями, купирование которых проводится такими препаратами, как но-шпа, новокаин, папаверин и др
- Подавление секреции поджелудочной железы. Используются ингибитор протонной помпы — омепразол, и медикаменты типа контрикала
- Заместительная терапия — для разгрузки поджелудочной железы в виде приема ферментов липазы, амилазы, протеазы, то есть панкреатина (фестал, мезим, креон, панзинорм и др.)
- Антибактериальная терапия для профилактики развития инфекций в поджелудочной железе. Назначаются легкие антибиотики типа ампицилина
- В случае нарушения водно-электролитного баланса назначается замещающая терапия в виде солевых и физиологических растворов
Панкреатит: признаки, симптомы, лечение — МедКом
Причины возникновения заболевания
Известен целый ряд факторов, под влиянием которых развивается панкреатит:
- Заболевания желчного пузыря. При формировании непроходимости в желчевыводящих путях в железе происходит несвойственная органу патологическая химическая реакция. Наблюдается активный процесс скопления веществ и выработка ферментов, которые разрушают ткани самого органа. При панкреатите отек тканей может усугубиться кровоизлияниями и тогда лечение будет более продолжительным.
- Интоксикационные процессы. Панкреатит может сформироваться при частом употреблении алкоголя, воздействии химических веществ, употреблении растительной пищи, которая обработана вредными пестицидами, а также продуктов с высоким содержанием химических добавок.
- Нарушение баланса жирового обмена. Это частое следствие переедания, при котором выработка ферментов усиливается в несколько раз.
- Заболевания желудка и двенадцатиперстной кишки, на фоне которых протоки железы закупориваются выбросами кишечного содержимого, и развивается панкреатит.
- Воздействие определенных групп лекарственных средств.
- Длительные аллергические реакции.
- Травма железы.
Также провоцировать панкреатит могут острые инфекционные процессы: гнойные воспаления, свинка, ветрянка, дизентерия. При генетической наследственности вероятность заболеть панкреатитом увеличивается в несколько раз.
Симптомы панкреатита
Признаки панкреатита на начальной стадии легко можно спутать с симптомами серьезного отравления. Это связано с длительным процессом разрушения органа ферментами и всасыванию токсичных веществ в кровь. Панкреатит приводит к появлению следующих симптомов:
- Внезапное появление сильных болей. Режущие или ноющие ощущения могут тревожить на постоянной основе. Степень болезненности при панкреатите на протяжении дня меняется и при достижении пика может возникнуть болевой шок.
- Колебания давления, рост температуры. Степень проявления этих симптомов будет зависеть от интенсивности панкреатита.
- Изменение оттенка кожи. Первоначально лицо человека становится очень бледным, а затем оттенок сменяется на землисто-серый.
- Рвота. Симптомы усугубляются тем, что после выхода рвотных масс состояние человека не улучшается и облегчение не наступает. При рассмотрении вышедшей массы можно заметить непереваренную пищу, а при многократно повторяющейся рвоте — желчь.
- Сухость во рту, отрыжка.
- Вздутие по причине остановки работы кишечника.
- Нарушение стула. Панкреатит может быть причиной возникновения запора или обратного процесса — диареи пенистым содержимым.
- Проявление желтизны на коже и склерах глаз. Механическая желтуха вызвана непроходимостью желчного протока.
Вне зависимости от формы заболевания основным признаком при панкреатите являются ярко выраженные боли в животе. От того, какой участок органа поражен, будет зависеть локализация болезненных очагов.
Диагностика заболевания
При выявлении признаков панкреатита следует незамедлительно обратиться к гастроэнтерологу для дальнейшего обследования и назначения лечения. На первичном приеме лечащий врач проведет краткий опрос относительно жалоб пациента, определит степень испытываемой боли и другие симптомы.
Следующим шагом будет сдача анализа крови. При развитии воспалительного процесса будет обнаружено повышение СОЭ и уровня лейкоцитов. По результатам биохимического анализа крови удастся определить повышение панкреатических ферментов. Для лабораторных исследований понадобится сдача анализа мочи, по которому можно определить уровень амилазы.
После изучения анализов пациент будет направлен на УЗИ. Информативность данного метода очень высока, она позволяет визуально оценить состояние органа и его размеры. При наличии отклонений приступают к УЗИ других органов для определения возможных причин развития заболевания и определения способов лечения панкреатита. В случае осложнений назначается более детальная диагностика — МРТ или КТ, а также введение зонда в главный желчный проток.
Способы лечения
Основу лечения панкреатита составляет комплексный подход, который заключается в строгом соблюдении лечебной диеты и медикаментозной терапии. При панкреатите вводится полный запрет на употребление жирной, копченной, слишком соленой пищи, а в первые дни острого приступа пациенту может быть назначено полное голодание. Это необходимо для прекращения выработки ферментов и дальнейшего эффективного лечения. Допускается только употребление воды.
Для лечения панкреатита врач назначает лекарственные препараты:
- Средства для снятия боли и спазмов.
- Лечение h3-блокаторами гистаминовых рецепторов.
- Ферментные и антиферментные средства. Ферментная терапия при панкреатите позволяет стимулировать усвояемость полезных веществ и предоставить временный отдых для органа. Антиферментные средства блокируют развитие отека и снижают интоксикацию организма.
- При обострении боли используются средства, подавляющие выработку желудочного сока. Лечение ими непродолжительное, после чего процесс пищеварения необходимо будет нормализовать.
- Сорбенты.
- Противовоспалительные средства.
Для максимальной разгрузки органа могут также использоваться антибиотики, оказывающие подавляющее действие на воспалительный процесс, вызванный панкреатитом.
Основным принципом профилактики панкреатита считается поддержание правильного режима питания, ответственный подход к составлению ежедневного рациона и устранение вредных привычек. Следует помнить о важности своевременного обращения к специалисту при появлении характерных симптомов панкреатита и соблюдения рекомендаций лечащего врача. Только в комплексе с назначенной диетой удастся эффективно подавить воспалительный процесс и лечить заболевание.
Панкреатит, симптомы — Клиника Здоровье 365 г. Екатеринбург
Воспалительный процесс в поджелудочной железе именуется панкреатитом. Симптомы панкреатита могут варьировать в зависимости от степени выраженности процесса и локализации в хвосте, теле, головке поджелудочной железы.
Симптомы острого панкреатита или обострении хронического панкреатита включают в себя:
- боль в верхней части живота;
- боль в животе, которая иррадиирует (отдает) в спину, или опоясывает;
- боль в животе, которая исиливается после приема пищи;
- боль в животе, которая несколько стихает в согнутом положении;
- тошнота;
- рвота;
- болезненность при прикосновении к животу.
При хроническом панкреатите симптомы включают:
- боль в верхней части живота;
- нарушение переваривания пищи;
- потеря веса;
- зловонный стул с примесью жира (стеаторея).
Панкреатит может возникнуть внезапно и длится в течение нескольких дней — острый панкреатит. Хронический пакреатит развивается на протяжении многих лет и периодически обостряется.
В некоторых случаях воспаление поджелудочной железы протекает без выраженной симптоматики и пациенты даже не обращаются за лечением, однако, в тяжелых случаях панкреатит может вызвать опасные для жизни осложнения.
Панкреатит это воспаление поджелудочной железы. Поджелудочная железа является эндокринным органом и располагается в проекции желудка в верхней части живота. Поджелудочная железа вырабатывает ферменты, которые участвуют в процессе пищеварения и гормоны (инсулин и глюкагон), которые участвуют в регулировании уровня сахара (глюкозы) крови.
Панкреатит возникает, когда пищеварительные ферменты производимые поджелудочной железой активируются слишком рано.
В норме, ферменты в инактивированном виде выводятся через каналы из поджелудочной железы в тонкий кишечник. В тонком кишечнике они активируются и участвуют в процессе пищеварения. При панкреатите, ферменты активируются в поджелудочной железе и раздражают клетки вашей поджелудочной железы, вызывая воспаление и симптомы, связанные с панкреатитом.
При повторном приступе острого панкреатита, может возникнуть повреждение поджелудочной железы и привести к хроническому панкреатиту. При этом клетки поджелудочный железы замещаются рубцовой тканью, тем самым нарушая функционирование поджелудочной железы. В последствие, нарушение функционирования может вызвать диабет и проблемы с пищеварением
Когда обращаться к врачу.
Посетите врача, если вас беспокоят стойкие боли в животе. Немедленно обратитесь за медицинской помощью, если боль в животе настолько серьезна, что вы не можете найти положение тела в котором боль не беспокоит.
Причины панкреатита.
Панкреатит имеет много причин, среди основных:
- Алкоголизм
- Желчекаменная болезнь и заболевания желчных путей
- Как осложнение после абдоминальных хирургических операций
- Некоторые лекарства
- Курение сигарет
- Муковисцидоз
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
- Наследственность по панкреатиту
- Высокий уровень кальция в крови (гиперкальциемия)
- Высокий уровень паратиреоидного гормона в крови (гиперпаратиреоз)
- Высокий уровень триглицеридов в крови (гипертриглицеридемия)
- Инфекции
- Травмы живота
- Рак поджелудочной железы
- Язва желудка и двенадцатиперстной кишки
Глюкагон: гормоны, гипогликемия и диабет
Изменения уровня сахара в крови могут повлиять на ваше самочувствие. Чтобы помочь вам поддерживать стабильный и здоровый уровень, ваше тело вырабатывает гормон, называемый глюкагоном, во время сна и после еды.
Он вырабатывается в поджелудочной железе, небольшом органе над печенью, и может повышать уровень глюкозы или сахара в крови. Это топливо, которое ваши мышцы и органы используют для работы и сохранения здоровья.
Глюкагон помогает вашей печени расщеплять пищу, которую вы едите, на выработку глюкозы.
Если у вас слишком низкий уровень сахара в крови, вы можете получить гипогликемию. Это может вызвать головокружение, вялость или даже потерю сознания. Глюкагон может помочь при гипогликемии, чтобы вы снова почувствовали себя хорошо.
Как работает глюкагон
Глюкагон воздействует на вашу печень, превращая хранящийся в ней сахар, называемый гликогеном, в глюкозу. Глюкоза поступает из печени в кровь, чтобы дать вам энергию.
Глюкагон может сказать вашей печени не принимать слишком много глюкозы из пищи, которую вы едите, и вместо этого высвобождать накопленный сахар в вашу кровь.Это может поддерживать стабильный уровень глюкозы.
Продолжение
Если уровень сахара в крови падает слишком низко, поджелудочная железа вырабатывает глюкагон, сообщая печени, что нужно производить больше глюкозы.
Глюкагон также может играть роль в том, как аминокислоты (соединения, которые помогают формировать мышцы и ткани вашего тела) производят глюкозу. И он может расщеплять триглицериды или жировые запасы вашего тела в топливо.
Глюкагон и инсулин
Глюкагон и инсулин, еще один вид гормона, должны работать в команде, чтобы поддерживать баланс сахара в крови.
Клетки поджелудочной железы, вырабатывающие глюкагон, похожи на клетки, вырабатывающие инсулин. Он нужен вашему организму, чтобы превратить сахар в крови в топливо.
Если у вас диабет, ваше тело либо не вырабатывает инсулин, либо вырабатывает его недостаточно. Это может изменить то, как ваше тело вырабатывает глюкагон.
Обычно пища дает организму необходимый сахар и энергию. Затем уровень глюкагона снижается, потому что вашей печени не нужно производить больше сахара для питания ваших мышц.
При диабете ваша поджелудочная железа не перестает вырабатывать глюкагон во время еды.Это может слишком сильно повысить уровень сахара в крови после еды.
Вы также можете выработать слишком много глюкагона, если по какой-либо причине резко похудели. Редко кто-то производит слишком мало глюкагона, хотя иногда это случается с младенцами.
Когда уровень сахара в крови слишком низкий
Гипогликемия — это слишком низкий уровень сахара в крови. У вас может быть это, если вы чувствуете, что вы:
- Смущение
- Головокружение
- Проблемы с речью
- Головная боль
- Голод
- Головокружение
- Тошнота
- Нервное
- Шаткое или неустойчивое
- Потное
Вы также может быть гипогликемия во сне.Это может вызвать кошмары или ночную потливость. Вы можете плакать во сне или просыпаться с ощущением усталости или растерянности.
Легкую гипогликемию можно лечить сладкими закусками, напитками или таблетками глюкозы. Это может быстро восстановить нормальный уровень сахара в крови.
Если уровень сахара в крови станет слишком низким, вы можете потерять сознание или даже впасть в кому. Люди с диабетом 1 типа подвержены более высокому риску развития этого тяжелого типа гипогликемии. Но вы также можете получить его, если у вас диабет 2 типа и вы принимаете инсулин.Всем людям с диабетом важно следить за уровнем сахара в крови.
Для лечения тяжелой гипогликемии вам понадобится быстрая доза глюкагона. Если вы упали в обморок, вам могут ввести гормон, чтобы повысить уровень сахара в крови.
Продолжение
Ваш врач может назначить неотложный набор глюкагона. Он содержит гормон в порошке и шприц, наполненный жидкостью. В нем будут четкие инструкции о том, как быстро смешать и ввести инъекцию глюкагона.
Научите свою семью, соседей по комнате или коллег, как сделать вам прививку, если вы потеряете сознание.Если у вашего ребенка диабет, вы можете дать школьной медсестре набор глюкагона для использования в экстренных случаях.
После инъекции глюкагона вы должны снова прийти в сознание. Проверяйте комплект каждые шесть месяцев, чтобы убедиться, что срок годности лекарства не истек.
Панкреатит: типы, симптомы и диагностика
Панкреатит — это патологическое воспаление поджелудочной железы. Поджелудочная железа находится за животом, рядом с тонкой кишкой. Он высвобождает ферменты, которые помогают вам переваривать пищу, а также регулирует то, как ваше тело управляет глюкозой.
Панкреатит может появляться и исчезать быстро, или это может быть хроническая проблема. Лечение будет зависеть от того, является ли панкреатит острым или хроническим.
Большинство людей с острым или хроническим панкреатитом испытывают боль в верхнем левом углу живота в качестве основного симптома. У некоторых людей, страдающих хроническим панкреатитом, может обнаруживаться воспаление при диагностическом сканировании, но в остальном симптомы могут не проявляться.
Другие симптомы панкреатита могут включать:
- боль, которая охватывает верхнюю часть тела и охватывает спину в виде ленты
- несварение желудка
- тошнота или рвота
- болезненность живота
- непреднамеренная потеря веса
- вздутие живота с вздутие живота
- икота
- лихорадка
Люди с хроническим панкреатитом также могут испытывать стеаторею, то есть жирный стул с неприятным запахом.
Стеаторея может быть признаком мальабсорбции. Это означает, что вы не получаете все необходимые питательные вещества, потому что ваша поджелудочная железа не вырабатывает достаточно пищеварительных ферментов для расщепления пищи.
Панкреатит обычно бывает острым или хроническим. Некротический панкреатит может возникнуть в результате крайних случаев острого панкреатита. Лечение каждого случая панкреатита зависит от тяжести симптомов.
Острый панкреатит
Острый панкреатит является основной причиной госпитализации по поводу желудочно-кишечных заболеваний.По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), около 275 000 американцев попадают в больницу с острым панкреатитом ежегодно.
Острый панкреатит часто возникает внезапно. Воспаление обычно проходит в течение нескольких дней после начала лечения, но в некоторых случаях может потребоваться пребывание в больнице.
Острый панкреатит гораздо чаще встречается у взрослых, чем у детей. Камни в желчном пузыре являются основной причиной острого панкреатита у взрослых.
Состояние также может перерасти в хронический панкреатит, особенно если вы курите или регулярно употребляете алкоголь. Узнайте больше об остром панкреатите.
Хронический панкреатит
Хронический панкреатит — это воспаление поджелудочной железы, которое постоянно возвращается или происходит в течение длительного периода времени.
Люди с хроническим панкреатитом могут иметь необратимое повреждение поджелудочной железы и другие осложнения. В результате продолжающегося воспаления образуется рубцовая ткань.
Панкреатит может повредить клетки, вырабатывающие инсулин — гормон, вырабатываемый поджелудочной железой, который регулирует количество сахара в крови. Это приводит к диабету примерно у 45 процентов людей с хроническим панкреатитом.
Длительное употребление алкоголя вызывает около 70 процентов случаев хронического панкреатита у взрослых. Аутоиммунные и генетические заболевания, такие как муковисцидоз, также могут вызывать хронический панкреатит у некоторых людей. Узнайте, как лечить хронический панкреатит.
Некротический панкреатит
Тяжелые случаи острого панкреатита могут перерасти в некротический панкреатит, что означает гибель клеток в результате болезни.Это происходит примерно в 10% случаев острого панкреатита, как правило, когда панкреатит не лечится.
Воспаление от панкреатита может вызвать попадание пищеварительных ферментов в поджелудочную железу. Это может привести к повреждению и отмиранию ткани, что приведет к некротическому панкреатиту. Ваш врач может назначить УЗИ брюшной полости или компьютерную томографию для диагностики состояния.
Если у вас некротический панкреатит, врач может взять образец мертвой ткани, чтобы убедиться, что она не инфицирована.Если у вас инфекция, вам, вероятно, потребуется принять антибиотики и, возможно, потребуется удалить мертвые ткани.
Инфекция мертвых тканей увеличивает риск смерти от некротического панкреатита, поэтому очень важно как можно скорее обратиться за лечением. Узнайте больше о диагностике и лечении некротического панкреатита.
Острый и хронический панкреатит имеют много общих причин. К ним относятся:
Высокий уровень кальция или триглицеридов (тип жира) в крови также может привести к хроническому панкреатиту.
Желчные камни — наиболее частая причина острого панкреатита. Камни в желчном пузыре — это небольшие твердые образования, которые образуются из желчи, жидкости, которая помогает пищеварению.
Достаточно большой камень в желчном пузыре может застрять в месте соединения главного протока поджелудочной железы и общего желчного протока. Эти протоки впадают в двенадцатиперстную кишку, первую часть тонкой кишки.
Проток поджелудочной железы переносит пищеварительные ферменты из поджелудочной железы. Общий желчный проток переносит желчь или другие вещества из печени и желчного пузыря.Застывший камень в желчном пузыре может вызвать скопление этих веществ, что приведет к воспалению как в общем желчном протоке, так и в поджелудочной железе.
Ваш врач, скорее всего, будет использовать комбинацию анализов крови и визуализационных исследований для постановки диагноза. Если у вас острый панкреатит, у вас будет сильная боль в животе, а анализы крови могут показать значительное повышение уровня ферментов поджелудочной железы.
Различные типы УЗИ, МРТ и компьютерной томографии могут выявить анатомию поджелудочной железы, признаки воспаления и информацию о желчных и поджелудочных протоках.Анализ фекального жира также может определить, есть ли в вашем стуле жирность выше нормы.
Тест функции поджелудочной железы
Тест функции поджелудочной железы, также называемый тестом стимуляции секретином, показывает, нормально ли реагирует ваша поджелудочная железа на секретин. Секретин — это гормон, который заставляет вашу поджелудочную железу выделять жидкость, которая помогает переваривать пищу.
Во время теста врач проведет через нос или горло трубку в тонкую кишку. Они введут секретин в вашу вену, а затем возьмут образцы жидкости через трубку.
Ваш врач отправит жидкость в лабораторию, чтобы помочь диагностировать панкреатит или другие состояния, влияющие на вашу поджелудочную железу. Узнайте, что делать, чтобы подготовиться к проверке функции поджелудочной железы.
Лечение острого или хронического панкреатита часто включает госпитализацию. Поджелудочная железа играет ключевую роль в пищеварительных процессах, и для заживления ей необходимо отдыхать.
По этой причине вы можете получать специально предназначенные жидкости и питание внутривенно (в / в) или через трубку, которая выходит из носа прямо в желудок.Это называется назогастральный зонд для кормления.
Лекарства могут помочь справиться с болью. Вы также можете получать искусственные пищеварительные ферменты при хроническом панкреатите, если ваша поджелудочная железа сама по себе не вырабатывает их в достаточном количестве.
Возобновление пероральной диеты зависит от вашего состояния. Некоторые люди чувствуют себя лучше через пару дней. Другим людям нужна неделя или две, чтобы полностью зажить.
Хирургия
Вам может потребоваться операция, если другие методы лечения не работают. Если ваш врач диагностирует камни в желчном пузыре, может помочь операция по удалению желчного пузыря.Хирургия также может удалить больные части поджелудочной железы.
Здоровая диета с низким содержанием жиров играет важную роль в выздоровлении от панкреатита. В частности, люди с хроническим панкреатитом должны быть осторожны с количеством потребляемого жира, поскольку их функция поджелудочной железы нарушена. Постарайтесь ограничить или избегать следующих продуктов:
- красное мясо
- жареная пища
- жирные молочные продукты
- сладкие десерты
- подслащенные напитки
- кофеин
- алкоголь
Ешьте небольшими порциями в течение дня, чтобы меньше нагрузка на пищеварительную систему.Придерживайтесь продуктов с высоким содержанием белка и антиоксидантов и пейте много жидкости, чтобы избежать обезвоживания.
Ваш врач может также прописать вам витаминные добавки, чтобы гарантировать, что вы получаете необходимые питательные вещества. Узнайте больше о соблюдении диеты, которая поможет вам вылечиться от панкреатита.
Важно обратиться к врачу, если вы подозреваете, что у вас панкреатит, особенно если у вас постоянно возникают боли в животе. Есть несколько шагов, которые вы можете предпринять дома, чтобы дополнить свое лечение и предотвратить панкреатит.
Изменение образа жизни
Бросьте курить табак и воздержитесь от чрезмерного употребления алкоголя, чтобы помочь вам быстрее и полнее выздороветь. Если вам нужна помощь, обсудите эти вопросы со своим врачом.
Поддержание здорового веса поможет избежать образования камней в желчном пузыре — основной причины панкреатита. Сбалансированная диета и поддержание водного баланса также могут помочь вам вылечиться от панкреатита и предотвратить его.
Альтернативные методы обезболивания
Вам, вероятно, дадут обезболивающее внутривенно в больнице.Альтернативные методы лечения также могут помочь уменьшить боль при панкреатите.
Вы можете попробовать йогу, расслабляющие упражнения, такие как глубокое дыхание, и медитацию, если обычные методы лечения не уменьшают вашу боль. Эти альтернативные методы лечения сосредоточены на медленных, размеренных движениях, которые могут отвлечь вас от дискомфорта.
Исследование, проведенное в 2017 году, показало, что иглоукалывание может обеспечить кратковременное облегчение боли у людей с хроническим панкреатитом. Хотя необходимы дополнительные исследования, некоторые исследования также показали, что прием антиоксидантных добавок может помочь облегчить боль при панкреатите.
Боль, связанная с панкреатитом, может длиться от нескольких минут до нескольких часов. В тяжелых случаях дискомфорт от хронического панкреатита может стать постоянным.
Ваша боль может усилиться после еды или в положении лежа. Попробуйте сесть или наклониться вперед, чтобы устроиться поудобнее.
Такие занятия, как йога, медитация и иглоукалывание, могут помочь при боли при панкреатите. Вы также можете попробовать принимать обезболивающие или антиоксидантные добавки, чтобы облегчить боль.
Хирургия в настоящее время является последним средством лечения панкреатита, но исследования, проведенные в 2013 году, показали, что выполнение операции на более ранней стадии лечения может помочь облегчить боль.
У некоторых людей могут развиться осложнения. Эти осложнения редки, но чаще встречаются у людей с хроническим панкреатитом:
- повреждение почек
- рак поджелудочной железы
- диабет
- недоедание
- инфекции поджелудочной железы
Острый панкреатит может увеличить риск развития затрудненного дыхания.Это также может вызвать образование псевдокист, когда на поджелудочной железе накапливаются ткани и другой мусор. Они могут исчезнуть сами по себе. Если они разрываются, это может вызвать инфекцию и кровотечение, которые при отсутствии лечения могут быть смертельными.
Несколько факторов увеличивают риск развития панкреатита. К ним относятся:
У мужчин больше шансов заболеть хроническим панкреатитом, чем у женщин.
Сочетание факторов риска, таких как курение и наличие в семейном анамнезе панкреатита, увеличивает ваши шансы заболеть панкреатитом.Курение или употребление алкоголя также могут увеличить риск развития острого панкреатита в хронический панкреатит.
В зависимости от причины вы не сможете предотвратить панкреатит. Тем не менее, есть несколько способов снизить риск:
- Ограничьте употребление алкогольных напитков.
- Бросьте курить.
- Поддерживайте здоровый вес.
- Соблюдайте сбалансированную диету.
Употребление продуктов с высоким содержанием клетчатки и отказ от сахара может помочь предотвратить образование желчных камней, которые являются основной причиной острого панкреатита.
Вы можете контролировать панкреатит с помощью здорового образа жизни и лечения при необходимости. Особенно важно избегать курения и употребления большого количества алкоголя, чтобы снизить риск панкреатита и помочь вам выздороветь.
Если какие-либо из ваших симптомов снова появятся, как можно скорее поговорите со своим врачом.
Панкреатит: типы, симптомы и диагностика
Панкреатит — это патологическое воспаление поджелудочной железы. Поджелудочная железа находится за животом, рядом с тонкой кишкой.Он высвобождает ферменты, которые помогают вам переваривать пищу, а также регулирует то, как ваше тело управляет глюкозой.
Панкреатит может появляться и исчезать быстро, или это может быть хроническая проблема. Лечение будет зависеть от того, является ли панкреатит острым или хроническим.
Большинство людей с острым или хроническим панкреатитом испытывают боль в верхнем левом углу живота в качестве основного симптома. У некоторых людей, страдающих хроническим панкреатитом, может обнаруживаться воспаление при диагностическом сканировании, но в остальном симптомы могут не проявляться.
Другие симптомы панкреатита могут включать:
- боль, которая охватывает верхнюю часть тела и охватывает спину в виде ленты
- несварение желудка
- тошнота или рвота
- болезненность живота
- непреднамеренная потеря веса
- вздутие живота с вздутие живота
- икота
- лихорадка
Люди с хроническим панкреатитом также могут испытывать стеаторею, то есть жирный стул с неприятным запахом.
Стеаторея может быть признаком мальабсорбции. Это означает, что вы не получаете все необходимые питательные вещества, потому что ваша поджелудочная железа не вырабатывает достаточно пищеварительных ферментов для расщепления пищи.
Панкреатит обычно бывает острым или хроническим. Некротический панкреатит может возникнуть в результате крайних случаев острого панкреатита. Лечение каждого случая панкреатита зависит от тяжести симптомов.
Острый панкреатит
Острый панкреатит является основной причиной госпитализации по поводу желудочно-кишечных заболеваний.По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), около 275 000 американцев попадают в больницу с острым панкреатитом ежегодно.
Острый панкреатит часто возникает внезапно. Воспаление обычно проходит в течение нескольких дней после начала лечения, но в некоторых случаях может потребоваться пребывание в больнице.
Острый панкреатит гораздо чаще встречается у взрослых, чем у детей. Камни в желчном пузыре являются основной причиной острого панкреатита у взрослых.
Состояние также может перерасти в хронический панкреатит, особенно если вы курите или регулярно употребляете алкоголь. Узнайте больше об остром панкреатите.
Хронический панкреатит
Хронический панкреатит — это воспаление поджелудочной железы, которое постоянно возвращается или происходит в течение длительного периода времени.
Люди с хроническим панкреатитом могут иметь необратимое повреждение поджелудочной железы и другие осложнения. В результате продолжающегося воспаления образуется рубцовая ткань.
Панкреатит может повредить клетки, вырабатывающие инсулин — гормон, вырабатываемый поджелудочной железой, который регулирует количество сахара в крови. Это приводит к диабету примерно у 45 процентов людей с хроническим панкреатитом.
Длительное употребление алкоголя вызывает около 70 процентов случаев хронического панкреатита у взрослых. Аутоиммунные и генетические заболевания, такие как муковисцидоз, также могут вызывать хронический панкреатит у некоторых людей. Узнайте, как лечить хронический панкреатит.
Некротический панкреатит
Тяжелые случаи острого панкреатита могут перерасти в некротический панкреатит, что означает гибель клеток в результате болезни.Это происходит примерно в 10% случаев острого панкреатита, как правило, когда панкреатит не лечится.
Воспаление от панкреатита может вызвать попадание пищеварительных ферментов в поджелудочную железу. Это может привести к повреждению и отмиранию ткани, что приведет к некротическому панкреатиту. Ваш врач может назначить УЗИ брюшной полости или компьютерную томографию для диагностики состояния.
Если у вас некротический панкреатит, врач может взять образец мертвой ткани, чтобы убедиться, что она не инфицирована.Если у вас инфекция, вам, вероятно, потребуется принять антибиотики и, возможно, потребуется удалить мертвые ткани.
Инфекция мертвых тканей увеличивает риск смерти от некротического панкреатита, поэтому очень важно как можно скорее обратиться за лечением. Узнайте больше о диагностике и лечении некротического панкреатита.
Острый и хронический панкреатит имеют много общих причин. К ним относятся:
Высокий уровень кальция или триглицеридов (тип жира) в крови также может привести к хроническому панкреатиту.
Желчные камни — наиболее частая причина острого панкреатита. Камни в желчном пузыре — это небольшие твердые образования, которые образуются из желчи, жидкости, которая помогает пищеварению.
Достаточно большой камень в желчном пузыре может застрять в месте соединения главного протока поджелудочной железы и общего желчного протока. Эти протоки впадают в двенадцатиперстную кишку, первую часть тонкой кишки.
Проток поджелудочной железы переносит пищеварительные ферменты из поджелудочной железы. Общий желчный проток переносит желчь или другие вещества из печени и желчного пузыря.Застывший камень в желчном пузыре может вызвать скопление этих веществ, что приведет к воспалению как в общем желчном протоке, так и в поджелудочной железе.
Ваш врач, скорее всего, будет использовать комбинацию анализов крови и визуализационных исследований для постановки диагноза. Если у вас острый панкреатит, у вас будет сильная боль в животе, а анализы крови могут показать значительное повышение уровня ферментов поджелудочной железы.
Различные типы УЗИ, МРТ и компьютерной томографии могут выявить анатомию поджелудочной железы, признаки воспаления и информацию о желчных и поджелудочных протоках.Анализ фекального жира также может определить, есть ли в вашем стуле жирность выше нормы.
Тест функции поджелудочной железы
Тест функции поджелудочной железы, также называемый тестом стимуляции секретином, показывает, нормально ли реагирует ваша поджелудочная железа на секретин. Секретин — это гормон, который заставляет вашу поджелудочную железу выделять жидкость, которая помогает переваривать пищу.
Во время теста врач проведет через нос или горло трубку в тонкую кишку. Они введут секретин в вашу вену, а затем возьмут образцы жидкости через трубку.
Ваш врач отправит жидкость в лабораторию, чтобы помочь диагностировать панкреатит или другие состояния, влияющие на вашу поджелудочную железу. Узнайте, что делать, чтобы подготовиться к проверке функции поджелудочной железы.
Лечение острого или хронического панкреатита часто включает госпитализацию. Поджелудочная железа играет ключевую роль в пищеварительных процессах, и для заживления ей необходимо отдыхать.
По этой причине вы можете получать специально предназначенные жидкости и питание внутривенно (в / в) или через трубку, которая выходит из носа прямо в желудок.Это называется назогастральный зонд для кормления.
Лекарства могут помочь справиться с болью. Вы также можете получать искусственные пищеварительные ферменты при хроническом панкреатите, если ваша поджелудочная железа сама по себе не вырабатывает их в достаточном количестве.
Возобновление пероральной диеты зависит от вашего состояния. Некоторые люди чувствуют себя лучше через пару дней. Другим людям нужна неделя или две, чтобы полностью зажить.
Хирургия
Вам может потребоваться операция, если другие методы лечения не работают. Если ваш врач диагностирует камни в желчном пузыре, может помочь операция по удалению желчного пузыря.Хирургия также может удалить больные части поджелудочной железы.
Здоровая диета с низким содержанием жиров играет важную роль в выздоровлении от панкреатита. В частности, люди с хроническим панкреатитом должны быть осторожны с количеством потребляемого жира, поскольку их функция поджелудочной железы нарушена. Постарайтесь ограничить или избегать следующих продуктов:
- красное мясо
- жареная пища
- жирные молочные продукты
- сладкие десерты
- подслащенные напитки
- кофеин
- алкоголь
Ешьте небольшими порциями в течение дня, чтобы меньше нагрузка на пищеварительную систему.Придерживайтесь продуктов с высоким содержанием белка и антиоксидантов и пейте много жидкости, чтобы избежать обезвоживания.
Ваш врач может также прописать вам витаминные добавки, чтобы гарантировать, что вы получаете необходимые питательные вещества. Узнайте больше о соблюдении диеты, которая поможет вам вылечиться от панкреатита.
Важно обратиться к врачу, если вы подозреваете, что у вас панкреатит, особенно если у вас постоянно возникают боли в животе. Есть несколько шагов, которые вы можете предпринять дома, чтобы дополнить свое лечение и предотвратить панкреатит.
Изменение образа жизни
Бросьте курить табак и воздержитесь от чрезмерного употребления алкоголя, чтобы помочь вам быстрее и полнее выздороветь. Если вам нужна помощь, обсудите эти вопросы со своим врачом.
Поддержание здорового веса поможет избежать образования камней в желчном пузыре — основной причины панкреатита. Сбалансированная диета и поддержание водного баланса также могут помочь вам вылечиться от панкреатита и предотвратить его.
Альтернативные методы обезболивания
Вам, вероятно, дадут обезболивающее внутривенно в больнице.Альтернативные методы лечения также могут помочь уменьшить боль при панкреатите.
Вы можете попробовать йогу, расслабляющие упражнения, такие как глубокое дыхание, и медитацию, если обычные методы лечения не уменьшают вашу боль. Эти альтернативные методы лечения сосредоточены на медленных, размеренных движениях, которые могут отвлечь вас от дискомфорта.
Исследование, проведенное в 2017 году, показало, что иглоукалывание может обеспечить кратковременное облегчение боли у людей с хроническим панкреатитом. Хотя необходимы дополнительные исследования, некоторые исследования также показали, что прием антиоксидантных добавок может помочь облегчить боль при панкреатите.
Боль, связанная с панкреатитом, может длиться от нескольких минут до нескольких часов. В тяжелых случаях дискомфорт от хронического панкреатита может стать постоянным.
Ваша боль может усилиться после еды или в положении лежа. Попробуйте сесть или наклониться вперед, чтобы устроиться поудобнее.
Такие занятия, как йога, медитация и иглоукалывание, могут помочь при боли при панкреатите. Вы также можете попробовать принимать обезболивающие или антиоксидантные добавки, чтобы облегчить боль.
Хирургия в настоящее время является последним средством лечения панкреатита, но исследования, проведенные в 2013 году, показали, что выполнение операции на более ранней стадии лечения может помочь облегчить боль.
У некоторых людей могут развиться осложнения. Эти осложнения редки, но чаще встречаются у людей с хроническим панкреатитом:
- повреждение почек
- рак поджелудочной железы
- диабет
- недоедание
- инфекции поджелудочной железы
Острый панкреатит может увеличить риск развития затрудненного дыхания.Это также может вызвать образование псевдокист, когда на поджелудочной железе накапливаются ткани и другой мусор. Они могут исчезнуть сами по себе. Если они разрываются, это может вызвать инфекцию и кровотечение, которые при отсутствии лечения могут быть смертельными.
Несколько факторов увеличивают риск развития панкреатита. К ним относятся:
У мужчин больше шансов заболеть хроническим панкреатитом, чем у женщин.
Сочетание факторов риска, таких как курение и наличие в семейном анамнезе панкреатита, увеличивает ваши шансы заболеть панкреатитом.Курение или употребление алкоголя также могут увеличить риск развития острого панкреатита в хронический панкреатит.
В зависимости от причины вы не сможете предотвратить панкреатит. Тем не менее, есть несколько способов снизить риск:
- Ограничьте употребление алкогольных напитков.
- Бросьте курить.
- Поддерживайте здоровый вес.
- Соблюдайте сбалансированную диету.
Употребление продуктов с высоким содержанием клетчатки и отказ от сахара может помочь предотвратить образование желчных камней, которые являются основной причиной острого панкреатита.
Вы можете контролировать панкреатит с помощью здорового образа жизни и лечения при необходимости. Особенно важно избегать курения и употребления большого количества алкоголя, чтобы снизить риск панкреатита и помочь вам выздороветь.
Если какие-либо из ваших симптомов снова появятся, как можно скорее поговорите со своим врачом.
Панкреатит: типы, симптомы и диагностика
Панкреатит — это патологическое воспаление поджелудочной железы. Поджелудочная железа находится за животом, рядом с тонкой кишкой.Он высвобождает ферменты, которые помогают вам переваривать пищу, а также регулирует то, как ваше тело управляет глюкозой.
Панкреатит может появляться и исчезать быстро, или это может быть хроническая проблема. Лечение будет зависеть от того, является ли панкреатит острым или хроническим.
Большинство людей с острым или хроническим панкреатитом испытывают боль в верхнем левом углу живота в качестве основного симптома. У некоторых людей, страдающих хроническим панкреатитом, может обнаруживаться воспаление при диагностическом сканировании, но в остальном симптомы могут не проявляться.
Другие симптомы панкреатита могут включать:
- боль, которая охватывает верхнюю часть тела и охватывает спину в виде ленты
- несварение желудка
- тошнота или рвота
- болезненность живота
- непреднамеренная потеря веса
- вздутие живота с вздутие живота
- икота
- лихорадка
Люди с хроническим панкреатитом также могут испытывать стеаторею, то есть жирный стул с неприятным запахом.
Стеаторея может быть признаком мальабсорбции. Это означает, что вы не получаете все необходимые питательные вещества, потому что ваша поджелудочная железа не вырабатывает достаточно пищеварительных ферментов для расщепления пищи.
Панкреатит обычно бывает острым или хроническим. Некротический панкреатит может возникнуть в результате крайних случаев острого панкреатита. Лечение каждого случая панкреатита зависит от тяжести симптомов.
Острый панкреатит
Острый панкреатит является основной причиной госпитализации по поводу желудочно-кишечных заболеваний.По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), около 275 000 американцев попадают в больницу с острым панкреатитом ежегодно.
Острый панкреатит часто возникает внезапно. Воспаление обычно проходит в течение нескольких дней после начала лечения, но в некоторых случаях может потребоваться пребывание в больнице.
Острый панкреатит гораздо чаще встречается у взрослых, чем у детей. Камни в желчном пузыре являются основной причиной острого панкреатита у взрослых.
Состояние также может перерасти в хронический панкреатит, особенно если вы курите или регулярно употребляете алкоголь. Узнайте больше об остром панкреатите.
Хронический панкреатит
Хронический панкреатит — это воспаление поджелудочной железы, которое постоянно возвращается или происходит в течение длительного периода времени.
Люди с хроническим панкреатитом могут иметь необратимое повреждение поджелудочной железы и другие осложнения. В результате продолжающегося воспаления образуется рубцовая ткань.
Панкреатит может повредить клетки, вырабатывающие инсулин — гормон, вырабатываемый поджелудочной железой, который регулирует количество сахара в крови. Это приводит к диабету примерно у 45 процентов людей с хроническим панкреатитом.
Длительное употребление алкоголя вызывает около 70 процентов случаев хронического панкреатита у взрослых. Аутоиммунные и генетические заболевания, такие как муковисцидоз, также могут вызывать хронический панкреатит у некоторых людей. Узнайте, как лечить хронический панкреатит.
Некротический панкреатит
Тяжелые случаи острого панкреатита могут перерасти в некротический панкреатит, что означает гибель клеток в результате болезни.Это происходит примерно в 10% случаев острого панкреатита, как правило, когда панкреатит не лечится.
Воспаление от панкреатита может вызвать попадание пищеварительных ферментов в поджелудочную железу. Это может привести к повреждению и отмиранию ткани, что приведет к некротическому панкреатиту. Ваш врач может назначить УЗИ брюшной полости или компьютерную томографию для диагностики состояния.
Если у вас некротический панкреатит, врач может взять образец мертвой ткани, чтобы убедиться, что она не инфицирована.Если у вас инфекция, вам, вероятно, потребуется принять антибиотики и, возможно, потребуется удалить мертвые ткани.
Инфекция мертвых тканей увеличивает риск смерти от некротического панкреатита, поэтому очень важно как можно скорее обратиться за лечением. Узнайте больше о диагностике и лечении некротического панкреатита.
Острый и хронический панкреатит имеют много общих причин. К ним относятся:
Высокий уровень кальция или триглицеридов (тип жира) в крови также может привести к хроническому панкреатиту.
Желчные камни — наиболее частая причина острого панкреатита. Камни в желчном пузыре — это небольшие твердые образования, которые образуются из желчи, жидкости, которая помогает пищеварению.
Достаточно большой камень в желчном пузыре может застрять в месте соединения главного протока поджелудочной железы и общего желчного протока. Эти протоки впадают в двенадцатиперстную кишку, первую часть тонкой кишки.
Проток поджелудочной железы переносит пищеварительные ферменты из поджелудочной железы. Общий желчный проток переносит желчь или другие вещества из печени и желчного пузыря.Застывший камень в желчном пузыре может вызвать скопление этих веществ, что приведет к воспалению как в общем желчном протоке, так и в поджелудочной железе.
Ваш врач, скорее всего, будет использовать комбинацию анализов крови и визуализационных исследований для постановки диагноза. Если у вас острый панкреатит, у вас будет сильная боль в животе, а анализы крови могут показать значительное повышение уровня ферментов поджелудочной железы.
Различные типы УЗИ, МРТ и компьютерной томографии могут выявить анатомию поджелудочной железы, признаки воспаления и информацию о желчных и поджелудочных протоках.Анализ фекального жира также может определить, есть ли в вашем стуле жирность выше нормы.
Тест функции поджелудочной железы
Тест функции поджелудочной железы, также называемый тестом стимуляции секретином, показывает, нормально ли реагирует ваша поджелудочная железа на секретин. Секретин — это гормон, который заставляет вашу поджелудочную железу выделять жидкость, которая помогает переваривать пищу.
Во время теста врач проведет через нос или горло трубку в тонкую кишку. Они введут секретин в вашу вену, а затем возьмут образцы жидкости через трубку.
Ваш врач отправит жидкость в лабораторию, чтобы помочь диагностировать панкреатит или другие состояния, влияющие на вашу поджелудочную железу. Узнайте, что делать, чтобы подготовиться к проверке функции поджелудочной железы.
Лечение острого или хронического панкреатита часто включает госпитализацию. Поджелудочная железа играет ключевую роль в пищеварительных процессах, и для заживления ей необходимо отдыхать.
По этой причине вы можете получать специально предназначенные жидкости и питание внутривенно (в / в) или через трубку, которая выходит из носа прямо в желудок.Это называется назогастральный зонд для кормления.
Лекарства могут помочь справиться с болью. Вы также можете получать искусственные пищеварительные ферменты при хроническом панкреатите, если ваша поджелудочная железа сама по себе не вырабатывает их в достаточном количестве.
Возобновление пероральной диеты зависит от вашего состояния. Некоторые люди чувствуют себя лучше через пару дней. Другим людям нужна неделя или две, чтобы полностью зажить.
Хирургия
Вам может потребоваться операция, если другие методы лечения не работают. Если ваш врач диагностирует камни в желчном пузыре, может помочь операция по удалению желчного пузыря.Хирургия также может удалить больные части поджелудочной железы.
Здоровая диета с низким содержанием жиров играет важную роль в выздоровлении от панкреатита. В частности, люди с хроническим панкреатитом должны быть осторожны с количеством потребляемого жира, поскольку их функция поджелудочной железы нарушена. Постарайтесь ограничить или избегать следующих продуктов:
- красное мясо
- жареная пища
- жирные молочные продукты
- сладкие десерты
- подслащенные напитки
- кофеин
- алкоголь
Ешьте небольшими порциями в течение дня, чтобы меньше нагрузка на пищеварительную систему.Придерживайтесь продуктов с высоким содержанием белка и антиоксидантов и пейте много жидкости, чтобы избежать обезвоживания.
Ваш врач может также прописать вам витаминные добавки, чтобы гарантировать, что вы получаете необходимые питательные вещества. Узнайте больше о соблюдении диеты, которая поможет вам вылечиться от панкреатита.
Важно обратиться к врачу, если вы подозреваете, что у вас панкреатит, особенно если у вас постоянно возникают боли в животе. Есть несколько шагов, которые вы можете предпринять дома, чтобы дополнить свое лечение и предотвратить панкреатит.
Изменение образа жизни
Бросьте курить табак и воздержитесь от чрезмерного употребления алкоголя, чтобы помочь вам быстрее и полнее выздороветь. Если вам нужна помощь, обсудите эти вопросы со своим врачом.
Поддержание здорового веса поможет избежать образования камней в желчном пузыре — основной причины панкреатита. Сбалансированная диета и поддержание водного баланса также могут помочь вам вылечиться от панкреатита и предотвратить его.
Альтернативные методы обезболивания
Вам, вероятно, дадут обезболивающее внутривенно в больнице.Альтернативные методы лечения также могут помочь уменьшить боль при панкреатите.
Вы можете попробовать йогу, расслабляющие упражнения, такие как глубокое дыхание, и медитацию, если обычные методы лечения не уменьшают вашу боль. Эти альтернативные методы лечения сосредоточены на медленных, размеренных движениях, которые могут отвлечь вас от дискомфорта.
Исследование, проведенное в 2017 году, показало, что иглоукалывание может обеспечить кратковременное облегчение боли у людей с хроническим панкреатитом. Хотя необходимы дополнительные исследования, некоторые исследования также показали, что прием антиоксидантных добавок может помочь облегчить боль при панкреатите.
Боль, связанная с панкреатитом, может длиться от нескольких минут до нескольких часов. В тяжелых случаях дискомфорт от хронического панкреатита может стать постоянным.
Ваша боль может усилиться после еды или в положении лежа. Попробуйте сесть или наклониться вперед, чтобы устроиться поудобнее.
Такие занятия, как йога, медитация и иглоукалывание, могут помочь при боли при панкреатите. Вы также можете попробовать принимать обезболивающие или антиоксидантные добавки, чтобы облегчить боль.
Хирургия в настоящее время является последним средством лечения панкреатита, но исследования, проведенные в 2013 году, показали, что выполнение операции на более ранней стадии лечения может помочь облегчить боль.
У некоторых людей могут развиться осложнения. Эти осложнения редки, но чаще встречаются у людей с хроническим панкреатитом:
- повреждение почек
- рак поджелудочной железы
- диабет
- недоедание
- инфекции поджелудочной железы
Острый панкреатит может увеличить риск развития затрудненного дыхания.Это также может вызвать образование псевдокист, когда на поджелудочной железе накапливаются ткани и другой мусор. Они могут исчезнуть сами по себе. Если они разрываются, это может вызвать инфекцию и кровотечение, которые при отсутствии лечения могут быть смертельными.
Несколько факторов увеличивают риск развития панкреатита. К ним относятся:
У мужчин больше шансов заболеть хроническим панкреатитом, чем у женщин.
Сочетание факторов риска, таких как курение и наличие в семейном анамнезе панкреатита, увеличивает ваши шансы заболеть панкреатитом.Курение или употребление алкоголя также могут увеличить риск развития острого панкреатита в хронический панкреатит.
В зависимости от причины вы не сможете предотвратить панкреатит. Тем не менее, есть несколько способов снизить риск:
- Ограничьте употребление алкогольных напитков.
- Бросьте курить.
- Поддерживайте здоровый вес.
- Соблюдайте сбалансированную диету.
Употребление продуктов с высоким содержанием клетчатки и отказ от сахара может помочь предотвратить образование желчных камней, которые являются основной причиной острого панкреатита.
Вы можете контролировать панкреатит с помощью здорового образа жизни и лечения при необходимости. Особенно важно избегать курения и употребления большого количества алкоголя, чтобы снизить риск панкреатита и помочь вам выздороветь.
Если какие-либо из ваших симптомов снова появятся, как можно скорее поговорите со своим врачом.
Панкреатит у детей | Johns Hopkins Medicine
Что такое панкреатит?
Панкреатит — это воспаление поджелудочной железы, большой железы за желудком.Поджелудочная железа выделяет пищеварительные ферменты в тонкий кишечник, чтобы помочь переваривать жиры, белки и углеводы, содержащиеся в пище. Поджелудочная железа также выделяет в кровоток гормоны инсулин и глюкагон. Эти гормоны помогают организму использовать глюкозу, полученную с пищей, для получения энергии. Обычно пищеварительные ферменты не становятся активными, пока не достигнут тонкого кишечника, где они начинают переваривать пищу. Но если эти ферменты становятся активными внутри поджелудочной железы, они начинают «переваривать» саму поджелудочную железу.
Острый панкреатит возникает внезапно и длится непродолжительное время. Хронический панкреатит не проходит сам по себе и приводит к медленному разрушению поджелудочной железы. Любая форма может вызвать серьезные осложнения. В тяжелых случаях может возникнуть кровотечение, повреждение тканей и инфицирование. Также могут развиваться псевдокисты, скопления жидкости и тканевого мусора. Ферменты и токсины могут попасть в кровоток, повредив сердце, легкие, почки или другие органы.
Хронический панкреатит у детей встречается редко.Травма поджелудочной железы и наследственный панкреатит — две известные причины детского панкреатита. Дети с муковисцидозом — прогрессирующим неизлечимым заболеванием легких, приводящим к инвалидности, — также могут болеть панкреатитом. Но чаще всего причина неизвестна.
Симптомы
Острый панкреатит обычно начинается с боли в верхней части живота, которая может длиться несколько дней. Боль может быть сильной и может стать постоянной — она может быть только в животе или может достигать спины и других областей.Она может быть внезапной и интенсивной или начинаться с легкой боли, усиливающейся при приеме пищи. Человек с острым панкреатитом часто выглядит и чувствует себя очень плохо. Другие симптомы могут включать:
Тяжелые случаи могут вызвать обезвоживание и низкое кровяное давление. Сердце, легкие или почки могут перестать работать. Если происходит кровотечение в поджелудочной железе, следует шок и иногда даже смерть.
Диагноз
Врач назначит анализ крови для диагностики острого панкреатита. Врач также может назначить УЗИ брюшной полости для поиска камней в желчном пузыре и компьютерную томографию для выявления воспаления или разрушения поджелудочной железы.Компьютерная томография также полезна для обнаружения псевдокист.
Лечение
Лечение зависит от тяжести приступа. Если не возникают осложнения со стороны почек или легких, острый панкреатит обычно проходит самостоятельно. Лечение в целом направлено на поддержку жизненно важных функций организма и предотвращение осложнений. Для внутривенного восполнения жидкости потребуется пребывание в больнице. Если возникают псевдокисты поджелудочной железы, которые считаются достаточно большими, чтобы препятствовать заживлению поджелудочной железы, ваш врач может дренировать или удалить их хирургическим путем.
Если проток поджелудочной железы или желчный проток не заблокирован желчными камнями, острый приступ обычно длится всего несколько дней. В тяжелых случаях человеку может потребоваться внутривенное кормление в течение трех-шести недель, пока поджелудочная железа медленно заживает. Этот процесс называется полным парентеральным питанием. Однако в легких случаях заболевания полное парентеральное питание не приносит пользы. После того, как все признаки острого панкреатита исчезнут, врач попытается решить, что его вызвало, чтобы предотвратить будущие приступы.У некоторых людей причина приступа ясна, но у других необходимы дополнительные тесты.
Отделение хирургии Колумбийского университета
Обзор | Причины | Генетика | Симптомы | Диагностика | Лечение | Автоматическая пересадка островков | Диета | Прогноз | FAQ
Что такое панкреатит?
Панкреатит — это воспаление поджелудочной железы, которое возникает, когда секреция ферментов поджелудочной железы накапливается и начинает переваривать сам орган. Это может быть острая болезненная атака, длящаяся несколько дней, или хроническое заболевание, которое прогрессирует в течение многих лет.
Острый панкреатит в сравнении с хроническим
Острый панкреатит относится к панкреатиту, который развивается внезапно, чаще всего в результате камней в желчном пузыре или приема алкоголя. Реакция на определенные лекарства, травмы и инфекционные причины также могут привести к острому панкреатиту. Острый панкреатит может быть опасным для жизни, но большинство пациентов полностью выздоравливают.
Хронический панкреатит относится к продолжающемуся заболеванию, при котором поджелудочная железа продолжает получать повреждения и со временем теряет функцию.Большинство случаев хронического панкреатита возникает в результате продолжающегося злоупотребления алкоголем, но некоторые случаи являются наследственными или связаны с такими заболеваниями, как муковисцидоз.
Приблизительно 87000 человек ежегодно проходят лечение от панкреатита в США, причем от этого заболевания страдает примерно в два раза больше мужчин, чем женщин. Панкреатит, очень редко встречающийся у детей, в первую очередь поражает взрослых.
Симптомы панкреатита
Симптомы острого панкреатита включают:
- Сильная, постоянная боль в верхней средней части живота, часто с иррадиацией в спину
- Желтуха
- Субфебрильная температура
Другие симптомы панкреатита »
Причины панкреатита
У более чем половины пациентов хронический панкреатит вызван длительным злоупотреблением алкоголем, которое приводит к повреждению и рубцеванию поджелудочной железы.У других людей хронический панкреатит может развиться в результате наследственных и других причин, в том числе:
- Камни в желчном пузыре
- Структурные проблемы поджелудочной железы и желчевыводящих путей
- Некоторые лекарства, такие как добавки эстрогена и некоторые диуретики
- Тяжелая вирусная или бактериальная инфекция
Другие причины панкреатита »
Лечение панкреатита
Лечение острого панкреатита может включать нутритивную поддержку с помощью зондов для кормления или внутривенного (IV) питания, антибиотиков и обезболивающих.Иногда для лечения осложнений требуется хирургическое вмешательство. Подробнее о лечении панкреатита »
Запишитесь на прием в программу по панкреатиту сегодня.
Следующие шаги
Если вы или кто-то, о ком вы заботитесь, страдаете панкреатитом, Центр поджелудочной железы здесь для вас. Если вам нужен диагноз, лечение или другое мнение, у нас есть специальная программа по панкреатиту, готовая помочь.
Позвоните нам по телефону (212) 305-4795 или воспользуйтесь онлайн-формой, чтобы связаться с нами сегодня.
Чтобы узнать больше о панкреатите:
Обзор | Причины | Генетика | Симптомы | Диагностика | Лечение | Автоматическая пересадка островков | Диета | Прогноз | FAQ
Сопутствующие услуги
Связанные темы
Признаки и симптомы рака поджелудочной железы
Каковы симптомы рака поджелудочной железы?
Рак поджелудочной железы может вызывать только неопределенные необъяснимые симптомы. Боль (обычно в животе или спине), потеря веса, желтуха (пожелтение кожи и / или глаз) с зудом или без него, потеря аппетита, тошнота, изменение стула, панкреатит и недавно начавшийся диабет — это симптомы, которые могут указывать на панкреатический рак.Если вы испытываете один или несколько из этих симптомов, мы настоятельно рекомендуем вам немедленно обратиться к врачу и сослаться на рак поджелудочной железы.
Каковы симптомы нейроэндокринных опухолей поджелудочной железы (НЭО поджелудочной железы или ПНЭО)?
Нейроэндокринные опухоли поджелудочной железы (ПНЭО) встречаются редко и составляют около 7 процентов всех опухолей поджелудочной железы. PNET могут вызвать чрезмерную выработку гормонов поджелудочной железой. Высокий уровень этих гормонов в крови приводит к таким симптомам, как потеря веса, тошнота, рвота, мышечная слабость и кожная сыпь.Узнайте больше о симптомах нейроэндокринных опухолей поджелудочной железы.
Вздутие живота (асцит)
Асцит — это аномальное скопление жидкости в брюшной полости. Эта лишняя жидкость вызывает опухание и вздутие живота. Узнайте больше об асците.
Боль (обычно в животе или спине)
Боль в верхней части живота или в средней части спины может быть вызвана опухолью, давящей на нервы или органы рядом с поджелудочной железой или вторгаясь в них. Боль также может возникнуть, если опухоль блокирует пищеварительный тракт.Узнайте больше о боли, связанной с раком поджелудочной железы.
Проблемы с пищеварением
Плохой аппетит, несварение желудка и тошнота часто встречаются у людей с раком поджелудочной железы. Некоторые или все эти симптомы могут возникать, когда опухоль в поджелудочной железе давит на желудок или первую часть тонкой кишки. Если это произойдет, пища может остаться в желудке и вызвать некоторые проблемы с пищеварением, включая тошноту и рвоту. Пищеварительные симптомы также могут возникать из-за закупорки протока поджелудочной железы, через который протекают ферменты поджелудочной железы, или из-за изменений в продукции ферментов поджелудочной железы.
Желтуха
Желтуха — это пожелтение кожи и глаз, вызванное избытком билирубина (компонента желчи) в крови. Опухоль в головке поджелудочной железы может вызвать сужение желчного протока и заблокировать поток желчи из желчного пузыря в тонкий кишечник. Закупорка желчного протока вызывает накопление билирубина. Люди с желтухой могут также испытывать зуд кожи, аномально темную мочу и светлый или глиняный стул.
Изменения в табурете
Многие пациенты с раком поджелудочной железы испытывают диарею, запор или и то, и другое.Диарея, состоящая из жидкого, водянистого, маслянистого стула или стула с неприятным запахом, может быть вызвана недостаточным количеством ферментов поджелудочной железы в кишечнике. Это приводит к нарушению всасывания, поскольку непереваренная пища быстро проходит через пищеварительный тракт. Запор также является распространенной проблемой, особенно у пациентов, принимающих обезболивающие. Эти лекарства замедляют прохождение пищи через кишечник. Если пищеварительная система работает слишком медленно, стул может стать сухим, твердым и затрудненным.
Необъяснимая потеря веса
Потеря веса, вызванная раком (также известная как раковая кахексия), представляет собой сложную проблему, которая влияет на то, как организм использует калории и белок.Раковая кахексия может привести к тому, что организм сжигает больше калорий, чем обычно, разрушает мышцы и снижает аппетит. Человек также может заметить изменение аппетита или желания есть определенные продукты.
Сгустки крови
Рак вызывает изменения в крови, которые могут увеличить вероятность образования сгустков. Сгустки крови могут оставаться незамеченными и не вызывать никаких симптомов. Однако они часто связаны с отеком, болью и болезненностью в пораженной области.
Диабет
Диабет — это состояние, при котором организм не вырабатывает или не использует должным образом гормон поджелудочной железы, называемый инсулином.Инсулин помогает организму эффективно использовать глюкозу (сахар). Исследования показывают, что внезапное начало диабета 2 типа у людей в возрасте 50 лет и старше может быть ранним симптомом рака поджелудочной железы, особенно у тех, кто имеет низкий индекс массы тела (ИМТ), постоянно теряет вес или не имеет семейного анамнеза. диабета. Внезапное изменение уровня сахара в крови у диабетиков, у которых ранее был хорошо контролируемый диабет, также может быть признаком рака поджелудочной железы. Узнайте больше о диабете и раке поджелудочной железы.
Как мне облегчить эти симптомы?
Если вы испытываете какие-либо из этих симптомов, важно сообщить о них своему врачу. Те, у кого диагностирован рак поджелудочной железы, могут поговорить со своим врачом о поддерживающей (паллиативной) помощи, которая поможет облегчить некоторые из этих симптомов.
Мы здесь, чтобы помочь
Для получения дополнительной информации о симптомах рака поджелудочной железы, управлении симптомами и побочными эффектами или любой другой информации, связанной с заболеванием, свяжитесь с центральным партнером по работе с пациентами по телефону 877-272-6226 или Patientcentral @ pancan.


