Болезнь Паркинсона — причины возникновения, симптомы заболевания, этиология и патогенез: от чего появляется и откуда берется недуг у мужчин и женщин, как возникает и развивается, заразна ли и как передается?

Болезнь Паркинсона известна еще со времен египетских фараонов. Несмотря на это, до настоящего времени врачи так и не нашли точного объяснения, почему она возникает.
Дрожательный паралич занимает второе место среди неврологических заболеваний, уступив лишь болезни Альцгеймера.
Обычно от недуга страдают пожилые люди, но встречается и ювенильная форма, когда симптомы проявляются у молодежи до 20 лет.
От чего бывает болезнь Паркинсона? О возможных причинах болезни Паркинсона поговорим в статье.
Симптомы и признаки заболевания у мужчин и женщин
 Патогенез процесса заключается в разрушении экстрапирамидальной моторной системы. Погибают нейроны, вырабатывающие нейромедиатор дофамин.
Патогенез процесса заключается в разрушении экстрапирамидальной моторной системы. Погибают нейроны, вырабатывающие нейромедиатор дофамин.
Вследствие дефицита дофамина у пациента начинают преобладать процессы возбуждения над процессами торможения.
Это выражается в дрожании конечностей, скованности мышц, нарушении координации движений.
Первые клинические проявления возникают после гибели 60-80% нейронов, когда процесс уже необратим. Для болезни Паркинсона характерны 4 типа двигательных нарушений:
- Тремор (дрожание головы, конечностей). Обычно начинается с кисти руки, затем распространяется на другие части туловища.
- Гипокинезия (ограничение объема движений). Больной ходит мелкими шажками, его речь монотонная, на лице почти отсутствует мимика.
- Мышечная ригидность. Руки и ноги при сгибании и разгибании застывают в одном положении.
- Постуральная неустойчивость. Пациенту сложно начать или завершить движение. При ходьбе или поворотах туловище как бы опережает ноги, поэтому человек падает.
Психические расстройства на начальном этапе диагностируются у 20% больных. На поздней стадии от них страдают уже 40% пациентов.
Это могут быть: бессонница, галлюцинации, депрессия. Такие люди проявляют вялость, апатию, безучастность, назойливость.
От чего появляется и откуда берется: этиология и патогенез
 От чего происходит болезнь Паркинсона?
От чего происходит болезнь Паркинсона?
Европейская ассоциация болезни Паркинсона приняла соглашение, по которому выделяют 4 группы заболевания в с соответствии с причинами возникновения:
- Идиопатический паркинсонизм, то есть возникший по неизвестным причинам.
- Генетическая форма (семейный синдром).
- Паркинсонизм, возникший на фоне других неврологических заболеваний.
- Симптоматическая форма, появившаяся вследствие травм головы, опухолей, эндокринных нарушений, нейроинфекций, отравлений химическими веществами.
Точного ответа на вопрос, почему гибнут нейроны, медицина еще не дала. Среди провоцирующих факторов выделяют: психосоматику, наследственность, ЧМТ, инфекционные заболевания, воздействие химических веществ.
Психосоматика
От чего развивается болезнь Паркинсона? При идиопатической форме болезни Паркинсона врачи говорят о психосоматической природе патологии.
Эта болезнь настигает людей демонстративного типа личности. Обычно это актеры, политики, известные личности.Например, от этого заболевания страдал известный художник Сальвадор Дали. Такие люди привыкли скрывать свое истинное «Я», выдавая себя за других.
Они надевают маску и играют роль, которую ждет их зритель. При этом свое настоящее лицо прячут, сдерживают чувства и эмоции.
 В пожилом возрасте участок мозга, который не был задействован в течение жизни, отмирает.
В пожилом возрасте участок мозга, который не был задействован в течение жизни, отмирает.
Кроме того, таким людям свойственно контролировать всех вокруг, держать ситуацию в руках.
Поэтому паркинсонизм проявляется дрожанием рук, когда пациент в силу возраста теряет способность удерживать ситуацию.
Наследственность
У 20% больных в семейном анамнезе присутствует болезнь Паркинсона. Если болеют близкие родственники, то риск повышается до 30%. Генов, виновных в развитии недуга, не выявлено.
Доказано, что патология передается по материнской линии, однако, большинство заболевших — мужчины.Хотя врачи до сих пор не определились, является ли патология доминантным или рецессивным признаком.
Если он доминантный, то почему такой низкий процент заболеваемости? По мнению медиков, для развития болезни одной наследственности мало, нужны еще и внешние провоцирующие факторы. Это подтверждается тем, что в разных странах процент наследования болезни разный.
Черепно-мозговые травмы

Симптоматическая форма заболевания часто является следствием ЧМТ.
Особенно это характерно для боксеров, так как они регулярно получают микросотрясения мозга.
Самым известным пациентом был знаменитый боксер Мохаммед Али.
Некоторые врачи утверждают, что сама по себе травма не является причиной болезни Паркинсона, а лишь приближает проявления симптомов заболевания, которое протекает в скрытой форме.
Однако, существует масса примеров, когда тремор и другие признаки появились через некоторое время после ЧМТ. Эти случаи объединяет молодой возраст больных, медленное прогрессирующее течение недуга, отсутствие эффекта от применения леводопы.
Другая природа возникновения
Среди наиболее вероятных причин вторичного паркинсонизма называют нейроинфекции (энцефалит, менингит), отравление химическими веществами.
Особенно опасны в этом отношении пестициды и нитраты, которыми обрабатывают почву. Поэтому большинство случаев болезни зафиксировано в районах с неблагоприятной экологической обстановкой.Также существует окислительная гипотеза появления патологии. Свободные радикалы выделяются при окислении дофамина.
Если нарушен обмен веществ, то этих радикалов накапливается огромное количество, происходит перекисное окисление липидов и гибель нейронов. Перекисное окисление может быть следствием радиационного облучения или различных эндокринных заболеваний.
Узнайте больше о болезни Паркинсона:Заразна ли и как передается
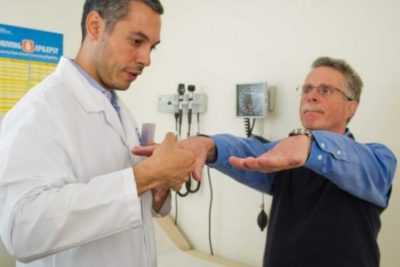 Одно время существовала теория о заразности паркинсонизма.
Одно время существовала теория о заразности паркинсонизма.
Она основывалась на том, что при переливании крови или трансплантации костного мозга происходит передача белковых соединений, которые впоследствии станут пусковым механизмом недуга.
Однако, ученые провели эксперимент с участием добровольцев, которым переливали кровь больных.
Эксперимент проводился в 80-е годы 20 века, но до сих пор среди добровольцев нет ни одного заболевшего. Этот факт опровергает теорию возможной передачи болезни через биологические жидкости.
А вот наследственная передача паркинсонизма — это доказанный факт. Если у человека в роду есть такие больные, то ему следует быть внимательным к своему здоровью.
Вероятность проявления болезни Паркинсона у потомства увеличивается при двусторонней отягощенной наследственности.Дрожательный паралич — это древняя, но до сих пор не побежденная болезнь. От нее не застрахован никто даже при условии идеального здоровья.
Каждый отдельно провоцирующий фактор вряд ли станет причиной недуга. Для развития болезни необходимо сочетание нескольких факторов, усиливающих друг друга.
Причины болезни Паркинсона:
nerv.guru
причины, последствия и лечение заболевания
Болезнь Паркинсона (другое название — идиопатический или первичный паркинсонизм) — наиболее частое после заболевания Альцгеймера нейродегенеративное нарушение. Встречается преимущественно после 60 лет, но все чаще диагностируется у людей среднего возраста. Предрасположенность к нему передается по наследству, и многие люди с этим недугом даже не подозревают о нем, так как не доживают до возраста, когда проявляются нарушения.
Первые симптомы могут возникать через 10 и более лет с момента развития патологии, когда около 60% нейронов области мозга, отвечающей за движение, отмирают. Коварность заболевания заключается именно в длительном бессимптомном течении. Задачей врачей будет не только раннее выявление патологии, но и предрасположенности к ней, ведь только тогда можно вовремя остановить отмирание клеток мозга.
Патогенез и причины развития
При недуге Паркинсона происходит поражение черного вещества, базальных ядер и других структур экстрапирамидной системы. Сильные нарушения особенно хорошо проявляются в передних отделах. Первое проявление патологии отмечается после отмирания более половины нейронов в этой зоне. При микроскопическом осмотре отмечается депигментация голубого пятна и черного вещества, также видно уменьшение численности нейронов.
По мере того, как патология будет прогрессировать, число клеток Леви возрастает и обнаруживается в разных частях мозга.
Этиологический фактор заболевания полностью не выяснен. В группу риска попадают люди с предрасположенностью, когда в роду уже были случаи недуга. Спровоцировать развитие болезни Паркинсона могут экологические факторы. Имеет значение и возраст, ведь заболевание чаще диагностируется у пожилых людей, что связано с инволюционными процессами. Старение сопровождается уменьшением нейронов и обнаружением телец Леви. Молодой организм не подвержен подобным изменениям.
У людей после 60 лет также отмечается снижение числа дофаминовых рецепторов и выделение самого дофамина. При недуге наблюдается ускоренная деградация нейронов черной субстанции.
Это заболевание относится к генетическим, но ответственный за него ген не идентифицирован несмотря на то, что более чем у 15% больных отмечается семейный анамнез недуга.
Факторами окружающей среды, которые могут вызывать патологию, являются химикаты, а именно гербициды, пестициды и соли металлов. Способствовать заболеванию могут лекарственные препараты с экстрапирамидными побочными действиями.
Есть теория, что риск патологии повышается в несколько раз у курильщиков. Это связано как с наличием в табаке определенных соединений, так и с его дофамин-стимулирующим эффектом. При этом у людей с такой привычкой заболевание развивается крайне редко.

Болезнью Паркинсона, ее причинами возникновения, лечением, патогенезом, диагностикой и профилактикой занимается неврология, ведет пациентов врач-невролог.
Первые проявления и симптомы
Ранее считалось, что первыми проявлениями заболевания выступают моторные нарушения. Сейчас же известно, что болезнь дает о себе знать еще за несколько лет до появления проблем с двигательным аппаратом. Определить тревожные сигналы можно самостоятельно, после чего нужно сразу же обратиться к доктору с описанием состояния, чтобы проверить свои подозрения.
Признаки болезни Паркинсона:
- утомляемость, вплоть до того, что сложно выполнять домашние дела;
- угнетенное психоэмоциональное состояние, эпизоды депрессии, сниженная активность;
- нарушение мочеиспускания и половой функции;
- ухудшение обоняния, что наблюдается у 80% больных;
- нарушение работы кишечника, а именно частые запоры;
- проблемы со сном, непроизвольные движения руками и ногами, вскрикивания, падения с кровати;
- апатия, повышенный уровень тревожности, психологический дискомфорт.
Внешне будет нарушаться походка. Больной начинает ходить короткими шагами. Отмечается легкая дрожь рук и ног. Важный критерий — в горизонтальном положении больной немного наклоняет туловище вперед.

Болезнь характеризует синдром из 4 характерных признаков: ригидность, тремор, гипокинезия, постуральная неустойчивость. Сопутствуют им психические отклонения.
Тремор — самый частый признак, который легко выявляется у больных. При болезни Паркинсона это явление появляется в состоянии покоя, реже наблюдаются другие его виды. Начинается дрожь с дистального отдела одной руки, по мере развития патологии распространяется на все конечности.
Вследствие тремора меняется почерк, и где должны быть ровные линии, видны рваные. Взрослый начинает писать как ребенок.
Характерная симптоматика при болезни Паркинсона:
- Гиперсаливация или усиленное слюноотделение — наблюдается в связи с повышением секреции слюнных желез. Это влияет на речь, мешает нормальному глотанию.
- Гипокинезия — будет выражаться уменьшением движений, что наблюдается при любой форме заболевания. Признак быстро прогрессирует, одновременно происходит снижение скорости и уменьшение амплитуды движений. От этого страдает жестикуляция, мимика становится слабовыраженной.
- Мышечная ригидность — симптом хорошо выражен на запущенных стадиях патологических изменений. Для него характерно сутулость спины, также отмечаются постоянные боли суставов и мышц.
- Подрагивания лица, а именно челюсти, языка и век.
- При болезни Паркинсона у женщин страдает мочеполовая система, у мужчин развивается импотенция.
- Эпизоды депрессии переходят в хроническую форму.
У больных по мере развития патологии отмечается снижение интеллектуальных способностей. При отдельных формах патологии этого не наблюдается. Если деменция проявилась, то активно прогрессирует, избавиться от этого уже нельзя.
Стадии
Болезнь Паркинсона развивается постепенно, проходя в 6 стадий. Для каждой характерны свои нарушения и клинические признаки.
Стадии болезни Паркинсона с симптомами и признаками:
- Нулевая стадия — начало заболевания, оно никак не выдает себя, но уже происходят изменения в головном мозге. Могут отмечаться рассеянность внимания, ухудшение памяти, забывчивость.
- Первая — ранний период, когда патология начинает проявляться с одной стороны. Клинические симптомы все еще слабые, потому за помощью к специалисту обращаются очень редко. Заметен слабый тремор, возникающий при волнении. Начинает меняться осанка и мимика.
- Вторая — симптомы начинают проявляться с двух сторон. Отмечается слабый признак постуральной неустойчивости, нарушается координация, становится сложно удерживать равновесие. Больному труднее справляться с физической работой.
- Третья — отмечается яркая постуральная неустойчивость, но человек еще может обходиться без сторонней помощи, остается вменяемым.
- Четвертая — больному необходима помощь близких, выражено нарушена двигательная функция, самостоятельно передвигаться уже нет возможности, редко человек может стоять без опоры.
- Пятая и шестая — пожилой недееспособен, прикован к постели, требует ухода.
На ранней стадии патологии отмечаются изменения голоса. Человек начинает говорить тише, некоторые слова даются с трудом и неразборчивы.
При подозрении на патологию у молодых наблюдается слабость стопы. Это заметно во время ходьбы, когда упор делается на наружный ее край. Важные признаки на начальной стадии заболевания будут наблюдаться со стороны психоэмоциональной сферы. У больного появляется раздражительность, апатия, постоянная усталость, повышенная потливость даже при нормальной температуре.

На поздней стадии пациенту становится трудно держать равновесие. Он начинает использовать трость, так как без опоры может упасть. Важным признаком будет потеря автоматизма, когда привычные действия даются с трудом.
У больных на запущенной стадии нарушается мимика, меняется выражение лица, голос становится монотонным, спокойным. Глотать становится очень трудно. Небольшой процент больных на поздних этапах заболевания подвержены слабоумию.
Какие могут быть последствия
Болезнь имеет тяжелые последствия. На последней стадии больной прикован к кровати. Чем дольше откладывается терапия, тем активнее нарастают симптомы со стороны различных органов.
Последствия заболевания при несвоевременном лечении:
- неспособность совершать движения или акинезия, наиболее тяжелое последствие — полная обездвиженность;
- деменция — проявляется в виде замкнутости больного, пассивности, подверженности депрессии и бледности эмоционального фона, без лечения прогноз ухудшается;
- патологии органов зрения — больной начинает редко моргать, около 4 раз в минуту, что приводит к воспалению века и конъюнктивиту, глаза всегда выглядят уставшими;
- хронические запоры — опасный признак, нарушение связано с изменением питания, ведь больные не могут употреблять нужное для нормальной функции ЖКТ количество пищи, это может привести к смерти.
Как диагностируется
Распознать заболевание и его вид можно по клиническому комплексу, иные методы диагностики не могут указать на патологию. Комплексные инструментальные и лабораторные исследования назначаются с целью выявления сопутствующих нарушений, которые могут усугублять основную болезнь.

Врач может назначить следующие методы диагностики:
Наверняка поставить диагноз помогают 3 последовательных этапа:
- Выявление конкретных признаков заболевания, их отличий от других патологий ЦНС. Врач учитывает наличие ригидности, тремора, постуральной неустойчивости, гипокинезии.
- Исключение всевозможных заболеваний, которые имеют сходство. Это кровоизлияние в головной мозг, инсульт, сосудистые патологии, доброкачественные и злокачественные новообразования, черепно-мозговые травмы, интоксикация.
- Определение минимум 3 обязательных признаков: длительность болезни более 10 лет, активное развитие, преобладание односторонних нарушений.
Определить изменения в мозге, присутствующие при этом заболевании, позволяет позитронно-эмиссионная томография.
Методы лечения
Полностью вылечить заболевание нельзя, потому проводится симптоматическая терапия. На выбор схемы лечения будут влиять степень патологии, тяжесть течения, возраст и многие другие факторы. В каждом случае назначается множество лекарственных средств. Зависимо от того, как быстро будет развиваться болезнь в отдельном случае, может потребоваться операция.
Основное лечение — консервативное. Оно включает назначение препаратов трех основных групп. Это Леводопа, агонисты дофаминовых рецепторов, ингибиторы ферментов. Некоторые нужно принимать внутрь, другие назначаются внутривенно и внутримышечно.
Препарат Леводопа способен трансформироваться в дофамин, что способствует устранению тремора и ригидности. Прием лекарства позволяет больным сохранить возможность движения. Своевременное начало лечения этим препаратом оказывает положительное влияние на активность, и кто ранее был частично обездвижен, снова может передвигаться.
Препарат Леводопа может дополняться Карвидопой. Они усиливают эффективность друг друга, повышая воздействие на головной мозг. Кроме того, Карвидопа снижает риск побочных явлений от Леводопа. Вместе эти лекарства убирают такие симптомы, как вздрагивания конечностей, рта, век.
После 5 лет приема Леводопа отмечается снижение его эффективности. У больного ухудшается активность, что переходит в обездвиженность. В таком случае лекарство уже не помогает, его дозировка снижается, но увеличивается частота введения.
Лекарственная терапия обязательно дополняется диетой, лечебными упражнениями, физиотерапевтическими процедурами. Лечить пациента должен не только невролог, но и профильные врачи, зависимо от сопутствующих патологий.
Операция назначается в случае неэффективности медикаментозной терапии. Бывает 2 вида хирургических вмешательств: деструкция и стимуляция. К деструктивным относятся паллидотомия и таламотомия.
Таламотомия проводится для устранения тремора. Она предполагает разрушение вентрального промежутка таламуса. Ее эффективность достигает 96%. Операция имеет высокую вероятность осложнений, среди которых судороги, дизартрия, слабость конечностей, гиперсаливация, послеоперационный психоз. Восстановление после операции может протекать сложно, потому такой подход рассматривается в крайних случаях.
Поллидотомия назначается чаще при двигательных отклонениях, когда лекарственная терапия не дает желаемого результата. Она заключается во введении иглы в бледный шар, за чем следует его разрушение.
Нейростимуляция относится к эффективным современным методикам лечения. Она имеет отдельные показания, представляя собой малоинвазивную операцию.
В каких случаях показана нейростимуляция:
- отсутствие результатов от лечения при правильно подобранной консервативной терапии;
- прогрессирование заболевания с необходимостью повышения доз лекарств, когда побочные реакции не позволяют этого сделать;
- риск инвалидности с необходимостью сохранить активность пациента в связи с его деятельностью;
- потеря способности самообслуживания и выполнения повседневных дел, когда больной может остаться прикован к больничной койке до смерти.
Методика заключается в стимуляции током определенных зон головного мозга, ответственных за движение тела. Больному вводятся электроды, соединенные с нейростимулятором. Операция выполняется в два этапа, и последний требует общего наркоза. В период восстановления происходит обучение больного и программирование аппарата.
Преимущества нейростимуляции при болезни Паркинсона:
- продление периода возможности контроля над симптомами;
- безопасность, минимальный риск осложнений;
- обратимость;
- применение при двухстороннем поражении;
- возможность безоперационных изменений настроек стимулятора.
Недостатками методики являются риск инфекционных осложнений, вероятность смещения и поломки стимулятора, дороговизна, необходимость смены генератора через несколько лет.
Прогноз и профилактика
Заболевание имеет свойство прогрессировать, и больной постепенно теряет способность к труду, затем и к самообслуживанию. Правильное лечение позволяет замедлить процесс и уменьшить выраженность симптомов. Продолжительность жизни с возможностью нормального движения зависит от своевременности обнаружения патологии. Состояние оценивается по шкале нарушения двигательной активности.
Без лечения человек становится обездвиженным через 8 лет, при лечении препаратом Леводопа срок увеличивается до 15 лет. Полное выздоровление невозможно.
Профилактика заключается в следовании рекомендациям врача:
- своевременно проводить лечение патологий, повышающих риск развития болезни Паркинсона, включая интоксикации, нарушения ССС и черепно-мозговые травмы;
- соблюдать особую диету, предотвращающую повышение уровня гомоцестина в крови. В таком питании преобладают витамины группы B и фолиевая кислота, рекомендуется включить в рацион орехи, сою, кислое молоко, оливковое масло;
- исключить контакт с удобрениями, отказаться от работы на вредном производстве;
- избегать травматических повреждений, остерегаться спортивной деятельности, экстремального отдыха, работы с повышенным риском травм;
- контролировать уровень гормонов, особенно после операций на половых органах, что касается женщин, поскольку выявлена связь между нарушением уровня эстрогена и развитием тяжелой патологии.
Еще одной мерой профилактики, эффективность которой доказана не полностью, будет переход с утреннего чая на кофе. Последний стимулирует выработку дофамина и помогает организму укрепить защитные механизмы, препятствующие развитию болезни Паркинсона.
Научные исследования подтверждают, что среди любителей кофе и курильщиков практически не встречается болезни Паркинсона. Но это не следует рассматривать как руководство к действию, ведь есть много других не менее опасных патологий, которые провоцируют эти привычки.
Снизить риск поможет ежегодное профилактическое обследование у невролога с получением развернутого ответа о предупреждении заболевания. Врачи рекомендуют больше внимания уделять нервной системе, вести здоровый образ жизни. Мерой профилактики будет избегание стрессов, перенапряжения, тревожных состояний. Имеет значение и питание, потому при предрасположенности рекомендуется включить в рацион больше продуктов с клетчаткой и витаминами группы В. При этом ягод лучше избегать, так как учеными была установлена связь между их частым употреблением и риском болезни Паркинсона.
vsepromozg.ru
симптомы и признаки, причины возникновения и лечение
Болезнь Паркинсона – хроническая неврологическая проблема, которая медленно прогрессирует, избирательно поражая нейроны головного мозга. Диагностируется у лиц пожилого возраста, поскольку одним из механизмов ее развития являются старческие изменения нервной ткани. Это нейродегенеративное заболевание, которое приводит к гибели клеток, вырабатывающих медиатор дофамин. Происходит нарушение двигательных функций, а также расстройства психики. Следует отличать патологию от синдрома Вольфа–Паркинсона–Уайта, который представляет собой врожденную аномалию развития сердца.
Точная причина возникновения паркинсонизма на сегодняшний день неизвестна. Ученые выделяют лишь предрасполагающие факторы, такие как наследственность, старческий возраст и определенные экологические условия, например, длительное проживание вблизи автострад. При этом по классификации выделяют несколько видов заболеваний, которым присуща клиническая картина двигательных и вегетативных нарушений. Однако наибольшего внимания заслуживает именно идиопатическая болезнь Паркинсона, то есть патология, причины возникновения которой до сих пор неясны. Лечиться от недуга следует на начальных этапах ее развития, когда проявляются первые клинические признаки, поскольку окончательно избавиться от него нельзя. Современные методы позволяют лишь улучшить качество жизни пациентов и их близких, а также замедлить развитие неврологических нарушений. Прогноз при недуге неблагоприятный.
Стадии болезни Паркинсона
Проблема склонна прогрессировать, поэтому принято различать несколько этапов ее развития. Постепенно в процесс вовлекается все большее количество нейронов, то есть недуг приобретает более агрессивное течение.
- На первой стадии регистрируется поражение одной конечности. Мышцы на ней становятся ригидными, проявляются тремор и нарушение мелкой моторики. Постепенно болезнь начинает переходить и на соответствующую сторону туловища.
- На второй ступени появляются признаки изменения двигательной функции обеих конечностей. При этом пациент хорошо сохраняет равновесие. Со временем патология усугубляется и начинает развиваться постуральная неустойчивость, при этом больной способен сохранять инерцию.
- На третьем этапе клиническая картина усугубляется. Координация движений нарушена, хотя при этом человек все еще способен сам себя обслуживать и выполнять простые движения. Происходит прогрессирование постуральной неустойчивости.
- На четвертой стадии болезни Паркинсона уже произошла гибель большого количества нейронов. Пациент может лишь стоять и иногда передвигаться без посторонней помощи. Ему уже требуется уход, поскольку больной неспособен к самообслуживанию.
- К пятому этапу человеку присваивается первая группа инвалидности. Он прикован к креслу или постели, неспособен двигаться. Такому пациенту требуется постоянный уход. Поскольку паркинсонизм осложняется еще и процессами, характерными для старости, то недуг заканчивается летальным исходом.

Предотвратить прогрессирование болезни невозможно. При помощи современных лечебных средств удается лишь замедлить патологический процесс.
Характерные признаки
Клиническая картина недуга довольно специфична, именно поэтому диагностика не составляет труда. Симптомы болезни Паркинсона включают как двигательные нарушения, так и вегетативные расстройства, а также эмоциональные изменения. В каждом отдельном случае возможна различная комбинация патологий.
Вегетативные и психические расстройства
Помимо изменения работы мышцы, диагностируются и нарушения функций внутренних органов. Наиболее характерными являются:
- Патологии желудочно-кишечного тракта, которые проявляются в виде нарушения естественной моторики. У пациентов регистрируются запоры, отчасти связанные и с отсутствием полноценной двигательной активности.
- Нарушение поддержания артериального давления, или ортостатическая гипотензия. Регистрируется резкое снижение показателей АД при смене положения. У пациентов возникает головокружение, связанное с недостаточным церебральным кровоснабжением.
- Патологии мочеиспускания сопряжены с нарушением иннервации. Помимо этого, данное поражение частично относится и к двигательным расстройствам, поскольку изменяется физиологическая функция мышц. Человек может испытывать трудности при попытках опорожнить мочевой пузырь либо мучиться от постоянных позывов.
Помимо вегетативных расстройств, проявляется и изменение психики. При этом в каждом отдельном случае признаки болезни Паркинсона варьируют. Характерными являются следующие симптомы:
- Изменяется эмоциональное состояние пациента. Он становится угнетенным, регистрируется повышенная утомляемость, сонливость и депрессия. Особенно заметны эти клинические признаки на ранних стадиях болезни, поскольку человек начинает осознавать свою неполноценность.
- Когнитивные дисфункции, проявляющиеся в потере памяти, снижении способности к концентрации, а также невозможности выражать свои мысли. На поздних стадиях болезни Паркинсона пациенты страдают от слабоумия, эффективного средства лечения которого не существует.
Двигательные нарушения
Наиболее характерными для недуга считаются расстройства работы мышц. Подобные симптомы заметны еще на ранних этапах развития патологии. При этом регистрируются различные виды двигательных нарушений:
- Тремор – классический признак болезни Паркинсона. Он заключается в дрожании мышцы. Это затрудняет выполнение действий, требующих участия мелкой моторики: сначала изменяется почерк, а со временем человек неспособен писать вообще; появляются трудности с пользованием столовыми приборами.
- Брадикинезия — снижение двигательной активности пациента. Ему трудно вставать и ходить, часто требуется посторонняя помощь. Изменяются речь человека и его мимика.
- Ригидность мышц характеризуется повышением их тонуса. С ней связано нежелание и неспособность пациентов к поддержанию активности. Появляются характерные изменения позы человека, движения становятся скованными.
- Постуральная неустойчивость, или неспособность сохранять равновесие, – один из специфичных признаков поздних стадий болезни Паркинсона. Пациенты со временем становятся неспособны двигаться без посторонней помощи.
Диагностика
Выявление и подтверждение патологии не представляет труда, поскольку сопровождается характерной клинической картиной. Все пациенты имеют сходные жалобы и анамнез. Для подтверждения гибели нейронов, вызывающих симптоматику болезни Паркинсона, проводится специальное обследование – магнитно-резонансная томография (МРТ). Она позволяет сделать своеобразное фото головного мозга, описание которого составляет узкопрофильный специалист. Потребуется также проведение гематологических тестов и анализов мочи для оценки функциональной способности внутренних органов.
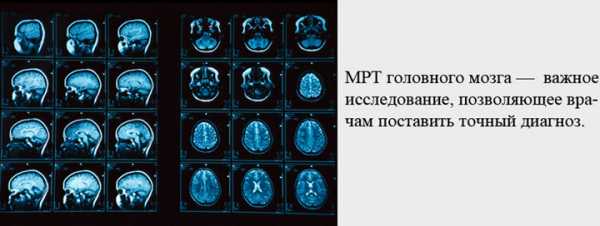
Лечение паркинсонизма
Полностью избавиться от патологии невозможно. Все методы борьбы направлены на смягчение проявлений недуга, а также на замедление его прогрессирования. Лечение болезни Паркинсона комплексное, как правило, терапевтическое. К оперативному вмешательству прибегают только в случаях отсутствия эффекта от консервативных способов. Народными методами побороть недуг не удастся, они смогут лишь облегчить течение патологии.
Эффективные препараты
Медикаментозное лечение направлено на замедление гибели нейронов, а также на снижение интенсивности клинических проявлений. Это достигается использованием следующих средств:
- Дофаминергические препараты способствуют повышению концентрации необходимого для нормальной работы мозга нейромедиатора. Они представляют собой предшественников дофамина. Хорошие отзывы имеет медикамент «Леводопа», который обладает максимальным терапевтическим эффектом. Он способствует замедлению дегенеративных изменений нервной ткани, а также уменьшает клинические проявления болезни.
- Антагонисты NMDA-рецепторов предотвращают гибель нейронов за счет воздействия на соответствующие образования в головном мозге. Угнетение активности глутамата приводит к замедлению развития болезни Паркинсона. К данной группе относят такие препараты, как «Мидантан» и «Симметрел».
- Центральные холиноблокаторы способствуют расслаблению скелетной мускулатуры, что положительно влияет на состояние пациентов при болезни Паркинсона. Уменьшается тремор конечностей, улучшается координация движений. К этой группе относят такие препараты, как «Циклодол» и «Проциклидин».
Народные средства
Использование только домашних методов в борьбе с болезнью Паркинсона не принесет результатов. Их нужно сочетать с традиционной медикаментозной терапией или хирургическим лечением. Хорошие отзывы получили следующие рецепты:
- Расслабляющим действием обладает принятие ванн с использованием чабреца, ромашки, лаванды и липы. Все эти растения оказывают успокаивающий эффект и позволяют расслабить скелетную мускулатуру. Воду требуется поддерживать теплой, поскольку это усиливает лечебный эффект.
- Настой крапивы позволяет справляться с тремором конечностей, который регистрируется у всех пациентов с болезнью Паркинсона. Потребуется столовая ложка сухого ингредиента на стакан кипятка. Жидкость настаивают в течение часа, а готовое лекарство принимают перед едой по 60–70 мл.
- Отвар овса способствует смягчению клинической картины при развитии недуга. Потребуется залить стакан промытого ингредиента литром воды комнатной температуры. Смесь настаивают в течение ночи, после чего полчаса варят на медленном огне. Кастрюлю со средством обматывают полотенцем и оставляют до вечера. Готовое лекарство процеживают, разбавляют до первоначального объема и принимают по половине стакана три раза в день.
Хирургическое вмешательство
Новым методом лечения болезни Паркинсона является оперативное удаление части базальных ганглиев, которые играют важную роль в патогенезе недуга. Раньше производилось хирургическое разрушение ядра таламуса, но оно сопровождалось развитием тяжелых осложнений и не вызывало должного эффекта. Операция связана с большими рисками, нежели консервативное лечение, но имеет хорошие результаты. Используется также нейростимуляция, которая предполагает точечное воздействие на отдельные церебральные структуры.
Все методы хорошо сочетаются с физиотерапией, направленной на стимуляцию естественной функции мышц. Применяются также лечебные массажи для восстановления двигательной активности и иглоукалывание.
Доказано, что акупунктура значительно снижает интенсивность клинических проявлений болезни Паркинсона. Уменьшается боль в мышцах и суставах, возникающая при гиподинамии, у пациентов реже регистрируются депрессия и суицидальные наклонности. При этом рекомендовано проходить по 5 сеансов иглоукалывания в неделю. Именно такая частота процедур позволяет добиться максимальных результатов.
Акупунктура успешно применяется при лечении болезни Паркинсона в сочетании с медикаментозными методами поддержки. Она потенцирует действие веществ, направленных на торможение гибели нейронов головного мозга. Точечное влияние на нервную систему стимулирует ее физиологическую работу. Самым значимым является анальгетический эффект иглоукалывания, который особенно важен на поздних стадиях развития болезни Паркинсона. Сеансы акупунктуры способствуют увеличению двигательной активности пациентов, им проще справляться с повседневными делами. Поскольку во многих случаях использование медикаментозных средств для контроля психологического состояния человека ограничено в связи с изменением работы головного мозга, иглоукалывание используется в качестве альтернативного метода борьбы с угнетением и депрессией.
Осложнения и последствия
Пациенты с болезнью Паркинсона страдают от боли в суставах, которая связана с ограниченной подвижностью. У многих развиваются такие психические расстройства, как галлюцинации. Возникают нарушения работы кишечника, которые сопровождаются явлениями интоксикации. В тяжелых случаях у больного может произойти остановка дыхания, что связанно как с затруднением акта глотания, так и с нарушениями работы мускулатуры.
Профилактика
Предупреждение развития болезни Паркинсона особенно важно для людей, имеющих в семейном анамнезе случаи недуга. Чтобы не допустить или отсрочить появление симптоматики, требуется избегать факторов, способных вызвать поражения головного мозга, таких как интоксикация организма, травмы и сосудистые патологии. Для профилактики паркинсонизма необходима и физкультура: умеренные нагрузки поддерживают естественную работу церебральных структур и мышц. Требуется также контролировать уровень половых гормонов, что играет важную роль в возникновении патологий головного мозга у женщин.
Рекомендации по уходу за больным
Важную роль в облегчении течения патологии играет правильная поддержка пациента родственниками и близкими. На ранних стадиях паркинсонизма требуется поощрять человека за выполнение повседневных дел. Важно общаться с больным, чтобы не допустить возникновения депрессии и суицидальных наклонностей. На последних этапах развития патологии требуется тщательный контроль гигиены, а также регулярный прием лекарств, назначенных врачом.
Видео рассказывает о болезни Паркинсона:
Отзывы о лечении
Павел, 41 год, г. Саратов
Отцу поставили диагноз болезнь Паркинсона. Ему стало трудно передвигаться, появилась дрожь в теле. После начала приема прописанного врачом «Леводопа» его состояние улучшилось. Отец стал активным, ему легче двигаться и выполнять повседневные дела. Понимаю, что болезнь не вылечить, но я рад, что получилось хотя бы замедлить ее.
Варвара, 37 лет, г. Рязань
У моей матери Паркинсон. Все началось с простой раздражительности, утомляемости и нарушения мелкой моторики. Со временем она становилась все более замкнутой, практически не вставала с кровати. Ей назначили «Мидантан» и антидепрессанты. Мама чувствует себя лучше, стала общительной и радостной.
glmozg.ru
Болезнь Паркинсона — причины и симптомы, диагностика и лечение болезни Паркинсона
Болезнь Паркинсона – это прогрессирующее заболевание нервной системы, которое нарушает способность нормально двигаться.Заболевание связано с нарушением химического баланса дофамина в нервной системе больного.
Болезнь развивается постепенно, иногда начинаясь с незначительного дрожания (тремора) в одной руке.
Но кроме хорошо известного тремора, болезнь Паркинсона также вызывает скованность, замедленность движений и другие симптомы.
Болезнь постепенно приводит к инвалидности.
Причины болезни Паркинсона
Точная причина болезни Паркинсона остается неизвестной, но обнаружено несколько факторов, которые могут играть роль в ее возникновении:1. Генетические факторы.
Исследователи обнаружили несколько генетических мутаций, которые могут отвечать за развитие болезни Паркинсона. Эти мутации чрезвычайно редки, за исключением некоторых семей, где многие кровные родственники страдают этой болезнью.
2. Факторы окружающей среды.
Воздействие некоторых токсинов способствует возникновению болезни, но риск чрезвычайно мал.
Как видно, науке пока мало известно о природе болезни Паркинсона, необходимо провести множество исследований, чтобы установить ее причины.
Факторы риска болезни Паркинсона
1. Возраст.Молодые люди чрезвычайно редко страдают этой болезнью, хотя такая возможность не исключена. Болезни Паркинсона подвержены люди среднего и пожилого возраста, причем риск с возрастом увеличивается.
2. Наследственность.
Люди, у которых есть близкие родственники с болезнью Паркинсона, находятся в группе риска. Тем не менее, риск остается незначительным, если только человек не принадлежит к семье, в которой болезнь Паркинсона передается уже несколько поколений.
3. Пол.
Согласно наблюдениям, болезнью Паркинсона чаще страдают мужчины, чем женщины.
4. Токсины.
Постоянное воздействие ряда гербицидов и пестицидов незначительно повышает риск болезни Паркинсона.
Симптомы болезни Паркинсона
Симптомы болезни Паркинсона у разных людей могут сильно отличаться. Ранние признаки болезни могут быть незначительными, поэтому часто проходят незамеченными. Симптомы обычно проявляются на одной стороне тела.По некоторым причинам признаки болезни сильнее поражают одну сторону, даже после того, как они проявились повсеместно.
Основные симптомы болезни включают:
1. Тремор (дрожание).
Этот симптом обычно начинается с конечностей, чаще с рук и пальцев. Одной из особенностей тремора при болезни Паркинсона является дрожание конечности в покое (когда она расслаблена).
2. Брадикинезия (замедленные движения).
Со временем болезнь нарушает способность двигаться и делает движения медленными. Простые задачи могут становиться непосильными, занимают много времени.
3. Ригидность мышц.
Скованность мышц может ограничивать движения и причинять боль.
4. Нарушение осанки и равновесия.
Со временем больные могут стать сутулыми из-за неспособности поддерживать осанку. Также серьезно нарушается равновесие тела.
5. Потеря автоматических движений.
Больной теряет способность к таким привычным, повторяющимся движениям, как махание руками во время ходьбы, смех и даже моргание.
6. Изменение речи.
Больные могут говорить медленно или быстро, могут колебаться перед каждым словом, речь может становиться монотонной.
7. Изменение почерка.
Такие точные движения, как письмо, становятся затруднительными. В результате почерк может стать неразборчивым, неравномерным, ломаным.
Диагностика болезни Паркинсона
Точного анализа на болезнь Паркинсона не существует.Врач может поставить этот диагноз, основываясь на медицинской истории, симптомах болезни, данных неврологического осмотра.
Врач может назначить пациенту карбидопу-леводопу – наиболее эффективное лекарство против болезни Паркинсона. Существенное улучшение симптомов на фоне таких препаратов может подтвердить диагноз болезни Паркинсона. Дозы препарата должны быть значительными, чтобы дать улучшение, так как небольшие дозы в течение 1-2 дней не смогут дать надежный результат.
Лечение болезни Паркинсона
Нет способа полностью излечиться от болезни Паркинсона, но симптомы болезни можно легко контролировать.В некоторых тяжелых, запущенных случаях врач может порекомендовать хирургическое вмешательство – глубокую стимуляцию мозга. Также больному могут посоветовать изменить образ жизни, о чем пойдет речь дальше.
Лекарственные препараты для лечения болезни Паркинсона включают:
1. Карбидопа-леводопа (Наком).
Это комбинация природного дофамина и вещества, которое замедляет его разрушение. Это средство проникает в мозг, обеспечивая сильный эффект. Некоторые производители комбинируют леводопу с веществом бенсеразидом – одна из таких комбинаций называется Мадопар.
2. Агонисты дофамина: прамипексол (Мирапекс), ропинирол (Реквип).
Также применяется агонист дофамина короткого дейтсвия – апоморфин (Апокин). Эти вещества не превращаются в сам дофамин, но оказывают аналогичное действие в мозгу.
3. МАО Б ингибиторы: селегилин (Зелапар) и разагилин (Азилект).
Эти препараты предотвращают расщепление дофамина путем угнетения мозгового фермента моноаминооксидазы типа Б (МАО Б).
4. Ингибиторы катехол-О-метилтрансферазы (КОМТ).
К этой группе относится препарат энтакапон (Комтан). Эти лекарства способны несколько продлевать эффекты леводопы.
5. Антихолинергические препараты: бензтропин (Когентин) и тригексифенидил.
Эти препараты много лет использовали для прекращения тремора. Скромная эффективность антихолинергиков сопровождается множеством побочных эффектов.
6. Амантадин.
Это средство используется для контроля непроизвольных движений, вызванных карбидопой-леводопой. Также этот препарат могут применять самостоятельно для облегчения симптомов на ранней стадии болезни.
Для лечения болезни Паркинсона могут применяться многие другие средства, которые не одобрены официальной медициной, но оказались эффективными в ряде случаев:
1. Прием коэнзима Q10.
2. Лечебный массаж.
3. Иглоукалывание.
4. Техника Александера.
5. Тай Чи.
6. Йога.
7. Медитация.
8. Музыкальная терапия.
Советы для больных
1. Здоровое питание. Больным нужно есть пищу с большим содержанием клетчатки, чтобы избежать запоров. Нужно употреблять много жидкости. Будет полезна полноценная диета, богатая витаминами, протеинами и омега-3 жирными кислотами.
2. Двигаться аккуратно.
Больные должны следить за собой, особенно на прогулке. Не рекомендуется ходить быстро. При ходьбе стоит сперва опираться на пятку, чтобы обеспечить устойчивость. Пожилым людям нужно обеспечить все условия для безопасного передвижения, поскольку падения в этом возрасте чреваты тяжелыми переломами, которые надолго прикуют больного к постели.
3. Помощь в повседневных делах.
Людям, страдающим болезнью Паркинсона, необходима помощь и советы в повседневных делах. Этим могут заняться родственники. В США для этого существует специальный врач-инструктор, который обучает больных эффективному и безопасному выполнению повседневных дел.
Осложнения болезни Паркинсона
С годами при болезни Паркинсона могут развиться различные осложнения, которые по-разному поддаются лечению.Среди осложнений:
1. Проблемы с мышлением.
Деменция обычно развивается на поздней стадии болезни Паркинсона. Эти нарушения не очень хорошо поддаются лечению.
2. Депрессия и эмоциональные изменения.
Многие люди, страдающие болезнью Паркинсона, имеют депрессию. Лечение антидепрессантами может облегчить лечение основной болезни.
3. Бессонница.
Больные могут страдать разными проблемами со сном, включая частые пробуждения по ночам, трудное засыпание, внезапное засыпание в течение дня и др..
4. Проблемы с мочевым пузырем.
Потеря контроля над мочеиспусканием – одно из неприятных осложнений болезни Паркинсона.
5. Запор.
Нарушение моторики кишечника у больных приводит к хроническим запорам, особенно при сухом питании и малоподвижном образе жизни.
6. Сексуальная дисфункция.
Некоторые больные отмечают ухудшение либидо и сексуальных возможностей.
Профилактика болезни Паркинсона
Ввиду неизвестной причины болезни, надежная профилактика пока не разработана.Тем не менее, существуют данные, что кофеин при регулярном употреблении в течение многих лет может понижать риск возникновения болезни Паркинсона.
К сожалению, чай, кофе и кола пока остаются единственными известными средствами.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
medbe.ru
Симптомы Болезни Паркинсона, причины, признаки, фото и видео
Болезнь Паркинсона – это хроническое дегенеративное заболевание нервной системы, при котором человек теряет способность контролировать свои движения. Заболевание развивается относительно медленно, но имеет склонность к прогрессированию. Она является довольно распространенной проблемой – 4% населения пожилого возраста страдают от проявлений паркинсонизма.
В основе развития болезни лежат изменения, которые происходят в черной субстанции мозга. Клетки этой области отвечают за выработку химического вещества допамина. Оно обеспечивает передачу сигнала между нейронами черного вещества и полосатого тела в мозге. Нарушение этого механизма приводит к тому, что человек теряет способность координировать свои движения.
Причины
Причины возникновения болезни Паркинсона еще до конца не изучены. Ученые выдвигают множество теорий. Некоторые из них мы сейчас рассмотрим.
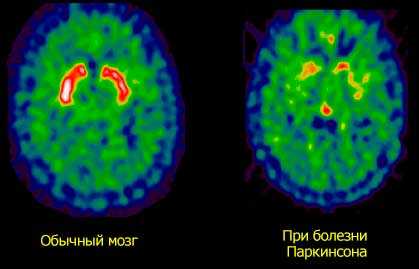
 Повреждение клеток черной субстанции свободными радикалами. Эти частицы при взаимодействии с молекулами мозга забирают на себя один электрон и вызывают их окисление.
Повреждение клеток черной субстанции свободными радикалами. Эти частицы при взаимодействии с молекулами мозга забирают на себя один электрон и вызывают их окисление.- Причиной может стать повреждение тканей мозга внешними токсинами при различных отравлениях. Внутренние токсины, которые образуются при нарушениях работы почек и печени, также вызывают признаки паркинсонизма.
- Наследственность также считается причиной, которая повышает риск возникновения заболевания. Например, у 20% больных есть родственники с признаками паркинсонизма.
- Наличие измененного гена. Ученые-генетики выявили несколько генов, наличие которых у человека вызывает возникновение паркинсонизма в молодом возрасте.
- Дефицит витамина D, который образуется в теле человека под влиянием солнечного света. С возрастом организм утрачивает эту способность и риск возникновения заболевания повышается. Витамин D защищает клетки мозга от действия токсинов и свободных радикалов. Поэтому в зрелом возрасте необходимо поступление этого вещества с продуктами питания (рыба, зерновые).
- Возникновение дефектных митохондрий в результате мутации. Они возникают в нейронах головного мозга и приводят к дегенерации этих клеток.
- Энцефалиты вирусной и бактериальной природы. Различные воспаления тканей мозга приводят к возникновению паркинсонизма.
- Атеросклероз и другие заболевания сосудов также считаются фактором риска.
- Черепно-мозговые травмы. Сотрясения мозга, особенно повторные могут вызвать нарушения в работе клеток черной субстанции.
Симптомы
Болезнь развивается постепенно. Большинство больных – это люди, перешагнувшие 50-летний рубеж. На начальных стадиях симптомы практически отсутствуют, и определить заболевание можно только в результате глубокого обследования. Постепенно болезнь прогрессирует, поражается все большее число клеток, и признаки становятся все более явными. Изменения приводят к инвалидизации человека и полному обездвиживанию. У тяжелобольных остаются работоспособными только 20% клеток черной субстанции.
Первые признаки болезни Паркинсона
 Слабость, упадок сил и общее недомогание
Слабость, упадок сил и общее недомогание- Походка становится шаткой, шаги короткими и неуверенными
- Речь становится гнусавой, больной забывает мысль, не доводит предложение до конца
- Изменяется почерк – буквы более мелкие и угловатые «дрожащие»
- Отмечаются резкие перепады настроения и периоды депрессии
- Мимика становится менее эмоциональной, лицо может приобрести вид маски
- Ригидность мышц – это значительно повышенный тонус мышц, которые у больного болезненно напряжены
- Тремор – быстрые ритмичные движения мышц. На первых порах у 70% больных тремор отмечается на одной руке. Со временем сокращения мышц распространяются на все конечности.
Ранняя диагностика и эффективное лечение на этом этапе помогут надолго сохранить качество жизни.
Основные признаки паркинсонизма
На последующих стадиях развития болезни появляются основные симптомы:
 Сильная ригидность. Все мышцы напряжены, отсутствует их согласованное действие и баланс взаимной активности, когда мышца сгибатель работает – мышца разгибатель расслабляется. Поэтому больной быстро утомляется, ощущает слабость.
Сильная ригидность. Все мышцы напряжены, отсутствует их согласованное действие и баланс взаимной активности, когда мышца сгибатель работает – мышца разгибатель расслабляется. Поэтому больной быстро утомляется, ощущает слабость.- Лицо не меняет выражения и имеет вид маски
- Руки и ноги постоянно находятся в полусогнутом состоянии. При попытке разогнуть руку больного наблюдается «феномен зубчатого колеса» — движение имеет прерывистый характер.
- Тремор конечностей – он имеет специфический характер. Движения пальцев напоминают пересчитывание монет или скатывание шарика. Дрожание может наблюдаться не только на руках, оно поражает стопы и нижнюю челюсть. Симптом может наблюдаться как при напряжении, так и в спокойном состоянии. Он исчезает во время сна
- Брадикинезия — резкая замедленность движений. Умывание, одевание или другие повседневные действия могут занимать несколько часов.
- Появляется сильная сутулость – «поза просителя»
- Боли во всех мышцах тела, вызванные постоянным сокращением и спазмом
- Полное исчезновение мимической активности
- Нарушения координации в пространстве, неустойчивость походки, частые падения
- Больному тяжело находится в одной позе
- Спазм мышц мочевого пузыря и кишечника приводит к потере контроля над процессом мочеиспускания (задержке или недержанию мочи) и запорам
- Возникает тяжелая хроническая депрессия и периоды оцепенения. Появляется пугливость и неуверенность в своих силах, боязнь общественных мероприятий, утрачивается мотивация. Сохраняется способность к здравым суждениям, но отмечаются нарушения памяти.
- Гнусавость голоса, монотонность и неразборчивость речи, повторение одних и тех же слов
- Изменения в работе кожных желез, вызванные нарушениями автономной нервной системы. Больные страдают от повышенной потливости. Также может отмечаться сухость кожи или наоборот – некоторые участки становятся жирными, появляется перхоть.
- Нарушения сна. При паркинсонизме затрудняются движения во время сна. Это приводит к нарушению его качества, ночным кошмарам и бессоннице. В результате днем больной ощущает сонливость.
Стоит отметить, что течение болезни у каждого человека индивидуально. Поэтому одни симптомы могут преобладать, а другие быть выражены слабо. Признаки заболевания поддаются медикаментозной терапии. В некоторых случаях эффективно бороться с болезнью помогает хирургическое вмешательство.
Фото и видео
На видео программа «Жить здорово!» с Еленой Малышевой
Фотографии известных людей, болеющих болезнью Паркинсона:

Итак, подведем итоги: болезнь Паркинсона серьезное заболевание, которое может значительно осложнить жизнь человека. Причины, приводящие к проявлению паркинсонизма, очень разнообразные. Среди них и наследственная склонность, и возрастные изменения, и влияние окружающей среды. Поэтому никто из нас от нее не застрахован. Основные симптомы – это дрожание, напряженность мышц и замедленность движений. При их появлении необходимо срочно обратится к неврологу. Помните, что только врач может подобрать лечение.
www.neuroplus.ru


 Повреждение клеток черной субстанции свободными радикалами. Эти частицы при взаимодействии с молекулами мозга забирают на себя один электрон и вызывают их окисление.
Повреждение клеток черной субстанции свободными радикалами. Эти частицы при взаимодействии с молекулами мозга забирают на себя один электрон и вызывают их окисление.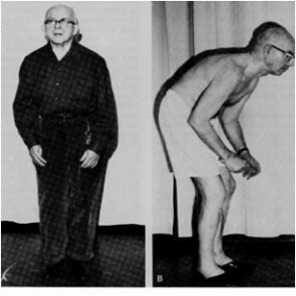 Слабость, упадок сил и общее недомогание
Слабость, упадок сил и общее недомогание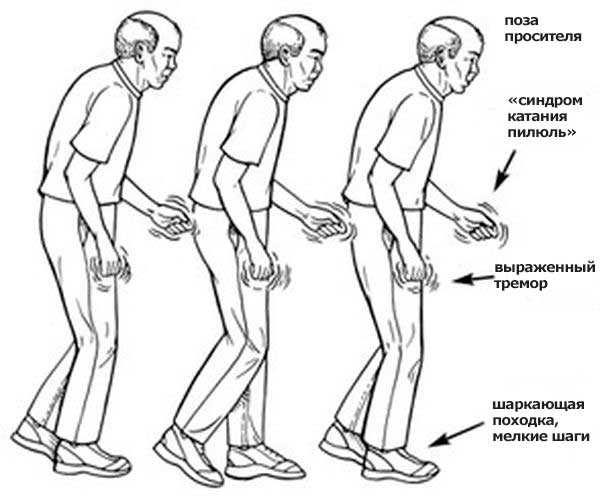 Сильная ригидность. Все мышцы напряжены, отсутствует их согласованное действие и баланс взаимной активности, когда мышца сгибатель работает – мышца разгибатель расслабляется. Поэтому больной быстро утомляется, ощущает слабость.
Сильная ригидность. Все мышцы напряжены, отсутствует их согласованное действие и баланс взаимной активности, когда мышца сгибатель работает – мышца разгибатель расслабляется. Поэтому больной быстро утомляется, ощущает слабость.