Простуда. Что важно знать о ней? — В подавляющем большинстве случаев простуда это вирусное инфекционное заболевание верхних дыхательных путей, которое приводит к воспалению слизистой оболочки, выстилающей эту часть дыхательных путей. — Статьи о здоровье
Обычными симптомами являются ринорея (насморк), чиханье, фарингит (воспаление горла).
Вирусная инфекция, которую мы называем «простудой», часто может лечиться без участия лекарств с помощью покоя, приема большого количества жидкости и некоторых безрецептурных препаратов для купирования отдельных симптомов. Пока не существует лекарственных препаратов, эффективных по отношению к возбудителям простудных заболеваний.
«Помогает» развитию простуды курение, в том числе в присутствии детей, так как оно парализует реснитчатые клетки (мерцательный эпителий), которые обеспечивают чистоту дыхательных путей. Простудные заболевания могут распространяться через руки, а не только через воздух. Для предотвращения распространения вирусов не касайтесь руками глаз, рта и носа, почаще мойте руки когда вы больны или находитесь в контакте с больным человеком.
Некоторые другие заболевания схожи по симптоматике с простудой, но требуют незамедлительного медицинского вмешательства и приема специальных лекарств. Если у вас сильный жар (температура выше 38,0 оС), сопровождаемый ознобом и кашель с отхаркиванием густой слизи, или если кашель и глубокое дыхание вызывают острую боль в груди, то возможно, что у вас пневмония. Следует срочно обратиться к врачу для установления диагноза и начала соответствующего лечения.
Самый безопасный, самый лучший и самый дешевый способ лечения простуды — это вообще почти ничего не делать и предоставить заболеванию пройти самостоятельно. При необходимости принимайте препараты для купирования отдельных симптомов.
Как лечить простуду
Немедикаментозная терапия
Лучший способ лечить простуду без помощи лекарственных препаратов — это обильное питье, по крайней мере, от 8 до 10 стаканов безалкогольных напитков (желательно теплых или горячих), покой и отказ от курения.
При ринорее (если из носа течет ручьем) не надо использовать лекарства, а лучше потерпеть, так как при ринорее происходит дренаж слизи, изгоняющей инфекцию из организма, поэтому не следует принимать никакие препараты. Однако, если ринорея длится более недели, то обратитесь к врачу.
По этой же причине не надо лечить продуктивный кашель (когда при кашле что-то выводится наружу).
Если симптомы не удается купировать с помощью указанных мер, и эти симптомы мешают нормальной жизнедеятельности, то рекомендуются следующие наиболее безопасные и эффективные средства.
Если ваш нос заложен, особенно, если вы не можете дышать свободно, то используйте капли или спрей для носа, содержащие гидрохлорид оксиметазолина (например, АФРИН), гидрохлорид ксилометазолина (например, НАЗАЛЬНЫЙ СПРЕЙ ОТРИВИН) или гидрохлорид фенилэфрина (например, капли или спрей для носа НЕО-СИНЕФРИН). Но не пользуйтесь ими более трех дней.
Но не пользуйтесь ими более трех дней.
При «застое в носу» не стоит использовать какие-либо противозастойные средства, принимаемые перорально (таблетки, сиропы). Эти лекарства могут повысить частоту сердечных сокращений и артериальное давление. Кроме того, они действуют возбуждающе и ухудшают поцесс засыпания. При использовании спрея или капель для носа в течение 1 — 3 дней (не более) в ваш организм попадает в 25 раз меньше препарата и притом попадает в нос, то есть туда, где он нужен, а не распределяется по всему организму как это имеет место при пероральном приеме лекарства.
При жаре, головных болях и болях в теле применяйте, если необходимо, аспирин или парацетамол (у детей предпочтительнее парацетамол).
Кашель — необходимое зло
Легкие постоянно самоочищаются для обеспечения эффективного дыхания. В норме слизь выстилает стенки легких и защищает их от инородных частиц (дым, пыль, вирусы). Реснички мерцательного эпителия выталкивают слизь с прилипшими частицами из легких. Кашель же способствует более быстрому удалению нежелательных субстанций из легких.
Кашель же способствует более быстрому удалению нежелательных субстанций из легких.
Кашель приносит пользу пока удаляет нежелательные субстанции, например, мокроту (слизь) из дыхательных путей и легких. Такой кашель называется продуктивным и часто возникает при простуде, бронхите и пневмонии. С другой стороны, сухой, отрывистый (непродуктивный) кашель может быть раздражающим и препятствовать сну. Кашель может быть также одним из сипмптомов хронического заболевания как, например, астма или может вызываться сигаретным дымом.
Продуктивный кашель — это частью процесса выздоровления от простуды и гриппа. Необходимо сделать все возможное, чтобы удалить нежелательный материал из легких путем «высвобождения» мокроты. Это и является целью отхаркивающего средства, которое разжижает выделения настолько, что они легче удалятются при кашле (отхаркивании). Лучшим отхаркивающим средством является вода, особенно в теплых жидкостях, например, суп, который разжижает мокроту и способствует увлажнению дыхательных путей.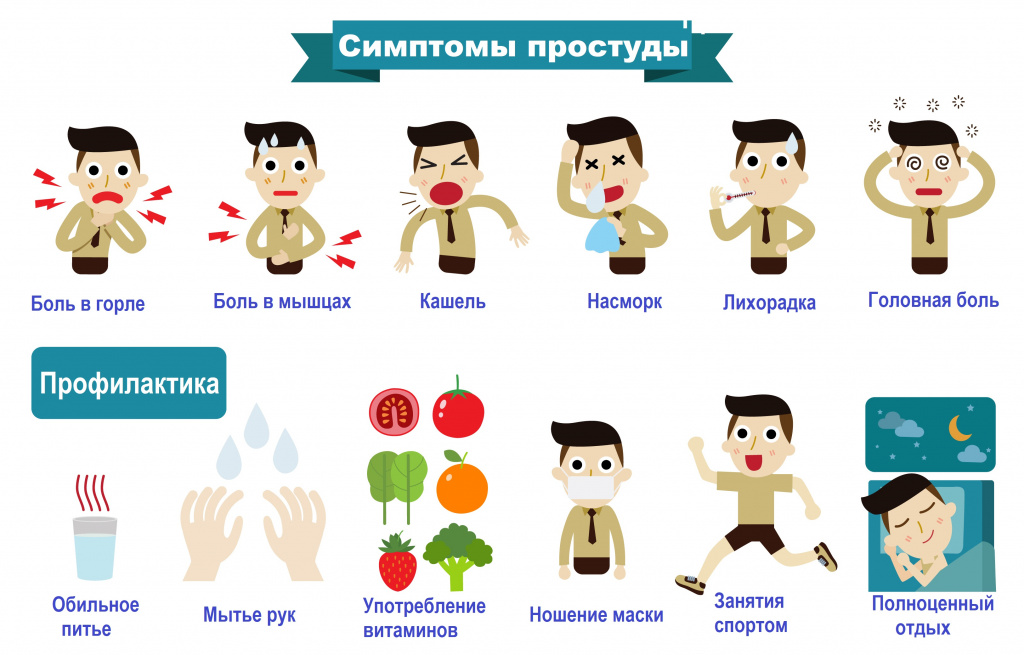 Влажная среда также способствует этому. Следует пить много жидкости и по возможности увлажнить воздух в доме с помощью увлажнителя или испарением воды с помощью испарителя. Зимой можно просто положить на радиатор поддон с водой. Врачи старой школы рекомендуют, с этой же целью, применять ферменты (мезим, панзинорм, фестал) из -за содержащегося в них пепсина. Даже если это чем либо неверно с современной научной точки зрения, относительно кашля, то прием ферментов при простуде все равно полезен, так как ускоряет восстановление организма, а точнее поджелудочной железы, которая страдает при любой простуде (так называемый реактивный панкреатит).
Влажная среда также способствует этому. Следует пить много жидкости и по возможности увлажнить воздух в доме с помощью увлажнителя или испарением воды с помощью испарителя. Зимой можно просто положить на радиатор поддон с водой. Врачи старой школы рекомендуют, с этой же целью, применять ферменты (мезим, панзинорм, фестал) из -за содержащегося в них пепсина. Даже если это чем либо неверно с современной научной точки зрения, относительно кашля, то прием ферментов при простуде все равно полезен, так как ускоряет восстановление организма, а точнее поджелудочной железы, которая страдает при любой простуде (так называемый реактивный панкреатит).
Непродуктивный кашель, сухой кашель, не выводящий мокроту, может лечиться с помощью противокашлевых лекарственных препаратов. При кашле, который мешает вашему нормальному сну или сильно ослабляет организм, также можно воспользоваться одним из этих средств. Следует пользоваться однокомпонентыми противокашлевыми препаратами. При лечении кашля рекомендуются также покой и большое количество жидкостей.
Кодеин, присутствующий в составе многих назначаемых врачами противокашлевых препаратов, не рекомендуется принимать при кашле. Кодеин вызывает привыкание и может способствовать появлению запора.
При кашле, если мокрота (слизь) становится зеленоватой, желтой или приобретает дурной запах, если кашель сопровождается сильным жаром, длящимся несколько дней, или, если кашель или глубокое дыхание вызывает острую боль в груди, или развивается одышка — необходима консультация с врачом. Любой из данных симптомов может указывать на пневмонию. При кашле с кровью необходимо срочно обратиться к врачу.
Жар, головная боль и мышечные боли Обычная простуда иногда сопровождается жаром, головной болью и мышечной болью. Эти симптомы лучше всего купировать без приема лекарственых препаратов, с помощью покоя и потребления жидкости или же с помощью аспирина, или парацетамола.
Не рекомендуется давать аспирин от жара больному моложе 40 лет: у него может оказаться грипп, а не простуда. Люди, принимающие аспирин при гриппе (или ветрянке), подвергаются повышенному риску развития синдрома Рейе.
Обратитесь к врачу, если температура тела поднимается выше 39,4 оС, или, если жар с температурой выше 38 оС длится более четырех дней. В этих случаях у больного, по всй видимости, не простудное заболевание.
Обращайтесь за медицинской помощью в следующих случаях:
- Жар с температурой выше 38,3 оС, сопровождающийся ознобом и кашлем с отхаркиванием густой слизи (особенно, зеленоватого цвета или с дурным запахом)
- Острая боль в груди при глубоком вдохе
- Симптомы, напоминающие простудные, которые не улучшаются в течение семи дней
- Жар с температурой выше 39,4
- Кровохаркание
- Боль в горле с одним из следующих признаков:
- Гной (желтовато-белые пятна) на миндалинах или в горле
- Жар с температурой выше 38,3 0С
- Увеличенные или болезненные на ощупь лимфоузлы на передней части шеи
- Контакт с больным, у которого отмечен документированный случай ангины или дифтерии
- Сыпь, которая появляется в процессе фарингита или после него
- Наличие в анамнезе ревматической лихорадки, ревматизма сердечно-сосудистой системы, заболевания почек, хронического легочного заболевания как, например, эмфизема или хронический бронхит.

Отчего бывает «затяжной» кашель
Иногда вышеизложенные рецепты «дают сбой» — кашель, недомогание продолжается через 2 и более недели от начала ОРЗ (простуды). Если такое случается — надо делать анализы и вызывать врача.
В подавляющем большинстве случаев это «нападение» новой инфекции на ослабленный простудой организм. Эти инфекции зовут по разному и борются с ними по разному. Чаще всего «нападает» микоплазма, на втором месте стоят случаи «агрессии» пневмоцисты. Иногда микоплазма и пневмоциста объединяются и доводят пациента до постоянной температуры 37–38 градусов, сильной потливости, плохого сна (кашель не дает уснуть, будит), слабости (астении).
Реже затяжной кашель вызывается грибами (кандида) или хламидиями (чаще легочными). Еще одной причиной такого кашля может стать туберкулез. У грудных детей подобные явления могут возникнуть из-за цитомегаловируса.
Любая из этих инфекций, в случае неправильной диагностики и лечения может сильно ухудшить качество жизни. Чаще всего возникает бронхит, но может развиться и воспаление легких. В США 40% бронхитов у детей — микоплазменные. Основной настораживающий симптом — длительно (более 2 недель) не проходящий кашель. Иногда микоплазма, пневмоциста, хламидии и цитомегаловирус «пристают» к детям с бронхиальной астмой, астматическим бронхитом — приступы становятся чаще. После диагностики и лечения этих инфекций, дети надолго забывают о бронхиальной астме.
Чаще всего возникает бронхит, но может развиться и воспаление легких. В США 40% бронхитов у детей — микоплазменные. Основной настораживающий симптом — длительно (более 2 недель) не проходящий кашель. Иногда микоплазма, пневмоциста, хламидии и цитомегаловирус «пристают» к детям с бронхиальной астмой, астматическим бронхитом — приступы становятся чаще. После диагностики и лечения этих инфекций, дети надолго забывают о бронхиальной астме.
Устойчивость этих микроорганизмов во внешней среде невелика — они быстро гибнут, поэтому основной способ заражения — тесный бытовой контакт. Люди могут заразиться микоплазмозом или пневмоцистозом (реже хламидиозом) в любом «тесном» коллективе — на работе, в институте, в детском саду, в школе, во дворе, в постоянных гостях, от постоянно подкашливающих близких.
«Кандидозный» кашель возникает обычно, как последствие неумеренного или неправильного приема антибактериальных препаратов, таких как бисептол, бактрим, септрим, ампициллин, ампиокс и др.
При современной экономической и, следовательно, социальной обстановке туберкулез, как «болезнь бедных», может застигнуть Вас и в общественном транспорте, и в магазине, и на вокзале. Успокаивает только то, что хотя «заразных» людей и много, но заразиться при непродолжительном контакте довольно трудно. Диагностику туберкулеза лучше начинать у поликлинического фтизиатра или в тубдиспансере по месту жительства. В сложных случаях, или при нежелании идти в диспансер, можно воспользоваться возможностями платной диагностики — определения бактерий методом ПЦР или выявления уровня антител к микобактерии туберкулеза.
Диагностика микоплазмоза, пневмоцистоза, хламидиоза, кандидоза и цитомегаловируса достаточно сложна — признаков, характерных только для «одного» заболевания нет, а сами микробы настолько малы, что их невозможно обнаружить при обычной микроскопии. Микоплазмоз, пневмоцистоз, хламидиоз, кандидоз и цитомегаловирусная инфекция (ЦМВи) обнаруживаются либо при мазках, исследуемых методами ДНК-диагностики, например полимеразно-цепной реакцией (ПЦР), или методом иммунофлуоресценции (который, менее надежен), либо по исследованию крови из вены на наличие антител к этим возбудителям.
«Домашних» средств от этих заболеваний нет, но современные антибактериальные препараты высокоэффективны — излечиваемость достигает 95%.
Меры профилактики. Без изучения иммунного статуса в холодное время года можно пропить 2–3 курса растительных адаптогенов – жень-шеня, элеутерококка. Препараты принимаются утром и днем, а вечером для снятия дневного напряжения и улучшения сна, нужны успокаивающие отвары трав – валерьянка, пустырник.
Чтобы не заболеть во время эпидемии вирусных заболеваний, кроме витаминов и адаптогенов хорошо принимать гомеопатические лекарственные средства Грипхель, Антигриппин, Инфлюцид. Прививка против гриппа, которая делается каждый год, защитит Вас от этого заболевания. Вакцинацию противогриппозной вакциной нужно делать до начала эпидемии гриппа, чтобы иммунитет успел выработаться. Делать прививку от гриппа в разгар эпидемии, или когда человек уже заболел не имеет смысла, так как прививка не защитит от заболевания.
Для людей, которые часто болеют отитами, ангинами, бронхитами, существуют препараты, защищающие от стафилококков, стрептококков, гемофильной палочки, клебсиеллы. Это Рибомунил, Бронхомунал. Подбор схемы профилактики лучше доверить врачу.
Это Рибомунил, Бронхомунал. Подбор схемы профилактики лучше доверить врачу.
Если в семье кто-то заболел, остальным надо принимать профилактические меры. Хорошо бы разложить в квартире мелко нарезанный или давленный чеснок на блюдечках. Можно его положить и в предварительно ошпаренный заварочный чайник и подышать через носик. Попить «Тонзилгон» или «Антисептин».
Ингаляции противовоспалительных трав — зверобоя, шалфея, эвкалипта или ингаляции прополиса,— то же могут увеличить защитные силы организма. В качестве ингалятора можно использовать обычный заварной чайник — заваривать траву кипятком и вдыхать через носик. Можно использовать готовые препараты — масла, растворы и настойки — эвкалипта, прополиса, пихтового масла, «Эвкабал», «Доктор МОМ», «Бронхикум». Самый удобный ингалятор — российский ультразвуковой «Муссон».
В качестве профилактики ослабления иммунитета можно использовать поливитаминные препараты (Муль-Титабс, Юникап, Центрум и другие). Хорошим общеукрепляющим действием обладают дрожжевые препараты (дрожжевой экстракт «Фаворит», пангамин и др. ). Поливитаминные и дрожжевые препараты особенно нужны осенью и весной, когда происходит естественное ослабление иммунитета.
). Поливитаминные и дрожжевые препараты особенно нужны осенью и весной, когда происходит естественное ослабление иммунитета.
www.lormed.ru
Частые ОРВИ у ребёнка. Как быть
По статистике за первый год посещения детского сада дети могут переносить до 10–15 эпизодов ОРВИ, за второй год — 5–7, в последующие годы — 3–5 эпизодов1. Что это — норма или так называемый «часто болеющий ребёнок»?
Почему дети болеют чаще взрослых?
Как известно, при встрече с любым патогенным микробом — бактерией, вирусом и т.д. — организм начинает с ним бороться: распознаёт вредоносный микроорганизм, «разбирает его на части» и вырабатывает к самым опасным фрагментам так называемые антитела. Последние нужны для того, чтобы в дальнейшем иммунная система уничтожала все микроорганизмы, «помеченные» этими антителами.
Антитела сохраняются в организме человека на всю жизнь, именно поэтому, переболев один раз ветрянкой или скарлатиной, человек не может заболеть ими повторно. При ОРВИ иммунитет работает сходным образом, встречаясь, однако, с одной большой сложностью.
При ОРВИ иммунитет работает сходным образом, встречаясь, однако, с одной большой сложностью.
Дело в том, что количество вирусов, способных вызывать ОРВИ, превышает несколько сотен. И хотя антитела могут действовать «перекрёстно», защищая в дальнейшем сразу от нескольких десятков разновидностей вирусов, всё равно список вирусов очень большой. Вывод прост: ребёнок должен переболеть несколько раз, чтобы «наработать» антитела, то есть иммунитет.
Не менее важно, что некоторые респираторные вирусы раз в несколько лет меняют свою структуру, становясь новым, незнакомым для иммунной системы болезнетворным микробом — по этой причине, например, почти все мы болеем гриппом много раз в течение жизни.
Часто болеющие дети — кто они?
Дети часто болеют, когда начинают ходить в детские сады: их иммунная система встречается с огромным количеством болезнетворных вирусов и, после того как организм переболеет вирусной инфекцией, вырабатывает к ней иммунитет. Такое «накопление иммунитета» может продолжаться несколько лет и на самом деле служит признаком силы иммунной системы — свидетельством того, что она работает.
Однако, к сожалению, у некоторых детей иммунитет «накапливается» плохо — и к ним ОРВИ буквально «прилипает». Речь идёт о «часто болеющих детях» (ЧБД).
Согласно данным Союза педиатров России, чтобы получить статус «часто болеющего», ребёнок должен перенести определённое количество эпизодов ОРИ в течение года:
- для детей от 0 до года — четыре и более;
- в возрасте 1−3 года — шесть и более;
- для детей 4−5 лет — пять и более;
- старше 5 лет — четыре и более2.
Если по этим критериям ребёнка можно отнести к группе часто болеющих, чрезвычайно важно обратиться к хорошему педиатру.
Как проявляется ОРВИ?
Для любой острой респираторной вирусной инфекции характерны такие симптомы как: острое начало заболевания, повышение температуры тела (37−39°С и выше), признаки интоксикации, которые развиваются в первые 3 дня заболевания (головная боль, снижение аппетита, слабость, малоподвижность и т.д.).
Вечные спутники болезней — заложенность и выделения из носа, а также воспалительные заболевания горла и миндалин (фарингит, тонзиллит), которые проявляются осиплостью голоса, кашлем, сухим или с мокротой3. Именно в фарингите и тонзиллите кроется основная опасность вторичного присоединения бактериальной инфекции. Кроме того, иногда эти заболевания вызваны чрезвычайно опасной бактерией — стрептококком, вызывающим ангину и дающим очень серьёзные осложнения на почки, сердце и суставы вплоть до формирования инвалидности.
Именно в фарингите и тонзиллите кроется основная опасность вторичного присоединения бактериальной инфекции. Кроме того, иногда эти заболевания вызваны чрезвычайно опасной бактерией — стрептококком, вызывающим ангину и дающим очень серьёзные осложнения на почки, сердце и суставы вплоть до формирования инвалидности.
По клинической картине заболевания врач может предположить, почему у ребёнка болит горло. В пользу вирусной природы говорят постепенное начало, кашель, насморк, иногда — конъюнктивит и диарея. Если же заболевание началось резко, термометр сразу показал выше 38,8°С, а на миндалинах появились налёты, то, скорее всего, это бактерии, притом с большой долей вероятности, — тот самый опасный стрептококк. Чтобы исключить столь тревожную инфекцию, можно сделать экспресс-анализ со специальными тест-полосками.
Почему антибиотики — не лучшее решение для лечения ОРВИ?
К сожалению, по итогам социологических опросов, около 50% россиян ошибочно думают, что для лечения ОРЗ и гриппа нужно принимать антибиотики. Это в корне неверно, потому что такие заболевания вызваны вирусами, а антибиотики эффективны только против бактерий.
Это в корне неверно, потому что такие заболевания вызваны вирусами, а антибиотики эффективны только против бактерий.
Вот почему назначение антибиотиков при ОРВИ детям возможно только в том случае, если возникли бактериальные осложнения — например, если после острого вирусного ринита у ребёнка появилась вторая волна температуры и проявления гайморита (жёлто-зелёные обильные выделения из носа, головные боли и другие симптомы), который носит бактериальный характер.
В случае бактериальной инфекции, в том числе стрептококковой ангины, без антибиотиков не обойтись, тогда как их назначение без показаний вредно: оно существенно ослабляет иммунитет и серьезно меняет баланс кишечной микрофлоры, которая крайне важна для человека (например, известно, что дети с дисбактериозом кишечника в гораздо больше подвержены таким заболеваниям, как бронхиальная астма и атипический дерматит).
Как лечить правильно?
Чтобы не допустить бактериальных осложнений (а именно они всегда приводят к затяжному течению «простуды»), чрезвычайно важно начать лечение своевременно, ещё при первых проявлениях инфекции — слабости, першении в горле, головной боли. При этом нужно понимать, что высокая температура — защитная реакция организма: в таких «горячих» условиях вирусу приходится очень нелегко. Именно поэтому «сбивать» температуру стоит только в том случае, если она превысила 38,5°С — при более высоких значениях начинает страдать головной мозг (вплоть до фебрильных судорог).
При этом нужно понимать, что высокая температура — защитная реакция организма: в таких «горячих» условиях вирусу приходится очень нелегко. Именно поэтому «сбивать» температуру стоит только в том случае, если она превысила 38,5°С — при более высоких значениях начинает страдать головной мозг (вплоть до фебрильных судорог).
Кроме того, ребёнку нужно много пить, для предотвращения сухости слизистых оболочек, разжижения мокроты и выведения всех токсинов, циркулирующих в крови, с потом и мочой (ребёнок должен «много пить и много пИсать»). Поливитамины также помогут иммунной системе активно бороться с инфекцией.
Как проводить профилактику ОРВИ?
Умные родители должны профилактировать ОРВИ у своего ребёнка. Мероприятий много, однако есть ряд действительно простых советов. Ребёнок должен хорошо и разнообразно питаться, иметь достаточный по продолжительности сон. Отлично помогает закаливание организма: ещё с лета можно начать обливать ножки ребёнка холодной водой, сначала захватывая стопы, потом коленки, потом, постепенно поднимаясь выше, можно к осени довести до обливания всего тела. В период эпидемии могут помочь поливитамины, а также специальные профилактические средства.
В период эпидемии могут помочь поливитамины, а также специальные профилактические средства.
Литература
- Позднякова М.Г., Ерофеева М.К., Максакова В.Л. Неспецифическая профилактика гриппа и других острых респираторных вирусных заболеваний // Русский медицинский журнал. 2011. № 2. С. 84–89.
- Часто болеющие дети: профилактика и лечение // Союз педиатров России. М., 2004 (54). С. 27
- Вавилова В.П., Вавилов А.М., Черкаева А.Х. Возможности современной терапии острых респираторных вирусных инфекций у детей. Педиатрия. 2015. № 03. С. 62-67
Редакция благодарит специалистов компании «Бионорика СЕ» за помощь в подготовке материала.
Частые простуды и смена климата
проф. О.В.Стратиева
Одна моя знакомая московская семья имеет ребёнка пяти лет, который болеет круглый год – насморки, ОРЗ, бронхит, пневмония, аллергия. С целью оздоровить любимое чадо, среди зимы родители на 5-7 дней вывозили сына в Египет Марокко, Малазию. Из каждой экзотической страны они «привозили» или энтеровирусную инфекцию, или обострение хронического аденоидита, или пневмонию Поездки заканчивались долгим лечением у лор-врача и педиатра.
Из каждой экзотической страны они «привозили» или энтеровирусную инфекцию, или обострение хронического аденоидита, или пневмонию Поездки заканчивались долгим лечением у лор-врача и педиатра.
Купили дом в Черногории, и летом ребенка отправили на Адриатическое море. Не прошло и десяти дней, как вновь начались московские проблемы: насморк, температура, слабость. После 4-х дней самолечения начался отёк правого глаза. Мальчика осмотрел окулист, назначил капли, но через два дня отёк усилился, насморк перешёл в гнойный, родители обратились к лор-врачу.
Опытный врач высшей квалификации — магистр отоларингологии Д-р Л. Денисова установила, что отёк глаза — это осложнение хронического синусита. Срочно была сделана рентгенограмма, пункция гайморовой пазухи, при которой удалили большое количество гноя. После микробиологического исследования микрофлоры пазух носа, назначили соответствующие антибиотики. Отёк глаза быстро уменьшился.
После того как симптомы стихли, отоларинголог провела эндоскопию лор-органов и выявила хронический риносинусит, аденоиды до 2-3 степени, хронический аденоидит, гипертрофию нёбных миндалин 2 степени. Оториноларинголог рекомендовал операцию — удалить аденоиды и провести иммунологическое исследование крови не только ребенку, но и родителям. В итоге у всех членов семьи установили снижение иммунного статуса на фоне хронического носительства пневмококка, герпеса и хламидий. Потребовалось лечение всей семьи.
Оториноларинголог рекомендовал операцию — удалить аденоиды и провести иммунологическое исследование крови не только ребенку, но и родителям. В итоге у всех членов семьи установили снижение иммунного статуса на фоне хронического носительства пневмококка, герпеса и хламидий. Потребовалось лечение всей семьи.
Резкая смена климата — стресс для иммунной системы. ЛОР-органы являются индикаторами состояния всего организма. На фоне сниженного иммунитета часто имеется хроническое носительство хламидий, вируса герпеса, простейших. Заражение происходит воздушно-капельным путём, и чаще передаётся в бытовых условиях всем членам семьи. Носительство инфекций годами может протекать бессимптомно или сопровождаться частыми насморками, кашлем, маскируясь под банальное ОРЗ .Как правило лечение назначается однотипное: аспирин, анальгин, ингалипт, антибиотик. Обычно, видимые симптомы проходят за 2 недели. Но болезнь загоняется вовнутрь. Долго сохраняется подкашливание и слабость.
Совет первый, необходимо избегать кратких 7-10 дневных «вылазок» в тёплую экзотику, так как период акклиматизации длится в среднем 7 дней. И период отдыха у вас уйдёт на то, чтобы организм справился со стрессом. А потом, возвратившись в суровую Россию, опять 7-10 дней работы организму на перестройку, что чаще заканчивается не оздоровлением, а обострением хронического заболевания. Выезжать в другой климатический пояс мы советуем на срок не менее 21 дня.
И период отдыха у вас уйдёт на то, чтобы организм справился со стрессом. А потом, возвратившись в суровую Россию, опять 7-10 дней работы организму на перестройку, что чаще заканчивается не оздоровлением, а обострением хронического заболевания. Выезжать в другой климатический пояс мы советуем на срок не менее 21 дня.
Совет второй, когда вы выезжаете в чужую страну с часто болеющим ребенком, его необходимо проконсультировать и получить рекомендации у квалифицированных специалистов — оториноларинголога, педиатра и иммунолога (аллерголога).
Грипп у детей
Грипп и прочие ОРВИ относятся к самым распространенным инфекционным болезням у детей. Количество возможных возбудителей этих заболеваний насчитывает множество видов разнообразных вирусов.
АРБИДОЛ® от простуды и гриппа у детей
Препарат АРБИДОЛ® с успехом зарекомендовал себя как лечебное и профилактическое средство от гриппа и других ОРВИ для применения у детей с 2 лет. В клинических исследованиях было доказано, что профилактический прием АРБИДОЛа до 4 раз¹ снижает заболеваемость среди детей в период эпидемии гриппа.
В клинических исследованиях было доказано, что профилактический прием АРБИДОЛа до 4 раз¹ снижает заболеваемость среди детей в период эпидемии гриппа.
У заболевших детей своевременный прием препАрата АРБИДОЛ® приводит к сокращению сроков болезни², а также снижает риск развития опасных осложнений респираторных инфекций.
Это обусловлено способностью препарата АРБИДОЛ® оказывать прямое противовирусное действие и подавлять вирусы гриппа типа А и В, а также другие вирусы – возбудители ОРВИ. Доказанная эффективность и благоприятный профиль безопасности препарата АРБИДОЛ® позволяют использовать его как для лечения, так и для профилактики гриппа и ОРВИ у детей с 2-х лет.
Помимо прямого воздействия на вирусную репродукцию, действие АРБИДОЛ® также обусловливается его дополнительной иммуномодулирующей активностью, а именно способностью индуцировать синтез интерферона и стимулировать фагоцитоз.
Как защитить малыша от вирусов:
В рамках профилактики гриппа у детей в первую очередь необходимо обеспечить достаточное и разнообразное питание. В ежедневном рационе ребенка должны присутствовать богатые кальцием и лактобактериями молочные и кисломолочные продукты, клетчатка, овощи, фрукты, зелень, мясо нежирных сортов и крупы.
Регулярная влажная уборка и проветривание помещения, обеспечивающие здоровую воздушную среду в доме, также способствуют профилактике развития ОРВИ у детей.
Одним из наиболее эффективных способов укрепления иммунитета ребенка является закаливание. Однако это оздоровительное средство, использующееся с профилактической целью, имеет смысл только в том случае, если проводится по согласованию с врачом систематически, постепенно, последовательно и с учетом индивидуальных особенностей организма ребенка.
Профилактика ОРВИ у детей предусматривает регулярный прием специальных витаминно-минеральных комплексов для детей, включающих в себя оптимальные дозы необходимых витаминов и минералов.
Один из самых популярных видов профилактики ОРВИ у детей – это вакцинация. Вакцина помогает уберечь ребенка от определенного типа вируса гриппа, но перед многими другими возбудителями ОРВИ малыш по-прежнему останется не защищенным. В этом случае, чтобы уберечь его, особенно в период подъёма заболеваемости (эпидемий), врачи рекомендуют принимать для профилактики гриппа и ОРВИ лекарственные средства, способные помочь справиться незрелой иммунной системе ребенка с вторгшимся в организм возбудителем.
Не менее важное значение играет также контроль психологического состояния здоровья ребенка: зачастую нервное переутомление становится причиной резкого ослабления иммунитета и снижения сопротивляемости организма простуде.
Большое значение при профилактике ОРВИ у детей придается ежедневным прогулкам на свежем воздухе, активным играм на природе, купанию в водоемах и постоянной поддержке физического и интеллектуального развития.
Главная причина того, что дети болеют чаще и тяжелее, чем взрослые – это не до конца сформированная иммунная система ребенка.
Сегодня профилактика простуды у детей является одной из важных задач родителей и педиатров. Чтобы защитить малыша от острых респираторных инфекций, необходимо уделять пристальное внимание всем сферам жизни ребенка.
Схемы приема и дозы при гриппе и ОРВИ
Суспензия, 25 мг/5 мл, 2-6 лет- Лечение — 10 мл x 4 раза в сутки, 5 дней
- Постконтактная профилактика — 10 мл x 1 раза в сутки, 10–14 дней
- Сезонная профилактика — 10 мл x 2 раза в неделю, 3 недель
- Лечение — 100 мг x 4 раза в сутки, 5 дней
- Постконтактная профилактика — 100 мг x 1 раза в сутки, 10–14 дней
- Сезонная профилактика — 100 мг x 2 раза в неделю, 3 недель
- Лечение — 50 мг x 4 раза в сутки, 5 дней
- Постконтактная профилактика — 50 мг x 1 раза в сутки, 10–14 дней
- Сезонная профилактика — 50 мг x 2 раза в неделю, 3 недель
- Лечение — 200 мг x 4 раза в сутки, 5 дней
- Постконтактная профилактика — 200 мг x 1 раза в сутки, 10–14 дней
- Сезонная профилактика — 200 мг x 2 раза в неделю, 3 недель
Влияние психологического настроя на течение заболеваний
27. 12.2019
Просмотров: 22360
12.2019
Просмотров: 22360
Многие медики и психологи убеждены, что обычных «телесных» болезней практически не бывает – у всех наших болезней всегда есть 2 причины: физиологическая и психологическая.
Действительно, организм человека — это единство души и тела. И любая болезнь — проблема всей личности человека, состоящей не только из тела, но и из разума, чувств и эмоций.
Врачам хорошо известно, что эффективность медицинского лечения во многом зависит от веры больного в выздоровление и от доверия к лечащим врачам. Оптимистическое отношение к жизни и позитивный внутренний настрой порой эффективней лекарств способствуют выздоровлению.
И напротив, плохое физическое самочувствие напрямую влияет на наше настроение, мысли и поведение. Телесное, на самом деле, неотделимо от психического. Иногда тело выражает происходящие в нем физиологические процессы на языке чувств: страха, отчаяния, печали, радости.
А иногда наши эмоции, мысли, переживания дают о себе знать на «языке тела»: человек краснеет, дрожит, у него «подкашиваются» ноги, текут слёзы из глаз или «ломит» спину.
Есть целый класс заболеваний, где психологические причины имеют особый вес и решающее значение. Для обозначения таких болезней медики совместно с психологами придумали специальный термин – психосоматика, или психосоматические заболевания.
Психосоматические заболевания – это заболевания, в возникновении и протекании которых, решающую роль играют психологические причины: стрессы, негативные мысли и эмоции, внутренние конфликты, а также другие психологические факторы.
По данным ВООЗ, из всех пациентов, обращающихся к врачам, процент психосоматических больных составляет от 38% до 42%. То есть психосоматика – почти у половины!
Если разобраться, даже банальные простуда или грипп, которым мы часто болеем, в качестве одной из причин тоже могут иметь психологический компонент. Если мы их подхватили – значит наша иммунная система не справилась, хотя по идее должна была.
А не справилась она, по всей видимости, из-за того, что была ослаблена. Её ослабленность напрямую связана с общим состоянием организма, которое, в свою очередь, сильно зависит от нашего текущего психологического и эмоционального состояния.
Думаю, никто не будет спорить, что человек, который находится в прекрасном расположении духа, на «душевном подъёме», существенно снижает вероятность «подхватить» простуду. А если всё-таки и заболевает, то болеет легче и выздоравливает быстрее.
Поэтому психологически благополучные люди также как и все болеют простудой, просто делают это реже и «безболезненнее».
Как и почему возникают психосоматические заболевания? Каким же образом наши «нематериальные» переживания, мысли и эмоции превращаются в «материальные» соматические заболевания? Попробуем ответить на этот вопрос, обозначив и раскрыв основные психологические причины соматических болезней.
Причина № 1. Хронический стресс и эмоциональное напряжение.
Стресс действительно можно назвать «причиной болезней №1» в современном мире. Если присмотреться жизнь современного человека, особенно если он живёт в большом городе, просто состоит из одного сплошного стресса.
Ссоры с родными-близкими, конфликты с окружающими, «выволочки» от начальства, добирание на работу в час пик, хроническая нехватка времени, постоянная суета, информационные перегрузки – эти и многие другие стрессогенные факторы стали нашими постоянными спутниками.
Надо понимать, что в самом стрессе ничего плохого нет. Это просто определённое физиологическое состояние – состояние мобилизации, «повышенной боеготовности» психики и организма в ответ на неблагоприятные условия.
Но стресс задумывался природой как аварийный режим для экстренных случаев. Проблема же современного человека в том, что этот режим включается чаще, чем необходимо, и совершенно помимо его воли.
Ни одна система не может постоянно работать а аварийном режиме – она быстро сломается. Человек не исключение: постоянно попадая и находясь в состоянии хронического стресса, у него наступает физическое и психологическое истощение, а системы организма и внутренние органы «изнашиваются».
Считается, что от хронического стресса больше всего страдают с сердечно-сосудистая система и органы пищеварения. Или может заболеть какой-либо другой орган – так называемый «орган-мишень», который был до этого ослаблен. Психосоматика «срабатывает» по принципу «Где тонко, там и рвётся» – это один из главных механизмов превращения стресса в соматическое заболевание.
Причина № 2. Длительное переживание сильных негативных эмоций.
Это могут быть самые разные эмоции: обида, разочарование, злость, тревога, страх. Принцип влияния этих эмоций на здоровье почти такой же, как и у стресса.
Любая эмоция – это не только переживание у нас в «голове», это ещё и определённое состояние нашего организма и всех его систем. Для нашего организма любая эмоция – это настоящее событие: меняется артериальное давление, перераспределяется кровоток, изменяется мышечный тонус в разных частях тела, изменяется характер дыхания и многие другие параметры.
Единственное отличие от стресса заключается в том, что далеко не все эмоции и приводят организм в состояние мобилизации.
У человека, даже не имеющего никакого отношения к медицине, не возникнет ни малейшего сомнения в том, что в результате переживание той или иной эмоции, может повыситься артериальное давление.
Ну, к примеру. Сейчас, в связи с нестабильной экономической и социальной обстановкой в нашей стране, очень распространённой «трендовой» эмоцией многих людей стала агрессия-негативизм. Эта эмоция возникает по отношению к депутатам, чиновникам, правительству, соседним странам и нациям.
Эта эмоция возникает по отношению к депутатам, чиновникам, правительству, соседним странам и нациям.
Но что будет, если такое эта эмоция станет для человека постоянным фоном его жизни? Повышенное артериальное давление станет таким же постоянным фоном! И при таком раскладе, как вы понимаете, более серьёзные заболевания сердечно-сосудистой системы не заставят себя долго ждать.
И ещё к вопросу. Во-первых, когда человек длительно испытывает какую-либо негативную эмоцию или длительно находится в негативном эмоциональном состоянии, обычно это связано с проживанием определённого внутреннего конфликта.
Во-вторых, есть целый ряд вполне серьёзных исследований, которые связывают конкретные эмоции с конкретными болезнями. К примеру, детский нейродермит связан с сильным и длительным переживанием ребёнком чувства незащищённости, ревматоидный артрит очень часто является следствием переживания острого горя, в связи с утратой близких или родственников.
Причина №3. Неотреагированные эмоции.
Неотреагированные эмоции.
«Печаль, которая не проявляется в слезах, заставляет плакать другие органы» – сказал кто-то из известных нейрофизиологов. «Самая опасная эмоция – это неотреагированная эмоция» – утверждают многие практикующие психологи и психотерапевты.
Длительно переживать негативные эмоции вредно для здоровья, но и длительно сдерживать и подавлять свои эмоции оказывается для здоровья не менее вредным!
Эмоция – это энергия, которая выделилась от нашего взаимодействия с окружающим миром. Эта энергия стремится быть выражена вовне, проявиться в нашем поведении. Если мы такой возможности ей не даём, она ищет другой путь и точку приложения.
Очень часто этой точкой приложения становиться наш организм – психологи говорят, что невыраженная, подавленная эмоция уходит «вовнутрь» или соматизируется.
Так, к примеру, по данным многих исследований, невозможность адекватно и в полной мере отреагировать свою агрессию, хотя бы в виде выражаемого недовольства или критики, значительно повышает риск язвенной болезни – агрессия становится аутоагрессией, буквально «самоедством», если мы говорим о язвенной болезни.
Наверное, в связи с этим, прогрессивные японцы уже достаточно давно оборудовали многие комнаты отдыха для сотрудников манекенами руководителей, с которыми подчинённым разрешалось делать всё, что им заблагорассудится, чтобы они там регулярно «спускали пар».
Ещё пример, это люди, которые плохо осознают и распознают собственные эмоции. И, как следствие, крайне «туго» могут выражать их в поведении и общении. Эта психологическая особенность даже носит специальное название – алекситимия.
Чем хуже человек осознаёт и понимает свои эмоции, тем больше опасность их соматизации и превращения в различные психосоматические заболевания.
Это к вопросу о психологической грамотности и необходимости самоанализа – жизненно необходимо распознавать и понимать свои эмоции, для того чтобы максимально расширить диапазон их проявления и выражения в окружающий мир, а также сделать это выражение максимально гибким. Такие умения – гарантированная «прибавка» к нашему физическому здоровью.
Причина№ 4. Мотивация или условная выгода
«Зачем ты заболел (ла)?» Не правда ли такой вопрос звучит странно? Но зачастую со стороны выглядит так, будто некоторые люди используют собственную болезнь как способ для решения своих психологических проблем.
Психологи говорят, что болезнь в этом случае условно выгодна её обладателю. Такой «метод» решения жизненных проблем даже имеет своё специальное название – уход в болезнь.
Болезнь в данном случае — это не обман и не симуляция, просто образование симптома происходит у человека на неосознанном уровне и он не понимает связь заболевания со своей психологической проблемой.
Болезнь может быть выгодной ребёнку, потому, что не надо ходить в ненавистную школу. Или выгодной, потому что, когда он болеет – он в центре внимания и все его начинают баловать. Зачастую ребёнок с помощью болезни попросту восполняет дефицит любви и внимания к себе.
Для взрослых болезнь может быть единственным способом самооправдания собственной лени и бездействия: «Что с меня взять? Я же болею!» Осознание того, что мы не можем взять себя в руки и заставить делать что необходимо, может быть для нас гораздо болезненней, чем симптомы заболевания.
Болезнь может быть единственным способом «отдохнуть» от изматывающей житейской суеты и избавиться от избыточного напряжения – таким способом эту проблему часто «решают» трудоголики.
В семейной терапии достаточно часто встречаются ситуации, когда с помощью болезни пытаются удержать возле себя партнёра или получать от членов семьи то отношение, которое не удаётся поучать в нормальной ситуации. Например, накануне развода родителей часто начинают сильно болеть дети – с помощью болезни они абсолютно неосознанно пытаются снова «склеить» отношения своих родителей и иногда у них это получается.
Практикующие психологи хорошо знают, что если за болезнью закрепляется какая- либо условная выгода, и человек с помощью своей болезни начинает решать свои психологические проблемы, то эта болезнь с помощью традиционных медицинских методов практически не лечится.
Медицинский подход начинает нормально работать только тогда, когда проблема прорабатывается на психологическом уровне. Например, через осознание причинно-следственной связи между нею и болезнью, или благодаря нашим сознательными усилиям по её решению более эффективными методами. Уход в болезнь – способ крайне неэффективный!
Например, через осознание причинно-следственной связи между нею и болезнью, или благодаря нашим сознательными усилиям по её решению более эффективными методами. Уход в болезнь – способ крайне неэффективный!
Бернт Гоффманн в своем «Учебнике аутогенной тренировки» приводит такой пример. Согласно статистике в Германии гриппом чаще всего болеют в ноябре и декабре. Однако почтальоны в это время не болеют. У них свое особое время для эпидемий – в феврале. Можно подумать, что заболевание вызывается не вирусами, а причинами, связанными с профессиональными особенностями.
Объясняют это странное явление тем, что в период новогодних и рождественских праздников, почтальона ждут в каждом доме. Повсюду он желанный гость. В декабре почтальон чувствует, что он нужен людям. Он не только незаменим, он приносит всем радость и поэтому счастлив сам.
Помните, наши правильные позитивные мысли, наши положительные эмоции и переживания – это один из главных ключей нашего здоровья.
Большое количество научных исследований подтверждает связь между позитивным психологическим настроем больного и процентом быстро выздоравливающих пациентов, а в случае тяжелых трудноизлечимых заболеваний – и выживших. Конечно, победить болезнь только силой духа и хорошим настроем нельзя. Позитив, бодрость и вера в выздоровление должны дополнять лечение, а не заменять его.
Конечно, победить болезнь только силой духа и хорошим настроем нельзя. Позитив, бодрость и вера в выздоровление должны дополнять лечение, а не заменять его.
Правильный психологический настрой очень важен не потому, что при этом организм каким-то образом перестраивает иммунную систему, становится более защищенным. Здесь большую роль играет четкая установка на выздоровление, которую дает себе человек. Эта цель помогает пациенту правильно выполнять все предписанные врачом строгие меры».
Психологическая реабилитация, частью которой являются родные люди, играет огромную роль. При лечении серьезных долговременных недугов важно, чтобы больной не оставался наедине со своими мыслями. Помощь специалиста, конечно, важна, но так как большую часть времени пациент проводит в кругу семьи и друзей, окружающие должны обсуждать с ним ситуацию, приводить в пример истории других людей, успешно справившихся с болезнью. Во многом все зависит и от личности самого больного, а кому, как не близким и друзьям знать, как к нему найти правильный подход.
Уверенность больному придает общение с людьми, победившими такой же недуг, как у него. Этот опыт чрезвычайно полезен и очень важно понимать, что, только имея перед глазами достойный пример того, что не все потеряно, можно настроить человека на нужный лад, а это уже полпути к исцелению.
Существует несколько простых способов поддержания позитивного настроения
· Постоянное присутствие в памяти положительных моментов жизни, которые приятно вспомнить в трудную минуту.
· Поменяйте свое отношение к неудачам. Даже из самых сложных и неприятных ситуаций извлекайте позитивные моменты. Ведь это тоже опыт: если такая ситуация снова возникнет в будущем, вы сможете легче с ней справиться.
· Присутствие веселых жизнерадостных людей в вашем круге общения.
· Хвалите себя за проделанную работу, важные решения, приняв которые вы получили достойный результат, даже самые маленькие подвижки в преодолении болезни. Это отличный способ справится с низкой самооценкой, подбодрить себя.
· Чаще улыбайтесь. Искренняя улыбка способствует выработке гормона эндорфина, который позволяет справиться со стрессом и пессимистическими настроениями.
· Наслаждайтесь каждым прожитым днем и общением с людьми, которые вас окружают.
И самое важное, если вам сложно самостоятельно достигнуть психологического баланса в ситуации «болезнь», обращайтесь к психологу. Помните, что психолог – это специалист, оказывающий психологическую помощь психически здоровым людям. К психологу можно и нужно обращаться, когда человеку не нравится его «субъективное качество жизни». То есть, человеку нужно ориентироваться на свой собственный психологический дискомфорт. На деле это может быть любое недовольство «собой, другими, миром событий и явлений», и выражаться в психологическом напряжении, психологических симптомах (навязчивые мысли, фобии, эмоциональные нарушения и др.), межличностных конфликтах и вегетативных симптомах (всякие функциональные расстройства ЖКТ, сердечно-сосудистой системы и др. ). Пора тогда, когда стало больно на душе (появились только что описанные симптомы), тяжело и неясно, что делать, и справиться с этим самому не получается. Целью психотерапии (зачем) в таком случае будет являться улучшение субъективного качества жизни за счет выявления мешающих моделей поведения (причем как на уровне действий, так и на уровне мыслей и чувств) и посильной заменой их на полезные.
). Пора тогда, когда стало больно на душе (появились только что описанные симптомы), тяжело и неясно, что делать, и справиться с этим самому не получается. Целью психотерапии (зачем) в таком случае будет являться улучшение субъективного качества жизни за счет выявления мешающих моделей поведения (причем как на уровне действий, так и на уровне мыслей и чувств) и посильной заменой их на полезные.
Все мы хотим «избавиться от неприятных чувств», зачастую не зная, что это можно сделать только одним способом: полностью их пережив. Невозможность говорить о своих чувствах – яркий признак того, что вы отказываетесь их переживать. Вы подавляете свои чувства, стремясь «избавится от них», и потому не можете выражать их словами. Все, чего вы этим добиваетесь – это разрыв связи между вами и вашими чувствами, в результате чего они застревают в теле и причиняют мучения, подобно занозе. Чувства не могут покинуть тело, поскольку их переживание блокировано, и это приводит к психосоматическим заболеваниям.
Вы увидите, что бороться с чувствами – это все равно, что бороться с самим собой. Вы узнаете, что гораздо приятнее и выгоднее уметь видеть свои чувства, признавать и выражать их. Потому что то, что мы можем выразить словом, теряет свою абсолютную власть над нами. И наоборот, то, о чем мы не знаем, что сказать, полностью нами владеет.
Именно в психотерапевтической работе с психологом Вы научитесь выражать словами то, что происходит, то, что вы чувствуете. Ведь чувства – это живая энергия, которая течет через тело и приводит его в действие.
И в заключение, отметим главное, что психологический настрой, установка личности на выздоровление, поиск механизмов адаптации к изменяющимся условиям среды (в том числе, к появившимся заболеваниям, ограничениям жизнедеятельности) являются невидимым, но сильным оружием выживаемости и обретения полноценной жизни. Ведь как сказано в очень известной шутке: «если пациент очень хочет жить, медицина бессильна». Будьте здоровы!
Будьте здоровы!
Подготовила психолог бюро №3
Л.Ю.Прадедова
Дата изменения: 31.03.2020 15:01:42
Количество показов: 22360
Боль в мышцах: причины и симптомы. Диагностике, профилактика и лечение
Количество просмотров: 114 618
Дата последнего обновления: 19.02.2021 г.
Среднее время прочтения: 13 минут
Содержание:
Причины болей
Симптомы боли в мышцах
Различают острые и хронические миалгии
Диагностика
Лечение
Медикаментозная терапия
Профилактика
Боль в мышцах или миалгия – одна из частых причин обращения за медицинской помощью1. Около 30% больных на приеме у врача предъявляют жалобы на боли, которые часто связаны со скелетными мышцами2. Это объясняется тем, что мышечная система – одна из самых крупных в человеческом организме. Всего в теле человека насчитывается более 600 мышц3, их масса составляет 35-40%3 от общего веса, а у определенной категории людей, например, спортсменов, эта цифра может достигать 60%3.
Мышцы делятся по типу строения на скелетные, которые составляют большую часть мышечной массы, и гладкие, в основном представленные в мускулатуре внутренних полых органов (желудок, кишечник, бронхи, сосудистая стенка).
Причины болей
Определить причину мышечных болей бывает довольно сложно, так как миалгии могут быть обусловлены не только патологией самой мышцы, но и нередко становятся маской других заболеваний – ревматических, эндокринологических, инфекционных и неврологических1.
Основные причины боли в мышцах1:
- Травма: ушиб, растяжение, разрыв, отрыв мышцы. Особенно часто встречается в спорте, обычно не несет прямой угрозы жизни, не всегда диагностируется своевременно и может привести к осложнениям в виде гематом, воспалений, развитии контрактур. и имеют четкую локализацию.
- Чрезмерные физические нагрузки, особенно если мышцы не разогреты или слабо тренированы.Это крепатура или отсроченная мышечная болезненность, ослабевает максимум через 7 дней.

- Ревматические и системные заболевания (ревматическая полимиалгия5, фибромиалгия, остеоартриты и другие). Характеризуются поражением костно-мышечной системы и соединительной ткани, интенсивными и скованностью движений, особенно в области плечевого пояса, шеи и спины.
- Воспалительные процессы в мышечной ткани – миозиты7. Могут быть инфекционного (энтеровирусная инфекция, токсоплазмоз, туберкулез) и неинфекционного происхождения.
- Прием некоторых лекарственных веществ (например, статинов для снижения уровня холестерина8). Тяжесть таких проявлений может варьировать от дискомфорта и незначительной боли до воспаления (миозита) и даже гибели мышечных волокон (мионекроз). Подобные симптомы развиваются у 3-5% пациентов8 и часто становятся причиной отказа от дальнейшего лечения препаратами этой группы.
- Токсическое действие, в том числе, вирусное. В этих случаях на первый план выступают симптомы, характерные для вирусных инфекций: повышение температуры, боли в горле, заложенность носа, кашель и т.
 д. Мышечные боли могут быть показателем тяжести заболевания.
д. Мышечные боли могут быть показателем тяжести заболевания. - Неврогенные боли (миопатии). Хронические, иногда резкие боли в мышцах, которые дополняются слабостью мышц и другими неврологическими проявлениями.
- Электролитные нарушения (недостаток калия, магния). Дефицит микроэлементов может привести к нарушению передачи нервных импульсов к мышечным волокнам, их патологическим сокращениям, и как следствие, болевым ощущениям.
- Сосудистая патология. При нарушениях кровообращения мышцы страдают от недостатка кислорода.
- Эндокринные заболевания и обменные нарушения. При гипотиреозе одним из симптомов являются отеки, которые могут вызывать боли в мышцах.
- Переохлаждение или механическое перенапряжение, связанное с нарушением осанки, поддержанием нефизиологической позы, скелетными асимметриями11.
- Стресс. Тревога, которая сопровождает стрессовые ситуации приводит к мышечному спазму, снижению болевого порога и формированию хронического болевого синдрома11.

Одна из самых распространенных проблем – это боль в спине. При этом часто роль остеохондроза позвоночника переоценивают и большинство болевых проявлений имеют мышечное или миогенное происхождение9 и связаны с вовлечением мягких тканей, то есть мышц, фасций – мышечных оболочек – или связок в 99% случаев10. Специалисты объединяют это явление в миофасциальный болевой синдром, который имеет свои особенности течения и требует специального подхода в лечении.
Наверх к содержанию
Симптомы боли в мышцах
Наиболее типичную мышечную боль пациенты описывают так10:
- ноющая,
- сжимающая,
- тянущая,
- сверлящая,
- разлитая.
Чаще всего причина боли в мышцах связана с повышенной нагрузкой, которая может приводить к микротравмам, спазму или повышению тонуса. После отдыха мышечные боли могут возобновляться, что отличает их от суставных10.
Сопровождаться такие ощущения могут скованностью при движениях. Те мышцы, которые длительно находятся в напряжении, например, «статические», то есть те, что вовлечены в поддерживание определенной позы или положения тела, могут давать более сильные болевые ощущения, в них чаще всего обнаруживаются уплотнения и болезненность при обследовании.
Те мышцы, которые длительно находятся в напряжении, например, «статические», то есть те, что вовлечены в поддерживание определенной позы или положения тела, могут давать более сильные болевые ощущения, в них чаще всего обнаруживаются уплотнения и болезненность при обследовании.
Боль в мышцах может быть локальной или распространенной, также она может иметь зоны отражения (иррадиации), сопутствовать ей могут нарушения чувствительности10, особенно когда боль относится к миофасциальному синдрому (МФС).
Дополнительные критерии МФС: ограничение объема движений, тугой мышечный тяж, отраженная боль.
С повышением температуры и болями в мышцах протекают обычно воспалительные процессы – миозиты, в том числе ревматического происхождения, а также вирусные инфекции – грипп, вирус Коксаки и другие.
Наверх к содержанию
Различают острые и хронические миалгии
Острая боль чаще всего наблюдается при травмах, перегрузках, инфекционных заболеваниях. Она может иметь разную интенсивность – от незначительной до резко выраженной, обычно проходит за 2-7 дней.
Хроническая боль длится может длиться больше месяца и обычно свидетельствует о развитии миофасциального синдрома.
Выделяют такие степени мышечной боли9:
1 степень. Локальная или местная боль, которая проявляется только при воздействии на мышцу – давлении или растяжении. При пальпации можно обнаружить уплотнение, а в ответ на прощупывание могут быть небольшие судорожные подергивания. Мышечная сила в норме.
2 степень. Боль спонтанная, тянущая, по всей мышце, обнаруживаются соответствующие кожные зоны с повышенной болевой активностью. Сила мышц может незначительно снижаться, примерно на 25%9.
3 степень. Разлитая выраженная боль в покое, задействована целая группа мышц, их сила снижается на 30% и больше.
Наверх к содержанию
Диагностика
От того, какая боль в мышцах наблюдается у пациента, зависит диагноз и выбор лечения. Основными диагностическими критериями миогенной, то есть имеющей мышечное происхождение, боли, считаются:
- уплотнение, которое проявляется изменениями формы, размера, конфигурации, протяженности и консистенции,
- повышение сократительной активности, особенно в ответ на пальпацию,
- нарушение координации между отдельными мышечными группами.

Выявить конкретный очаг поражения в мышцах бывает не всегда просто, поэтому обязательно проводят тщательный опрос и обследование.
Так, миогенные боли в области мышц плечевого пояса могут проявляться болью в висках, ощущением «тяжелой» головы, утрат ой чувства равновесия, болезненными ощущениями в плечевом суставе даже ночью, в покое9.
Для диагностики миалгий назначают лабораторные и инструментальные методы обследований.
Лабораторные методы1:
- общий развернутый анализ крови: изменения лейкоцитарной формулы, скорости оседания эритроцитов могут говорить о наличии воспалительного процесса, снижение гемоглобина (анемия) тоже может быть причиной мышечных болей;
- анализ крови на электролиты и микроэлементы: калий, магний, железо, кальций и другие7;
- определение острофазовых показателей (С-реактивный белок) – их повышение говорит в пользу ревматических заболеваний;
- определение уровня гормонов щитовидной железы для исключения гипотиреоза;
- иммунологические тесты – для выявления аутоиммунных процессов в организме;
- определение уровня специфических «мышечных» ферментов – КФК (креатинфосфокиназы)1, при повреждении мышечных клеток КФК поступают в кровь и показатель получается увеличенным.

КФК – один из важных показателей для диагностики миалгий.
Различают миалгии с повышением активности креатинфосфокиназы и без.
К первым относятся: воспаления мышечной ткани (миозиты), токсическое поражение, травмы, последствия чрезмерных физических нагрузок.
Из инструментальных методов используют УЗИ и миографию1.
Чаще всего хронические миалгии при миофасциальном синдроме требуют дифференциальной диагностики с ревматическими и системными заболеваниями, такими как ревматическая полимиалгия и фибромиалгия1.
Ревматическая полимиалгия в основном диагностируется у людей 55-60 лет.
Сочетается с:
- длительной лихорадкой, похудением,
- скованностью движений,
- незначительными болями в суставах,
- резким повышением лабораторных показателей, таких как С-реактивный белок и СОЭ;
- мышечная боль локализуется в области крупных суставов, шеи, бедер, наблюдается постоянно,
- отсутствует слабость при боли в мышцах;
- значительное улучшение наступает после назначения даже маленьких доз гормональных препаратов (глюкокортикоидов)1.

Отличительные особенности фибромиалгии:
- чаще страдают женщины от 40 до 60 лет;
- боль симметричная, постоянная, распространяется на несколько групп мышц, связок и костей;
- всегда сопровождается психологическими нарушениями: тревогой, депрессией;
- улучшение наступает после назначения антидепрессантов.
Наверх к содержанию
Лечение
Лечение боли в мышцах всегда комплексное с сочетанием медикаментозных и немедикаментозных методов и должно учитывать причину.
Как снять боли в мышцах: общие принципы1:
- Обеспечить покой для пострадавшей мышцы.
- Использовать местные обезболивающие средства.
- Принимать нестероидные противовоспалительные средства внутрь и локально в виде гелей, мазей, кремов.
- Использовать горячие влажные компрессы и обертывания.
- Делать лечебную физкультуру: упражнения на мягкое растяжение и расслабление мышц.
- Ходить на расслабляющий массаж.

- Лечить основное заболевание или корректировать дефицит электролитов, витаминов.
Наверх к содержанию
Медикаментозная терапия
Действие лекарственных средств при миалгиях должно быть направлено на уменьшение болевых ощущений, снятие спазма и воспаления1. Для этого в первую очередь назначают препараты из группы нестероидных противовоспалительных средств (НПВС), в том числе, Мотрин®.
Мотрин® выпускается в виде таблеток для приема внутрь. Препарат показан при болях в мышцах, связанных с воспалением, травмой, перегрузкой. Он обладает обезболивающим, противовоспалительным и жаропонижающим действием, которое может продолжаться до 12 часов12,13. Если у вас нет возможности посетить врача в ближайшее время, а боль причиняет ощутимый дискомфорт, то принимать Мотрин® можно так: 2 таблетки как стартовую дозу и затем по 2 таблетки каждые 12 часов или по 1 таблетке каждые 8 часов. Курс приема без консультации врача, не дольше 5 дней. Если интенсивность и характер боли не меняется, то необходимо немедленно обратиться к специалисту (терапевту, травматологу, ревматологу) для выяснения причины миалгии и полноценного лечения.
Как еще избавиться от боли в мышцах?
Народные средства чаще всего используются при хроническом болевом синдроме. Большинство из них связаны с отвлекающими процедурами, имеют раздражающее или разогревающее действие11. Такими раздражителями могут быть: стручковый перец, эфирные масла сосны, пихты, эвкалипта, мяты и другие. Также применяются средства на основе пчелиного и змеиного ядов11. При нанесении их на кожу появляется чувство тепла или жжения, которое может отвлечь от болевых ощущений.
При использовании подобных методов нужно помнить о том, что эти методы не являются лечением причины заболевания, а могут помочь на время немного снять симптомы за счет раздражающего действия.
Наверх к содержанию
Профилактика
Для профилактики миалгий необходимо укреплять мышечный каркас, выполнять упражнения на растяжку и релаксацию2. Это эффективно защищает от микротравм и растяжений. При хронических мышечных болях может понадобиться изменение образа жизни: пересмотр нагрузки, физической активности, смена рода деятельности, предупреждение стрессов, изменения рациона питания для коррекции дефицита витаминов и микроэлементов.
Периодические курсы массажа также помогают поддерживать тонус мышц.
Любая мышечная боль, которая не связана с конкретной травмой или перегрузкой должна стать поводом для обращения к врачу и тщательной диагностики, так как может маскировать множество серьезных заболеваний.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература:
- Н.А.Шостак. Миалгии: подходы к дифференциальной диагностике, лечение. Современная ревматология, 2013, №3, с.21-24.
- О.В.Воробьева. Боль в спине и конечностях в практике терапевта (фокус на невоспалительные миалгии). Справочник поликлинического врача. 2014; 06: 6-12.
- И.В.Гайворонский, Г.И.Ничипорук, А.И.Гайворонский. Анатомия и физиология человека, 6-е издание. Учебник. Москва. Издательский центр «Академия», 2011, 498с.
- Проф.
 Франциско Биоска Директор Департамента медицины и спортивной адаптации ФК Шахтер (Донецк, Украина). Мышечные травмы. Актуальные аспекты спортивной медицины, Москва, 2009. С.48-55.
Франциско Биоска Директор Департамента медицины и спортивной адаптации ФК Шахтер (Донецк, Украина). Мышечные травмы. Актуальные аспекты спортивной медицины, Москва, 2009. С.48-55. - И.Б.Башкова, Е.И.Буслаева. Ревматическая полимиалгия: редко диагностируемое, но нередко встречающееся заболевание. РМЖ «Медицинское обозрение», №1, 04.12.2017, с.48-52.
- Г.А.Иваничев. Патогенетические аспекты формирования и проявления классических болевых мышечных синдромов. Мануальная терапия, 2009. №3 (35), с.3-12.
- Т.А.Захарычева, А.С.Шировокова, Н.В.Левун, М.В.Лазарева. Миогенные боли в практике врача. Дальневосточный журнал инфекционной патологии, №34, 2018. С.84-88.
- М.Г.Бубнова*. Нежелательные эффекты терапии статинами: реальные доказательства. Кардиосоматика. 2019; 01: 51-61
- Г.А.Иваничев. Клинические болевые мышечные синдромы. Казанский медицинский журнал, 2011, т.92, №2, с.244-248.
- Е.В.Подчуфарова . Место нестероидных противовоспалительных препаратов в лечении острых скелетно-мышечных болевых синдромов. Consilium Medicum. 2010; 9: 95-100
- Природа в помощь. Отвлекающие и разогревающие средства. Справочник провизора. 2013; 04: 31.
- Инструкция по применению Мотрин®.
- Fricke JR et al. Efficacy and safety of naproxen sodium and ibuprofen for pain relief after oral surgery. Curr Ther Research. 1993; 54(6):619-627.
Боль в лопатках: какие могут быть причины?
Боль в лопатках может указывать на разнообразные заболевания: от потянутых мышц до повреждения позвоночника и инфаркта. Даже если боль слабая и не распространяется по грудной клетке, не лишним будет посетить специалиста.
Как могут болеть лопатки?
Очаг боли может располагаться как в самой лопатке, так и в области вокруг неё, посередине между лопаток и под ними. Именно по расположению можно сделать первые выводы, что именно оказалось причиной дискомфорта. Даже внутренние органы могут отдавать болью в верх спины из-за близко расположенных нервов.
Боль в лопатках может быть различной остроты, интенсивности и длительности. Слабая боль с онемением обычно говорит о физической усталости мышц. Тянущая — о патологии позвоночника. Острая и сильная боль, особенно под лопатками — знак патологии внутренних органов, требующих незамедлительного вмешательства.
Причины боли в лопатках
Среди причин можно выделить три основных группы: это заболевания позвоночника, патологии органов, а также боль, не связанная с внутренними проблемами организма.
Заболевания позвоночника
Боль от патологии позвонков — тянущая и долгая. Из-за того, что она достаточно слабая, больной зачастую долго её игнорирует, не видя в таком симптоме серьёзных проблем. Среди болезней позвоночника, боль от которых распространяется в область лопаток, можно выделить:
- остеохондроз шейного отдела сопровождается онемением пальцев, скованностью движений в плечах, частыми головными болями. Ноющая боль будет концентрироваться в области лопаток и основании шеи;
- межпозвоночная грыжа — выпячивание межпозвонкового диска в окружающее пространство. При начальной стадии болезни боль терпима, хоть и причиняет дискомфорт и сковывает движения. Запущенная грыжа вызывает нестерпимую боль и требует оперативного вмешательства из-за угрозы потери подвижности;
- из-за кифоза и сколиоза могут болеть искривлённые участки позвоночника, в том числе и между лопатками. Боль при этом будет усиливаться при движении и распространяться на спину;
- протрузия (смещение) межпозвонкового диска в шейном или грудном отделе. Она вызывает постоянную тянущую боль и онемение из-за защемления нервов. В случае отсутствия лечения, на её месте начнёт формироваться грыжа.
Проблемами позвоночника занимаются невролог и ортопед. После сбора анамнеза они могут предложить разные виды обследований:
- рентген грудного отдела позвоночника: самые простые снимки, которые покажут состояние костной ткани. Если на них не будет видно патологий, то, скорее всего, проблема заключена в соседних органах;
- МРТ грудного отдела покажет самые чёткие снимки. Именно с помощью магнитно-резонансной томографии лучше всего обследовать связки, межпозвоночные диски и окружающие мягкие ткани, чтобы найти грыжи, протрузии и защемления нервных окончаний;
- КТ грудного отдела будет полезно, чтобы определить поражение или травму костной ткани.
До тех пор, пока не будет установлена причина и местонахождение патологии, анализы крови или внутрисуставной синовиальной жидкости мало что могут показать. Однако вас могут направить на общие анализы для определения состояния организма.
Заболевания внутренних органов
В спину может отдавать боль со всей грудной клетки: сердце, лёгкие, желудок, желчный пузырь. Эти ощущения сложно спутать с болью от, например, остеохондроза: все острые состояния внутренних систем отзываются резкой болью — под лопатки, между рёбер, в бок. Изменится общее настроение: вы почувствуете слабость, головокружение и одышку.
Вызвать болезненные ощущения в лопатках могут:
- болезни сосудов и сердца: лёгкие приступы стенокардии легко снимаются лекарственными препаратами. Но если боль в груди и спине не стихает, падает давление, бледнеет кожа — высока вероятность инфаркта, поэтому нельзя откладывать вызов скорой помощи;
- проблемы в пищеварительной системе: обострение язвы желудка, панкреатит и холецистит. Острые приступы заболеваний — перфорация язвы, закупорка желчного протока — будут сопровождаться жгучей нестерпимой болью в животе, у лопаток, сбоку;
- отклонения в работе почек: пиелонефрит, почечные колики. Боль концентрируется в нижней части лопаток и пояснице, сопровождается тошнотой, болезненностью при мочеиспускании и слабо повышенной температурой;
- заболевания дыхательной системы: плеврит и пневмония. Боль в лопатках сопровождает каждый вдох, повышается температура тела, может начаться кашель. Именно жар и кашель — главные признаки, по которым можно определить патологию лёгких. Обычно эти болезни развиваются после тяжело перенесённого гриппа или ОРВИ.
В случае острых состояний — инфаркта, перфорации язвы, приступа холецистита — необходимо срочно вызывать скорую помощь. Если вас беспокоит терпимая боль, и вы точно знаете, что со спиной у вас всё в порядке — следует проверить органы грудной клетки. Стоит обратиться к терапевту, который более точно определит проблему и направит к нужному специалисту. Самостоятельно определить нахождение патологии тяжело.
Но если вам известно о своих болезнях, которые могут вызвать подобный дискомфорт, то, разумеется, стоит сразу же обратиться к узкоспециализированным врачам: гастроэнтрологу, кардиологу или пульмонологу. У них можно узнать, какие обследования вам могут пригодиться:
- электрокардиограмма и УЗИ сердца: при подозрении на заболевания сердечно-сосудистой системы;
- УЗИ органов брюшной полости: обследование покажет информацию о почках, печени, поджелудочной железе, желчном пузыре;
- флюорограмма или КТ лёгких: для определения состояния дыхательной системы;
- гастроскопия: при подозрении на язвенную болезнь желудка.
Не лишним будет сделать общие и биохимические анализы крови и мочи, а при подозрении на пневмонию сдать мазок из зева.
Причины боли при исключении патологий
А что делать, если позвоночник полностью здоров, в органах брюшной полости не нашли отклонений, но вы продолжаете чувствовать боль в лопатках? Её причин может быть множество, от травм до стрессов:
- травма лопатки: вывих или перелом;
- растяжения мышц спины из-за высоких физических нагрузок;
- неправильная осанка, лишний вес, долгое нахождение в неудобной позе: всё это приводит к мышечному напряжению, часто несимметричному, из-за статичного перенапряжения мышц;
- неудобное спальное место также приведёт к зажатой позе и напряжению в мышцах;
- стресс: он влияет на самочувствие не прямо, а косвенно. В нервном напряжении мы часто сутулимся и принимаем неудобные позы. Это также приводит к перенапряжению и усталости спины.
В случае травмы лопатки или растяжения мышц, следует обратиться к травматологу. Все остальные причины устраняются куда легче: стоит обратить внимание на организацию спального места, следить за положением тела и добавить в свой распорядок дня хотя бы простую гимнастику для расслабления мышц спины. Если же все эти действия не помогли, не занимайтесь самолечением и скорее идите к врачу.
Симптомы, причины, осложнения и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Простуда — это вирусное инфекционное заболевание, поражающее верхние дыхательные пути. Это наиболее распространенное инфекционное заболевание среди людей.
Большинство простудных заболеваний вызвано коронавирусами или риновирусами. Коронавирус, вызывающий простуду, отличается от SARS-CoV-2, вызывающего COVID-19.COVID-19 и простуда — разные болезни.
Многие типы вирусов могут вызывать простуду, и человеческий организм никогда не сможет выработать устойчивость ко всем ним. Вот почему простуды так распространены и часто возвращаются.
По данным Центров по контролю и профилактике заболеваний (CDC), взрослые в среднем болеют 2–3 простудными заболеваниями в год, а дети могут болеть больше. Обычно они длятся около 7–10 дней.
Холод распространяется через капли в воздухе и на поверхности.
Когда человек болеет вирусом простуды, его иммунная система пытается с ним бороться.Это вызывает симптомы, которые мы распознаем как простуду.
Симптомы могут быть разными, но наиболее часто встречающиеся:
К более редким симптомам относятся:
У людей с ослабленной иммунной системой могут развиться более серьезные симптомы или вторичная инфекция, например пневмония. Если у человека появляются более серьезные симптомы, ему следует обратиться за медицинской помощью.
Симптомы простуды развиваются поэтапно. Здесь вы узнаете подробнее о стадиях простуды.
Это коронавирус?
Всем, у кого есть следующие симптомы, следует держаться подальше от других людей и обратиться за медицинской помощью:
- высокая температура
- новый непрерывный кашель
- потеря или изменение обоняния или вкуса
Это общие симптомы COVID-19.Кликните сюда, чтобы узнать больше.
Если человек испытывает следующее, ему следует немедленно обратиться за неотложной медицинской помощью:
- затрудненное дыхание
- боль или сжатие в груди
- спутанность сознания
- неспособность бодрствовать
- голубоватые губы или лицо
Им или другому человеку следует позвонить в службу 911 или в местное отделение неотложной помощи, чтобы получить инструкции.
Более 200 различных вирусов могут вызывать симптомы простуды, и за большинство из них ответственны риновирусы.
Когда вирус попадает в организм, иммунная система пытается с ним бороться. У человека с сильной иммунной системой симптомы могут не развиваться.
Однако, если иммунная система не может бороться с вирусом, появятся симптомы инфекции.
Простуда может поразить любого в любое время года, но некоторые факторы могут увеличить риск:
- ребенок младшего возраста или пожилой человек
- слабая иммунная система
- сезонные факторы, поскольку простуды чаще встречаются зимой
- близкий контакт с больным
Простуда обычно не является серьезной проблемой, и простуда обычно проходит через 7–10 дней.Однако иногда могут возникнуть осложнения. Они, скорее всего, повлияют на людей с ослабленной иммунной системой.
К ним относятся:
Простуда может ухудшить симптомы астмы и хронической обструктивной болезни легких (ХОБЛ), включая эмфизему и хронический бронхит.
Поскольку очень много вирусов могут вызывать простуду, разработать вакцину сложно.
Однако люди могут принять меры предосторожности, чтобы предотвратить простуду.
К ним относятся:
- Избегать тесного контакта с простуженными людьми.
- Соблюдение здоровой и разнообразной диеты с большим количеством свежих фруктов и овощей.
- Всегда чихать или кашлять в салфетку, затем аккуратно выбросить салфетку и сразу же мыть руки.
- Если нет салфетки, при кашле или чихании заправьте верхний рукав рубашки, полностью прикрыв нос и рот.
- Регулярно мыть руки мыльной водой в течение не менее 20 секунд.
- Уход за поверхностями на работе и дома.
- Не прикасайтесь к лицу, особенно к глазам, носу и рту.
Узнайте больше о том, как остановить холод, который только начинается.
От простуды нет лекарства, но лечение может помочь справиться с симптомами.
Вот несколько советов:
- Пейте много жидкости, чтобы предотвратить обезвоживание.
- Больше отдыхайте.
- Используйте безрецептурные лекарства для снятия боли и дискомфорта.
- Вдохните пар, который может помочь уменьшить заложенность носа.
- Полощите горло соленой водой при боли в горле.
Люди используют различные природные средства от простуды.Некоторые из них, например, теплый лимон и мед, могут принести облегчение. Однако не все из них имеют научные доказательства, подтверждающие их полезность.
Лекарства от простуды, отпускаемые без рецепта, можно приобрести в аптеках, аптеках и в Интернете.
Если у пациента развиваются осложнения, врач может назначить противовирусные препараты или антибиотики, в зависимости от типа осложнения.
Узнайте больше о том, как лечить простуду.
Большинству людей не нужно обращаться к врачу при простуде.Однако, если симптомы ухудшаются или становятся более серьезными, это может быть признаком осложнения.
Человеку следует обратиться за медицинской помощью, если:
- простуда длится более 10 дней
- ребенок младше 3 месяцев и у него жар или летаргия
- симптомы тяжелые или необычные
- высокая температура
Всем, у кого возникают проблемы с дыханием, следует немедленно обратиться в отделение неотложной помощи.
Симптомы простуды и гриппа могут быть похожими.
Тем не менее, симптомы гриппа имеют тенденцию:
- появляются более внезапно
- более интенсивными
- длится дольше
- включают жар и боли в теле
Прививки от гриппа можно получить в аптеках или в кабинете врача. Большинству людей следует подумать о ежегодной вакцинации, чтобы защитить себя.
Узнайте больше о различиях между простудой и гриппом.
Большинство людей время от времени простужаются. Простуда обычно не является серьезным заболеванием, но может привести к осложнениям у пожилых людей и людей с ослабленной иммунной системой.
Лекарства от простуды нет, но лечение может временно облегчить симптомы. Мытье рук и другие меры гигиены могут помочь предотвратить простуду.
Симптомы, причины, осложнения и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Простуда — это вирусное инфекционное заболевание, поражающее верхние дыхательные пути. Это наиболее распространенное инфекционное заболевание среди людей.
Большинство простудных заболеваний вызвано коронавирусами или риновирусами. Коронавирус, вызывающий простуду, отличается от SARS-CoV-2, вызывающего COVID-19. COVID-19 и простуда — разные болезни.
Многие типы вирусов могут вызывать простуду, и человеческий организм никогда не сможет выработать устойчивость ко всем ним. Вот почему простуды так распространены и часто возвращаются.
По данным Центров по контролю и профилактике заболеваний (CDC), взрослые в среднем болеют 2–3 простудными заболеваниями в год, а дети могут болеть больше.Обычно они длятся около 7–10 дней.
Холод распространяется через капли в воздухе и на поверхности.
Когда человек болеет вирусом простуды, его иммунная система пытается с ним бороться. Это вызывает симптомы, которые мы распознаем как простуду.
Симптомы могут быть разными, но наиболее часто встречающиеся:
К более редким симптомам относятся:
У людей с ослабленной иммунной системой могут развиться более серьезные симптомы или вторичная инфекция, например пневмония. Если у человека появляются более серьезные симптомы, ему следует обратиться за медицинской помощью.
Симптомы простуды развиваются поэтапно. Здесь вы узнаете подробнее о стадиях простуды.
Это коронавирус?
Всем, у кого есть следующие симптомы, следует держаться подальше от других людей и обратиться за медицинской помощью:
- высокая температура
- новый непрерывный кашель
- потеря или изменение обоняния или вкуса
Это общие симптомы COVID-19. Кликните сюда, чтобы узнать больше.
Если человек испытывает следующее, ему следует немедленно обратиться за неотложной медицинской помощью:
- затрудненное дыхание
- боль или сжатие в груди
- спутанность сознания
- неспособность бодрствовать
- голубоватые губы или лицо
Им или другому человеку следует позвонить в службу 911 или в местное отделение неотложной помощи, чтобы получить инструкции.
Более 200 различных вирусов могут вызывать симптомы простуды, и за большинство из них ответственны риновирусы.
Когда вирус попадает в организм, иммунная система пытается с ним бороться. У человека с сильной иммунной системой симптомы могут не развиваться.
Однако, если иммунная система не может бороться с вирусом, появятся симптомы инфекции.
Простуда может поразить любого в любое время года, но некоторые факторы могут увеличить риск:
- ребенок младшего возраста или пожилой человек
- слабая иммунная система
- сезонные факторы, поскольку простуды чаще встречаются зимой
- близкий контакт с больным
Простуда обычно не является серьезной проблемой, и простуда обычно проходит через 7–10 дней.Однако иногда могут возникнуть осложнения. Они, скорее всего, повлияют на людей с ослабленной иммунной системой.
К ним относятся:
Простуда может ухудшить симптомы астмы и хронической обструктивной болезни легких (ХОБЛ), включая эмфизему и хронический бронхит.
Поскольку очень много вирусов могут вызывать простуду, разработать вакцину сложно.
Однако люди могут принять меры предосторожности, чтобы предотвратить простуду.
К ним относятся:
- Избегать тесного контакта с простуженными людьми.
- Соблюдение здоровой и разнообразной диеты с большим количеством свежих фруктов и овощей.
- Всегда чихать или кашлять в салфетку, затем аккуратно выбросить салфетку и сразу же мыть руки.
- Если нет салфетки, при кашле или чихании заправьте верхний рукав рубашки, полностью прикрыв нос и рот.
- Регулярно мыть руки мыльной водой в течение не менее 20 секунд.
- Уход за поверхностями на работе и дома.
- Не прикасайтесь к лицу, особенно к глазам, носу и рту.
Узнайте больше о том, как остановить холод, который только начинается.
От простуды нет лекарства, но лечение может помочь справиться с симптомами.
Вот несколько советов:
- Пейте много жидкости, чтобы предотвратить обезвоживание.
- Больше отдыхайте.
- Используйте безрецептурные лекарства для снятия боли и дискомфорта.
- Вдохните пар, который может помочь уменьшить заложенность носа.
- Полощите горло соленой водой при боли в горле.
Люди используют различные природные средства от простуды.Некоторые из них, например, теплый лимон и мед, могут принести облегчение. Однако не все из них имеют научные доказательства, подтверждающие их полезность.
Лекарства от простуды, отпускаемые без рецепта, можно приобрести в аптеках, аптеках и в Интернете.
Если у пациента развиваются осложнения, врач может назначить противовирусные препараты или антибиотики, в зависимости от типа осложнения.
Узнайте больше о том, как лечить простуду.
Большинству людей не нужно обращаться к врачу при простуде.Однако, если симптомы ухудшаются или становятся более серьезными, это может быть признаком осложнения.
Человеку следует обратиться за медицинской помощью, если:
- простуда длится более 10 дней
- ребенок младше 3 месяцев и у него жар или летаргия
- симптомы тяжелые или необычные
- высокая температура
Всем, у кого возникают проблемы с дыханием, следует немедленно обратиться в отделение неотложной помощи.
Симптомы простуды и гриппа могут быть похожими.
Тем не менее, симптомы гриппа имеют тенденцию:
- появляются более внезапно
- более интенсивными
- длится дольше
- включают жар и боли в теле
Прививки от гриппа можно получить в аптеках или в кабинете врача. Большинству людей следует подумать о ежегодной вакцинации, чтобы защитить себя.
Узнайте больше о различиях между простудой и гриппом.
Большинство людей время от времени простужаются. Простуда обычно не является серьезным заболеванием, но может привести к осложнениям у пожилых людей и людей с ослабленной иммунной системой.
Лекарства от простуды нет, но лечение может временно облегчить симптомы. Мытье рук и другие меры гигиены могут помочь предотвратить простуду.
Простуда | Johns Hopkins Medicine
Что такое простуда?
Простуда ежегодно приводит к большему количеству посещений медицинских работников и пропусков занятий и работы, чем любое другое заболевание. Он вызывается одним из нескольких вирусов и легко передается другим. Причина не в холодной погоде или намокании.
Что вызывает простуду?
Простуда вызывается одним из нескольких вирусов, вызывающих воспаление мембран, выстилающих нос и горло. Это может быть вызвано одним из более чем 200 различных вирусов. Но большинство простудных заболеваний вызывают риновирусы.
Простуда очень легко передается другим людям. Он часто распространяется воздушно-капельным путем, которые больной кашляет или чихает в воздух. Затем капли вдыхает другой человек. Простуда также может распространяться, когда больной касается вас или поверхности (например, дверной ручки), к которой вы затем дотрагиваетесь.
Вопреки распространенному мнению, холодная погода или озноб не вызывают простуду. Однако в холодное время года (с ранней осени до конца зимы) чаще бывают простуды. Вероятно, это связано с множеством факторов, в том числе:
Школы работают, что увеличивает риск заражения вирусом
Люди больше сидят в помещении и находятся ближе друг к другу
Низкая влажность, вызывающая сухость носовых ходов, более восприимчивая к вирусам простуды
Кто подвержен риску простуды?
Каждый человек подвержен риску простуды.Люди чаще всего простужаются осенью и зимой, начиная с конца августа или начала сентября до марта или апреля. Увеличение заболеваемости простудными заболеваниями в холодное время года может быть связано с тем, что больше людей находится в закрытых помещениях и близко друг к другу. Кроме того, в холодную и сухую погоду носовые ходы становятся более сухими и более уязвимыми для инфекции.
Дети ежегодно болеют простудными заболеваниями чаще, чем взрослые, из-за их незрелой иммунной системы и тесного физического контакта с другими детьми в школе или детском саду.Фактически, средний ребенок болеет от 6 до 10 простудных заболеваний в год. В среднем взрослый человек болеет от 2 до 4 простуд в год.
Каковы симптомы простуды?
Симптомы простуды могут включать:
Простуда обычно начинается через 2–3 дня после проникновения вируса в организм, а симптомы длятся от нескольких дней до нескольких недель.
Симптомы простуды могут выглядеть как другие заболевания. Если у вас серьезные симптомы, всегда консультируйтесь с врачом для постановки диагноза.
Простуда и грипп (грипп) — две разные болезни. Простуда относительно безвредна и обычно проходит сама по себе, хотя иногда может привести к вторичной инфекции, такой как ушная инфекция. Однако грипп может привести к осложнениям, таким как пневмония и даже к смерти. То, что может показаться простудой, может быть гриппом. Помните об этих различиях:
Симптомы простуды | Симптомы гриппа |
|---|---|
Низкая температура или ее отсутствие | Высокая температура |
Иногда болит голова | Очень частая головная боль |
Душный, насморк | Чистый нос |
Чихание | Иногда чихает |
Легкий отрывистый кашель | Кашель, часто переходящий в тяжелый |
Легкие боли | Часто сильные боли |
Легкая утомляемость | Несколько недель усталости |
Боль в горле | Иногда ангина |
Нормальный уровень энергии или может ощущаться вялость | Крайнее истощение |
Как диагностируется простуда?
Наиболее распространенные простудные заболевания диагностируются на основании зарегистрированных симптомов.Однако симптомы простуды могут быть похожи на определенные бактериальные инфекции, аллергии и другие заболевания. Если у вас серьезные симптомы, всегда консультируйтесь с врачом для постановки диагноза.
Как лечится простуда?
В настоящее время не существует лекарств для лечения или сокращения продолжительности простуды. Тем не менее, следующие методы лечения могут помочь облегчить некоторые симптомы простуды:
Лекарства от простуды, отпускаемые без рецепта, такие как противозастойные средства и лекарства от кашля
Антигистаминные средства, отпускаемые без рецепта (лекарство, которое помогает высушить выделения из носа и подавить кашель)
Остальное
Повышенное потребление жидкости
Обезболивающие от головной боли или жара
Полоскание горла теплой соленой водой при боли в горле
Вазелин для сырой, потрескавшейся кожи вокруг носа и губ
Теплый пар для скопления
Поскольку простуда вызывается вирусами, антибиотики не работают.Антибиотики эффективны только при лечении бактериальных инфекций.
Не давайте аспирин детям с высокой температурой. Аспирин, используемый для лечения вирусных заболеваний у детей, был связан с синдромом Рея. Это потенциально серьезное или смертельное заболевание у детей.
Какие осложнения простуды?
Простуда может привести к вторичным инфекциям, включая бактериальные инфекции, инфекции среднего уха и носовых пазух, которые могут потребовать лечения антибиотиками.Если у вас простуда с высокой температурой, болью в носовых пазухах, сильно опухшими железами или кашлем с выделением слизи, обратитесь к своему врачу. Вам может потребоваться дополнительное лечение.
Можно ли предотвратить простуду?
Лучший способ избежать простуды — часто мыть руки и избегать тесного контакта с простуженными людьми. Находясь рядом с простуженными людьми, не прикасайтесь к носу или глазам, потому что руки могут быть заражены вирусом.
Если вы простужены, кашляете и чихаете салфетками для лица и немедленно избавляйтесь от них.Тогда сразу вымойте руки. Также очистите поверхности дезинфицирующими средствами, которые убивают вирусы, чтобы остановить распространение простуды. Исследования показали, что риновирусы могут выжить до 3 часов вне слизистой оболочки носа.
Когда мне следует позвонить своему врачу?
Если симптомы ухудшаются или появляются новые симптомы, сообщите об этом своему лечащему врачу. Если ваши симптомы не улучшатся в течение нескольких дней, позвоните своему врачу, так как у вас может быть другой тип инфекции.
Основные сведения о насморке
Простуда вызывается вирусом, который вызывает воспаление слизистой оболочки носа и горла.
Простуда очень легко передается другим людям. Он часто распространяется воздушно-капельным путем, которые больной кашляет или чихает в воздух. Затем капли вдыхает другой человек.
Симптомы могут включать заложенность носа, насморк, першение, першение в горле, чихание, слезотечение и субфебрильную температуру.
Лечение для уменьшения симптомов включает отдых и большое количество жидкости.
Поскольку простуда вызывается вирусами, лечение антибиотиками не сработает.
Лучшая профилактика простуды — частое мытье рук и избегание тесного контакта с простуженными людьми.
Простуда — Симптомы и причины
Обзор
Простуда — это вирусная инфекция носа и горла (верхних дыхательных путей).Обычно это безвредно, хотя может показаться иначе. Простуду могут вызывать многие типы вирусов.
Дети младше 6 лет подвергаются наибольшему риску простуды, но здоровые взрослые также могут ожидать двух или трех простуд в год.
Большинство людей выздоравливают от простуды за неделю или 10 дней. Симптомы могут длиться дольше у курящих людей. Если симптомы не улучшатся, обратитесь к врачу.
Симптомы
Симптомы простуды обычно появляются через 1-2 дня после контакта с вирусом, вызывающим простуду.Признаки и симптомы, которые могут варьироваться от человека к человеку, могут включать:
- Насморк или заложенность носа
- Боль в горле
- Кашель
- Перегрузка
- Легкая ломота в теле или легкая головная боль
- Чихание
- Субфебрильная температура
- Общее недомогание (недомогание)
Выделения из носа могут становиться более густыми и приобретать желтый или зеленый цвет по мере протекания простуды. Это не признак бактериальной инфекции.
Когда обращаться к врачу
Для взрослых — обратитесь за медицинской помощью, если у вас есть:
- Температура выше 101,3 F (38,5 C)
- Лихорадка, продолжающаяся пять дней или более или возвращающаяся после периода без лихорадки
- Одышка
- Свистящее дыхание
- Сильная ангина, головная боль или боль в носовых пазухах
Для детей — как правило, ребенку не нужно обращаться к врачу при насморке.Но немедленно обратитесь за медицинской помощью, если у вашего ребенка есть одно из следующего:
- Температура 100,4 F (38 C) у новорожденных до 12 недель
- Повышение температуры тела или повышение температуры продолжительностью более двух дней у ребенка любого возраста
- Симптомы, которые усиливаются или не исчезают
- Тяжелые симптомы, такие как головная боль или кашель
- Свистящее дыхание
- Боль в ухе
- Чрезвычайная суетливость
- Необычная сонливость
- Отсутствие аппетита
Причины
Хотя простуду могут вызывать многие типы вирусов, наиболее частыми виновниками являются риновирусы.
Вирус простуды попадает в ваш организм через рот, глаза или нос. Вирус может распространяться воздушно-капельным путем, когда больной кашляет, чихает или разговаривает.
Он также распространяется при непосредственном контакте с простуженными людьми или при совместном использовании зараженных предметов, таких как посуда, полотенца, игрушки или телефоны. Если вы дотронетесь до глаз, носа или рта после такого контакта или воздействия, вы, вероятно, простудитесь.
Факторы риска
Эти факторы могут увеличить ваши шансы простудиться:
- Возраст. Дети младше 6 лет подвергаются наибольшему риску простуды, особенно если они проводят время в детских учреждениях.
- Ослабленная иммунная система. Наличие хронического заболевания или иного ослабления иммунной системы увеличивает ваш риск.
- Время года. И дети, и взрослые более подвержены простудным заболеваниям осенью и зимой, но вы можете простудиться в любое время.
- Курение. У вас больше шансов простудиться или серьезно простудиться, если вы подвергаетесь воздействию сигаретного дыма.
- Экспозиция. Если вас окружает много людей, например, в школе или в самолете, вы, вероятно, подвергнетесь воздействию вирусов, вызывающих простуду.
Осложнения
- Острая инфекция уха (средний отит). Это происходит, когда бактерии или вирусы попадают в пространство за барабанной перепонкой. Типичные признаки и симптомы включают боль в ухе и, в некоторых случаях, зеленые или желтые выделения из носа или возвращение лихорадки после простуды.
- Астма. Простуда может вызвать приступ астмы.
- Острый синусит. У взрослых или детей простуда, которая не проходит, может привести к воспалению и инфекции носовых пазух (синусит).
- Другие вторичные инфекции. К ним относятся ангина (стрептококковый фарингит), пневмония, круп или бронхиолит у детей. Эти инфекции нужно лечить у врача.
Профилактика
Вакцины от простуды не существует, но вы можете принять разумные меры предосторожности, чтобы замедлить распространение вирусов простуды:
- Вымой руки. Тщательно и часто мойте руки водой с мылом и научите детей, как важно мыть руки. Если мыло и вода недоступны, используйте дезинфицирующее средство для рук на спиртовой основе.
- Продезинфицируйте свои вещи. Вымойте столешницы на кухне и в ванной дезинфицирующим средством, особенно если кто-то из членов вашей семьи простудился. Периодически мойте детские игрушки.
Используйте салфетки. Чихание и кашель в ткани. Немедленно выбросьте использованные салфетки, а затем тщательно вымойте руки.
Научите детей чихать или кашлять на сгиб локтя, когда у них нет салфетки. Таким образом они закрывают рот, не используя руки.
- Не сообщать. Не делитесь стаканами или посудой с другими членами семьи. Если вы или кто-то заболел, используйте свои собственные стеклянные или одноразовые стаканчики. Наклейте на чашку или стакан имя человека, больного простудой.
- Держитесь подальше от простуд. Избегайте тесного контакта с простуженными людьми.
- Выбирайте детский сад с умом. Найдите учреждение по уходу за детьми с хорошими правилами гигиены и четкой политикой содержания больных детей дома.
- Береги себя. Правильное питание, физические упражнения и достаточный сон, а также борьба со стрессом могут помочь вам избежать простуды.
Что вызывает кашель после простуды?
Спроси врача
Q. У меня кашель, который длился более месяца после простуды. Что я могу с этим поделать?
A. Когда ваше тело заражено одним из многих вирусов, вызывающих простуду, инфекция часто устраняется менее чем за неделю. Однако стойкий постинфекционный кашель может длиться до двух месяцев. Можно рассмотреть множество вариантов лечения, но ни одно из них не показало свою эффективность.
Несколько факторов приводят к постоянному кашлю после простуды.Постназальная капля может раздражать верхние дыхательные пути, которые часто становятся более чувствительными после инфекции. Когда дыхательные пути чрезмерно чувствительны, даже холодный воздух или небольшое количество пыли могут вызвать кашель. Еще одно соображение — возможность заражения коклюшем, также известным как коклюш. Коклюш поражает как взрослых, так и детей, и часто может вызывать кашель, который продолжается месяцами. К тому времени, когда появляется хронический кашель, антибиотики уже не эффективны при коклюше. Я предлагаю каждому взрослому сделать хотя бы одну ревакцинацию против коклюша в сочетании с вакцинами против столбняка и дифтерии (Tdap).
Лечение кашля, независимо от его источника, затруднено. Лекарства, отпускаемые без рецепта и по рецепту, имеют небольшие преимущества. Если симптомы постназального подтекания выражены, могут оказаться эффективными антигистаминные препараты, такие как хлорфенирамин (продается как Chlor-Trimeton и многие другие бренды). При наличии хрипов рекомендуется использовать ингалятор с бронходилатирующим средством, например, альбутерол (Провентил, ПроЭйр) или ипратропиум (Атровент). Несмотря на их обычное использование, подавители кашля малоэффективны.
Как только кашель проходит, он часто длится от четырех до восьми недель.По возможности старайтесь избегать принудительного кашля, поскольку это еще больше раздражает дыхательные пути и замедляет заживление. Когда вы чувствуете кашель, используйте леденцы для горла или пейте больше жидкости, чтобы уменьшить частоту приступов кашля.
—Уильям Кормос, главный редактор MD
, Harvard Men’s Health Watch
Поделиться страницей:
Заявление об ограничении ответственности:
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного содержимого.Обратите внимание на дату последнего обзора или обновления всех статей. Никакой контент на этом сайте, независимо от даты, никогда не должен использоваться в качестве замены прямой медицинской консультации вашего врача или другого квалифицированного клинициста.
Холод в груди «Состояния» Ada
Что такое простуда в груди?
Грудная простуда или острый бронхит — это заболевание, поражающее бронхи легких, вызывающее кратковременное воспаление и раздражение этих дыхательных путей. Общие симптомы включают постоянный кашель, одышку и усталость.
Грудная простуда, чаще всего развивающаяся в результате респираторных инфекций, таких как грипп или простуда, вызывается — в большинстве случаев — тем же набором вирусов, что и простуда. В редких случаях насморк также может быть вызван бактериальной инфекцией.
Большинство людей считают, что простуда проходит через две-три недели без необходимости лечения. В тяжелых случаях или когда симптомы не проходят в течение обычного периода времени, врачи порекомендуют варианты лечения.
Простуда в груди обычно не считается серьезным заболеванием. Однако существует риск того, что простуда перерастет в пневмонию — более серьезное состояние. Постоянная простуда в груди также может быть диагностирована как хронический бронхит — хроническое заболевание, которое нельзя полностью вылечить. Если вы думаете, что у вас простуда в груди, вам может помочь оценка симптомов с помощью бесплатного приложения Ada.
Острый бронхит против хронического бронхита
Хронический бронхит отличается от острого бронхита своей стойкостью.Острый бронхит, который имеет те же симптомы, что и хронический бронхит, является кратковременным заболеванием, которое обычно проходит в течение двух-трех недель, тогда как хронический бронхит является постоянным или постоянно повторяющимся состоянием, чаще всего вызванным курением или вдыханием раздражителей или пыль. Чтобы классифицировать бронхит как хронический, кашель должен присутствовать как минимум три месяца в каждый из двух последовательных лет, при этом все другие возможные причины должны быть исключены.
Подробнее о Хроническом бронхите
Симптомы простуды
Основным симптомом простуды является кашель, который часто бывает постоянным и сопровождается отхаркиванием слизи. Выработка избыточной слизи во время простуды является нормальным явлением — эта реакция предназначена для защиты дыхательных путей от микробов и бактерий. Другие симптомы могут включать:
- Лихорадка
- Головная боль
- Боли и боли
- Другие симптомы, связанные с простудой или гриппом
Для полного исчезновения кашля, связанного с простудой, обычно требуется две-три недели. Если вы испытываете какие-либо симптомы простуды, попробуйте использовать бесплатное приложение Ada, чтобы провести оценку симптомов.
Причины простуды
Грудная простуда может быть вирусной или бактериальной инфекцией, хотя гораздо чаще заражается вирусным заболеванием. Вирусы, вызывающие это состояние, относятся к тому же разнообразию, что и вирусы, вызывающие простуду или грипп, и обычно развиваются из этих состояний. Если кажется, что простуда или грипп обострились, возможно, возникла грудная простуда.
Вирусы, вызывающие простуду в груди, чаще всего передаются через крошечные капли, образующиеся при кашле, чихании или разговоре инфицированного человека.Вирус может выжить на такой поверхности, как столешница или дверная ручка, например, до 24 часов. Чтобы избежать заражения, человек должны принять такие меры, как тщательно мыть руки и избегать совместного использования стаканов и посуды.
Диагностика простуды
Врачи обычно могут диагностировать простуду в груди, задав несколько вопросов о симптомах человека и проведя физический осмотр. В некоторых случаях врач может назначить дополнительные анализы, чтобы диагностировать состояние или отличить его от других состояний.Эти тесты включают:
- Тест функции легких: Используется для проверки на наличие признаков астмы или эмфиземы.
- Анализы мокроты: Используется для выявления бактерий в мокроте (слизи).
- Рентгеновский снимок: Может быть полезен для определения источника симптомов у человека.
Лечение простуды в груди
Простуда в груди не требует лечения во всех случаях — обычно она проходит через две-три недели **, хотя кашель может сохраняться дольше.
Если кашель особенно сильный, лекарства от кашля продаются без рецепта или могут быть прописаны врачом. Для подавления боли можно принимать обезболивающие, такие как ибупрофен и парацетамол. Тем, кто страдает аллергией, астмой или хроническим навязчивым заболеванием легких, при необходимости может быть назначен ряд лекарств.
Поскольку простуда в большинстве случаев вызывается вирусом, антибиотики бесполезны и даже могут быть вредными. Однако, если считается, что простуда имеет бактериальное происхождение, для эффективного лечения этого состояния можно использовать антибиотики.
Домашние средства от простуды
Хотя лечение простуды может не потребоваться, существует ряд из домашних средств, которые можно использовать для облегчения ее симптомов. Вот некоторые из наиболее распространенных домашних средств:
- Отдых: Отдых жизненно важен для восстановления сил иммунной системы.
- Гидратация: Обильное питье воды помогает разжижить слизь в груди и облегчает откашливание.
- Горячие напитки и леденцы: Напитки, такие как чай с медом и леденцы, отпускаемые без рецепта, могут облегчить некоторые симптомы.
- Пар: Пар от горячего душа или полотенца может помочь удалить слизь и облегчить симптомы.
Существует множество натуральных продуктов , которые могут эффективно помочь облегчить симптомы простуды. К ним относятся:
- Яблочный уксус: Сырой нефильтрованный яблочный уксус помогает разжижать слизь в грудной клетке, что может уменьшить заложенность жидкости и помочь человеку с простудой в груди лучше дышать. Употребление раствора теплой воды, смешанного с двумя чайными ложками яблочного уксуса два или три раза в день в течение недели, поможет сократить продолжительность простуды и укрепить иммунную систему, предотвращая простуду в будущем.
- Куркума: Куркума, растение и специя, произрастающие в странах Юго-Восточной Азии и Ближнего Востока, очень эффективны для уменьшения симптомов простуды. Он содержит составной куркумин, который обладает противовирусными, антибактериальными и противовоспалительными свойствами. Добавление примерно чайной ложки сырой, тертой куркумы или порошка куркумы в горячий напиток несколько раз в день или использование его для придания вкуса еде может помочь облегчить симптомы простуды.
- Имбирь: Имбирь используется в качестве естественного средства для лечения различных заболеваний на протяжении более 2000 лет и является эффективным средством для уменьшения воспаления в груди, вызванного простудой.Его можно добавлять в пищу в сыром виде, заваривать как чай или принимать в качестве добавок.
- Эфирные масла: Существует множество различных типов эфирных масел, каждое из которых особенно полезно для облегчения симптомов различных состояний. Самые полезные эфирные масла для лечения простуды включают ладан, орегано, эвкалипт, чайное дерево и лимон. Эфирные масла можно добавлять в горячий компресс, воду в ванне, наносить на шею и виски или вводить с помощью испарителя / диффузора.При использовании эфирных масел для лечения простуды всегда сверяйтесь с инструкциями на упаковке, чтобы найти наиболее подходящий способ их применения.
Некоторые лечебные травы и добавки несовместимы с основными заболеваниями или лекарствами, отпускаемыми по рецепту. Если помимо простуды в груди у человека есть хроническое (продолжающееся) заболевание и / или он регулярно принимает какие-либо лекарства, ему следует проконсультироваться со своим врачом перед использованием любых новых натуральных продуктов.
Профилактика простуды в груди
Вирусов, которые в большинстве случаев вызывают простуду в груди, трудно избежать, поскольку они распространяются крошечными, часто необнаруживаемыми капельками, выбрасываемыми в воздух или на поверхности.Однако можно предпринять определенные меры, чтобы избежать появления этих вирусов. В их числе:
- Часто и тщательно мыть руки
- Достаточно отдыхать
- Избегать чрезмерного прикосновения к глазам или рту
- Не делиться такими вещами, как стаканы или кухонная утварь
- Поддержание здоровья с помощью регулярных упражнений, достаточного количества жидкости и сбалансированного питания
- Прививки от пневмонии, гриппа и коклюша
Осложнения простуды
Осложнения, которые могут развиться в результате простуды, включают:
- Пневмония: Симптомы пневмонии обычно схожи с симптомами простуды, хотя могут быть более серьезными.Это состояние легко поддается лечению с помощью антибиотиков, хотя важно сначала отличить его от простуды. Пожилые люди, курильщики и люди с предшествующими заболеваниями печени или почек подвержены наибольшему риску заражения пневмонией. Подробнее о Пневмонии »
- Хронический бронхит: Постоянное состояние, обычно вызываемое курением или воздействием раздражающих веществ в воздухе. Постоянный кашель, продолжающийся не менее трех месяцев в течение двух лет подряд, является основным симптомом хронического бронхита.Врач должен уметь диагностировать это состояние. Подробнее о Хроническом бронхите »
Простуда в груди Часто задаваемые вопросы
В: Какова продолжительность простуды в груди?
A: Обычно насморк развивается через три или четыре дня после простуды или гриппа и длится примерно две-три недели. Однако это приблизительное значение, и симптомы могут длиться дольше. В этом случае следует обратиться за медицинской помощью.
В: Я беременна. Следует ли мне беспокоиться о простуде в груди?
A: Беременным женщинам следует проявлять особую осторожность, чтобы избежать простуды.Однако, если состояние все же развивается, женщинам следует обязательно проконсультироваться с врачом, который сможет посоветовать подходящий метод лечения, если он вообще нужен, включая определение лекарств, которые можно безопасно принимать во время беременности.
К сожалению, во время беременности простуда чаще перерастает в более серьезное респираторное заболевание, такое как пневмония. При появлении следующих симптомов обратитесь за неотложной медицинской помощью:
- Боль в груди
- Кровь в слизи
- Высокая температура
- Неумолимая отдышка
Подробнее о возможных осложнениях беременности »
В: Заразна ли грудная простуда?
A: Да, вирусы, которые обычно вызывают простуду, заразны.Избегайте контакта с инфицированными людьми, регулярно мойте руки и избегайте совместного использования посуды и стаканов, чтобы снизить вероятность заражения.
В: Простуда грудной клетки является вирусной или бактериальной?
A: Примерно от 85 до 95 процентов случаев острый бронхит вызывается вирусом. Вирусы такие же, как и вирусы, вызывающие простуду и грипп. У людей с сопутствующими заболеваниями, такими как Streptococcus pneumoniae, haemophilus influenzae и moraxella catarrhalis, вероятность развития острого бактериального бронхита выше, чем у здоровых людей.
В: Может ли простуда перейти в пневмонию?
A: Пневмония может возникнуть в результате простуды в качестве вторичного осложнения. Особенно подвержены этому пожилые люди. Симптомы пневмонии включают жар, учащенное сердцебиение, боль в груди и одышку.
Подробнее о пневмонии »
симптомов простуды: когда вам следует обратиться к врачу по поводу простуды?
Если вашему ребенку меньше 3 месяцев и у него температура 100 F (37.8 C) или выше, немедленно обратитесь к врачу, — говорит педиатр Карлос Лернер, доктор медицины, медицинский директор по охране здоровья детей в детской больнице Mattel при Калифорнийском университете в Лос-Анджелесе. В случае сомнений доктор Лернер советует родителям позвонить своему врачу: «Стоит получить совет по телефону», — говорит он.
Серьезные осложнения простудыПростуда может истощить естественные защитные силы вашего тела, делая вас уязвимыми для проблем со здоровьем, от инфекций уха и носовых пазух до стрептококковой ангины, бронхита и пневмонии.Головные боли, лихорадка и боль в носовых пазухах могут указывать на инфекцию носовых пазух, требующую лечения.
«Конечно, если у вас была простуда или инфекция носовых пазух, а теперь у вас усиливается головная боль и жар, это необходимо увидеть», — говорит Дэвид Росс, доктор медицины, врач скорой помощи в Пенроуз-Стрит. Служба здравоохранения Фрэнсиса в Колорадо-Спрингс, штат Колорадо.
Если у вас есть такие симптомы, как колющие боли в груди, кашель с выделением цветной мокроты, лихорадка или одышка, возможно, у вас пневмония, и вам следует обратиться к врачу.«Если симптомы появились быстро, вам следует немедленно обратиться за медицинской помощью», — говорит доктор Росс.
Респираторно-синцитиальный вирус, или RSV, является распространенным респираторным вирусом, который имеет общие симптомы с простудой, но может вызывать серьезные симптомы у младенцев, маленьких детей и пожилых людей. Хотя большинство людей выздоравливают от RSV-инфекции в течение одной-двух недель, вирус является наиболее частой причиной бронхиолита (воспаления мелких дыхательных путей в легких) и пневмонии у детей в возрасте до 12 месяцев в США.
Признаки затрудненного дыхания у младенцев включают раздувание ноздрей, дыхание быстрее обычного, напряжение мышц шеи или синеватое изменение цвета вокруг губ и пальцев.«Если вы видите эти вещи, немедленно доставьте их в отделение неотложной помощи», — говорит Росс.
Контрольные списки симптомов простуды, на которые следует обратить вниманиеКонечно, большинство простудных заболеваний никогда не потребуют посещения отделения неотложной помощи. Но если признаки и симптомы сомнительны, стоит съездить.
По данным Американской академии семейных врачей, здесь есть несколько красных флажков, на которые стоит обратить внимание.
У детей:
- Высокая температура (выше 103 F) или лихорадка, которая продолжается более 3 дней
- Симптомы длятся более 10 дней
- Проблемы с дыханием, учащенное дыхание или хрипы
- Синеватый цвет кожи
- Боль в ухе или выделения из уха
- Изменения психического состояния (например, отсутствие пробуждения, раздражительность или судороги)
- Гриппоподобные симптомы, которые улучшаются, но возвращаются с повышением температуры и усилением кашля
- Ухудшение хронического заболевания
У взрослых:
- Высокая длительная лихорадка (выше 102 F)
- Симптомы, которые длятся более 10 дней или усиливаются вместо улучшения
- Проблемы с дыханием или одышка
- Боль или давление в грудь
- Обморок или ощущение, будто вы вот-вот упадете в обморок
- Путаница или дезориентация
- Сильная или постоянная рвота
- Сильная боль в лице или лбу 90 029 Охриплость, боль в горле или кашель, который не проходит через 10 дней


 д. Мышечные боли могут быть показателем тяжести заболевания.
д. Мышечные боли могут быть показателем тяжести заболевания.




 Франциско Биоска Директор Департамента медицины и спортивной адаптации ФК Шахтер (Донецк, Украина). Мышечные травмы. Актуальные аспекты спортивной медицины, Москва, 2009. С.48-55.
Франциско Биоска Директор Департамента медицины и спортивной адаптации ФК Шахтер (Донецк, Украина). Мышечные травмы. Актуальные аспекты спортивной медицины, Москва, 2009. С.48-55.