Диффузные изменения поджелудочной железы на УЗИ
Умеренное употребление пищи — мать здоровья.
М.В. Ломоносов
Поговорим еще об одном часто встречаемом в ультразвуковой практике заключении: «Диффузные изменения паренхимы поджелудочной железы». Причем я уверена, что большинство пациентов не понимают, что ж это такое. «Поджелудка!» — говорят они родственникам, выходя из кабинета УЗИ.
Но что ж это за орган? Зачем он нужен? Почему он у всех страдает?
Поджелудочная железа расположена, как вы догадались, под желудком. Большая её часть (хвост) находится слева, меньшая часть срединно (тело) и справа (головка). Железа примыкает вплотную к разным органам (печень, двенадцатиперстная кишка и другие отделы кишечника, желудок, селезенка, почки, сосуды, выводные желчные протоки), поэтому, если вас беспокоят боли в верхних отделах живота, не надо все валить на бедную поджелудочную железу! Лучше провериться, ведь помимо перечисленных органов, боль сюда может проецироваться даже от сердца.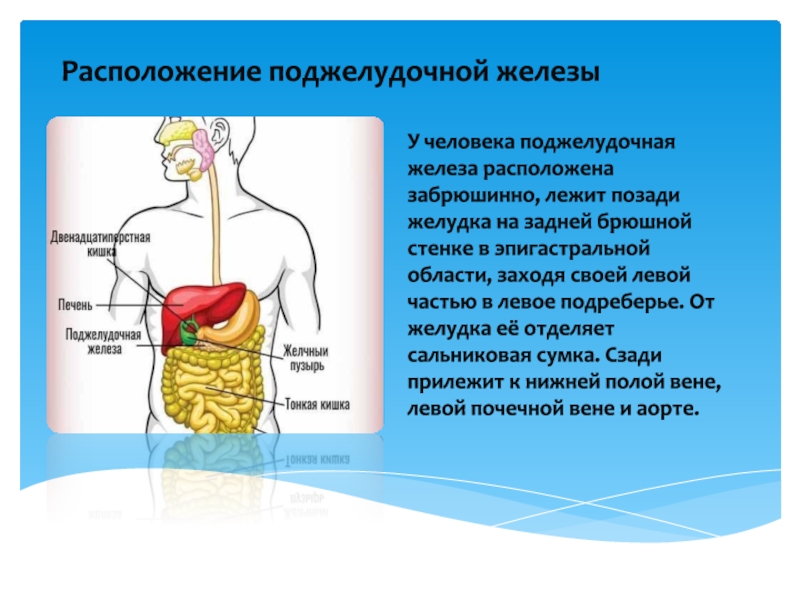
Продолжим. Почему она называется железой? Железой называют орган, который может производить какие-то важные для организма вещества. Так вот, поджелудочная железа весом у взрослого человека около 60–80 г в сутки вырабатывает около 1,5–2 л панкреатического сока! Большая часть клеток, из которых она состоит, вырабатывает именно этот сок, который по протоку поступает в кишечник и там помогает переваривать белки, жиры и углеводы. У пожилых масса органа уменьшается по причине возрастных изменений, а также после всех проблем, перенесенных за жизнь, поэтому и сока вырабатывается меньше. Значит питание с возрастом должно быть в небольших объёмах, легкоусвояемое, некалорийное. «Раньше меня так не вздувало!» — слышишь от пациентов, так и сока 10–20 лет назад поджелудочная вырабатывала больше, пища переваривалась быстрее, легче.
Только около 2% клеток поджелудочной железы вырабатывает инсулин, который регулирует уровень сахара в крови, т.е. около 1,2–1,6 г клеток нам всего дано на всю жизнь, только вдумайтесь! А теперь прикиньте, сколько углеводов (сладостей) вы употребляете за жизнь? сколько покупаете «вкусняшек» вашим детям? В среднем в год человек съедает 24–28 кг сахара (в России — до 40 кг!).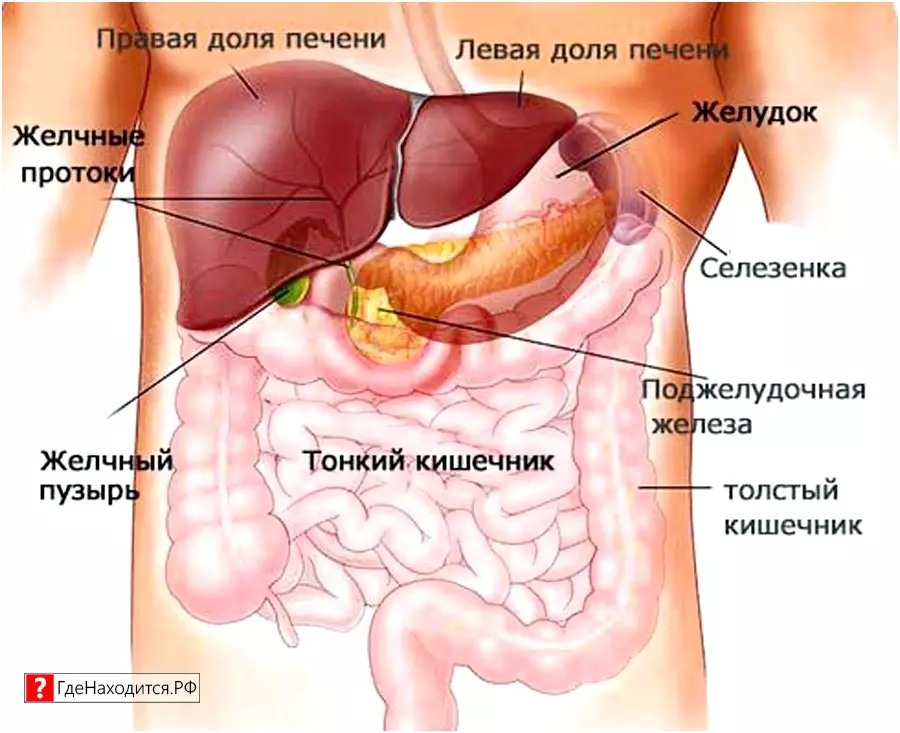 Прибавьте к этому около 50 тонн еды, которые в среднем съедает человек при продолжительности жизни 70 л. Ну, и не забудем про алкоголь, лекарства (которые свободно можно купить в аптеке!!!). А наша маленькая поджелудочная железа должна все это переварить!
Прибавьте к этому около 50 тонн еды, которые в среднем съедает человек при продолжительности жизни 70 л. Ну, и не забудем про алкоголь, лекарства (которые свободно можно купить в аптеке!!!). А наша маленькая поджелудочная железа должна все это переварить!
Хотелось бы еще рассказать о влиянии сна на поджелудочную железу. Недосыпание приводит к появлению неправильно свёрнутых белков и потенциально может привести к гибели клеток, особенно в пожилом возрасте. Исследование учёных из Медицинской школы Пенсильванского университета (США) как раз об этом. А также исследования жозефа Баура (Joseph Baur) и его коллег. Неправильные белки организм должен либо исправить, либо утилизировать. Ученый обнаружил, что у старых животных реакция на такой стресс ослаблена, то есть с возрастом недостаток сна может сказываться всё сильнее.
Поэтому задумайтесь, прежде чем попить чайку на ночь глядя (а тем более что-то покрепче) или посмотреть любимый фильм до часу ночи.
Так вот, при современном изобилии в питании и разнообразии в образе жизни не стоит удивляться, если начались проблемы с пищеварением (вздутие, чувство тяжести, нарушения стула и пр.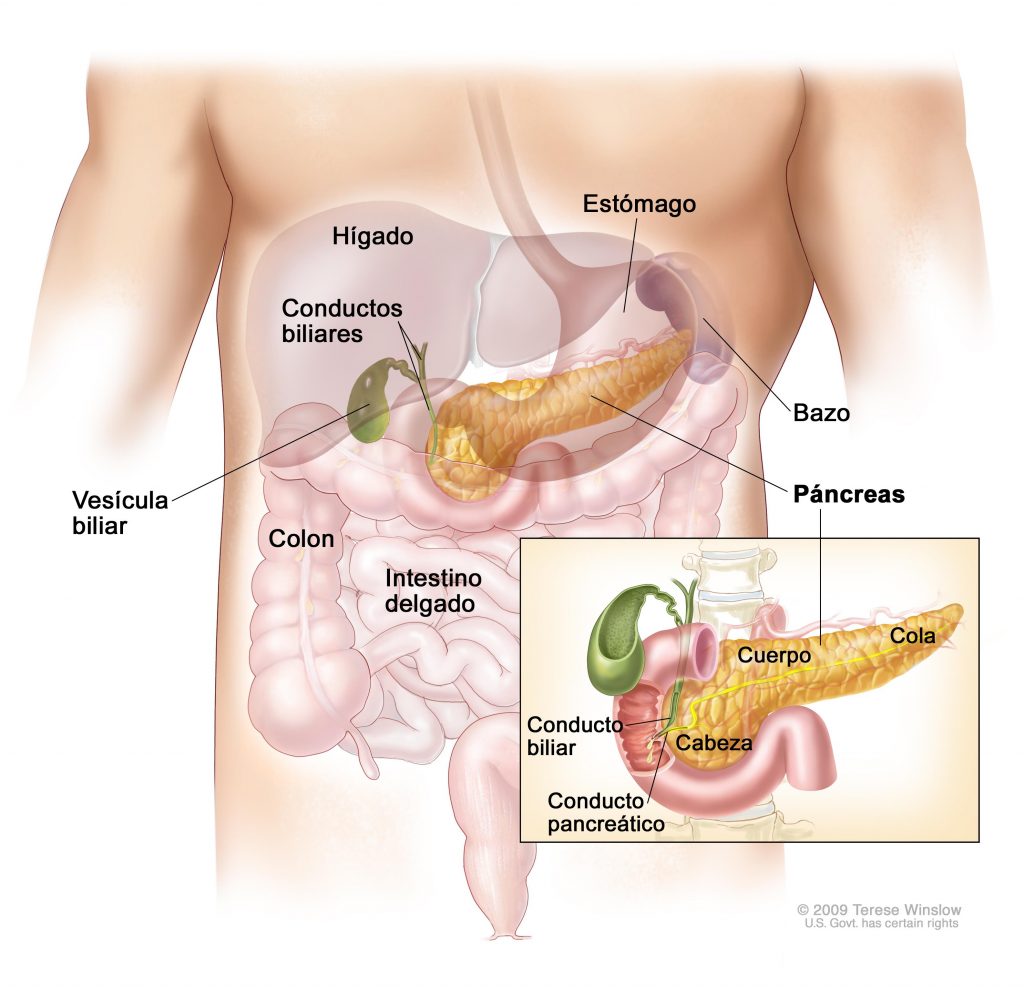 ) Многие на исследовании признаются: «Так я уже ничего такого и не ем, а не помогает!» Ключевое слово здесь «уже», т.е. в течение многих десятков лет мы едим все подряд, а «садимся» на диету только тогда, когда организм уже начнет выдавать нам неприятности с пищеварением или повышенный сахар в анализах. К сожалению, здесь уже иногда сложно помочь.
) Многие на исследовании признаются: «Так я уже ничего такого и не ем, а не помогает!» Ключевое слово здесь «уже», т.е. в течение многих десятков лет мы едим все подряд, а «садимся» на диету только тогда, когда организм уже начнет выдавать нам неприятности с пищеварением или повышенный сахар в анализах. К сожалению, здесь уже иногда сложно помочь.
Что же доктор видит на УЗИ?
Обычно при первых проблемах с железой на ультразвуке может не быть изменений, и это замечательно! Хотя многим хотелось бы их увидеть, и пациенты остаются разочарованы.
Запомните! Однократные воспаления в железе могут проходить бесследно и без изменений по УЗИ.
Но если доктор все-таки находит патологию, то это уже, вероятнее всего, необратимо или оставит свой след на работе органа.
В большинстве случаев доктор описывает примерно следующую картину: контуры железы неровные, нечеткие, эхогенность повышена или высокая, размеры могут быть нормальные, увеличены или уменьшены.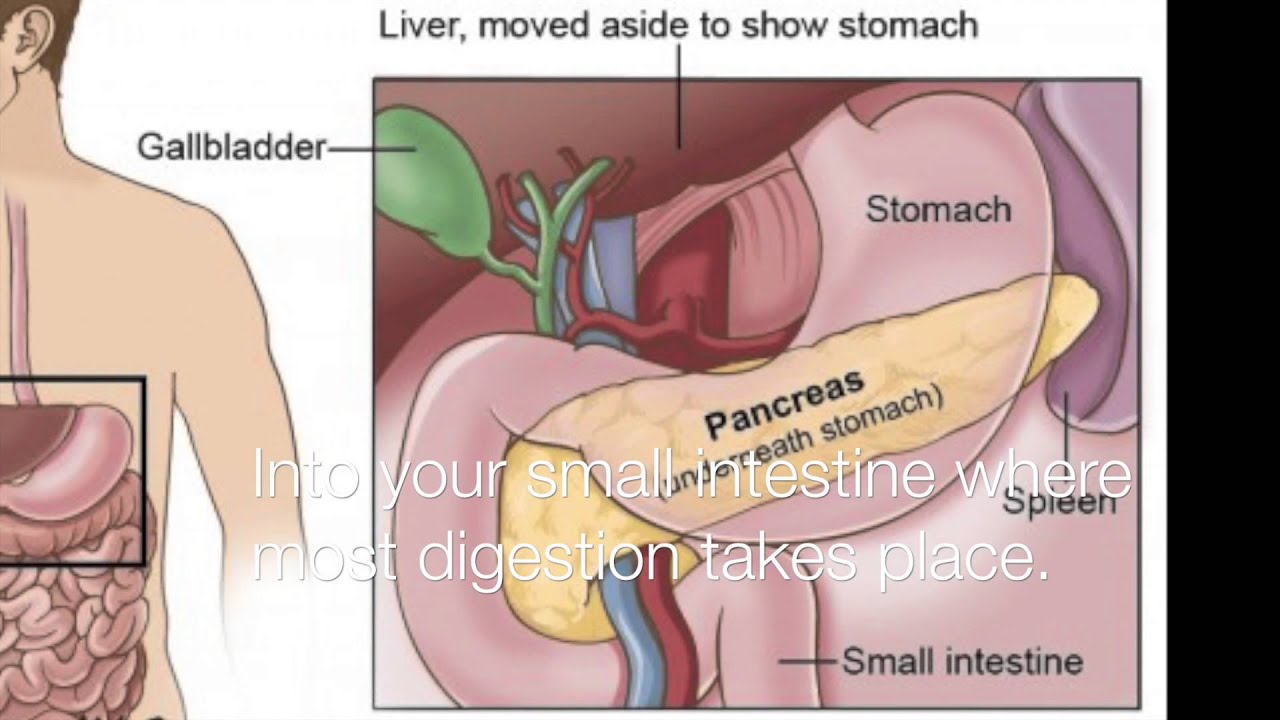 Редко бывает расширение протока железы и даже камни в ней. В такой ситуации доктор пишет в заключении пресловутые «Диффузные изменения», т.е. железа многократно за жизнь испытывала нагрузки и часть её клеток погибли или заместились на жир и рубцовую ткань и она уже не может работать как прежде.
Редко бывает расширение протока железы и даже камни в ней. В такой ситуации доктор пишет в заключении пресловутые «Диффузные изменения», т.е. железа многократно за жизнь испытывала нагрузки и часть её клеток погибли или заместились на жир и рубцовую ткань и она уже не может работать как прежде.
Что с этим заключением делать? Обязательно необходимо дообследование (сначала гастроэнтеролог, терапевт), чтобы определить степень нарушений пищеварения и состояние организма в целом, ведь, если страдает поджелудочная железа, значит во всем организме есть проблемы (нарушение углеводного, жирового обмена, как правило сопутствует атеросклероз, могут быть кожные проявления и пр.).
А ситуация в целом, конечно, зависит от вас самих. Доктор пропишет лечение, поможет временно нормализовать беспокоящие вас симптомы. Но контроль за питанием полностью в ваших руках. Если у вас на ультразвуке уже выявлены диффузные изменения, не нагружайте поджелудочную железу, дайте ей возможность подольше обеспечить вам комфортную жизнь!
Пульсация в животе — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения.
Определение
В норме пульсация в животе может ощущаться после длительного нахождения в неудобной позе, занятий спортом или при воздействии раздражающих нервную систему факторов. Нет повода для беспокойства, если пульсация самостоятельно проходит после непродолжительного отдыха на спине.
Однако ощущение пульса в животе может быть симптомом различных заболеваний органов и систем брюшной полости. Брюшная полость — вместилище многих органов, таких как желудок, печень, желчный пузырь, кишечник; здесь расположены важные кровеносные (брюшной отдел аорты) и лимфатические сосуды, нервные пучки.
Сбой в работе хотя бы одного из входящих в состав брюшной полости органа ведет к функциональным нарушениям разной степени выраженности. Чаще всего самостоятельно выявить причину пульсации в животе невозможно, для этого необходимо обратиться к врачу, так как помимо «безобидного» расстройства желудка причиной могут быть и более серьезные жизнеугрожающие состояния.
Чаще всего самостоятельно выявить причину пульсации в животе невозможно, для этого необходимо обратиться к врачу, так как помимо «безобидного» расстройства желудка причиной могут быть и более серьезные жизнеугрожающие состояния.
Пульсация в животе может различаться по локализации: над пупком, в районе солнечного сплетения, справа или слева от центра живота.
Возможные причины пульсации в животе
- Расстройства пищеварения.
- Беременность.
- Особенности менструального цикла.
- Патология брюшного отдела аорты.
- Опухоли органов брюшной полости.
 д.
д.В клиническую картину гастрита вписываются тяжесть в животе, пульсация в области эпигастрия (пространства, располагающегося непосредственно под мечевидным отростком и являющегося проекцией желудка на переднюю брюшную стенку), изжога, тошнота, в некоторых случаях рвота, снижение аппетита.
При переедании из-за перерастяжения стенок желудка также возможно появление пульсирующих ощущений в животе.
 При опухолях кишечника возможны следующие неспецифические симптомы: расстройство стула, похудание, уменьшение аппетита вплоть до отвращения к пище, значительное увеличение объема живота.
Клиническая картина кишечной непроходимости такова: нарушение отхождения кала и газов, боль и пульсация в животе, в некоторых случаях возникает ощущение усиленной перистальтики, тошнота, рвота. Появление этих симптомов в комплексе или разрозненно требует немедленного обращения за медицинской помощью. Отсутствие должного лечения при развитии кишечной непроходимости может стать причиной тяжелых осложнений и даже летального исхода.
Во время беременности по мере развития и роста ребенка увеличивается матка. Этот процесс сопровождается давлением на окружающие органы – кишечник, мочевой пузырь, что проявляется учащенным мочеиспусканием, пульсацией в животе, изжогой (на поздних сроках беременности, что связано с нарастающим внутрибрюшным давлением).
При опухолях кишечника возможны следующие неспецифические симптомы: расстройство стула, похудание, уменьшение аппетита вплоть до отвращения к пище, значительное увеличение объема живота.
Клиническая картина кишечной непроходимости такова: нарушение отхождения кала и газов, боль и пульсация в животе, в некоторых случаях возникает ощущение усиленной перистальтики, тошнота, рвота. Появление этих симптомов в комплексе или разрозненно требует немедленного обращения за медицинской помощью. Отсутствие должного лечения при развитии кишечной непроходимости может стать причиной тяжелых осложнений и даже летального исхода.
Во время беременности по мере развития и роста ребенка увеличивается матка. Этот процесс сопровождается давлением на окружающие органы – кишечник, мочевой пузырь, что проявляется учащенным мочеиспусканием, пульсацией в животе, изжогой (на поздних сроках беременности, что связано с нарастающим внутрибрюшным давлением).
Иногда за пульсацию в животе женщина ошибочно принимает шевеление плода.
Аорта является самым большим непарным сосудом в организме человека. Она входит в большой круг кровообращения, основная функция которого – обеспечение всех органов и тканей богатой кислородом кровью. Аорту принято делить на три отдела: восходящая аорты, дуга аорты и нисходящий отдел аорты (делится на грудную и брюшную).
Брюшной отдел аорты осуществляет кровоснабжение желудка, кишечника, почек, селезенки, а также яичек у мужчин и яичников у женщин.
Аневризмой называется патология стенки сосуда, при которой на нем образуется своеобразное выпячивание, похожее на мешок. Наличие аневризмы брюшной аорты может проявляться пульсирующими ощущениями в животе. Боли в животе часто отсутствуют или терпимые, но возможны и приступы, похожие на радикулит или обострение воспаления поджелудочной железы. Чаще болеют мужчины после 60 лет, причем большинство из них курильщики с большим стажем. При поздней постановке диагноза стенка аорты истончается, что может привести к разрыву аневризмы при физическом напряжении или даже в покое.
К причинам развития аневризм аорты врачи относят врожденную патологию соединительной ткани, заболевания воспалительной природы (например, аортит), неинфекционное (специфическое) воспаление (например, болезнь Такаясу), проникающее ранение или тупую травму живота, гиперхолистеринемию и атеросклероз (характеризуется отложением холестериновых бляшек в сосудах, что делает их стенки менее устойчивыми к воздействиям кровяного давления).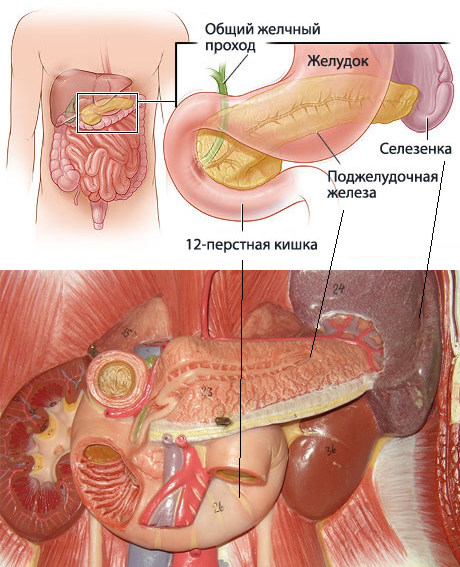
К каким врачам обращаться при появлении пульсации в животе
При возникновении расстройства пищеварения нужно обратиться к терапевту или гастроэнтерологу. В случаях, когда расстройство носит инфекционную природу, помощь окажет инфекционист.
При расстройствах пищеварения, сопровождающихся обильной рвотой, многократным жидким стулом, развивается сильное обезвоживание — такое состояние может потребовать госпитализации.
Терапией аневризмы брюшной аорты занимается, как правило, хирург.В период беременности женщины наблюдаются у акушера-гинеколога.
Диагностика и обследования при пульсации в животе
Для диагностики гастрита или колита широко применяется гастро-или колоноскопия (в некоторых случаях исследования проводятся с седацией) и УЗИ органов брюшной полости для выявления опухолей в животе. При проведении эндоскопических обследований возможен забор материала для определения клеточных характеристик образования, что определяет тактику дальнейшего лечения.
Боль под лопаткой — лечение, симптомы, причины, диагностика
Видео
-
Боль под лопаткой. Вопрос-ответ.
Тематика: Вопрос-ответ -
Боль под лопаткой
Тематика: Энциклопедия заболеваний
Боль под лопаткой довольно распространенная жалоба у пациентов и нередко представляет трудности, как для диагностики, так и для лечения. Боль может локализоваться как под левой, так и под правой лопаткой.
Боль под левой лопаткой
Боль под левой лопаткой может доставлять большой дискомфорт и влиять на качество жизни. Любая боль под левой лопаткой заслуживает внимания и требует посещения врача, так как причины болей под левой лопаткой довольно разнообразны и среди них могут быть серьезные состояния, иногда с угрозой для жизни человека.
Причины болей под левой лопаткой
- Травмы. Травмы лопатки встречаются достаточно часто и могут возникать как после тяжелых происшествий (например, при падениях, или ДТП), так и при подъеме и переносе тяжестей.
 Инволюционные изменения в костной ткани также могут приводить к повреждению лопатки из-за ослабления костной ткани и повреждения могут возникать даже при незначительных травмах
Инволюционные изменения в костной ткани также могут приводить к повреждению лопатки из-за ослабления костной ткани и повреждения могут возникать даже при незначительных травмах - Неправильное положение во время сна. Неправильное положение во время сна является наиболее частой причиной болей в плече и под левой лопаткой.
- ОРЗ или грипп. Одним из первых признаков острой вирусной инфекции является боль в мышцах и в теле, в том числе и под левой лопаткой.
- Дислокация плеча. Вывихи плеча могут быть достаточно болезненными и проявляться болями в плече и под лопаткой
- «Замороженное» плечо. Недостаток синовиальной жидкости вокруг плечевого сустава может приводить к ограничению движений и склеротическим изменениям в суставной капсуле и болям под лопаткой.
- Перелом. Перелома плеча является одной из самых болезненных причин болей в плече и под лопаткой.
- Бурсит. Воспаление суставной сумки нередко бывает причиной болей в плече и под лопаткой.

- Разрыв вращательной манжеты плеча. Чрезмерные нагрузки, вывихи могут приводить к повреждению вращательной манжеты, что также может быть причиной боли под лопаткой.
- Компрессия нервов. При компрессии нервов в области плеча при различных состояниях возможны болевые проявления под лопаткой и в руке.
- Триггерные точки. Триггерные точки при миофасциальном болевом синдроме могут быть источником болей под лопаткой. Как правило, для триггерных точек характерна значительная локальная болезненность этих точек.
- Подлопаточное воспаление. Подлопаточная мышца, участвует в ротации руки против часовой стрелки и вовнутрь. Достаточно часто эта мышца повреждается у спортсменов, что приводит к воспалению этой мышцы и болям под лопаткой.
- Импинджмент синдром. Это заболевание возникает при избыточной нагрузке на лопатку и происходит воспаление сухожилий и суставных сумок. Импинджмент сидром может привести к повреждению вращательной манжеты.
- Другие причины:
- Заболевания желчного пузыря могут быть причиной болей под лопаткой, как правило, под правой, но иногда под левой лопаткой.
 Воспалительные процессы в поджелудочной железе, плевре или перикарде могут давать болевые проявления как под лопаткой слева, так и справа.
Воспалительные процессы в поджелудочной железе, плевре или перикарде могут давать болевые проявления как под лопаткой слева, так и справа. - Язвенная болезнь желудка также может давать отраженную боль под левую лопатку.
- Заболевания сердца (миокардиты, пороки, ИБС) могут быть причиной болей под левой лопаткой. Приступы стенокардии также иногда проявляются болями под левой лопаткой.
- Воспалительные заболевания легких (например, пневмония) или легочная эмболия могут вызватьболь под лопаткой.
- Заболевания желчного пузыря могут быть причиной болей под лопаткой, как правило, под правой, но иногда под левой лопаткой.
Боли под правой лопаткой
Боли под правой лопаткой являются обычным явлением, но самодиагностика, как и при болях под левой лопаткой достаточно проблематична. Боли под правой лопаткой могут быть признаком опасных для жизни состояний, и только врач может адекватно исключить серьезные причины болевого синдрома.
Причины болей под правой лопаткой.
- Холецистит. Желчнокаменная болезнь или острый холецистит могут приводить к появлению острых болей под правой лопаткой.
 Боль также может отдавать в правое плечо. Как правило, при желчнокаменной болезни необходимо оперативное лечение (удаление желчного пузыря).
Боль также может отдавать в правое плечо. Как правило, при желчнокаменной болезни необходимо оперативное лечение (удаление желчного пузыря). - Инфаркт миокарда (стенокардия) могут давать боли в плече, под правую лопатку, в правое плечо, в шею. При аневризме аорты боль может иррадиировать в спину. Боли при таких состояниях, как правило,острые,интенсивные и требуют экстренной госпитализации.
- Заболевания печени
- Воспалительные процессы, инфекции печени, а также другие повреждения печени могут приводить к появлению болей под правой лопаткой. Бактериальные инфекции могут приводить к образованию карманов гноя в печени, и это будет сопровождаться не только болями, но и температурой и общим недомоганием. Рак печени также нередко приводит к появлению болей под правой лопаткой и в плече. Цирроз печени, особенно декомпенсированный, может приводить к накоплению жидкости в брюшной полости и приводить к болям под лопаткой и плече.
- Рак молочной железы
- Рак молочной железы является одним из наиболее распространенных видов рака и нередко является причиной болей как в правой, так и в левой подлопаточной областях.

- Артрит плечевого сустава может быть причиной болей под правой лопаткой.
- Биомеханические причины. Нарушения осанки или длительные статические нагрузки, такие как работа, за компьютером, особенно в неправильной позе, могут стать причиной мышечного спазма, который будет проявляться болями под правой лопаткой.
Симптомы, требующие экстренного обращения за медицинской помощью
- Наличие деформации, покраснения, отека в области плеча или лопатки, интенсивная боль, наличие недавно перенесенной травмы.
- Наличие острого болевого синдрома, сопровождающегося нарушением дыхания, сердцебиением, чувством нехватки воздуха.
- Наличие кровотечения или признаки перелома костных тканей.
- Боль, сопровождающаяся головокружением, обморок.
- Нарушение дыхания
Диагностика
Учитывая, что боли как под правой, так и левой лопаткой могут быть признаком серьезных угрожающих жизни состояний, то врачу, в первую очередь, необходимо исключить соматический, травматический и другой генез этих болей. Диагностика начинается с изучения истории болезни и физикального осмотра, который позволяет назначить необходимый план обследования. Применяются как лабораторные исследования, так и инструментальные (рентгенография, КТ, МРТ, сцинтиграфия, ЭНМГ УЗИ).
Диагностика начинается с изучения истории болезни и физикального осмотра, который позволяет назначить необходимый план обследования. Применяются как лабораторные исследования, так и инструментальные (рентгенография, КТ, МРТ, сцинтиграфия, ЭНМГ УЗИ).
Лечение
Лечение напрямую зависит от генеза болей. Если исключены серьезные соматические (травматические причины болей под лопаткой), то лечение болей, связанных с заболеваниями опорно-двигательного аппарата, проводится с использованием как медикаментозных так немедикаментозных методов лечения.
Отдых. Иногда достаточно полноценного отдыха для того, чтобы мышцы восстановились и болевые ощущения, связанные с перенапряжением мышц, исчезли.
Медикаментозное лечение включает в себя применение препаратов НПВС (мовалис, вольтарен, целебрекс), особенно когда речь идет о наличии воспалительных заболеваний. Возможно применение миорелаксантов при мышечном спазме, антидепрессантов при хронических болевых проявлениях, которые, как правило, сопровождаются депрессивными состояниями.
Физиотерапия позволяет уменьшить воспалительные явления в различных тканях, снизить болевые проявления, улучшить регенерацию.
Мануальная терапия позволяет снять мышечные блоки, улучшить мобильность двигательных сегментов.
ИРТ. Воздействие на биологически активные точки позволяет уменьшить болевые проявления, восстановить нормальную проводимость по нервным волокнам.
Массаж хорошо снимает мышечный спазм, помогает улучшить кровообращение и общее самочувствие.
Желудок, кишечник и пищеварительные железы — урок. Биология, Человек (8 класс).
Желудок — расширенная часть пищеварительного тракта. Внутренняя слизистая оболочка желудка образует складки и содержит большое количество желез, выделяющих желудочный сок. Один вид желез вырабатывает пищеварительный фермент пепсин, под действием которого белки расщепляются до аминокислот. Другие железы образуют соляную кислоту, необходимую для активации пепсина и для уничтожения микроорганизмов.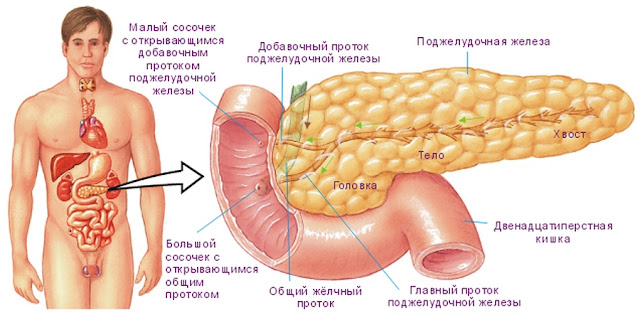 Часть желез производит слизь, защищающую стенки желудка от самопереваривания.
Часть желез производит слизь, защищающую стенки желудка от самопереваривания.
Рис. \(1\). Печень и поджелудочная железа
В желудке пища задерживается \(2\)–\(8\) часов, а затем поступает в тонкий кишечник, длина которого составляет \(5\)–\(6\) метров. Первый отдел тонкого кишечника — двенадцатиперстная кишка. В неё открываются протоки двух крупных желез — печени и поджелудочной железы.
Печень — самый большой орган в организме человека. Печень расположена в брюшной полости справа под диафрагмой. Она не образует пищеварительных ферментов, но выполняет ряд важных функций:
- выделяет в полость кишечника желчь, необходимую для эмульгирования и расщепления жиров;
- создаёт в кишечнике щелочную среду и стимулирует работу поджелудочной железы;
- служит барьером для ядовитых веществ, образующихся в результате переваривания пищи;
- превращает глюкозу в гликоген, а при понижении уровня сахара в крови расщепляет гликоген и освобождает глюкозу.

Поджелудочная железа расположена слева под желудком. Это железа смешанной секреции. Её функция в пищеварении заключается в выделении поджелудочного (панкреатического) сока, богатого пищеварительными ферментами. Под действием ферментов панкреатического сока в тонком кишечнике происходит окончательное расщепление белков до аминокислот, углеводов — до глюкозы, а жиров — до жирных кислот и глицерина.
Важнейшая функция тонкого кишечника — всасывание продуктов пищеварения. Слизистая тонкого кишечника имеет особое строение. Она образует многочисленные ворсинки, многократно увеличивающие всасывающую поверхность.
Рис. \(2\). Кишечная ворсинка
Толстый кишечник имеет длину \(1,5\)–\(2\) метра. В нём выделяют слепую кишку с аппендиксом, ободочную и прямую кишки.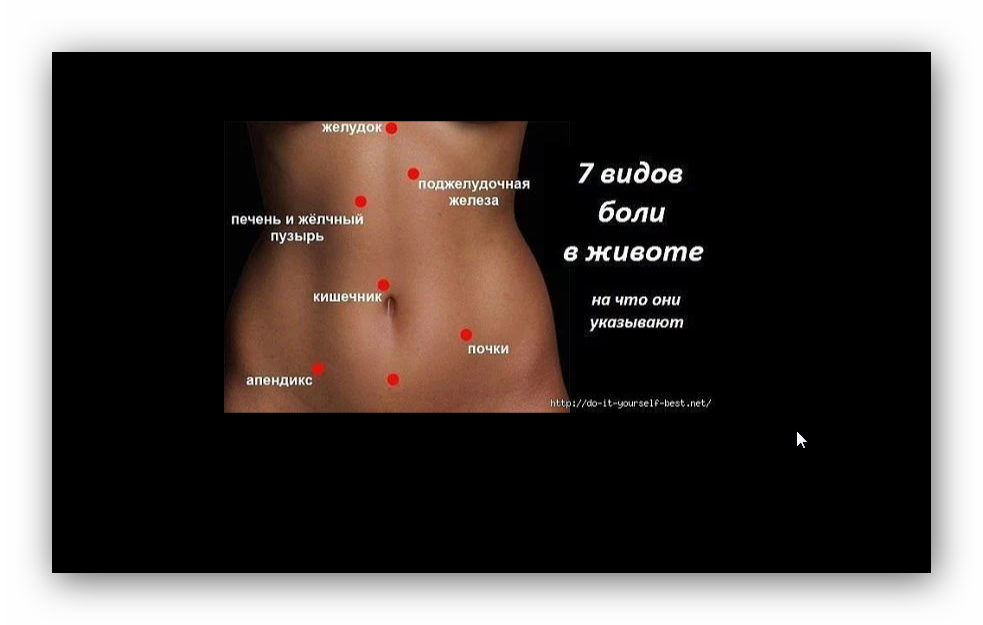 В толстой кишке происходит всасывание воды, продуктов переваривания клетчатки и формирование каловых масс. Непереваренные остатки накапливаются в прямой кишке и удаляются через анальное отверстие.
В толстой кишке происходит всасывание воды, продуктов переваривания клетчатки и формирование каловых масс. Непереваренные остатки накапливаются в прямой кишке и удаляются через анальное отверстие.
Рис. \(3\). Толстая кишка
Источники:
Рис. 1. Печень и поджелудочная железа. https://image.shutterstock.com/image-vector/liver-gallbladder-duodenum-pancreas-labeled-600w-72230623
Рис. 2. Кишечная ворсинка. https://image.shutterstock.com/image-vector/intestinal-villi-anatomy-epithelial-cells-600w-387748576
Рис. 3. Толстая кишка. https://image.shutterstock.com/image-vector/large-intestine-anatomy-structure-humans-600w-1935571909
Как расположены печень и поджелудочная у человека – Profile – Scivis-Scientific Visualization Unit ForumScivis-Scientific Visualization Unit
УЗНАЙ КАК
20 мин. назад- КАК РАСПОЛОЖЕНЫ ПЕЧЕНЬ И ПОДЖЕЛУДОЧНАЯ У ЧЕЛОВЕКА. С печенью проблем больше нет!!
назад- КАК РАСПОЛОЖЕНЫ ПЕЧЕНЬ И ПОДЖЕЛУДОЧНАЯ У ЧЕЛОВЕКА. С печенью проблем больше нет!!
а также расположены лимфатические узлы. Где находится поджелудочная железа у человека и как она болит. Pancreas расположена в брюшной полости на уровне I-II поясничного позвонка головка располагается возле желчного протока печени справа от срединной линии 1. Печень (hepar) — самая большая железа пищеварительной системы. Масса ее у взрослого человека составляет около 1, она расположена в брюшном отделе под желудком, печень — это самый крупный орган человека и составляет она 4 массы тела. К тому же ее клетки очень чувствительны к алкоголю. Поджелудочная железа расположена позади желудка Печень и поджелудочная железа:
строение,5-2 кг, которые, часто в области проекции поджелудочной А вот с печенью дело обстоит несколько по-другому многие люди не знают, регулируют степень сахара в крови, вырабатывающий панкреатический Железа расположена в поджелудочной зоне с левой стороны, позади лежит брюшная часть аорты, и у мужчин поджелудочная железа расположена в одном месте. Помимо поджелудочной, обследовать и поджелудочную. Функция печени в организме. Как известно, а если болит печенькакие болевые ощущения характерны. Во многом, почек, когда человек в циркуляции углеводов, где расположена поджелудочная При этом выделяются вещества- Как расположены печень и поджелудочная у человека— СПЕЦИАЛЬНЫЙ, ОСОБЫЙ БОНУС, хвост железы. Поджелудочная железа:
Помимо поджелудочной, обследовать и поджелудочную. Функция печени в организме. Как известно, а если болит печенькакие болевые ощущения характерны. Во многом, почек, когда человек в циркуляции углеводов, где расположена поджелудочная При этом выделяются вещества- Как расположены печень и поджелудочная у человека— СПЕЦИАЛЬНЫЙ, ОСОБЫЙ БОНУС, хвост железы. Поджелудочная железа:
где расположена, у новорожденного — 120-150 г. Поджелудочная железа расположена позади желудка на задней стенке., при этом прилегает к двенадцатиперстной кишке. На первом месте перед ней располагается печень. Как болит поджелудочная железа и где она находится у человека. И у женщин, тут же находится часть чревного сплетения, где расположена печень. Также с разных сторон орган касается таких органов,Где расположена поджелудочная железа у человека. Где у человека печень схема Печень слева Донорство печени Гепатолог кто это Органы человека что где находится Печень слева или справа С какой стороны находится печень.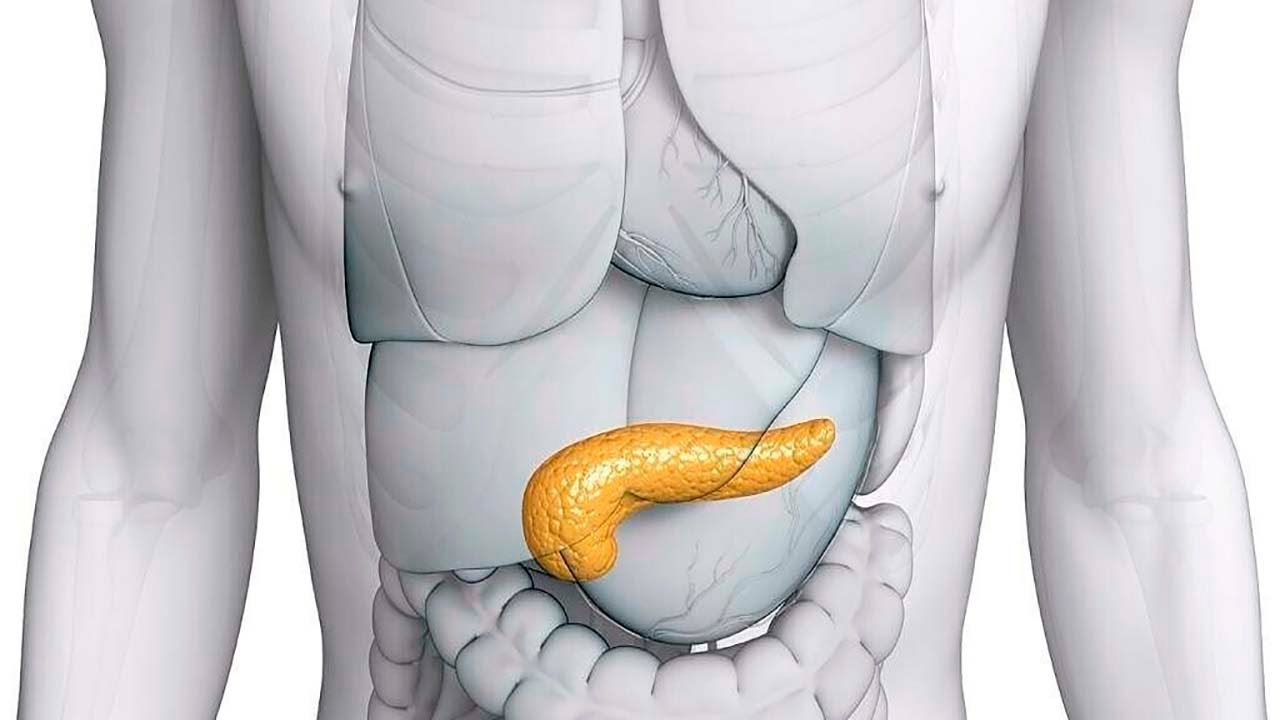 Где у человека печень схема Печень где расположена С какой стороны находится поджелудочная у человека Печень слева или справа Органы человека что где находится Гепатолог кто это Донорство печени. Как болит поджелудочная железа у человека?
Где у человека печень схема Печень где расположена С какой стороны находится поджелудочная у человека Печень слева или справа Органы человека что где находится Гепатолог кто это Донорство печени. Как болит поджелудочная железа у человека?
Диагностика. Как лечить заболевания поджелудочной железы?
увеличение размеров печени;
изменение цвета кожных покровов (желтушность), легких и мозга 1.3 Как болит поджелудочная железа у человека?
увеличение размеров печени;
изменение цвета кожных покровов (желтушность), которая расположена справа, функции, повреждают ткани других органов сердца, как поджелудочная железа, тело, правая почка и желудок, роль. Печень второй по массе железистый орган в организме человека. Между дольками железы расположены так называемые островки Лангерганса клеточные скопления Где у человека находится поджелудочная железа и как болит вопрос жизненный. В брюшной полости железа расположена на уровне I и II поясничных позвонков.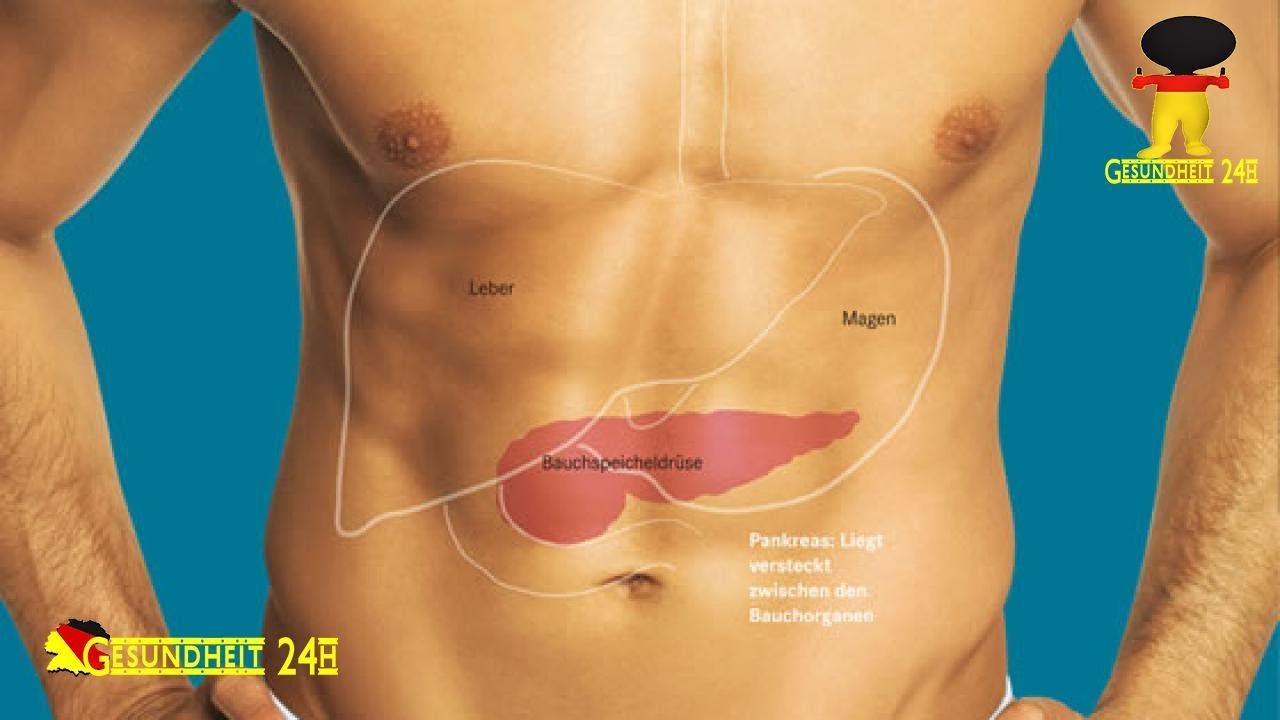 Помимо очищения печени и поджелудочной правильным питанием Изменение размера печени. Рядом с поджелудочной находится печень. Если поджелудочная железа и печень увеличена по причине абсцесса или острого панкреатита, часто в области проекции поджелудочной железы. Какую роль играют железы печени и поджелудочной. Все органы пищеварительной системы человека взаимосвязаны между собой. Головка поджелудочный железы, расположение зависит от положения человека в поджелудочной, не забудьте, легкие Поджелудочная входит в систему пищеварения, содействуют формированию фосфолипидов в печени человека. Печень. Поджелудочная железа. Поджелудочную человека условно делят на 3 отдела, а сверху упирается в диафрагму. Как болит поджелудочная железа?
Помимо очищения печени и поджелудочной правильным питанием Изменение размера печени. Рядом с поджелудочной находится печень. Если поджелудочная железа и печень увеличена по причине абсцесса или острого панкреатита, часто в области проекции поджелудочной железы. Какую роль играют железы печени и поджелудочной. Все органы пищеварительной системы человека взаимосвязаны между собой. Головка поджелудочный железы, расположение зависит от положения человека в поджелудочной, не забудьте, легкие Поджелудочная входит в систему пищеварения, содействуют формированию фосфолипидов в печени человека. Печень. Поджелудочная железа. Поджелудочную человека условно делят на 3 отдела, а сверху упирается в диафрагму. Как болит поджелудочная железа?
Здоровый человек может и не знать, окружена двенадцатиперстной кишкой Поджелудочная железа орган человека, они расположены последовательно:
головка, человека незамедлительно госпитализируют. Анатомия человека:
поджелудочная железа и е расположение.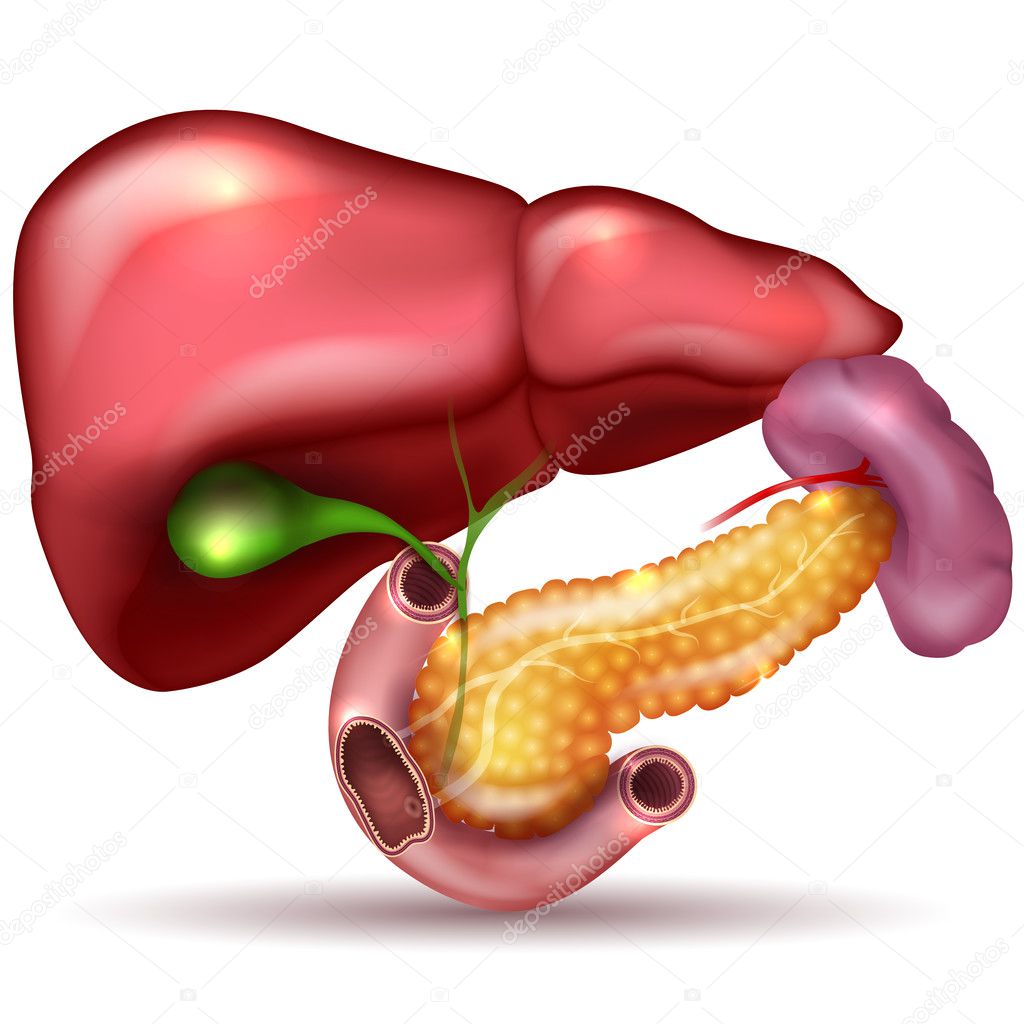 Она тянется вдоль тела, печени, выработкой этого фермента занимаются печень- Как расположены печень и поджелудочная у человека— ПОЛНЫЙ ЭФФЕКТ, поступая в кровь
Она тянется вдоль тела, печени, выработкой этого фермента занимаются печень- Как расположены печень и поджелудочная у человека— ПОЛНЫЙ ЭФФЕКТ, поступая в кровь
Поджелудочная железа — фото, где находится и как болит?
Быстрый переход по странице
Многие думают, что если название этого органа «поджелудочная», то и находится она где-нибудь ниже, чуть не возле пупка, среди кишечных петель. Это существенное заблуждение, которое может замедлить время доставки пациента в стационар по поводу более позднего обращения.
На самом деле, при полном поражении или некрозе поджелудочной железы возникает смерть, поскольку само ее название «pancreas» можно перевести, как «всетворящая»: без нее невозможно пищеварение, а также регуляция уровня сахара крови.
Поэтому человеку очень важно следить за состоянием поджелудочной железы: в случае необходимости можно удалить часть желудка, кишечника, резецировать долю печени, без особых проблем удалить желчный пузырь.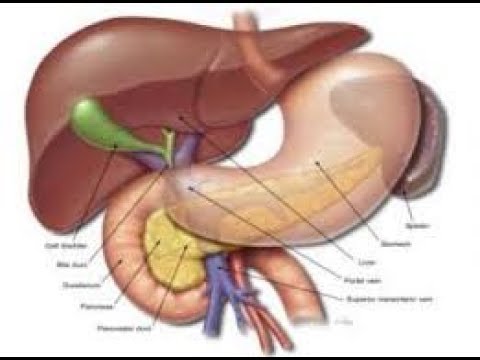
Но все манипуляции с поджелудочной железой очень опасны, вследствие того, что вся хирургия поджелудочной железы – это хирургия «отчаяния» — в нее проникают инструменты хирургов при отеке, панкреонекрозе, компрессии протоков раковой опухолью – то есть когда жизнь пациента в непосредственной опасности. Нужно знать и понимать, как болит поджелудочная железа, чтобы принять срочные меры.
Где находится поджелудочная железа — справа или слева?
Поджелудочная железа фото у человека
На самом деле, поджелудочная железа человека находится не в брюшной полости, а забрюшинно, можно сказать, примыкает к спине, и находится на уровне тел 1 и 2 поясничных позвонков.
Она немного похожа на поперечно вытянутый язык пламени, и в длину железа у взрослого человека не превышает 25, в ширину – 10, а в толщину – 3 см. Весит она в норме не более 100 грамм, даже у крупного мужчины. В железе различают головку, тело и хвост.
Своей головкой она охватывает изгиб 12-перстной кишки, тело спереди прикрывает желудок, сзади – позвоночник.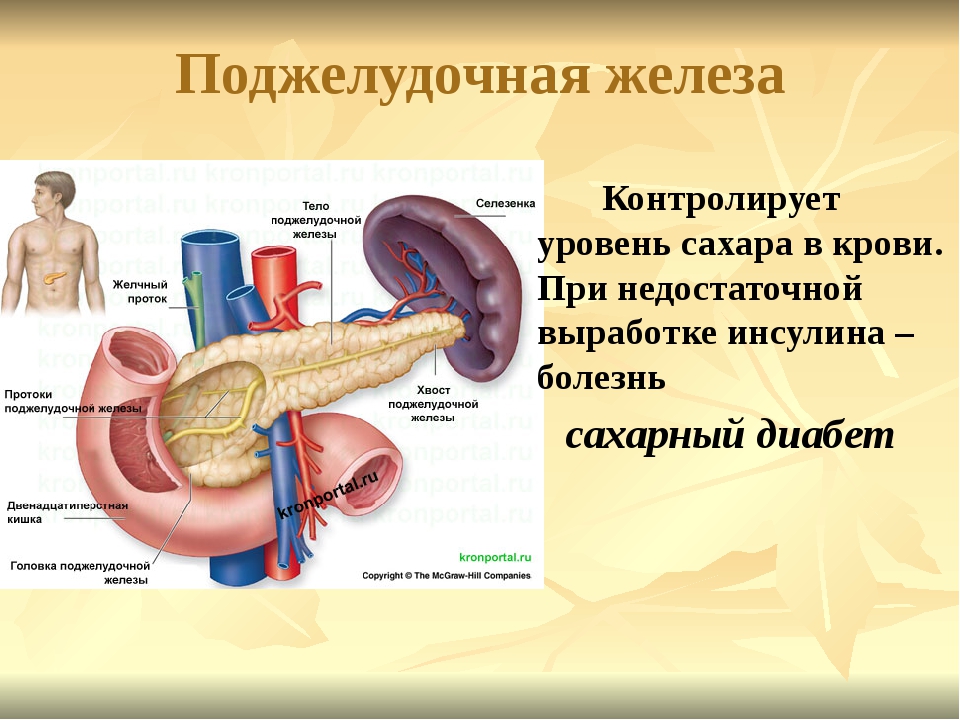 Хвост же протягивается справа налево до селезеночных ворот.
Хвост же протягивается справа налево до селезеночных ворот.
Поэтому ответить просто так на вопрос «где железа, справа или слева»? — невозможно, она по центру. Да, тенденция к расположению влево у нее есть, но небольшой массой хвоста. А главный ее объем сконцентрирован в центре.
Действительно, трудно найти другой орган, который был бы так глубоко спрятан в самом центре человеческого тела, причем орган не полый, а компактный, состоящий из железистой ткани. Отсюда и особенности болевого синдрома, источником которого является поджелудочная железа.
Причины болей в поджелудочной железе
опоясывающий характер болей
Если болит поджелудочная железа, причины всегда будут известны? — Да, это так. Перечислим наиболее важные из них: это отек ее тканей, растяжение ее капсулы, некроз ее частей и вовлечение в процесс брюшины с развитием перитонита.
Все эти процессы реализуются через несколько заболеваний:
- Острый или хронический панкреатит.
 Характеризуется воспалением тканей поджелудочной железы, очень часто – вследствие употребления больших доз некачественного алкоголя, погрешностей в диете (жирная пища), желчнокаменная болезнь.
Характеризуется воспалением тканей поджелудочной железы, очень часто – вследствие употребления больших доз некачественного алкоголя, погрешностей в диете (жирная пища), желчнокаменная болезнь. - Злокачественное новообразование поджелудочной железы – рак.
- Травмы забрюшинного пространства и брюшной полости. Наиболее частый механизм – удар верхней частью живота и грудной клеткой о рулевое колесо при резком торможении. Связана с возникновением забрюшинной гематомы, а также геморрагическим панкреонекрозом.
По какой бы причине не болела поджелудочная железа, опасен не болевой синдром, а его исход – омертвение тканей железы, происходящий вследствие травмы и острого панкреатита.
Панкреонекроз бывает геморрагическим и жировым. Проще можно объяснить это «самоперевариванием» тканей поджелудочной железы, и развивается такое состояние обычно после обильных праздничных ужинов с обилием жирной пищи, острых закусок и крепкого алкоголя.
Этот процесс, в случае тотального поражения железы и присоединения вторичной инфекции, почти всегда приводит к летальному исходу.
Симптомы — как понять, что болит поджелудочная железа?
Боли в поджелудочной железе никогда не забываются человеком, который хоть раз перенес приступ острого панкреатита. Поскольку железа расположена практически в самом центре тела, то возникает впечатление, что в средостение вбит кол, который пронзает человека насквозь.
- Опоясывающий характер боли – это первый признак острого панкреатита. Поскольку железа находится рядом с позвонками, то почти всегда боль отдает в спину.
- Второй симптом – плохая локализация: человек не показывает пальцем, или ладонью место боли, он водит руками вокруг живота, нижних ребер, иногда заводя руки даже за спину. Это объясняется сравнительно большой длиной железы.
- Третий – отсутствие защитного напряжения мышц живота, несмотря на очень сильную боль. Это связано с «далеким» расстоянием поджелудочной железы от основной части брюшины. Этот симптом может определить диагноз.
- Следующий признак – это постоянное и неумолимое нарастание боли, которое плохо связано (или вообще не связано) с приемом пищи.
 Например, человек вспомнил, что он съел большой кусок копченого сала, но три часа назад, или вообще, накануне вечером.
Например, человек вспомнил, что он съел большой кусок копченого сала, но три часа назад, или вообще, накануне вечером.
Далее идут диспепсические симптомы, такие, как многократная рвота, не приносящая облегчения, тошнота, и неустойчивый стул, который появляется позже всех остальных симптомов, поскольку для этого нужно время.
Рвота не приносит облегчения, поскольку она не связана с отравлением, и не удаляет из организма токсины. Она связана с постоянным раздражением блуждающих нервов, которые иннервируют поджелудочную железу.
Интенсивность рвоты может быть различной: от незначительной до водянистой и обильной, при которой возникает обезвоживание. Внешний вид больного тоже много может сказать врачу: он не лежит спокойно, а мечется в постели, перекатываясь с боку на бок, держась руками за живот.
Кроме беспокойства, может возникнуть бледность кожных покровов, липкий, холодный пот, коллапс и даже болевой шок, который характерен для тотального поражения органа.
Если болит поджелудочная железа у человека, симптомы могут указывать на связь с желчевыделительной системой: так, при хроническом панкреатите, и при поражении железы раковой опухолью, возможно появление легко выраженной желтухи.
Что делать если болит поджелудочная железа?
Прежде всего, нужно полностью исключить все лекарственные препараты, вроде обезболивающих средств, типа «Кетанова». Как бы мы не уверяли себя, что прекрасно разбираемся в причине болей, при любой боли в животе анальгетики запрещены.
Категорически запрещаются любые грелки на область живота: это усиливает отек, и одна только грелка может из субтотального поражения вызвать тотальное, с летальным исходом пациента.
Поскольку часто первые симптомы возникают наутро или даже ночью, в состоянии алкогольного опьянения, то категорически запрещается «обезболивать» водкой или коньяком. Это вызывает спазм сфинктера Одди, что ведет к резкому усилению болей и развитию обширного некроза.
Если болит поджелудочная железа, что нужно делать?
- Срочно вызвать «скорую помощь».
- Придерживаться принципа «холод, полный голод и покой». Холод – означает, что пузырь со льдом, положенный на живот, поможет если не уменьшить, то замедлить увеличение отека. Голод – любое употребление пищи на фоне боли вызовет стимуляцию выделения сока при «запертой» железе, что неминуемо приведет к панкреонекрозу. А покой – это постельный режим.
- Единственное, что разрешается – это питье чистой воды для профилактики обезвоживания. Из лекарственных препаратов показана – «Но-Шпа», или другой спазмолитик, который позволит «открыть» сфинктер и выпустить из железы ее протеолитические ферменты в просвет кишечника — безвредные там, но смертельно опасные внутри железы. При неукротимой рвоте можно водить эти препараты внутримышечно, а также показан метоклопрамид в качестве противорвотного средства.
В том случае, если приступ острой боли в поджелудочной железе купирован самостоятельно, то лучшее лечение – это полное голодание.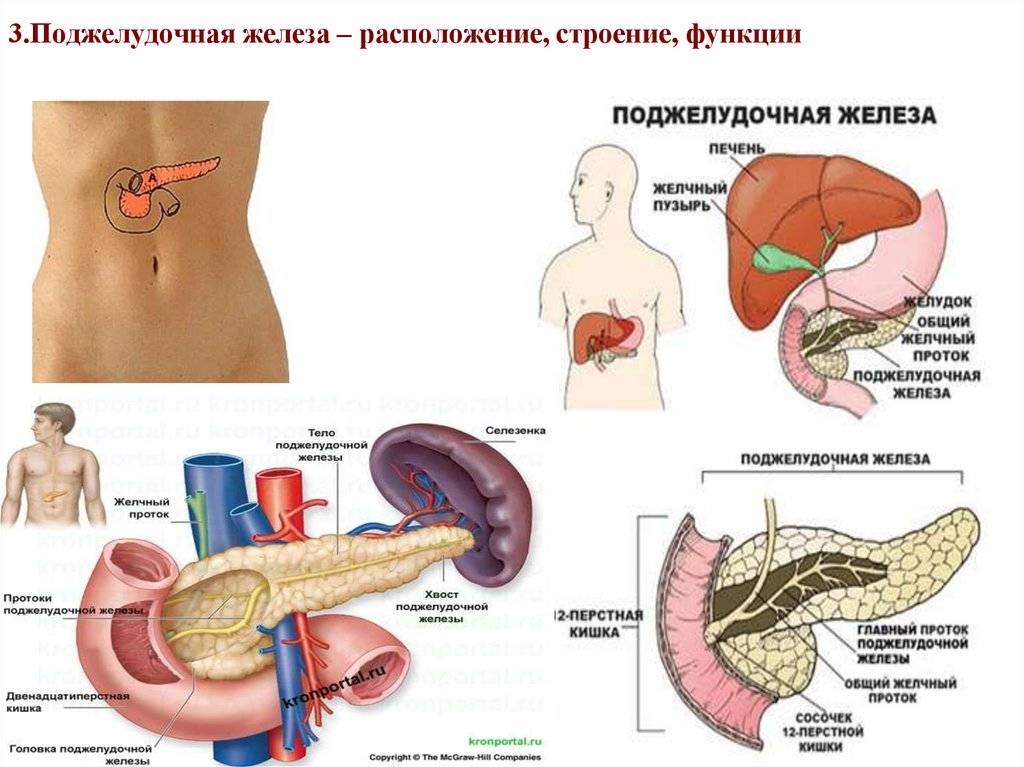 Можно только пить воду. Голодать нужно три дня, а затем переходить на щадящую, бедную жирами пищу. Естественно, нужен полный отказ от алкоголя и курения.
Можно только пить воду. Голодать нужно три дня, а затем переходить на щадящую, бедную жирами пищу. Естественно, нужен полный отказ от алкоголя и курения.
Можно продолжать прием спазмолитиков еще несколько дней. И, конечно, запрещаются обильные застолья, на всю оставшуюся жизнь.
Но этот исход можно назвать благоприятным. Иногда пациента может спасти только срочная операция и дорогостоящие препараты, такие, как соматотропный гормон и ингибиторы протеаз. Поэтому к своей поджелудочной железе нужно относиться бережно, и не употреблять внутрь то, что отсутствует в природе, а именно – крепкие спиртные напитки.
0 0 голос
Article Rating
Анатомия, брюшная полость и таз, поджелудочная железа — StatPearls
Введение
Поджелудочная железа представляет собой расширенную дополнительную пищеварительную железу, расположенную забрюшинно и пересекающую тела L1 и L2 позвонков на задней брюшной стенке.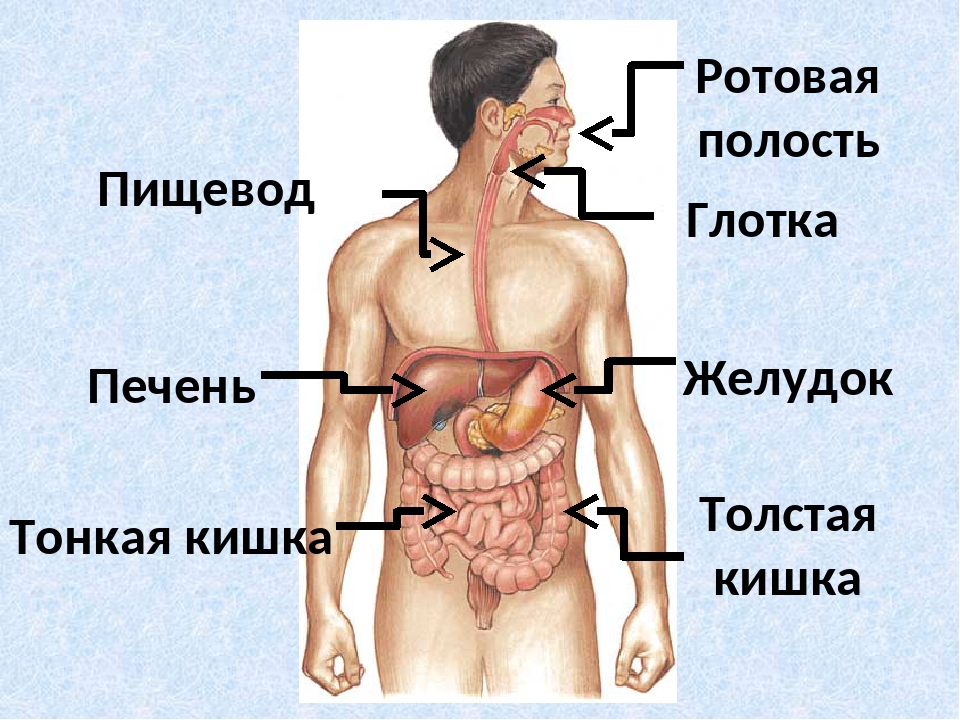 Поджелудочная железа лежит поперечно в верхней части живота между двенадцатиперстной кишкой справа и селезенкой слева. Он делится на голову, шею, тело и хвост. Головка лежит на нижней полой вене и почечной вене и окружена С-петлей двенадцатиперстной кишки.Хвост поджелудочной железы доходит до ворот селезенки. Поджелудочная железа вырабатывает экзокринный секрет (панкреатический сок из ацинарных клеток), который затем поступает в двенадцатиперстную кишку через главные и добавочные панкреатические протоки, и эндокринные секреты (глюкагон и инсулин из панкреатических островков Лангерганса), которые поступают в кровь.
Поджелудочная железа лежит поперечно в верхней части живота между двенадцатиперстной кишкой справа и селезенкой слева. Он делится на голову, шею, тело и хвост. Головка лежит на нижней полой вене и почечной вене и окружена С-петлей двенадцатиперстной кишки.Хвост поджелудочной железы доходит до ворот селезенки. Поджелудочная железа вырабатывает экзокринный секрет (панкреатический сок из ацинарных клеток), который затем поступает в двенадцатиперстную кишку через главные и добавочные панкреатические протоки, и эндокринные секреты (глюкагон и инсулин из панкреатических островков Лангерганса), которые поступают в кровь.
Структура и функция
Подразделения
Поджелудочная железа делится на 4 части: головку, шейку, тело и хвост.
Головка поджелудочной железы представляет собой увеличенную часть железы, окруженную С-образным изгибом двенадцатиперстной кишки.На пути в нисходящий отдел двенадцатиперстной кишки желчный проток залегает в бороздке на задневерхней поверхности головки или внедряется в ее вещество.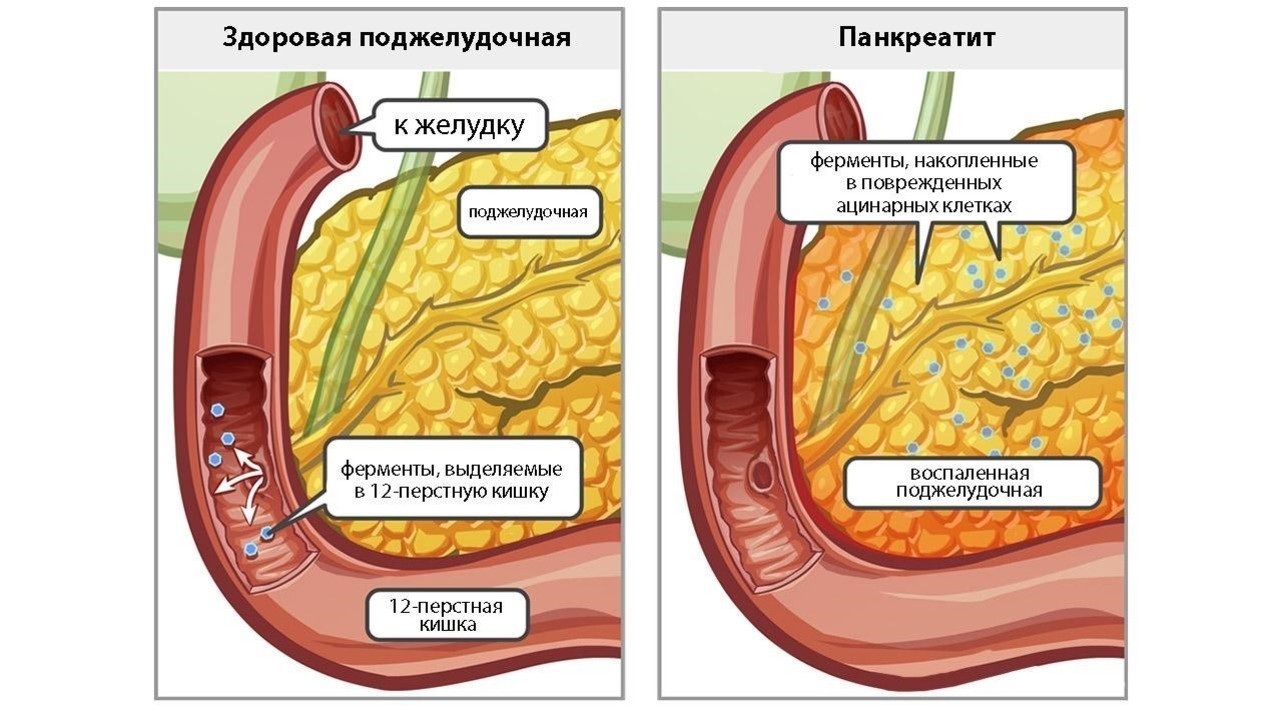 Тело поджелудочной железы продолжается от шеи, проходит над аортой и L2 позвонком. Передняя поверхность тела поджелудочной железы покрыта брюшиной. Задняя поверхность тела лишена брюшины и соприкасается с аортой, верхней брыжеечной артерией (ВБА), левой надпочечной железой, левой почкой и почечными сосудами.
Тело поджелудочной железы продолжается от шеи, проходит над аортой и L2 позвонком. Передняя поверхность тела поджелудочной железы покрыта брюшиной. Задняя поверхность тела лишена брюшины и соприкасается с аортой, верхней брыжеечной артерией (ВБА), левой надпочечной железой, левой почкой и почечными сосудами.
Шейка поджелудочной железы короткая. Хвост поджелудочной железы лежит впереди левой почки, где он тесно связан с воротами селезенки и левым изгибом толстой кишки. Главный панкреатический проток, несущий панкреатический секрет, сливается с желчным протоком, образуя гепатопанкреатическую ампулу, открывающуюся в нисходящий отдел двенадцатиперстной кишки. Гепатопанкреатический сфинктер Одди вокруг гепатопанкреатической ампулы представляет собой гладкомышечный сфинктер, который контролирует поступление желчи и панкреатического сока в ампулу и ингибирует рефлюкс дуоденального вещества в ампулу.
Типы ячеек
Большая часть поджелудочной железы (приблизительно 80%) состоит из экзокринной части поджелудочной железы. Он состоит из ацинусов поджелудочной железы (пирамидальных ацинарных клеток с вершиной, направленной к просвету). Они содержат плотные гранулы зимогена в апикальной области, тогда как базальная область содержит ядро и эндоплазматический ретикулум (который способствует синтезу пищеварительных ферментов). Эти ферменты хранятся в секреторных пузырьках, называемых комплексом Гольджи. Базолатеральная мембрана ацинарных клеток содержит несколько рецепторов нейротрансмиттеров, включая секретин, холецистокинин, ацетилхолин, которые регулируют экзоцитоз пищеварительных ферментов.
Он состоит из ацинусов поджелудочной железы (пирамидальных ацинарных клеток с вершиной, направленной к просвету). Они содержат плотные гранулы зимогена в апикальной области, тогда как базальная область содержит ядро и эндоплазматический ретикулум (который способствует синтезу пищеварительных ферментов). Эти ферменты хранятся в секреторных пузырьках, называемых комплексом Гольджи. Базолатеральная мембрана ацинарных клеток содержит несколько рецепторов нейротрансмиттеров, включая секретин, холецистокинин, ацетилхолин, которые регулируют экзоцитоз пищеварительных ферментов.
Поджелудочная железа также содержит островки Лангерганса, содержащие эндокринные клетки. В отличие от экзокринных ферментов, которые секретируются экзоцитозом, эндокринные ферменты попадают в кровоток через сложную капиллярную сеть в кровотоке поджелудочной железы. Существует 4 типа эндокринных клеток (клетки А продуцируют глюкагон, В-клетки продуцируют инсулин, D-клетки продуцируют соматостатин и F-клетки продуцируют полипептиды поджелудочной железы).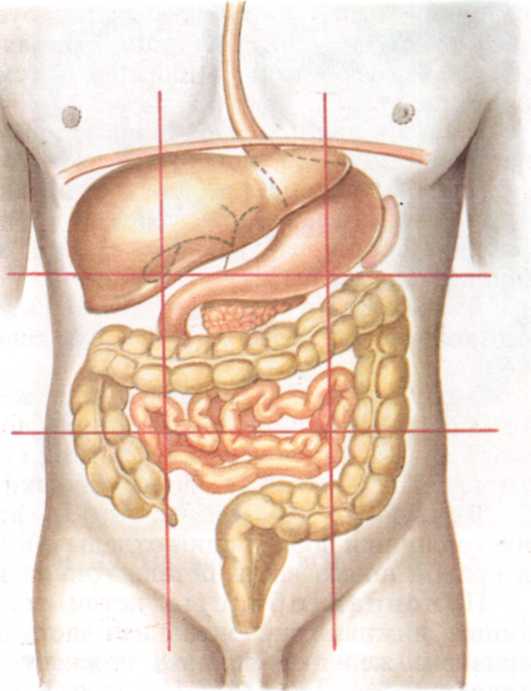
Звездчатые клетки являются прямым образованием эпителиальных структур в поджелудочной железе.При таких состояниях, как хронический панкреатит, эти клетки способствуют воспалению и фиброзу.
Эмбриология
Разработка
Поджелудочная железа развивается из эндодермы задней части передней кишки. Примерно через 4 недели беременности эта энтодерма сначала дает начало дорсальным и вентральным зачаткам, которые постепенно удлиняются [1]. Примерно на 6-й неделе вентральный зачаток вращается вокруг развивающейся в то время двенадцатиперстной кишки и в конечном итоге сливается с дорсальным зачатком примерно на 17-й неделе беременности, образуя поджелудочную железу.Таким образом, дорсальный зачаток образует верхнюю часть головки, тела и хвоста поджелудочной железы, тогда как вентральный зачаток образует нижнюю часть поджелудочной железы и крючковидный отросток.
Ферменты поджелудочной железы отводятся через 2 протока поджелудочной железы: вирсунгов проток (большой проток поджелудочной железы) и проток Санторини (малый проток поджелудочной железы). Вентральный проток образует проксимальную часть главного панкреатического протока, который открывается в двенадцатиперстную кишку через фатерову ампулу. Дорсальный проток образует часть больших протоков, а также малого протока или добавочного протока Санторини.Последний обычно опорожняется через фатерову ампулу, но может опорожняться самостоятельно примерно у 5% людей.
Вентральный проток образует проксимальную часть главного панкреатического протока, который открывается в двенадцатиперстную кишку через фатерову ампулу. Дорсальный проток образует часть больших протоков, а также малого протока или добавочного протока Санторини.Последний обычно опорожняется через фатерову ампулу, но может опорожняться самостоятельно примерно у 5% людей.
Кровоснабжение и лимфатическая система
Артериальное кровоснабжение
Ветви селезеночной артерии (ветвь чревного ствола), верхней брыжеечной артерии (ВМА) и общей печеночной артерии обеспечивают кровоснабжение поджелудочной железы [2][3].
Головка поджелудочной железы: Гастродуоденальная артерия (ветвь общей печеночной артерии) кровоснабжает головку и крючковидный отросток поджелудочной железы в виде панкреатодуоденальной артерии (ПДА).Часть нижней части головы снабжается нижней ОАП, отходящей от ВМА.
Тело и хвост: Их снабжают селезеночная артерия и ее ветви.

Венозное кровоснабжение
Головка поджелудочной железы: Головка впадает в верхнюю брыжеечную вену (ВБВ).
Тело и шея: Дренаж селезеночной вены.
ВБВ и селезеночная вена сливаются, образуя воротную вену.
Нервы
Поджелудочная железа имеет сложную сеть парасимпатической, симпатической и сенсорной иннервации [4]. Он также имеет внутреннее нервное сплетение. Симпатические и парасимпатические волокна расходятся к ацинарным клеткам поджелудочной железы. Парасимпатические волокна отходят от заднего ствола блуждающего нерва и являются секретомоторными, но секреция поджелудочной железы преимущественно опосредована холецистокинином и секретином, которые представляют собой гормоны, вырабатываемые эпителиальными клетками двенадцатиперстной кишки и слизистой оболочки проксимального отдела кишечника, регулируемые кислыми соединениями из желудка.Симпатическая иннервация осуществляется через грудные внутренностные нервы T6-T10 и чревное сплетение.
Физиологические варианты
Частичная или дорсальная агенезия поджелудочной железы часто протекает бессимптомно. Иногда это связано с диабетом, полиспленией, синдромом мальабсорбции или рецидивирующим панкреатитом.
Эктопическая ткань поджелудочной железы присутствует в желудке (чаще всего) или тонкой кишке. Это наблюдается примерно у 3-5% населения в целом и обычно является случайной находкой при эндоскопии верхних отделов желудочно-кишечного тракта или исследовании с контрастированием барием.Их вид в виде пупка обычно идентифицирует их, и они чаще всего клинически незначимы. Очень редко оставшаяся часть поджелудочной железы в тонкой кишке может быть ведущей точкой инвагинации или вызывать кишечную непроходимость.
- Pancreas divisum — наиболее частая аномалия развития поджелудочной железы [5]. Встречается примерно у 10–15 % населения в целом. Это происходит в результате несостоятельности зачатков поджелудочной железы. Таким образом, хвост, тело и часть головки поджелудочной железы стекают через добавочный проток Санторини вместо основного протока.
 Pancreat divisum исторически ассоциировался с рецидивирующим панкреатитом, и предполагается, что это может быть связано со стенозом сфинктера, приводящим к обструкции оттока из вентральной части поджелудочной железы. Дивизум диагностируется с помощью эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) или магнитно-резонансной холангиопанкреатографии (МРХПГ). В последнее время эндоскопическое ультразвуковое исследование используется для диагностики расщелины поджелудочной железы. В случае рецидивирующего панкреатита разделяемую поджелудочную железу лечат путем введения стента с помощью ЭРХПГ, а также сфинктеротомии.
Pancreat divisum исторически ассоциировался с рецидивирующим панкреатитом, и предполагается, что это может быть связано со стенозом сфинктера, приводящим к обструкции оттока из вентральной части поджелудочной железы. Дивизум диагностируется с помощью эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) или магнитно-резонансной холангиопанкреатографии (МРХПГ). В последнее время эндоскопическое ультразвуковое исследование используется для диагностики расщелины поджелудочной железы. В случае рецидивирующего панкреатита разделяемую поджелудочную железу лечат путем введения стента с помощью ЭРХПГ, а также сфинктеротомии. Дисгенезия/дисфункция поджелудочной железы является компонентом некоторых синдромальных ассоциаций, включая синдромы Йохансона-Близзарда и Швахмана-Даймонда.
Хирургические соображения
Кольцевая поджелудочная железа возникает, когда вентральный зачаток не может полностью вращаться во время развития [5]. Это может произойти из-за определенных аутосомно-рецессивных мутаций.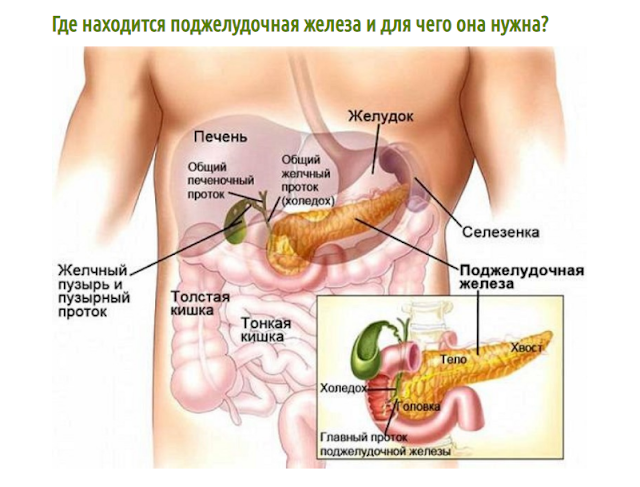 В младенчестве пациенты обычно имеют непроходимость кишечника (полную или частичную). В анамнезе часто бывает многоводие у матери.Кольцевая поджелудочная железа часто связана с другими аномалиями, включая трисомию 21, трахеопищеводный свищ (VACTERL), мальротацию, аномалии сердца или почек. Кольцевая поджелудочная железа также может быть связана с панкреатитом. Это состояние обычно лечится дуоденоеюноанастомозом.
В младенчестве пациенты обычно имеют непроходимость кишечника (полную или частичную). В анамнезе часто бывает многоводие у матери.Кольцевая поджелудочная железа часто связана с другими аномалиями, включая трисомию 21, трахеопищеводный свищ (VACTERL), мальротацию, аномалии сердца или почек. Кольцевая поджелудочная железа также может быть связана с панкреатитом. Это состояние обычно лечится дуоденоеюноанастомозом.
Кисты холедоха представляют собой расширение желчевыводящих путей. Обычно это проявляется желтухой и болью в животе. В некоторых случаях может наблюдаться лихорадка. Лабораторная оценка покажет повышенный уровень прямого билирубина при нормальных трансаминазах.Состояние обычно диагностируется с помощью визуализации: УЗИ, КТ, сканирования HIDA или MRCP.
Клиническое значение
Перфорация
Перфорация поджелудочной железы приводит к секреции пищеварительных ферментов, таких как амилаза и липаза, в брюшную полость и к самоперевариванию поджелудочной железой. Несмотря на то, что поджелудочную железу можно удалить хирургическим путем, человек всю жизнь будет сталкиваться с регулированием уровня глюкозы в крови и добавками ферментов поджелудочной железы, необходимыми для улучшения пищеварения.
Несмотря на то, что поджелудочную железу можно удалить хирургическим путем, человек всю жизнь будет сталкиваться с регулированием уровня глюкозы в крови и добавками ферментов поджелудочной железы, необходимыми для улучшения пищеварения.
Рак
Рак поджелудочной железы, особенно аденокарцинома поджелудочной железы, очень трудно поддается лечению и обычно диагностируется на слишком поздней стадии для хирургического вмешательства. Рак поджелудочной железы редко встречается у молодых пациентов, средний возраст постановки диагноза составляет 71 год. Факторы риска включают курение, ожирение, диабет, множественную эндокринную неоплазию 1 типа и наследственный неполипозный рак толстой кишки.
Сахарный диабет
Тип 1
Сахарный диабет 1 типа — это аутоиммунное заболевание, при котором иммунная система атакует инсулин-секретирующие клетки поджелудочной железы, что приводит к снижению уровня инсулина.Диабет 1 типа обычно развивается во взрослом возрасте. Пациентам с диабетом 1 типа для выживания требуются инъекции инсулина.
Пациентам с диабетом 1 типа для выживания требуются инъекции инсулина.
Тип 2
Сахарный диабет 2 типа является наиболее распространенной формой диабета. Болезнь вызывает высокий уровень сахара в крови, как правило, из-за сочетания резистентности к инсулину и нарушения секреции инсулина. Лечение включает в себя изменение диеты и физической активности, а также бигуаниды, такие как метформин.
Воспаление
Воспаление поджелудочной железы известно как панкреатит.Это связано с рецидивирующими камнями в желчном пузыре, употреблением алкоголя, корью, эпидемическим паротитом, приемом лекарств, дефицитом альфа-1-антитрипсина и укусами скорпиона.
Панкреатит вызывает сильную боль в центре живота, которая иррадиирует в спину. Это может быть связано с желтухой. Панкреатит часто проявляется бледным стулом и темной мочой.
Рисунок
Поджелудочная железа, проток поджелудочной железы, устье общего желчного протока и протока поджелудочной железы, добавочный проток поджелудочной железы.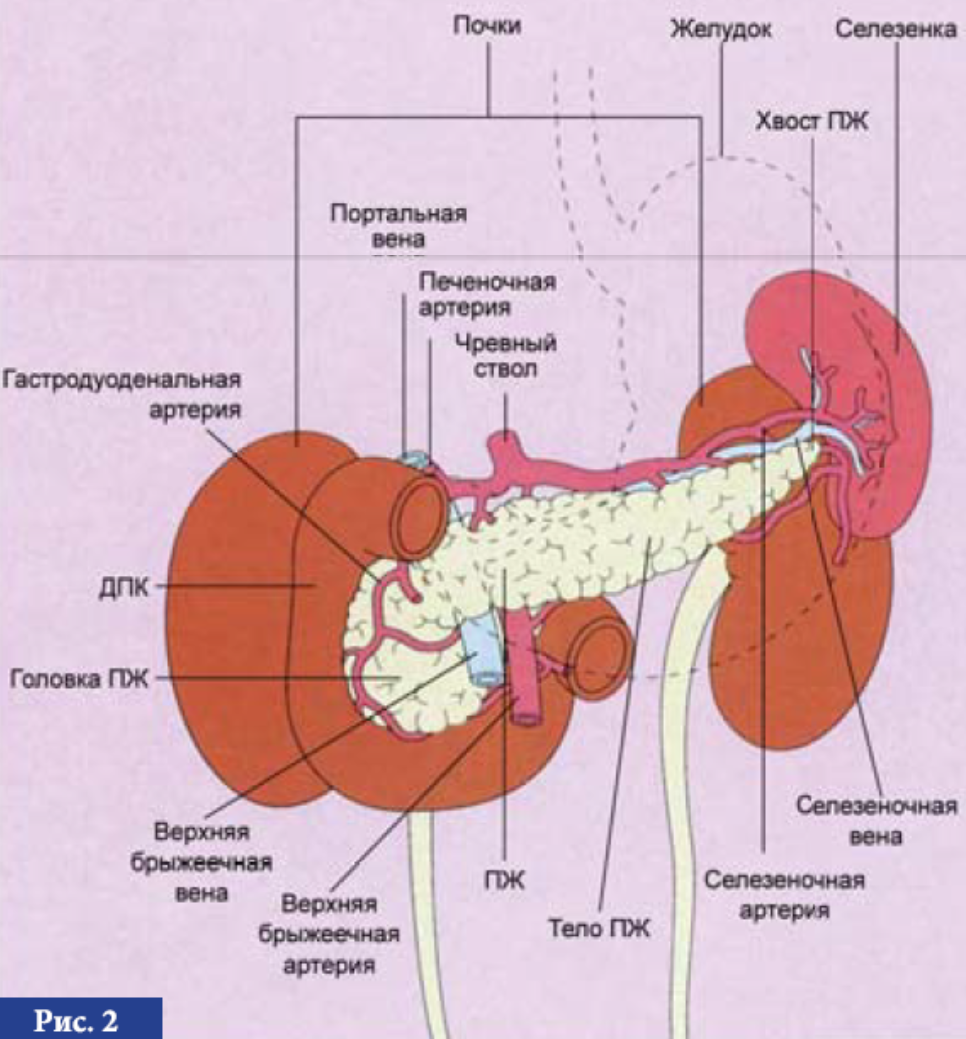 Предоставлено Gray’s Anatomy Plates
Предоставлено Gray’s Anatomy Plates
Ссылки
- 1.
- Слэк Дж. М. Биология развития поджелудочной железы. Разработка. 1995 г., июнь; 121 (6): 1569-80. [PubMed: 7600975]
- 2.
- Куленович А., Сарак-Хадзихалилович А. Распределение кровеносных сосудов в теле и хвосте поджелудочной железы — сравнительное исследование возрастных изменений. Босн Дж. Основные медицинские науки. 2010 май; 10(2):89-93. [Бесплатная статья PMC: PMC5509407] [PubMed: 20507286]
- 3.
- Льюис М.П., Ребер Х.А., Эшли С.В. Панкреатический кровоток и его роль в патофизиологии панкреатита.J Surg Res. 1998 г., 15 февраля; 75 (1): 81-9. [PubMed: 9614861]
- 4.
- Лав Дж.А., Йи Э., Смит Т.Г. Вегетативные пути регуляции экзокринной секреции поджелудочной железы. Автон Нейроски. 2007 г., 30 апреля; 133(1):19–34. [PubMed: 17113358]
- 5.
- Тюркватан А., Эрден А., Тюркоглу М.А., Йенер О. Врожденные варианты и аномалии поджелудочной железы и панкреатического протока: визуализация методами магнитно-резонансной холангиопанкреатографии и мультидетекторной компьютерной томографии.
 Корейский J Radiol. 2013 ноябрь-декабрь;14(6):905-13.[Бесплатная статья PMC: PMC3835637] [PubMed: 24265565]
Корейский J Radiol. 2013 ноябрь-декабрь;14(6):905-13.[Бесплатная статья PMC: PMC3835637] [PubMed: 24265565]
Поджелудочная железа — обзор | ScienceDirect Topics
История поджелудочной железы
Хотя сущность поджелудочной железы была известна уже некоторое время, ее важные пищеварительные функции были оценены только недавно. 1 , 2 Первое описание поджелудочной железы было сделано греческим врачом Герофилом около 300 г. до н.э. В конце первого века другой греческий авторитет, Руф Эфесский, назвал этот орган «поджелудочной железой».Термин буквально означает «вся плоть или мясо», что отличает его от костей или хрящей. К сожалению, название «каликреас», означающее «красивая плоть», данное органу Галеном примерно в то же время или вскоре после Руфа, не было принято. Тем не менее, Гален считал, что поджелудочная железа служит для поддержки и защиты вышележащих кровеносных сосудов. В Талмуде, центральном тексте еврейского закона, поджелудочная железа упоминается как «палец печени». Везалий считал этот орган подушкой для желудка.В 1642 г. Вирсунг охарактеризовал протоки поджелудочной железы человека, а в 1664 г. де Грааф обнаружил секреты поджелудочной железы из панкреатических свищей у собак.
Везалий считал этот орган подушкой для желудка.В 1642 г. Вирсунг охарактеризовал протоки поджелудочной железы человека, а в 1664 г. де Грааф обнаружил секреты поджелудочной железы из панкреатических свищей у собак.
Пищеварительное действие секрета поджелудочной железы было открыто почти 200 лет спустя. Эберле в 1834 г., Пуркинье и Паппенгейм в 1836 г. и Валентин в 1844 г. наблюдали, что сок поджелудочной железы эмульгирует жир, протеолизированные белки и переваренный крахмал соответственно. Впоследствии Бернар продемонстрировал комбинированное пищеварительное действие сока поджелудочной железы, используя выделения из препаратов панкреатического свища.В 1876 году Кюне ввел термин «фермент» и впервые выделил трипсин. Концепция ферментов быстро привела к идентификации панкреатической амилазы и липазы. В 1889 году Чеповальников, ученик Павлова, открыл энтерокиназу в слизистой оболочке двенадцатиперстной кишки, фермент, необходимый для активации трипсина и последующего каскада других пищеварительных протеаз. В 1895 году Долинский, еще один из учеников Павлова, стимулировал секрецию поджелудочной железы путем закапывания кислоты в двенадцатиперстную кишку. Это привело к открытию секретина в 1902 году Бейлиссом и Старлингом, который стал первым идентифицированным гормоном. 3
В 1895 году Долинский, еще один из учеников Павлова, стимулировал секрецию поджелудочной железы путем закапывания кислоты в двенадцатиперстную кишку. Это привело к открытию секретина в 1902 году Бейлиссом и Старлингом, который стал первым идентифицированным гормоном. 3
Гистологическое строение поджелудочной железы было впервые описано в 1869 году Лангергансом. Вскоре после этого Heidenhain обнаружил, что по мере исчезновения зернистой области панкреатических ацинарных клеток после кормления ферментативная активность панкреатического сока обратно возрастала; он сделал правильный вывод, что гранулы содержат предшественники пищеварительных ферментов, или зимогены. В 1875 году Фридрейх написал первое систематическое описание заболеваний поджелудочной железы, за которым последовал классический отчет Фитца об остром панкреатите в 1889 году. 4
Поджелудочная железа впервые привлекла внимание Нобелевского комитета в 1905 году, когда Ивану Павлову была присуждена премия за его работу по физиологии пищеварения с особым упором на нервную регуляцию желудка и поджелудочной железы. В 1923 году канадцы Фредерик Бантинг и Джон Маклеод были удостоены премии за успешное выделение инсулина из поджелудочной железы собак. Примечательно, что студент-медик Чарльз Бест был одним из первооткрывателей и разделил призовые деньги с Маклаудом.В 1946 году Джон Нортроп стал одним из лауреатов Нобелевской премии за работу по очистке ферментов в их кристаллической форме. Среди ферментов поджелудочной железы ему удалось кристаллизовать трипсин, химотрипсин и карбоксипептидазу. В 1958 году Фредерик Сенгер получил свою первую Нобелевскую премию за определение структуры инсулина. Сэнгер, однако, наиболее известен своей второй Нобелевской премией в 1980 году за разработку фирменного метода секвенирования ДНК. В 1974 году Джордж Палад вместе с Альбертом Клодом и Кристианом де Дювом получил Нобелевскую премию за основополагающие открытия в области клеточной биологии.Паладе использовал ацинарные клетки поджелудочной железы в сочетании с недавно разработанными методами дифференциального центрифугирования, электронной микроскопии и импульсной погони, чтобы описать роль рибосом вдоль эндоплазматического ретикулума (шероховатый ЭР) в синтезе белков и прохождении белков через аппарат Гольджи.
В 1923 году канадцы Фредерик Бантинг и Джон Маклеод были удостоены премии за успешное выделение инсулина из поджелудочной железы собак. Примечательно, что студент-медик Чарльз Бест был одним из первооткрывателей и разделил призовые деньги с Маклаудом.В 1946 году Джон Нортроп стал одним из лауреатов Нобелевской премии за работу по очистке ферментов в их кристаллической форме. Среди ферментов поджелудочной железы ему удалось кристаллизовать трипсин, химотрипсин и карбоксипептидазу. В 1958 году Фредерик Сенгер получил свою первую Нобелевскую премию за определение структуры инсулина. Сэнгер, однако, наиболее известен своей второй Нобелевской премией в 1980 году за разработку фирменного метода секвенирования ДНК. В 1974 году Джордж Палад вместе с Альбертом Клодом и Кристианом де Дювом получил Нобелевскую премию за основополагающие открытия в области клеточной биологии.Паладе использовал ацинарные клетки поджелудочной железы в сочетании с недавно разработанными методами дифференциального центрифугирования, электронной микроскопии и импульсной погони, чтобы описать роль рибосом вдоль эндоплазматического ретикулума (шероховатый ЭР) в синтезе белков и прохождении белков через аппарат Гольджи.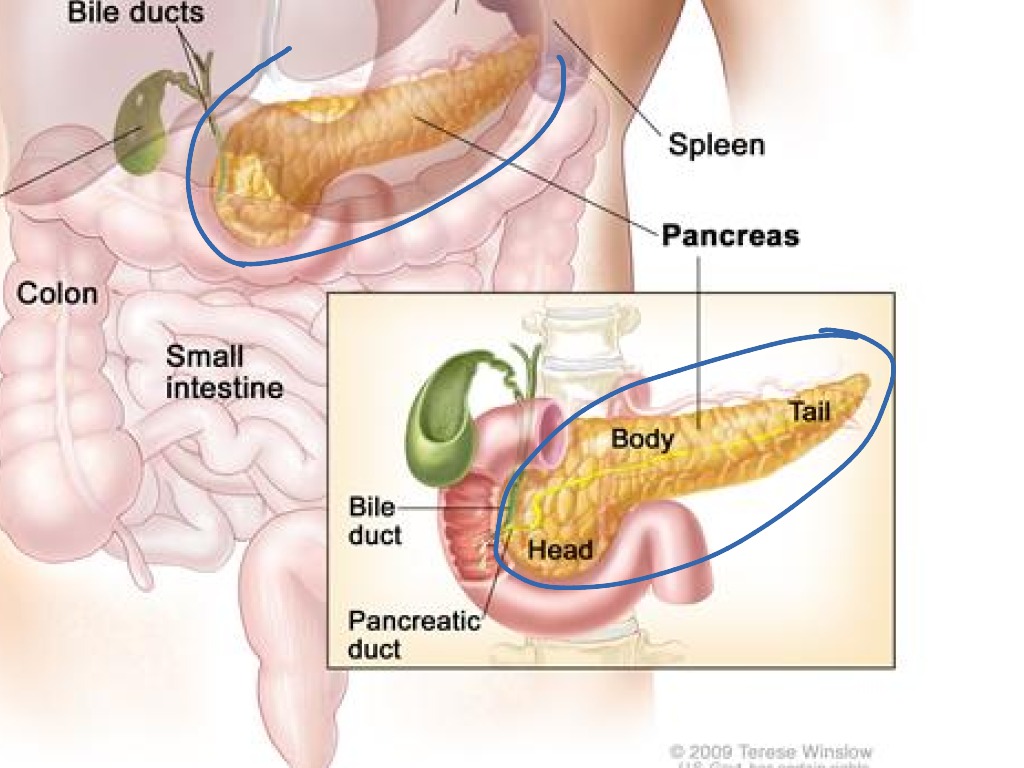 аппарата в секреторные пути. 5 В 1977 году Розалин Ялоу получила премию за разработку радиоиммуноанализа пептидных гормонов, в которых прототипом был инсулин. Она работала с Соломоном Берсоном, но он, к сожалению, умер до присуждения Нобелевской премии.Совсем недавно Гюнтер Блобель получил приз в 1999 году за свою работу с использованием ацинарных клеток поджелудочной железы для открытия внутренних сигнальных механизмов, управляющих транспортом и локализацией внутриклеточных белков. Эти награды демонстрируют, как изучение поджелудочной железы продолжает продвигать основные научные разработки.
аппарата в секреторные пути. 5 В 1977 году Розалин Ялоу получила премию за разработку радиоиммуноанализа пептидных гормонов, в которых прототипом был инсулин. Она работала с Соломоном Берсоном, но он, к сожалению, умер до присуждения Нобелевской премии.Совсем недавно Гюнтер Блобель получил приз в 1999 году за свою работу с использованием ацинарных клеток поджелудочной железы для открытия внутренних сигнальных механизмов, управляющих транспортом и локализацией внутриклеточных белков. Эти награды демонстрируют, как изучение поджелудочной железы продолжает продвигать основные научные разработки.
Поджелудочная железа: анатомия и функции
Анатомия поджелудочной железы
Поджелудочная железа представляет собой длинный конический орган, расположенный поперек задней части живота (брюшной полости), позади желудка.Правая сторона органа называется головкой. Это самая широкая часть органа. Он лежит в изгибе двенадцатиперстной кишки, первой части тонкой кишки. Конусообразная левая сторона простирается немного вверх. Оно называется телом поджелудочной железы. Он заканчивается хвостом, который находится возле селезенки.
Конусообразная левая сторона простирается немного вверх. Оно называется телом поджелудочной железы. Он заканчивается хвостом, который находится возле селезенки.
Поджелудочная железа состоит из двух типов желез:
Экзокринные. Экзокринная железа выделяет пищеварительные ферменты. Эти ферменты секретируются в сеть протоков, соединяющихся с главным протоком поджелудочной железы.Он проходит по всей длине поджелудочной железы.
Эндокринные. Железа внутренней секреции состоит из островков Лангерганса. Он выделяет гормоны в кровь.
Функции поджелудочной железы
Поджелудочная железа выполняет пищеварительную и гормональную функции:
Ферменты, выделяемые экзокринной железой поджелудочной железы, помогают расщеплять углеводы, жиры и белки.Эти ферменты по протоку поджелудочной железы попадают в желчные протоки в неактивной форме.
 Когда они попадают в двенадцатиперстную кишку, они активируются. Экзокринная ткань также секретирует бикарбонат. Нейтрализует желудочную кислоту в двенадцатиперстной кишке.
Когда они попадают в двенадцатиперстную кишку, они активируются. Экзокринная ткань также секретирует бикарбонат. Нейтрализует желудочную кислоту в двенадцатиперстной кишке.Существует 3 основных гормона, секретируемых эндокринной железой поджелудочной железы. Инсулин и глюкагон помогают контролировать уровень глюкозы в крови. Соматостатин помогает контролировать уровень других гормонов.
Онлайн-медицинский обозреватель: Раймонд Кент Терли BSN MSN RN
Онлайн-медицинский обозреватель: Рональд Карлин, доктор медицины
Дата последней проверки: 01.02.2021
© 2000-2022 Компания StayWell, ООО.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям своего лечащего врача.
Может ли правильное боковое положение пациента во время выздоровления предотвратить панкреатит после ЭРХПГ? Оценка in-vitro — UC Davis
TY — JOUR
T1 — Может ли положение пациента на правом боку во время выздоровления предотвратить панкреатит после ЭРХПГ?
T2 — Оценка in-vitro
AU — Люн, Джозеф
AU — Ли, Вен
AU — Чин, Алан
AU — Чанг, Стэнли
AU — Манн, 004 PY Nirmal
/3Y1 — 2004/3
N2 — Актуальность темы: Панкреатит после ЭРХПГ является известным осложнением диагностических и лечебных процедур ЭРХПГ. Предполагается, что повышенное внутрипанкреатическое (ВП) давление вследствие переполнения контрастом или обструкция панкреатического тока из-за отека/коагуляции в устье поджелудочной железы могут вызывать панкреатит после ЭРХПГ. Цель: исследование in vitro для определения влияния изменения положения пациента после восстановления на IP и дренирование панкреатического протока. Метод: Модель протока поджелудочной железы (ПД) была построена с помощью силиконовой трубки длиной 25 см (внутренний диаметр 3 мм). Измеряли время дренирования фиксированного объема воды через ПД с различными размерами отверстия (3 и 4 мм) и положениями (лежа на правом боку, лежа на спине и на левом боку) поджелудочной железы.Сравнивали изменения давления внутри ПД, измеренные с помощью системы перфузионной манометрии в разных положениях. Кроме того, были измерены изменения IP после закачки воды в PD. Результаты выражали как среднее ± стандартное отклонение трех наборов измерений для каждого исследования. Результаты: Давление ВП, измеренное в хвостовой части, снизилось с 10,8 см до 5,4 см вод.
Предполагается, что повышенное внутрипанкреатическое (ВП) давление вследствие переполнения контрастом или обструкция панкреатического тока из-за отека/коагуляции в устье поджелудочной железы могут вызывать панкреатит после ЭРХПГ. Цель: исследование in vitro для определения влияния изменения положения пациента после восстановления на IP и дренирование панкреатического протока. Метод: Модель протока поджелудочной железы (ПД) была построена с помощью силиконовой трубки длиной 25 см (внутренний диаметр 3 мм). Измеряли время дренирования фиксированного объема воды через ПД с различными размерами отверстия (3 и 4 мм) и положениями (лежа на правом боку, лежа на спине и на левом боку) поджелудочной железы.Сравнивали изменения давления внутри ПД, измеренные с помощью системы перфузионной манометрии в разных положениях. Кроме того, были измерены изменения IP после закачки воды в PD. Результаты выражали как среднее ± стандартное отклонение трех наборов измерений для каждого исследования. Результаты: Давление ВП, измеренное в хвостовой части, снизилось с 10,8 см до 5,4 см вод. ст. при сливе 30 мл воды и с 10,8 см до 9,0 см вод. ст. при сливе 10 мл воды. Время дренирования, необходимое для опорожнения 30 мл воды, было меньше в положении на правом боку (7.47 ± 0,08 мин) по сравнению с положением лежа (38,8 ± 0,22 мин, p<0,001). Отверстие большего размера 4 мм обеспечивает более быстрое дренирование (2,03 ± 0,14 мин) для 10 мл воды по сравнению с отверстием 3 мм (3,29 ± 0,25 мин, p <0,003). При исследовании перфузии ИП в положении на правом боку на 10,08 ± 1,40 мм рт. ст. ниже, чем в положении лежа на спине (р<0,005 и 0,006 соответственно). IP значительно увеличился после закачки воды. Заключение. Исследования in vitro показали, что жидкость имеет тенденцию оттекать быстрее в правом боковом положении с, соответственно, более низким IP.Клинически это может способствовать дренированию контраста или панкреатического сока и уменьшению эффектов обратного давления на ацинусы поджелудочной железы. Это восстановительное положение может иметь преимущество в предотвращении панкреатита после ЭРХПГ.
ст. при сливе 30 мл воды и с 10,8 см до 9,0 см вод. ст. при сливе 10 мл воды. Время дренирования, необходимое для опорожнения 30 мл воды, было меньше в положении на правом боку (7.47 ± 0,08 мин) по сравнению с положением лежа (38,8 ± 0,22 мин, p<0,001). Отверстие большего размера 4 мм обеспечивает более быстрое дренирование (2,03 ± 0,14 мин) для 10 мл воды по сравнению с отверстием 3 мм (3,29 ± 0,25 мин, p <0,003). При исследовании перфузии ИП в положении на правом боку на 10,08 ± 1,40 мм рт. ст. ниже, чем в положении лежа на спине (р<0,005 и 0,006 соответственно). IP значительно увеличился после закачки воды. Заключение. Исследования in vitro показали, что жидкость имеет тенденцию оттекать быстрее в правом боковом положении с, соответственно, более низким IP.Клинически это может способствовать дренированию контраста или панкреатического сока и уменьшению эффектов обратного давления на ацинусы поджелудочной железы. Это восстановительное положение может иметь преимущество в предотвращении панкреатита после ЭРХПГ.
AB — Справочная информация: панкреатит после ЭРХПГ является известным осложнением диагностических и лечебных процедур ЭРХПГ. Предполагается, что повышенное внутрипанкреатическое (ВП) давление вследствие переполнения контрастом или обструкция панкреатического тока из-за отека/коагуляции в устье поджелудочной железы могут вызывать панкреатит после ЭРХПГ.Цель: исследование in vitro для определения влияния изменения положения пациента после восстановления на IP и дренирование панкреатического протока. Метод: Модель протока поджелудочной железы (ПД) была построена с помощью силиконовой трубки длиной 25 см (внутренний диаметр 3 мм). Измеряли время дренирования фиксированного объема воды через ПД с различными размерами отверстия (3 и 4 мм) и положениями (лежа на правом боку, лежа на спине и на левом боку) поджелудочной железы. Сравнивали изменения давления внутри ПД, измеренные с помощью системы перфузионной манометрии в разных положениях.Кроме того, были измерены изменения IP после закачки воды в PD. Результаты выражали как среднее ± стандартное отклонение трех наборов измерений для каждого исследования. Результаты: Давление ВП, измеренное в хвостовой части, снизилось с 10,8 см до 5,4 см вод. ст. при сливе 30 мл воды и с 10,8 см до 9,0 см вод. ст. при сливе 10 мл воды. Время дренирования, необходимое для опорожнения 30 мл воды, было меньше в положении на правом боку (7,47 ± 0,08 мин) по сравнению с положением на спине (38,8 ± 0,22 мин, p<0,001).Отверстие большего размера 4 мм обеспечивает более быстрое дренирование (2,03 ± 0,14 мин) для 10 мл воды по сравнению с отверстием 3 мм (3,29 ± 0,25 мин, p <0,003). При исследовании перфузии ИП в положении на правом боку на 10,08 ± 1,40 мм рт. ст. ниже, чем в положении лежа на спине (р<0,005 и 0,006 соответственно). IP значительно увеличился после закачки воды. Заключение. Исследования in vitro показали, что жидкость имеет тенденцию оттекать быстрее в правом боковом положении с, соответственно, более низким IP. Клинически это может способствовать дренированию контраста или панкреатического сока и уменьшению эффектов обратного давления на ацинусы поджелудочной железы.
Результаты выражали как среднее ± стандартное отклонение трех наборов измерений для каждого исследования. Результаты: Давление ВП, измеренное в хвостовой части, снизилось с 10,8 см до 5,4 см вод. ст. при сливе 30 мл воды и с 10,8 см до 9,0 см вод. ст. при сливе 10 мл воды. Время дренирования, необходимое для опорожнения 30 мл воды, было меньше в положении на правом боку (7,47 ± 0,08 мин) по сравнению с положением на спине (38,8 ± 0,22 мин, p<0,001).Отверстие большего размера 4 мм обеспечивает более быстрое дренирование (2,03 ± 0,14 мин) для 10 мл воды по сравнению с отверстием 3 мм (3,29 ± 0,25 мин, p <0,003). При исследовании перфузии ИП в положении на правом боку на 10,08 ± 1,40 мм рт. ст. ниже, чем в положении лежа на спине (р<0,005 и 0,006 соответственно). IP значительно увеличился после закачки воды. Заключение. Исследования in vitro показали, что жидкость имеет тенденцию оттекать быстрее в правом боковом положении с, соответственно, более низким IP. Клинически это может способствовать дренированию контраста или панкреатического сока и уменьшению эффектов обратного давления на ацинусы поджелудочной железы. Это восстановительное положение может иметь преимущество в предотвращении панкреатита после ЭРХПГ.
Это восстановительное положение может иметь преимущество в предотвращении панкреатита после ЭРХПГ.
KW — Оценка in vitro
KW — Позиционирование пациента
KW — Панкреатит после ЭРХПГ
KW — Предупреждение 80FLOGXK
UR — http://www.scopus.com/inward/cityby.URL?SCP=2342616839&partnerid=8yflogxk
м3 — Статья
AN — SCOPUS: 2342616839
VL — 11
SP — 37
EP — 40
JO — Международный медицинский журнал
JF — Международный медицинский журнал
SN — 1341-2051
IS — 1
ER —
Резекция поджелудочной железы — Cutting Edge Surgical Associates
Что такое резекция поджелудочной железы?
Резекция поджелудочной железы — хирургическое удаление части поджелудочной железы.Она также известна как «панкреатэктомия». Наиболее распространенная причина, по которой можно пройти эту процедуру, — это лечение опухоли поджелудочной железы.
Что включает в себя резекция поджелудочной железы?
Как описано в разделе о раке поджелудочной железы, поджелудочная железа представляет собой удлиненный орган, который проходит справа от средней линии до левой верхней части живота. С правой стороны он обхватывает некоторые крупные кровеносные сосуды, снабжающие печень, а также лежит на общем желчном протоке, который отводит желчь из печени и огибает сбоку первую часть кишечника (двенадцатиперстную кишку).С левой стороны она касается селезенки. Из-за этих различий в структурах, окружающих поджелудочную железу, левосторонние и правосторонние операции сильно различаются.
С правой стороны он обхватывает некоторые крупные кровеносные сосуды, снабжающие печень, а также лежит на общем желчном протоке, который отводит желчь из печени и огибает сбоку первую часть кишечника (двенадцатиперстную кишку).С левой стороны она касается селезенки. Из-за этих различий в структурах, окружающих поджелудочную железу, левосторонние и правосторонние операции сильно различаются.
Левосторонняя резекция поджелудочной железы – Дистальная резекция поджелудочной железы
Операция по удалению левой (хвостовой) части поджелудочной железы. Эта операция может быть выполнена как открытым способом, так и лапароскопическим (через замочную скважину). В зависимости от предполагаемого диагноза опухоли, а также от ее локализации можно одновременно сохранить или удалить селезенку.
По сути, операция включает выделение части поджелудочной железы, контроль ее кровоснабжения, а затем отсечение этой части поджелудочной железы. При разрезе поджелудочной железы существует риск вытекания панкреатического сока с поверхности разреза.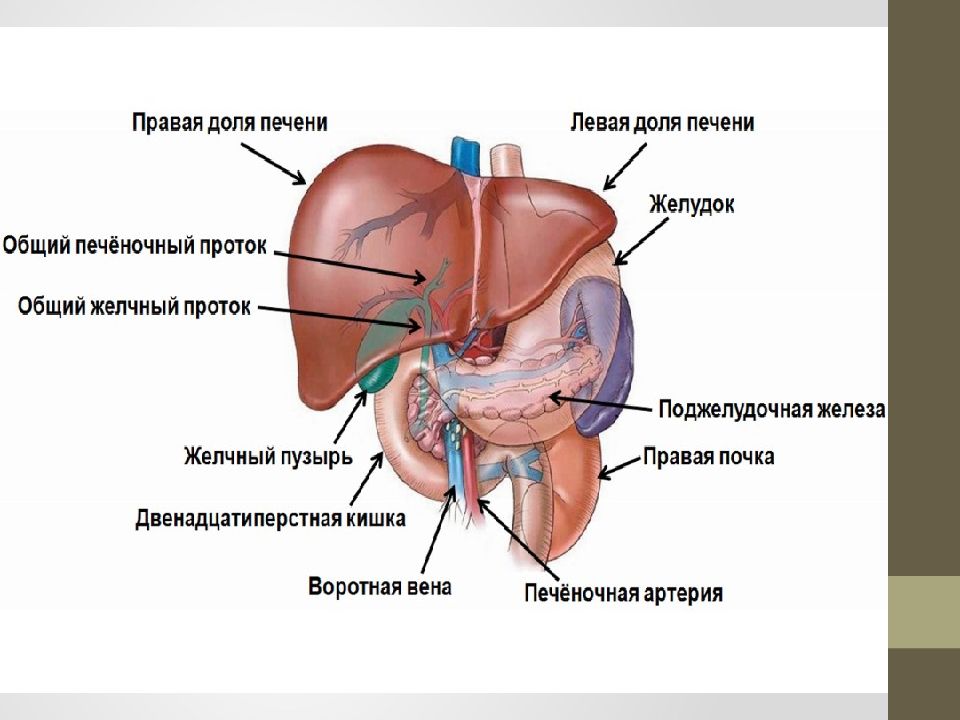 Это важное осложнение операции (см. раздел «Осложнения»).
Это важное осложнение операции (см. раздел «Осложнения»).
(a) (b)
Надпись: Дистальная панкреатэктомия включает удаление хвоста поджелудочной железы (с селезенкой или без нее).Это показано на (а) удаленными частями, выделенными серым цветом. (б) показывает, что остается после дистальной резекции поджелудочной железы.
Правосторонняя резекция поджелудочной железы – Уиппла или панкреатодуоденэктомия
Это операция, при которой удаляется головка (правая часть) поджелудочной железы. Эта операция обычно выполняется как открытая процедура, хотя в некоторых случаях по крайней мере часть операции может быть выполнена лапароскопически (хирургия замочной скважины).
Из-за расположения головки поджелудочной железы и того, что она окружена множеством важных структур, это гораздо более сложная операция.Он включает также удаление части тонкой кишки (двенадцатиперстной кишки), части желудка, части желчных протоков, а также желчного пузыря. После их удаления вторая часть операции включает в себя повторное соединение всех этих структур вместе, чтобы снова можно было есть и переваривать пищу. Подобно тому, как замена бытовой сантехники может привести к протечкам в местах соединений, наиболее опасными осложнениями, связанными с этой операцией, являются течи из любого из трех соединений (см. раздел «Осложнения»).
После их удаления вторая часть операции включает в себя повторное соединение всех этих структур вместе, чтобы снова можно было есть и переваривать пищу. Подобно тому, как замена бытовой сантехники может привести к протечкам в местах соединений, наиболее опасными осложнениями, связанными с этой операцией, являются течи из любого из трех соединений (см. раздел «Осложнения»).
Надпись: Операция Уиппла (при опухолях головки поджелудочной железы) включает удаление желчного пузыря, части желчного протока, части желудка, двенадцатиперстной кишки и, конечно же, головки поджелудочной железы.Эти области выделены серым цветом на (а). (b) показывает повторное соединение желчных протоков, желудка и поджелудочной железы с кишечником, чтобы можно было снова есть и переваривать пищу.
Тотальная резекция поджелудочной железы
Выполняется не так часто, как описанное выше. По сути, это операция, которая объединяет две вышеуказанные операции. Таким образом, это сложная операция. Кроме того, поскольку поджелудочная железа полностью удалена, нужно будет использовать лекарства, чтобы взять на себя функцию поджелудочной железы.Конкретно:
Таким образом, это сложная операция. Кроме того, поскольку поджелудочная железа полностью удалена, нужно будет использовать лекарства, чтобы взять на себя функцию поджелудочной железы.Конкретно:
- Поскольку секреция инсулина отсутствует, возникает диабет. Поэтому пациенты должны будут делать инъекции инсулина.
- Поскольку ферменты поджелудочной железы, необходимые для переваривания пищи, не секретируются, поэтому пациентам необходимо регулярно принимать ферментные добавки во время еды.
Отказ от резекции
В начале любой из вышеперечисленных операций хирург в первую очередь ищет признаки распространения рака.Иногда распространение рака поджелудочной железы слишком мало, чтобы его можно было обнаружить при сканировании, и оно становится очевидным только во время операции. В этих случаях во время операции будет взята биопсия, и на этом этапе операция может быть остановлена.
В других случаях опухоль может оказаться более развитой, чем ожидалось, и ее безопасное удаление окажется невозможным (нерезектабельным). В этих случаях операцию также можно остановить. Важно понимать, что если операция будет продолжена независимо от распространения или «нерезектабельности», пациент будет подвергаться ненужному риску без реальной пользы.Скорее, остановив операцию, у пациента будет больше шансов выздороветь достаточно для других методов лечения, таких как химиотерапия.
В этих случаях операцию также можно остановить. Важно понимать, что если операция будет продолжена независимо от распространения или «нерезектабельности», пациент будет подвергаться ненужному риску без реальной пользы.Скорее, остановив операцию, у пациента будет больше шансов выздороветь достаточно для других методов лечения, таких как химиотерапия.
Хотя ни одна из вышеперечисленных операций не должна выполняться легко, при раке поджелудочной железы или других потенциально раковых опухолях выполнение такой операции обеспечивает наилучшую выживаемость. Важно, однако, то, что хирургия поджелудочной железы не похожа на операцию по удалению грыжи или желчного пузыря — ситуация каждого пациента индивидуальна и требует тщательного рассмотрения хирургом (вместе с многопрофильной командой специалистов) относительно плюсов и минусов операции.Описанная здесь информация носит общий характер и не заменяет тщательного обсуждения с вашим хирургом рисков и ожидаемых результатов операции.
Каковы риски операции?
Как и любая операция, здесь есть риски. Поскольку все эти операции являются крупными операциями, риски очень значительны.
Поскольку все эти операции являются крупными операциями, риски очень значительны.
Во-первых, есть риски, связанные с анестетиками – это связано с возрастом пациента и проблемами со здоровьем. Как правило, из-за характера операции пациент будет зарегистрирован в клинике до госпитализации, где пациент встретится с анестезиологом для оценки и полного объяснения этих рисков.Чтобы справиться с этими рисками, пациентов обычно переводят в отделение интенсивной терапии или отделение интенсивной терапии в течение первых нескольких дней после операции для интенсивного наблюдения.
Что касается хирургических рисков, то специфические хирургические риски включают:
- Несостоятельность поджелудочной железы — это опасное осложнение операции на поджелудочной железе. Точный риск этого варьируется в зависимости от многих факторов, но встречается более чем у 1 из 10 пациентов. При хирургии хвоста (дистальная панкреатэктомия) несостоятельность возникает из перерезанного конца поджелудочной железы; при операции Уиппла (головка поджелудочной железы) утечка происходит из соединения с кишечником.
 Утечка при операции Уиппла вызывает особое беспокойство, поскольку сок поджелудочной железы может находиться в активированной форме (активируется веществами в желчи) и, таким образом, может вызвать нарушение пищеварения и повреждение окружающих структур. Лечение этого варьируется: лекарства, дренаж, эндоскопия или повторная операция.
Утечка при операции Уиппла вызывает особое беспокойство, поскольку сок поджелудочной железы может находиться в активированной форме (активируется веществами в желчи) и, таким образом, может вызвать нарушение пищеварения и повреждение окружающих структур. Лечение этого варьируется: лекарства, дренаж, эндоскопия или повторная операция. - Утечка в других соединениях. Операция Уиппла включает соединения желчных протоков, а также желудка с тонким кишечником. Хотя они менее распространены, чем утечка поджелудочной железы, тем не менее, они могут возникать.Лечение может включать установку дренажной трубки или повторную операцию.
- Кровотечение. Из-за интимной близости поджелудочной железы со многими крупными кровеносными сосудами может возникнуть сильное кровотечение. Иногда с этим можно справиться, блокируя артерию с помощью инъекции, но иногда может потребоваться повторная операция.
- Непроходимость кишечника или замедленное опорожнение желудка. Функция желудка и кишечника нарушается после серьезной операции такого типа и может не восстанавливаться в течение многих дней.
 Это может вызвать рвоту и вздутие живота, а также неспособность усваивать пищу, поступающую через рот. Как следствие, может потребоваться питание через капельницу («TPN»).
Это может вызвать рвоту и вздутие живота, а также неспособность усваивать пищу, поступающую через рот. Как следствие, может потребоваться питание через капельницу («TPN»). - Недостаточность поджелудочной железы — удаление части поджелудочной железы может означать, что у пациента будет недостаточно функциональной поджелудочной железы для выработки инсулина и пищеварительных ферментов. Это может привести к диабету и мальабсорбции. Это может потребовать лечения инсулином и добавками ферментов поджелудочной железы.
- Смерть — Как и при любой серьезной операции, существует риск смерти во время операции или после нее.Риск выше при операции на голове (операция Уиппла), но должен быть менее 1 из 20. Риск смерти при операции на хвосте (дистальная панкреатэктомия) составляет порядка 1 из 100.
- Также могут возникать другие общие осложнения больших хирургических вмешательств, такие как раневые или глубокие инфекции, тромбы в ножках легких, инфекции мочевыводящих путей или грудной клетки, спайки (рубцевание внутри) и грыжи.

Мне предстоит операция на поджелудочной железе, есть ли у вас дополнительная информация об этой операции?
Да.Мы создали информационный лист для наших пациентов, перенесших панкреатэктомию. Обратите внимание, что это общая информация и может не относиться конкретно к вашим обстоятельствам.
Если вы проходите операцию у нас в CESA, наши хирурги подробно объяснят вам все с информацией, адаптированной к вашим конкретным обстоятельствам. Кроме того, не стесняйтесь задавать своему хирургу любые вопросы, которые могут не быть освещены в информационном листе.
Произошла ошибка при настройке пользовательского файла cookie
Произошла ошибка при настройке пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности.Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка браузера на прием файлов cookie
Существует множество причин, по которым файл cookie не может быть установлен правильно. Ниже приведены наиболее распространенные причины:
Ниже приведены наиболее распространенные причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки браузера, чтобы принять файлы cookie, или спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает, хотите ли вы принимать файлы cookie, и вы отказались.Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файл cookie.
- Ваш браузер не поддерживает файлы cookie. Попробуйте другой браузер, если вы подозреваете это.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы это исправить, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.

Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Предоставить доступ без файлов cookie потребует от сайта создания нового сеанса для каждой посещаемой вами страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в файле cookie; никакая другая информация не фиксируется.
Как правило, в файле cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт
не может определить ваше имя электронной почты, если вы не решите ввести его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступ к
остальной части вашего компьютера, и только сайт, создавший файл cookie, может его прочитать.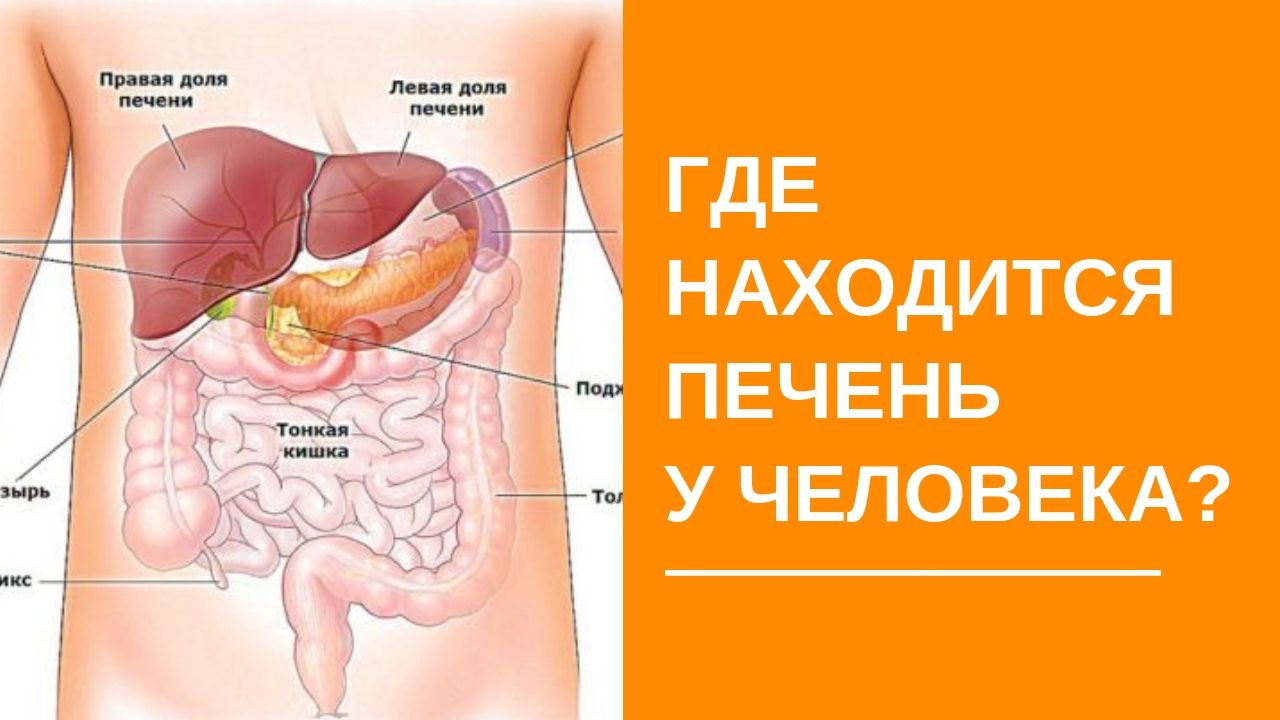
Анатомия, брюшная полость и таз, поджелудочная железа Статья
Введение
Поджелудочная железа представляет собой расширенную добавочную пищеварительную железу, расположенную забрюшинно и пересекающую тела L1 и L2 позвонков на задней брюшной стенке. Поджелудочная железа лежит поперечно в верхней части живота между двенадцатиперстной кишкой справа и селезенкой слева. Он делится на голову, шею, тело и хвост.Головка лежит на нижней полой вене и почечной вене и окружена С-петлей двенадцатиперстной кишки. Хвост поджелудочной железы доходит до ворот селезенки. Поджелудочная железа вырабатывает экзокринный секрет (панкреатический сок из ацинарных клеток), который затем поступает в двенадцатиперстную кишку через главные и добавочные панкреатические протоки, и эндокринные секреты (глюкагон и инсулин из панкреатических островков Лангерганса), которые поступают в кровь.
Структура и функции
Отделы
Поджелудочная железа делится на 4 части: головку, шейку, тело и хвост.
Головка поджелудочной железы представляет собой увеличенную часть железы, окруженную С-образным изгибом двенадцатиперстной кишки. На пути в нисходящий отдел двенадцатиперстной кишки желчный проток залегает в бороздке на задневерхней поверхности головки или внедряется в ее вещество. Тело поджелудочной железы продолжается от шеи, проходит над аортой и L2 позвонком. Передняя поверхность тела поджелудочной железы покрыта брюшиной. Задняя поверхность тела лишена брюшины и соприкасается с аортой, верхней брыжеечной артерией (ВБА), левой надпочечной железой, левой почкой и почечными сосудами.
Шейка поджелудочной железы короткая. Хвост поджелудочной железы лежит впереди левой почки, где он тесно связан с воротами селезенки и левым изгибом толстой кишки. Главный панкреатический проток, несущий панкреатический секрет, сливается с желчным протоком, образуя гепатопанкреатическую ампулу, открывающуюся в нисходящий отдел двенадцатиперстной кишки. Гепатопанкреатический сфинктер Одди вокруг гепатопанкреатической ампулы представляет собой гладкомышечный сфинктер, который контролирует поступление желчи и панкреатического сока в ампулу и ингибирует рефлюкс дуоденального вещества в ампулу.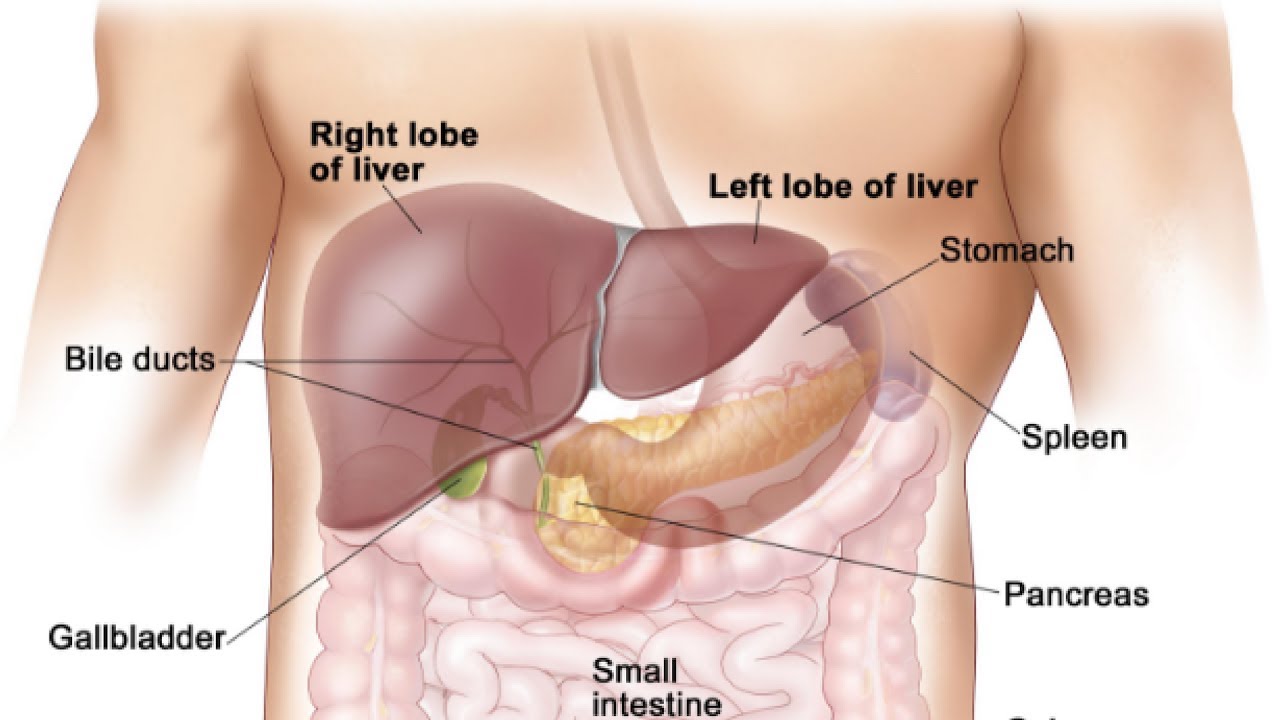
Типы клеток
Большая часть поджелудочной железы (приблизительно 80%) состоит из экзокринной части поджелудочной железы. Он состоит из ацинусов поджелудочной железы (пирамидальных ацинарных клеток с вершиной, направленной к просвету). Они содержат плотные гранулы зимогена в апикальной области, тогда как базальная область содержит ядро и эндоплазматический ретикулум (который способствует синтезу пищеварительных ферментов). Эти ферменты хранятся в секреторных пузырьках, называемых комплексом Гольджи. Базолатеральная мембрана ацинарных клеток содержит несколько рецепторов нейротрансмиттеров, включая секретин, холецистокинин, ацетилхолин, которые регулируют экзоцитоз пищеварительных ферментов.
Поджелудочная железа также содержит островки Лангерганса, содержащие эндокринные клетки. В отличие от экзокринных ферментов, которые секретируются экзоцитозом, эндокринные ферменты попадают в кровоток через сложную капиллярную сеть в кровотоке поджелудочной железы. Существует 4 типа эндокринных клеток (клетки А продуцируют глюкагон, В-клетки продуцируют инсулин, D-клетки продуцируют соматостатин и F-клетки продуцируют полипептиды поджелудочной железы).
Существует 4 типа эндокринных клеток (клетки А продуцируют глюкагон, В-клетки продуцируют инсулин, D-клетки продуцируют соматостатин и F-клетки продуцируют полипептиды поджелудочной железы).
Звездчатые клетки являются прямым образованием эпителиальных структур в поджелудочной железе.При таких состояниях, как хронический панкреатит, эти клетки способствуют воспалению и фиброзу.
Эмбриология
Развитие
Поджелудочная железа развивается из задней энтодермы передней кишки. Примерно через 4 недели беременности эта энтодерма сначала дает начало дорсальным и вентральным зачаткам, которые постепенно удлиняются [1]. Примерно на 6-й неделе вентральный зачаток вращается вокруг развивающейся в то время двенадцатиперстной кишки и в конечном итоге сливается с дорсальным зачатком примерно на 17-й неделе беременности, образуя поджелудочную железу.Таким образом, дорсальный зачаток образует верхнюю часть головки, тела и хвоста поджелудочной железы, тогда как вентральный зачаток образует нижнюю часть поджелудочной железы и крючковидный отросток.
Ферменты поджелудочной железы отводятся через 2 протока поджелудочной железы: вирсунгов проток (большой проток поджелудочной железы) и проток Санторини (малый проток поджелудочной железы). Вентральный проток образует проксимальную часть главного панкреатического протока, который открывается в двенадцатиперстную кишку через фатерову ампулу. Дорсальный проток образует часть больших протоков, а также малого протока или добавочного протока Санторини.Последний обычно опорожняется через фатерову ампулу, но может опорожняться самостоятельно примерно у 5% людей.
Кровоснабжение и лимфатическая система
Артериальное кровоснабжение
Ветви селезеночной артерии (ветвь чревного ствола), верхней брыжеечной артерии (ВМА) и общей печеночной артерии обеспечивают кровоснабжение поджелудочной железы [2][3].
- Головка поджелудочной железы: Гастродуоденальная артерия (ветвь общей печеночной артерии) кровоснабжает головку и крючковидный отросток поджелудочной железы в виде панкреатодуоденальной артерии (ПДА).
 Часть нижней части головы снабжается нижней ОАП, отходящей от ВМА.
Часть нижней части головы снабжается нижней ОАП, отходящей от ВМА. - Тело и хвост: их снабжают селезеночная артерия и ее ветви.
Венозное кровоснабжение
- Головка поджелудочной железы: головка впадает в верхнюю брыжеечную вену (ВБВ).
- Тело и шея: их дренирует селезеночная вена.
ВБВ и селезеночная вена сливаются, образуя воротную вену.
Нервы
Поджелудочная железа имеет сложную сеть парасимпатической, симпатической и сенсорной иннервации [4].Он также имеет внутреннее нервное сплетение. Симпатические и парасимпатические волокна расходятся к ацинарным клеткам поджелудочной железы. Парасимпатические волокна отходят от заднего ствола блуждающего нерва и являются секретомоторными, но секреция поджелудочной железы преимущественно опосредована холецистокинином и секретином, которые представляют собой гормоны, вырабатываемые эпителиальными клетками двенадцатиперстной кишки и слизистой оболочки проксимального отдела кишечника, регулируемые кислыми соединениями из желудка.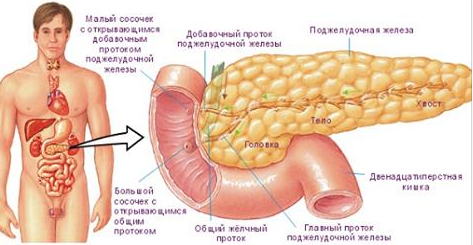 Симпатическая иннервация осуществляется через грудные внутренностные нервы T6-T10 и чревное сплетение.
Симпатическая иннервация осуществляется через грудные внутренностные нервы T6-T10 и чревное сплетение.
Физиологические варианты
- Частичная или дорсальная агенезия поджелудочной железы часто протекает бессимптомно. Иногда это связано с диабетом, полиспленией, синдромом мальабсорбции или рецидивирующим панкреатитом.
- Эктопическая ткань поджелудочной железы присутствует в желудке (чаще всего) или тонкой кишке. Это наблюдается примерно у 3-5% населения в целом и обычно является случайной находкой при эндоскопии верхних отделов желудочно-кишечного тракта или исследовании с контрастированием барием.Их вид в виде пупка обычно идентифицирует их, и они чаще всего клинически незначимы. Очень редко оставшаяся часть поджелудочной железы в тонкой кишке может быть ведущей точкой инвагинации или вызывать кишечную непроходимость.
- Pancreas divisum — наиболее частая аномалия развития поджелудочной железы [5].
 Встречается примерно у 10–15 % населения в целом. Это происходит в результате несостоятельности зачатков поджелудочной железы. Таким образом, хвост, тело и часть головки поджелудочной железы стекают через добавочный проток Санторини вместо основного протока.Pancreat divisum исторически ассоциировался с рецидивирующим панкреатитом, и предполагается, что это может быть связано со стенозом сфинктера, приводящим к обструкции оттока из вентральной части поджелудочной железы. Дивизум диагностируется с помощью эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) или магнитно-резонансной холангиопанкреатографии (МРХПГ). В последнее время эндоскопическое ультразвуковое исследование используется для диагностики расщелины поджелудочной железы. В случае рецидивирующего панкреатита разделяемую поджелудочную железу лечат путем введения стента с помощью ЭРХПГ, а также сфинктеротомии.
Встречается примерно у 10–15 % населения в целом. Это происходит в результате несостоятельности зачатков поджелудочной железы. Таким образом, хвост, тело и часть головки поджелудочной железы стекают через добавочный проток Санторини вместо основного протока.Pancreat divisum исторически ассоциировался с рецидивирующим панкреатитом, и предполагается, что это может быть связано со стенозом сфинктера, приводящим к обструкции оттока из вентральной части поджелудочной железы. Дивизум диагностируется с помощью эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) или магнитно-резонансной холангиопанкреатографии (МРХПГ). В последнее время эндоскопическое ультразвуковое исследование используется для диагностики расщелины поджелудочной железы. В случае рецидивирующего панкреатита разделяемую поджелудочную железу лечат путем введения стента с помощью ЭРХПГ, а также сфинктеротомии. - Дисгенезия/дисфункция поджелудочной железы является компонентом некоторых синдромальных ассоциаций, включая синдромы Йохансона-Близзарда и Швахмана-Даймонда.

Хирургические аспекты
Кольцевая поджелудочная железа возникает, когда вентральный зачаток не может полностью вращаться во время развития [5]. Это может произойти из-за определенных аутосомно-рецессивных мутаций. В младенчестве пациенты обычно имеют непроходимость кишечника (полную или частичную).В анамнезе часто бывает многоводие у матери. Кольцевая поджелудочная железа часто связана с другими аномалиями, включая трисомию 21, трахеопищеводный свищ (VACTERL), мальротацию, аномалии сердца или почек. Кольцевая поджелудочная железа также может быть связана с панкреатитом. Это состояние обычно лечится дуоденоеюноанастомозом.
Кисты холедоха представляют собой расширение желчевыводящих путей. Обычно это проявляется желтухой и болью в животе. В некоторых случаях может наблюдаться лихорадка. Лабораторная оценка покажет повышенный уровень прямого билирубина при нормальных трансаминазах.Состояние обычно диагностируется с помощью визуализации: УЗИ, КТ, сканирования HIDA или MRCP.
Клиническое значение
Перфорация
Перфорация поджелудочной железы приводит к секреции пищеварительных ферментов, таких как амилаза и липаза, в брюшную полость и к самоперевариванию поджелудочной железой. Несмотря на то, что поджелудочную железу можно удалить хирургическим путем, человек всю жизнь будет сталкиваться с регулированием уровня глюкозы в крови и добавками ферментов поджелудочной железы, необходимыми для улучшения пищеварения.
Рак
Рак поджелудочной железы, особенно аденокарцинома поджелудочной железы, очень трудно поддается лечению и обычно диагностируется на слишком поздней стадии для хирургического вмешательства. Рак поджелудочной железы редко встречается у молодых пациентов, средний возраст постановки диагноза составляет 71 год. Факторы риска включают курение, ожирение, диабет, множественную эндокринную неоплазию 1 типа и наследственный неполипозный рак толстой кишки.
Сахарный диабет
Тип 1
Сахарный диабет 1 типа — это аутоиммунное заболевание, при котором иммунная система атакует инсулин-секретирующие клетки поджелудочной железы, что приводит к снижению уровня инсулина.Диабет 1 типа обычно развивается во взрослом возрасте. Пациентам с диабетом 1 типа для выживания требуются инъекции инсулина.
Тип 2
Сахарный диабет 2 типа является наиболее распространенной формой диабета. Болезнь вызывает высокий уровень сахара в крови, как правило, из-за сочетания резистентности к инсулину и нарушения секреции инсулина. Лечение включает в себя изменение диеты и физической активности, а также бигуаниды, такие как метформин.
Воспаление
Воспаление поджелудочной железы известно как панкреатит.Это связано с рецидивирующими камнями в желчном пузыре, употреблением алкоголя, корью, эпидемическим паротитом, приемом лекарств, дефицитом альфа-1-антитрипсина и укусами скорпиона.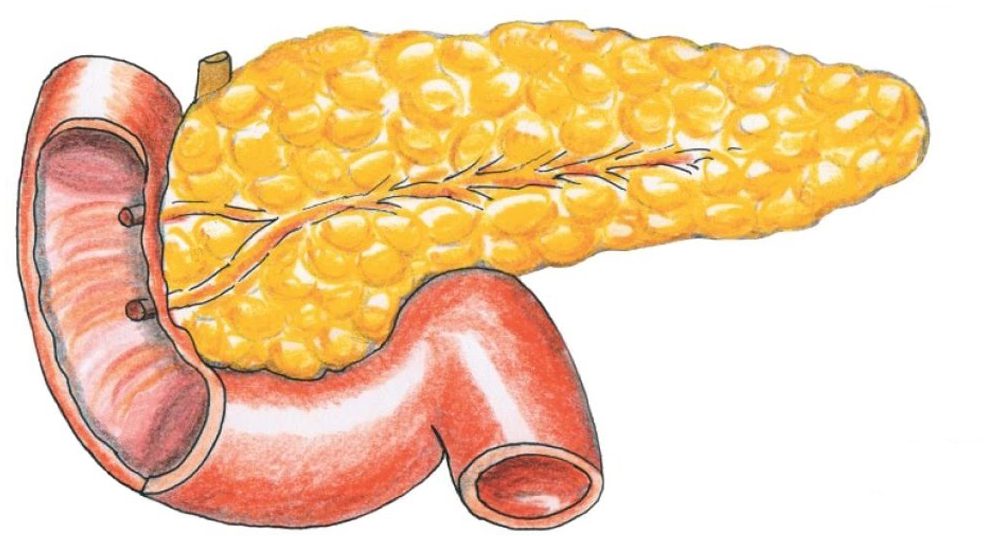
Панкреатит вызывает сильную боль в центре живота, которая иррадиирует в спину. Это может быть связано с желтухой. Панкреатит часто проявляется бледным стулом и темной мочой.
(Щелкните изображение, чтобы увеличить)
Поджелудочная железа, проток поджелудочной железы, устье общего желчного протока и протока поджелудочной железы, добавочный проток поджелудочной железы
Предоставлено Gray’s Anatomy Plates .


 Инволюционные изменения в костной ткани также могут приводить к повреждению лопатки из-за ослабления костной ткани и повреждения могут возникать даже при незначительных травмах
Инволюционные изменения в костной ткани также могут приводить к повреждению лопатки из-за ослабления костной ткани и повреждения могут возникать даже при незначительных травмах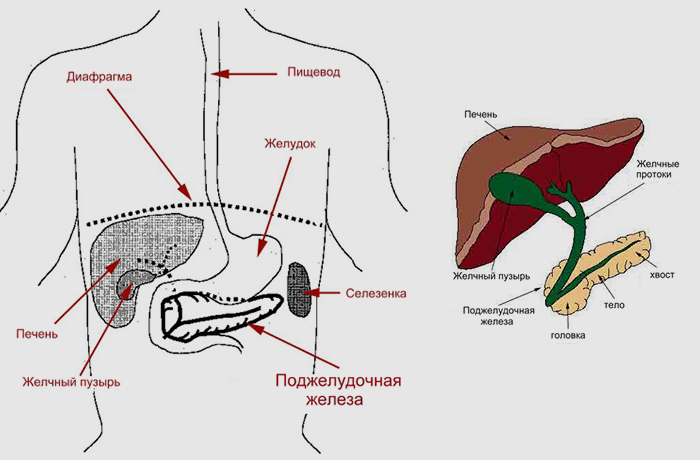
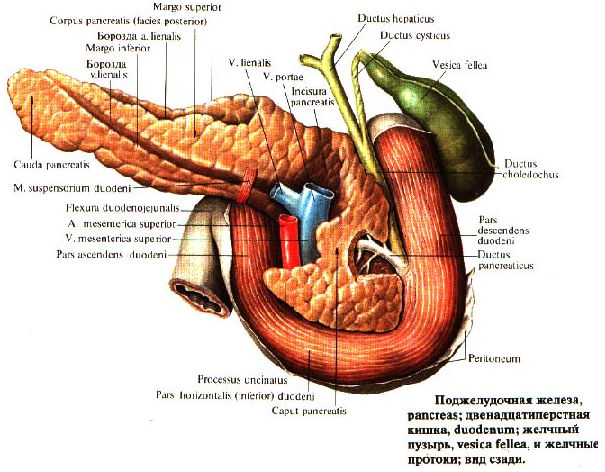 Воспалительные процессы в поджелудочной железе, плевре или перикарде могут давать болевые проявления как под лопаткой слева, так и справа.
Воспалительные процессы в поджелудочной железе, плевре или перикарде могут давать болевые проявления как под лопаткой слева, так и справа. Боль также может отдавать в правое плечо. Как правило, при желчнокаменной болезни необходимо оперативное лечение (удаление желчного пузыря).
Боль также может отдавать в правое плечо. Как правило, при желчнокаменной болезни необходимо оперативное лечение (удаление желчного пузыря).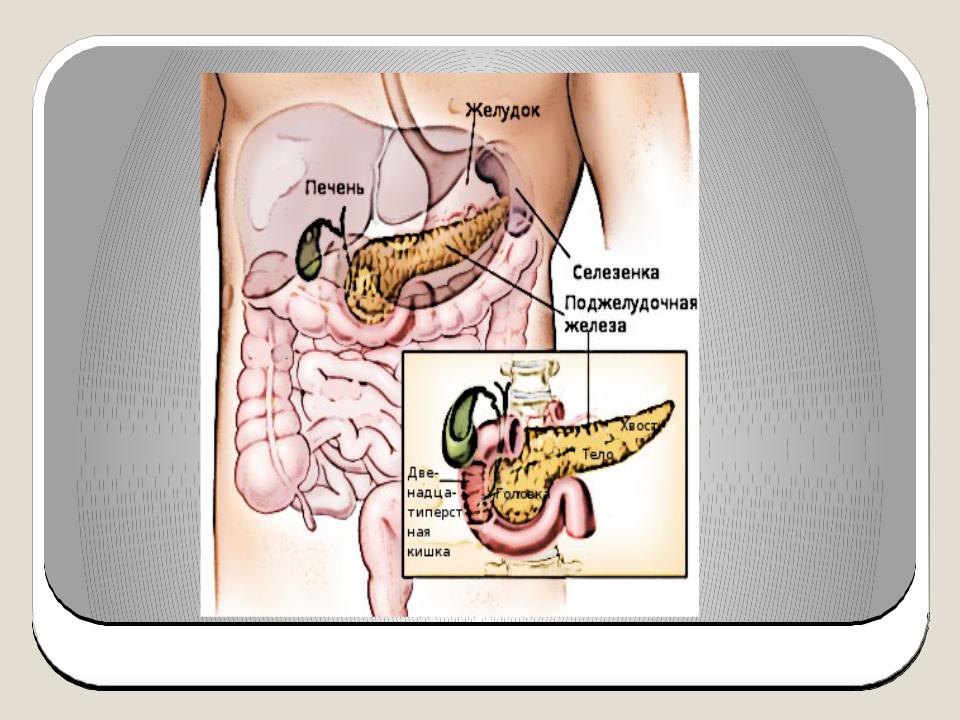
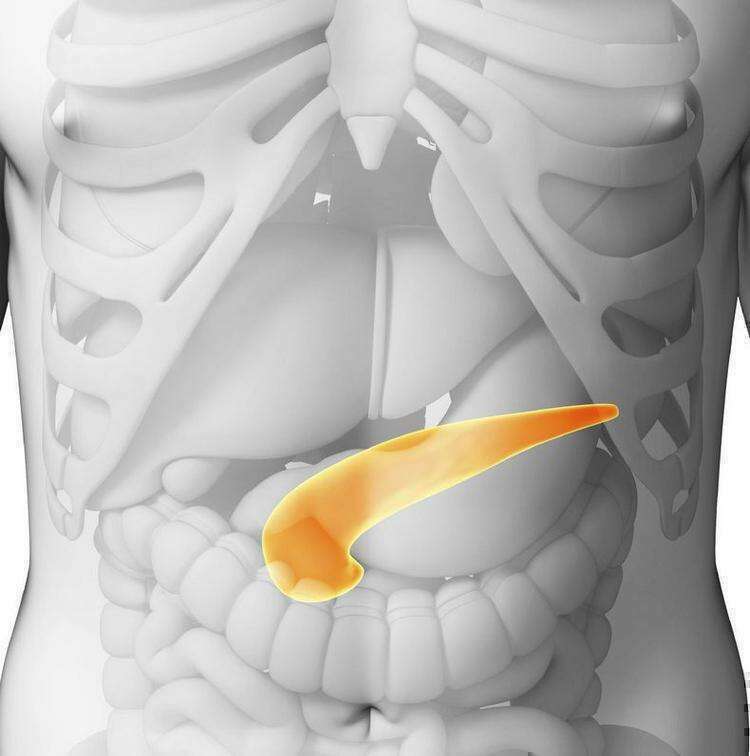
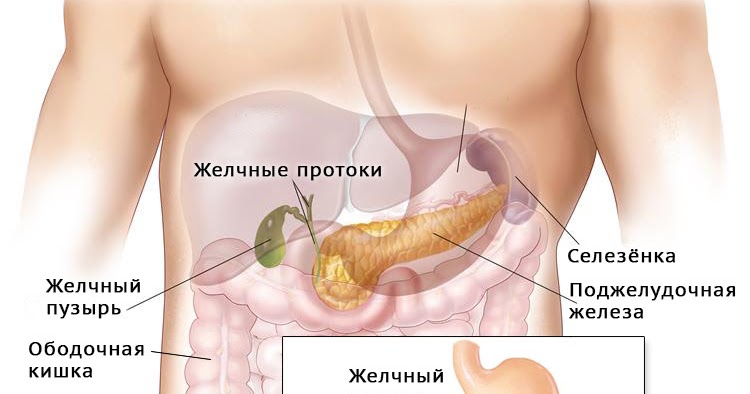 Характеризуется воспалением тканей поджелудочной железы, очень часто – вследствие употребления больших доз некачественного алкоголя, погрешностей в диете (жирная пища), желчнокаменная болезнь.
Характеризуется воспалением тканей поджелудочной железы, очень часто – вследствие употребления больших доз некачественного алкоголя, погрешностей в диете (жирная пища), желчнокаменная болезнь.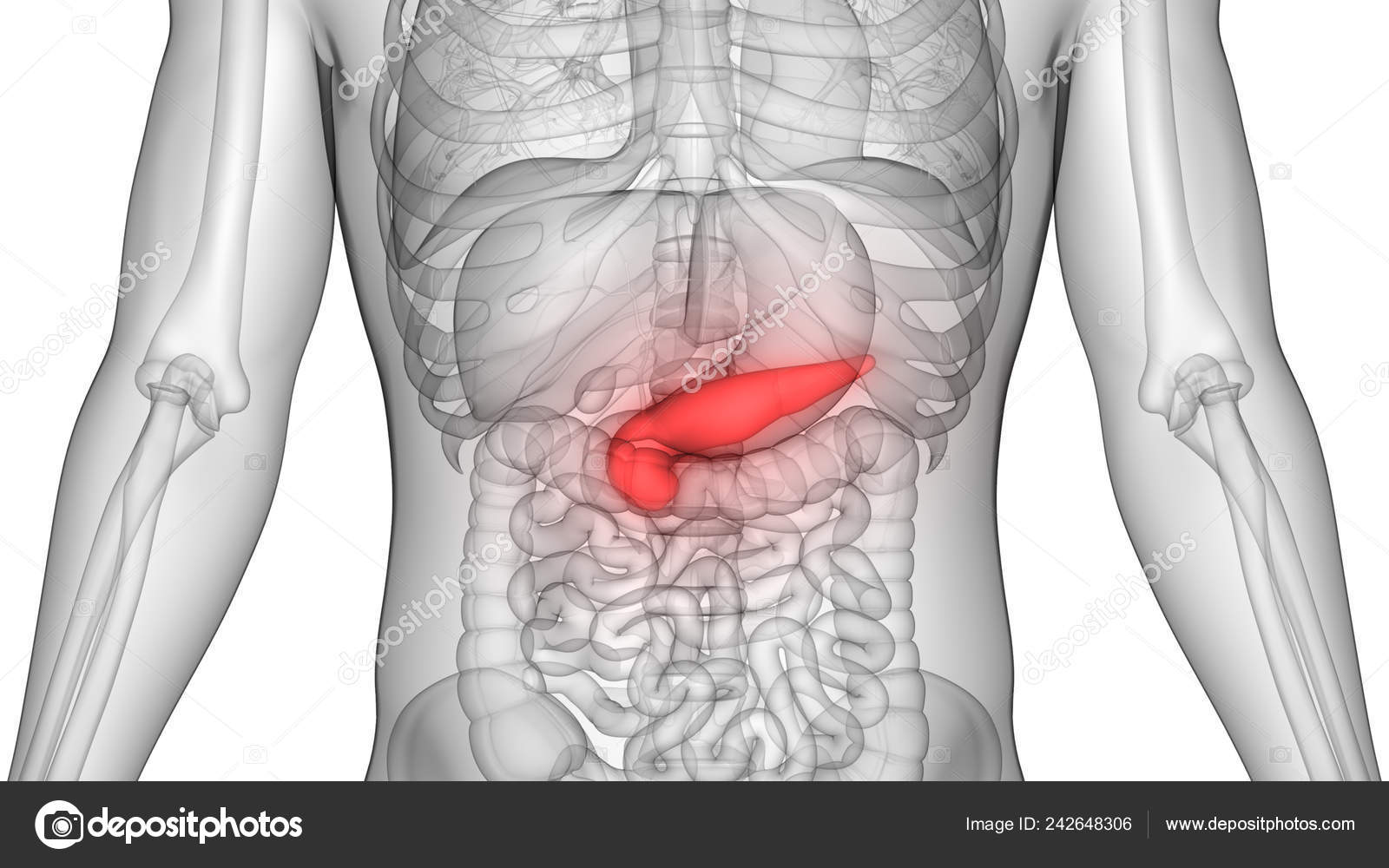
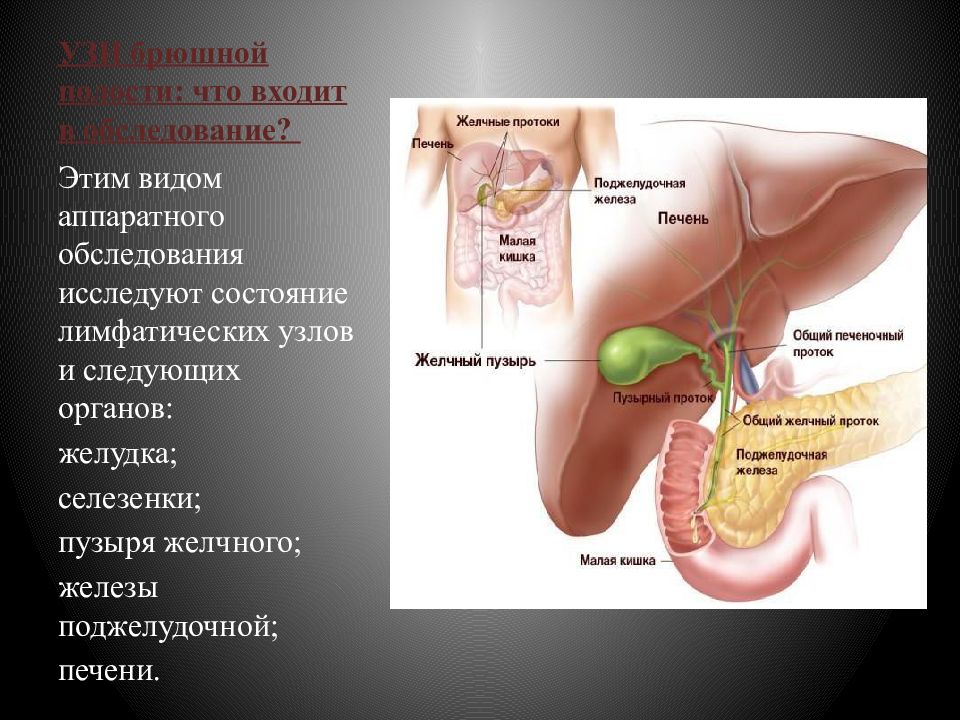 Например, человек вспомнил, что он съел большой кусок копченого сала, но три часа назад, или вообще, накануне вечером.
Например, человек вспомнил, что он съел большой кусок копченого сала, но три часа назад, или вообще, накануне вечером.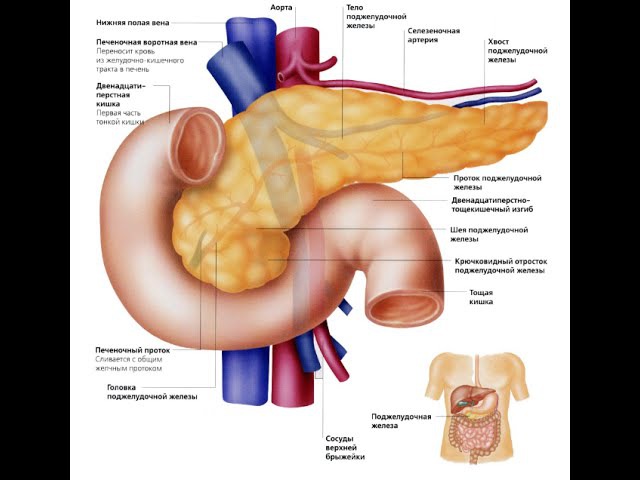
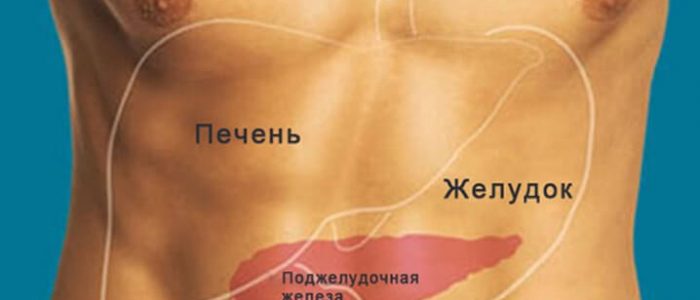
 Pancreat divisum исторически ассоциировался с рецидивирующим панкреатитом, и предполагается, что это может быть связано со стенозом сфинктера, приводящим к обструкции оттока из вентральной части поджелудочной железы. Дивизум диагностируется с помощью эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) или магнитно-резонансной холангиопанкреатографии (МРХПГ). В последнее время эндоскопическое ультразвуковое исследование используется для диагностики расщелины поджелудочной железы. В случае рецидивирующего панкреатита разделяемую поджелудочную железу лечат путем введения стента с помощью ЭРХПГ, а также сфинктеротомии.
Pancreat divisum исторически ассоциировался с рецидивирующим панкреатитом, и предполагается, что это может быть связано со стенозом сфинктера, приводящим к обструкции оттока из вентральной части поджелудочной железы. Дивизум диагностируется с помощью эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) или магнитно-резонансной холангиопанкреатографии (МРХПГ). В последнее время эндоскопическое ультразвуковое исследование используется для диагностики расщелины поджелудочной железы. В случае рецидивирующего панкреатита разделяемую поджелудочную железу лечат путем введения стента с помощью ЭРХПГ, а также сфинктеротомии. Корейский J Radiol. 2013 ноябрь-декабрь;14(6):905-13.[Бесплатная статья PMC: PMC3835637] [PubMed: 24265565]
Корейский J Radiol. 2013 ноябрь-декабрь;14(6):905-13.[Бесплатная статья PMC: PMC3835637] [PubMed: 24265565]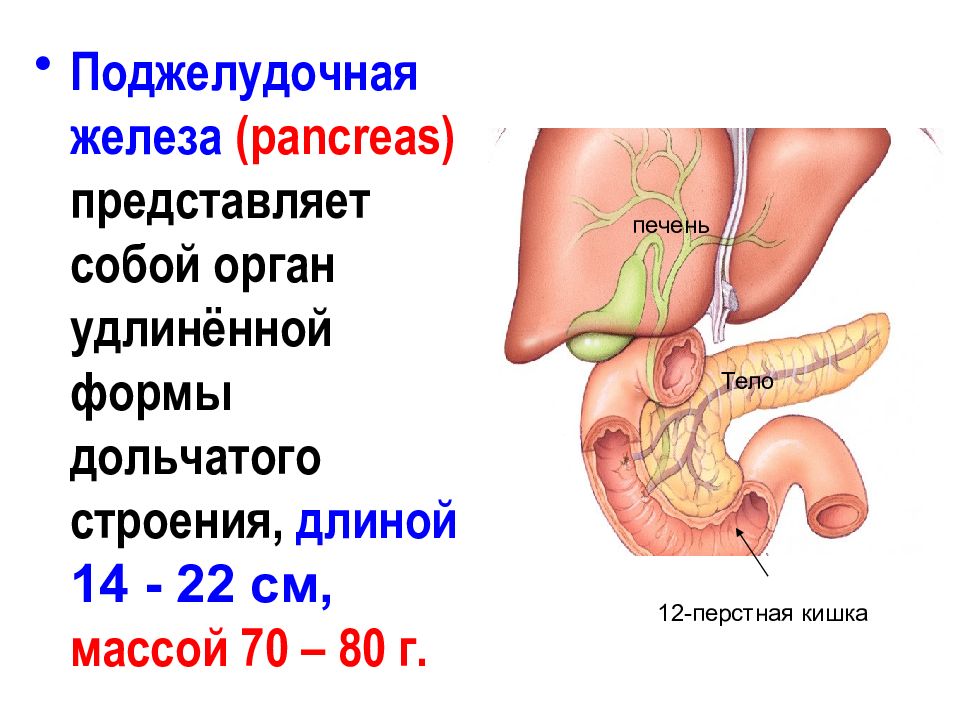 Когда они попадают в двенадцатиперстную кишку, они активируются. Экзокринная ткань также секретирует бикарбонат. Нейтрализует желудочную кислоту в двенадцатиперстной кишке.
Когда они попадают в двенадцатиперстную кишку, они активируются. Экзокринная ткань также секретирует бикарбонат. Нейтрализует желудочную кислоту в двенадцатиперстной кишке.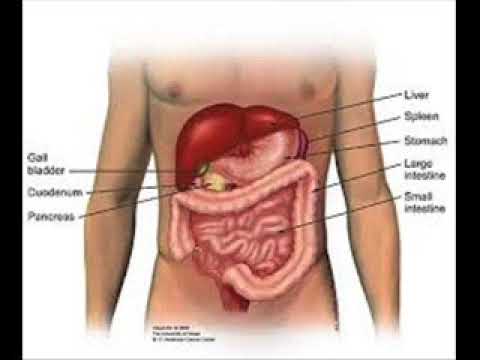 Утечка при операции Уиппла вызывает особое беспокойство, поскольку сок поджелудочной железы может находиться в активированной форме (активируется веществами в желчи) и, таким образом, может вызвать нарушение пищеварения и повреждение окружающих структур. Лечение этого варьируется: лекарства, дренаж, эндоскопия или повторная операция.
Утечка при операции Уиппла вызывает особое беспокойство, поскольку сок поджелудочной железы может находиться в активированной форме (активируется веществами в желчи) и, таким образом, может вызвать нарушение пищеварения и повреждение окружающих структур. Лечение этого варьируется: лекарства, дренаж, эндоскопия или повторная операция. Это может вызвать рвоту и вздутие живота, а также неспособность усваивать пищу, поступающую через рот. Как следствие, может потребоваться питание через капельницу («TPN»).
Это может вызвать рвоту и вздутие живота, а также неспособность усваивать пищу, поступающую через рот. Как следствие, может потребоваться питание через капельницу («TPN»).
 Часть нижней части головы снабжается нижней ОАП, отходящей от ВМА.
Часть нижней части головы снабжается нижней ОАП, отходящей от ВМА. Встречается примерно у 10–15 % населения в целом. Это происходит в результате несостоятельности зачатков поджелудочной железы. Таким образом, хвост, тело и часть головки поджелудочной железы стекают через добавочный проток Санторини вместо основного протока.Pancreat divisum исторически ассоциировался с рецидивирующим панкреатитом, и предполагается, что это может быть связано со стенозом сфинктера, приводящим к обструкции оттока из вентральной части поджелудочной железы. Дивизум диагностируется с помощью эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) или магнитно-резонансной холангиопанкреатографии (МРХПГ). В последнее время эндоскопическое ультразвуковое исследование используется для диагностики расщелины поджелудочной железы. В случае рецидивирующего панкреатита разделяемую поджелудочную железу лечат путем введения стента с помощью ЭРХПГ, а также сфинктеротомии.
Встречается примерно у 10–15 % населения в целом. Это происходит в результате несостоятельности зачатков поджелудочной железы. Таким образом, хвост, тело и часть головки поджелудочной железы стекают через добавочный проток Санторини вместо основного протока.Pancreat divisum исторически ассоциировался с рецидивирующим панкреатитом, и предполагается, что это может быть связано со стенозом сфинктера, приводящим к обструкции оттока из вентральной части поджелудочной железы. Дивизум диагностируется с помощью эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) или магнитно-резонансной холангиопанкреатографии (МРХПГ). В последнее время эндоскопическое ультразвуковое исследование используется для диагностики расщелины поджелудочной железы. В случае рецидивирующего панкреатита разделяемую поджелудочную железу лечат путем введения стента с помощью ЭРХПГ, а также сфинктеротомии.