Ишемия миокарда, обусловленная ментальным стрессом, у молодых пациентов, перенесших инфаркт миокарда, вдвое чаще выявляется у женщин
У женщин, перенесших инфаркт миокарда в молодом или среднем возрасте, хуже прогноз по сравнению с мужчинами того же возраста после ИМ. У этих женщин выше смертность, больше частота повторных ишемических осложнений, а также хуже качество жизни. При этом значимых различий с аналогичной возрастной группой мужчин после ИМ по частоте классических сердечно-сосудистых факторов риска, сопутствующей патологии или тяжести протекания самого инфаркта миокарда чаще всего не выявляется. Это заставляет задуматься о наличии у женщин неких дополнительных, специфичных для них факторов риска, в том числе – психологических.
Действительно, в данной возрастной группе женщин достоверно чаще по сравнению с мужчинами, а также с более старшей возрастной группой женщин встречаются такие состояния, как хронический стресс, депрессия, психологические травмы. Ранее было показано, что эти состояния являются независимыми предикторами сердечно-сосудистых осложнений у молодых женщин.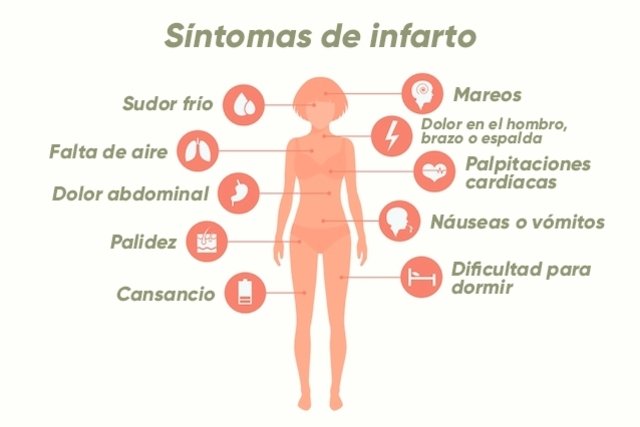
Индуцированная ментальным стрессом ишемия миокарда увеличивает частоту повторных ишемических событий и смертность у пациентов с ИБС вдвое (в той же степени, как и ишемия, вызванная физической нагрузкой). При этом степень выраженности ишемии при ментальном стрессе зависит не столько от тяжести атеросклеротического поражения коронарного русла (как в случае с классическим стресс-тестом с физической нагрузкой), сколько от степени дисрегуляции тонуса коронарных сосудов в ответ на стресс. Viola Vaccarino и соавторы провели исследование, целью которого было выявление частоты развития ишемии миокарда, индуцированной ментальным стрессом, а также изучение потенциальных механизмов ее развития у молодых пациентов, перенесших инфаркт миокарда. В исследование было включено 306 пациентов (156 женщин) в возрасте менее 61 года, которые госпитализирвались в связи с ИМ в предыдущие 8 месяцев, а также 112 здоровых добровольцев. Проба с эндотелий-зависимой вазодилатацией и определение микроваскулярной реактивности проводилась в покое и через 30 минут после ментального стресса.
Средний возраст пациентов составлял 50 лет (22-61 год). Женщины, перенесшие ИМ, характеризовались худшим в сравнении с мужчинами профилем социоэкономических и психологических параметров. В группе контроля таких различий выявлено не было. Различий по частоте классических факторов риска у мужчин и женщин, перенесших ИМ, выявлено не было, была выявлена тенденция к более тяжелому протеканию ИМ у мужчин. Частота развития ишемии миокарда, индуцированной ментальным стрессом, у женщин, перенесших ИМ, была вдвое выше, чем у мужчин. (22% против 11%, P=0.009). Ишемия миокарда, индуцировнная стандартным стресс-тестом (физическая нагрузка/фармакологическая проба) у женщин также выявлялась вдвое чаще (31% против 16%, P=0.002). У женщин обеих групп индекс реактивной гиперемии после ментального стресса снижался, отношение показателей эндотелий-зависимой вазодилатации повышалось, что отражает нарастание микроваскулярной дисфункции и периферической вазоконстрикции после ментального стресса.
Таким образом, воздействие ментального стресса оказывает большое влияние на развитие ишемии миокарда у молодых женщин, перенесших инфаркт миокарда за счет усиления симпатадреналового воздействия на микроциркуляцию. Полученные результаты свидетельствуют о необходимости модификации подходов к оценке риска повторных сердечно-сосудистых осложнений у молодых женщин, перенесших ИМ, о целесообразности повышения внимания к психологической сфере этих пациенток.
По материалам:
Mental Stress–Induced-Myocardial Ischemia in Young Patients With Recent Myocardial Infarction. Viola Vaccarino, et al. Circulation. 2018;137:794-805, originally published February 19, 2018
http://circ.ahajournals.org/content/137/8/794
Текст подготовлен к.м.н. Шахматовой О.О.
Врач назвал причины инсультов у молодых россиян — РБК
Плохой сон, малоподвижный образ жизни, курение и острый стресс могут спровоцировать инсульт даже у молодых людей, рассказал РБК ангионевролог, руководитель службы «СТОП-инсульт» Евгений Широков.
«При определенном стечении обстоятельств даже у молодого и здорового человека возможен инсульт. Если он три ночи не спал, мало двигался, курил, пил, потом пошел в баню и в итоге поругался с женой», — объяснил профессор.
По его словам, в последние годы инсульты «молодеют», все чаще они случаются у людей до 60 лет. Это связано с ранним возникновением ишемической болезни сердца, атеросклероза. Основные причины этих сердечно-сосудистых заболеваний: малоподвижный образ жизни, избыточная масса тела и стрессы.
«Почему сейчас мы больше подвержены стрессам? Потому что очень часто люди не соблюдают режим труда и отдыха, многие, в основном мужчины, работают на двух-трех работах. Кроме того, мы испытываем хронический стресс, который связан с непонятным будущим», — подчеркнул Широков. Кроме того, важно не перерабатывать и полноценно отдыхать, считает врач.
По данным Минздрава, поступившим в РБК, с каждым годом число инсультов в России увеличивается. В 2014 году такой диагноз был поставлен 380,2 тыс. человек, в 2015 — 418,8 тыс. В 2016 году инсультов было меньше — 414,2 тыс., затем опять произошел рост: 428 тыс. и 432,6 тыс. случаев в 2017 и 2018 году соответственно.
В 2014 году такой диагноз был поставлен 380,2 тыс. человек, в 2015 — 418,8 тыс. В 2016 году инсультов было меньше — 414,2 тыс., затем опять произошел рост: 428 тыс. и 432,6 тыс. случаев в 2017 и 2018 году соответственно.
«Рост заболеваемости связан в первую очередь с улучшением выявляемости и своевременного лечения, что позволяет избежать смертельных исходов», — сообщили в пресс-службе ведомства.
Инфаркт. Четыре причины внезапной смерти и верные способы ее избежать
Само понятие возраст сердца, в основном, используется в Америке – его придумали кардиологи, чтобы было проще оценивать риск смерти от инфаркта или инсульта, и уменьшать этот риск.
В Японии, например, с той же целью используют другой, но похожий показатель – возраст сосудов. Идея та же: каждому человеческому возрасту присущи определенные изменения артерий. Измеряя скорость, с которой по ним распространяется пульсовая волна, врач может определить, на сколько лет выглядят сосуды: насколько они сосуды эластичны и здоровы.
Алексей Утин (сердечно-сосудистый хирург): Есть приборы, определяющие скорость распространения пульсовой волны, то есть скорость распространения пульсовой волны — это довольно такой скриннинговый метод, позволяющий определить степень поражения сосуда атеросклерозом. То есть, чем сильнее холестерин откладывается в сосуде, тем артерия становится жестче и тем быстрее по ней распространяется пульсовая волна. просто физика: эластичные артерии, тем медленнее; чем она жестче тем быстрее. Зная участок артерии, мы измеряем скорость распространения пульсовой волны и таким образом мы можем рассказать человеку, какой у него возраст. Эти скриннинговые системы распространены в Японии, они используются для того, чтобы делать ежегодные чекапы, которые очень актуальны для Японии.
Каждый год все население проходит обследования и соответственно продолжительность жизни в Японии. Они живут на целое поколение дольше, чем мы с вами.
В России, не очень популярно определение возраста сердца или сосудов. Но в принципе, это не важно. Можно сделать обычное дуплексное сканирование или УЗИ артерий шеи. оно тоже отлично показывает степень атеросклероза в сосудах и вообще состояние сосудистой стенки. Зачем это нужно? Затем, что от состояния сосудов действительно зависит, сколько каждому из нас осталось жить. Так или иначе две трети смертей, так или иначе, связаны сегодня с этими самыми атеросклеротическими изменениями сосудов.
Алексей Утин (сердечно-сосудистый хирург): Атеросклероз сейчас помолодел и поэтому часто у моих ровесников есть уже начальные поражения сосудов. Они довольно часто встречаются.
- Первая причина. Это курение. Сам по себе никотин, кстати, вреда сосудам не наносит, это просто наркотик, причем по привыканию один из самых сильных.
 А вот десятки других токсичных веществ, которые содержатся в табачном дыме, на самом деле повреждают стенки сосудов. Эти яды связываются с другими молекулами в крови, вызывают иммунную реакцию, которая заканчивается воспалением, и повреждает стенки артерий.
А вот десятки других токсичных веществ, которые содержатся в табачном дыме, на самом деле повреждают стенки сосудов. Эти яды связываются с другими молекулами в крови, вызывают иммунную реакцию, которая заканчивается воспалением, и повреждает стенки артерий. - Вторая причина. Лишний вес. Правда, с ним все не так однозначно, как с курением. Лишний вес может быть безобидным. Все зависит от того, где именно он скапливается
Алексей Утин (сердечно-сосудистый хирург): Не каждый избыточный вес является опасным. Самое опасное — это висцеральное отложение жира, то есть когда жир откладывается в районе живота. То есть если он на спине, на попе, на бедрах, на самом деле, он вот никак не влияет на риск развития сердечно-сосудистой катастрофы. Только в районе живота, этот висцеральный жир, он окружает внутренние органы, он чрезвычайно гормонально активен и он поддерживают воспаление в сосудах. Это считается с точки зрения эндокринологии, это гормонопродуцирующая опухоль.
- Третья причина. Недостаток движения. Чем активнее мы живем, тем больше шансов на долгую и здоровую жизнь. В чем, собственно, польза физических нагрузок? Можно долго перечислять полезные эффекты спорта и фитнеса: во время тренировок увеличивается количество митохондрий в клетках, это такие электростанции, которые выделяют энергию, растет уровень гемоглобина в крови, но самое главное – сосуды вырабатывают оксид азота. Это такая простая молекула, которая делает массу замечательных вещей: расширяет артерии, снижает уровень плохого холестерина и повышает уровень хорошего холестерина в крови, и вообще делает кровь более текучей, а значит, снижает риск появления тромбов. Оксид азота даже действует на те гены, которые контролируют старение и гибель клеток.
- Четвертая причина. Самый главный фактор риска – это высокое давление.
Алексей Утин (сердечно-сосудистый хирург): Высокое давление чисто механически повреждает сосуды, то есть человек с высоким давлением.
.. Все считают, что люди с высоким давлением как-то себя плохо чувствуют. Ничего подобного. На самом деле они чувствуют себя гораздо лучше, чем люди с нормальным или низким давлением. Они просто иногда измеряют, когда у них болит голова. Болит голова у всех людей, она болит в одинаковом процентном отношении случаев у людей с нормальным и низким давлением. Просто они измеряют и связывают это с повышенным давлением. На самом деле гипотоники и нормотоники… Гипотоники вообще очень плохо себя чувствуют, но живут очень долго, а гипертоники чувствуют себя прекрасно: много крови поступает ко всем органам, у них активная жизненная позиция, они меньше спят и так далее. В результате просто это как автомобиль, который нещадно эксплуатируется и их сосуды чисто механически выходят на пенсию гораздо раньше. Травмируя сосудистую стенку, там сильнее откладывается холестерин, больше вероятность, что высокое давление разорвет атеросклеротическую бляшку, приведет к разрыву внутреннего содержимого бляшки и к сворачиванию крови на поверхности сосудов, то есть в тромбозу.
Если этот тромбоз происходит в артерии головного мозга — это инсульт, если тромбоз сосудов в артериях сердца — это инфаркт.
На эту тему написаны сотни научных статей и сотни книг, но я хотел вам рассказать об одном факторе, с которым сталкивается каждый из нас каждый день. Британские ученые – правда не абстрактные, а вполне конкретные, из Университетского колледжа в Лондоне, – вычислили связь между сверхурочной работой и риском инсульта. Они исследовали данные 600 тыс. человек, и обнаружили, что если вы работаете больше 55 часов в неделю, ваши шансы заработать инсульт на треть больше, чем у тех, кто работает обычные 40 часов в неделю. Шансы сердечного приступа или инфаркта у трудоголиков также выше – примерно на 13 процентов.
Конечно, простая статистика нам ничего не скажет о причинах повышенного риска инфаркта и инсульта у тех, кто перерабатывает. Но врачи среди главной причины инсультов называют стресс. В целом, стресс — это скорее хорошее явление, от которого много пользы. Кратковременный стресс стимулирует иммунитет, делает нас менее уязвимыми к болезням и ускоряет заживление ран – в том числе после хирургических операций. Стресс повышает нашу работоспособность, творческое мышление и реакцию, увеличивает выносливость мышц во время тренировок и в целом мобилизует ресурсы организма.
Кратковременный стресс стимулирует иммунитет, делает нас менее уязвимыми к болезням и ускоряет заживление ран – в том числе после хирургических операций. Стресс повышает нашу работоспособность, творческое мышление и реакцию, увеличивает выносливость мышц во время тренировок и в целом мобилизует ресурсы организма.
Как же так получается, что тот же самый стресс провоцирует опасные для жизни инфаркт и инсульт? Стресс полезен тогда, когда он длится недолго. Это допинг, действие которого не может быть длительным. При длительном стрессе давление крови в артериях увеличивается сильно, а главное – надолго, а в этом ничего полезного уже нет. Тем более, если мы переносим этот стресс на работе, то есть, в пассивном, сидячем положении. Еще хуже, что длительный стресс может приводить к депрессии.
Алексей Утин (сердечно-сосудистый хирург): Стресс постоянно должен присутствовать в жизни любого человека. Он тренирует нашу сердечно-сосудистую систему. Другое дело, что в живой природе любой стресс, выброс адреналина он завершается физической активностью, то есть если собаку напугать, то она либо укусит или убежит.
У нас такого не происходит. Мы сидим на работе, начальник поругался, адреналин и древние инстинкты, которые говорят «бей и беги» — бей начальника, убегай от полиции… Мы не можем себе этого позволить, потому что мы существа биосоциальные. И конечно у нас этот стресс копится, адреналин бьет по нашим сосудам изнутри, давление высокое, сосуды быстрее амортизируются.
Гарвардские исследователи сравнивают стресс на работе с пассивным курением. Они изучили более двухсот исследований того, как связаны риски здоровья с проблемами на работе, и выяснили много интересного. Вот например, вечный конфликт между работой и семьей, когда вы пропадаете вечерами на работе, это не только расстраивает ваших близких, но согласно стэнфордскому исследованию, на 90% повысит вероятность, что вы вскоре будете чувствовать себя плохо физически. Или вот ситуация, когда ваш босс, как вам кажется, поступает с вами несправедливо. Беда не в том, что вас недооценивают, мало хвалят или, на ваш взгляд, вам недоплачивают. По статистике из того же стэнфордского мета-исследования, ощущение несправедливого отношения на работе на 50% повышает риск того, что вам придется вскоре обратиться к врачу, и этот врач диагностирует у вас не моральную, а вполне ощутимую физическую проблему.
По статистике из того же стэнфордского мета-исследования, ощущение несправедливого отношения на работе на 50% повышает риск того, что вам придется вскоре обратиться к врачу, и этот врач диагностирует у вас не моральную, а вполне ощутимую физическую проблему.
- Заесть стресс. Переедание на нервной почве приводит к тем самым отложениям жира в области живота, которые так вредны для здоровья сосудов.
- Это разные таблетки, добавки, травки и прочие народные способы укрепить сосуды и укрепить сердце. Все это на самом деле не работает.
Алексей Утин (сердечно-сосудистый хирург): Если это вещество не описано в PubMed, то это вещество не должно существовать строго говоря. Если оно не прошло всеобъемлющую проверку на животных, на человеке, проверку временем. Все эти биологически активные добавки, они конечно не являются… И моя основная претензия в том, что люди считают, что если они пьют БАДы, то они как-то защищаются от сердца. Неизвестно как эти БАДы действуют на печень и эти БАДы никто не проверял. Из-за этих препаратов, не принимают препараты с действительно доказанной эффективностью, не принимают статины, не принимают препараты, которые спасают жизни.
Неизвестно как эти БАДы действуют на печень и эти БАДы никто не проверял. Из-за этих препаратов, не принимают препараты с действительно доказанной эффективностью, не принимают статины, не принимают препараты, которые спасают жизни.
Первым делом, используйте весь свой отпуск до последнего дня и прекратите работать по выходным. Даже короткие каникулы приносят пользу, но вот те обязательные две недели один раз в году тоже не просто так придумали. Чем дольше будет ваш отпуск, тем дольше после него сохранится это приятное послевкусие и оздоровительный эффект. Если, конечно, вы смогли по-настоящему отвлечься, выключить телефон и не проверять почту. Потому что если уехать, но постоянно оставаться на связи, может получиться еще хуже: вы будете мучиться от того, что там проблемы, которые вы не можете уладить на расстоянии.
Отпуск – это прекрасно, но даже если вы его используете целиком и на всю катушку, это максимум лишь двенадцатая часть года. Все остальное время нам тоже придется как-то выживать. И поскольку у нас нет никаких волшебных таблеток для этого, единственное, что советуют все современные врачи – это то, что люди практиковали тысячелетиями, а именно релаксация и медитация. Подумайте: если вы будете отвлекаться на расслабление всего на одну минуту в час, за весь день вы потратите не больше восьми минут. Существенно меньше, чем обычно уходит на проверку фейсбука или перекур.
Все остальное время нам тоже придется как-то выживать. И поскольку у нас нет никаких волшебных таблеток для этого, единственное, что советуют все современные врачи – это то, что люди практиковали тысячелетиями, а именно релаксация и медитация. Подумайте: если вы будете отвлекаться на расслабление всего на одну минуту в час, за весь день вы потратите не больше восьми минут. Существенно меньше, чем обычно уходит на проверку фейсбука или перекур.
Даже если вы работаете в шумном опенспейсе: сядьте, положите руки на колени, выдохните и расслабьте шею. Не думайте про работу. Желательно, вообще ни о чем не думайте, просто понаблюдайте за своим дыханием. Поставьте себе напоминание в телефоне, чтобы проводить так, например, пару минут каждые два часа. И самочувствие, и трудоспособность от этого только вырастут. Парадокс в том, что чем больше вы будете тратить времени на короткое расслабление и медитацию в течение дня, тем больше вы будете успевать.
Итак, сердце и сосуды почти у каждого из нас стареют быстрее, чем мы сами. И есть всего пять простых правил, которые помогают замедлить этот роковой процесс: бросить курить, контролировать лишний жир на животе и артериальное давление, как можно больше двигаться и как можно чаще расслабляться и медитировать. Согласитесь, все это не только полезно, но и вообще-то очень приятно. Ваше здоровье.
И есть всего пять простых правил, которые помогают замедлить этот роковой процесс: бросить курить, контролировать лишний жир на животе и артериальное давление, как можно больше двигаться и как можно чаще расслабляться и медитировать. Согласитесь, все это не только полезно, но и вообще-то очень приятно. Ваше здоровье.
Симон Мацкеплишвили (Профессор Университетской Клиники МГУ Имени М. В. Ломоносова): Сердечнососудистые заболевания – это главная причина смертности в Российской Федерации, и примерно половина людей погибает от заболеваний сердечнососудистой системы. К сожалению, до определенного момента эти заболевания могут протекать бессимптомно и об этом могут не знать пациенты и соответственно не обращаться к врачу.
В этой связи очень интересны результаты социальной инициативы, которую проводила компания Philips, она называлась «В ритме сердца», в ходе которой опрашивались лица самого опасного с точки зрения сердечнососудистых заболеваний возраста. И оказалось, что большая часть из них не знает о своем состоянии и не знает, какие симптомы помогут заподозрить у них наличие патологий и соответственно обратиться вовремя к врачу для того, чтобы выявить заболевание и для того, чтобы затем его лечить.
И оказалось, что большая часть из них не знает о своем состоянии и не знает, какие симптомы помогут заподозрить у них наличие патологий и соответственно обратиться вовремя к врачу для того, чтобы выявить заболевание и для того, чтобы затем его лечить.
Надо признать, что к сожалению, за последнее время возраст сердечнососудистых заболеваний значительно снизился, и многие пациенты, которым 25-35 лет, приходят в довольно тяжелом состоянии.
Какие симптомы, позволяют заподозрить наличие заболеваний сердца. во-первых, надо помнить про свою наследственность. если у родителей, у ближайших родственников были заболевания сердца или инфаркты миокарда, инсульты или сахарных диабет, особенно в молодом возрасте, это повод к тому, чтобы немножко раньше обратиться к врачу.
Но и собственно симптомы — это артериальное давление, анализы крови, сахар, холестерин, какой-то набор других биохимических тестов и по ощущениям — если у человека возникают ощущения перебоев, ощущение сдавления в груди, особенно в связи с физической нагрузкой, которая проходит в состоянии покоя, то это повод обратиться к врачу.
Наталия Поклонова (Главный врач Поликники АBC-Медицина): При посещении врача первичная диагностика ССЗ заключается в элементарном снятии электрокардиограммы.
После снятия кардиограммы врач имеет первичное заключение, по которому видно, есть проблемы с сердечнососудистой системой у пациента, который провел это исследование или нет. если врач что-то заподозрил, он назначает более глобальное исследование сердца, такое как ультразвуковое исследование сердца. Эхокардиография позволяет уже найти очаги поражения, объем поражения, функционально сократительную активность сердца, поэтому это исследование очень значимо и при обнаружении серьезных нарушений на эхокардиографии врач в дальнейшем может назначить более глобальное, более глубокое исследование – коронарография, то есть контрастное исследование с введением контраста в сосуды на компьютерном томографе или на магнтино-резонансном томографе.
Фото: depositphotos.com
«Немой» инфаркт миокарда
ГБУ РО «КБ им. Н.А.Семашко»
Заведующая пульмонологическим отделением, к.м.н.,
врач-кардиолог Алмазова Елена Викторовна
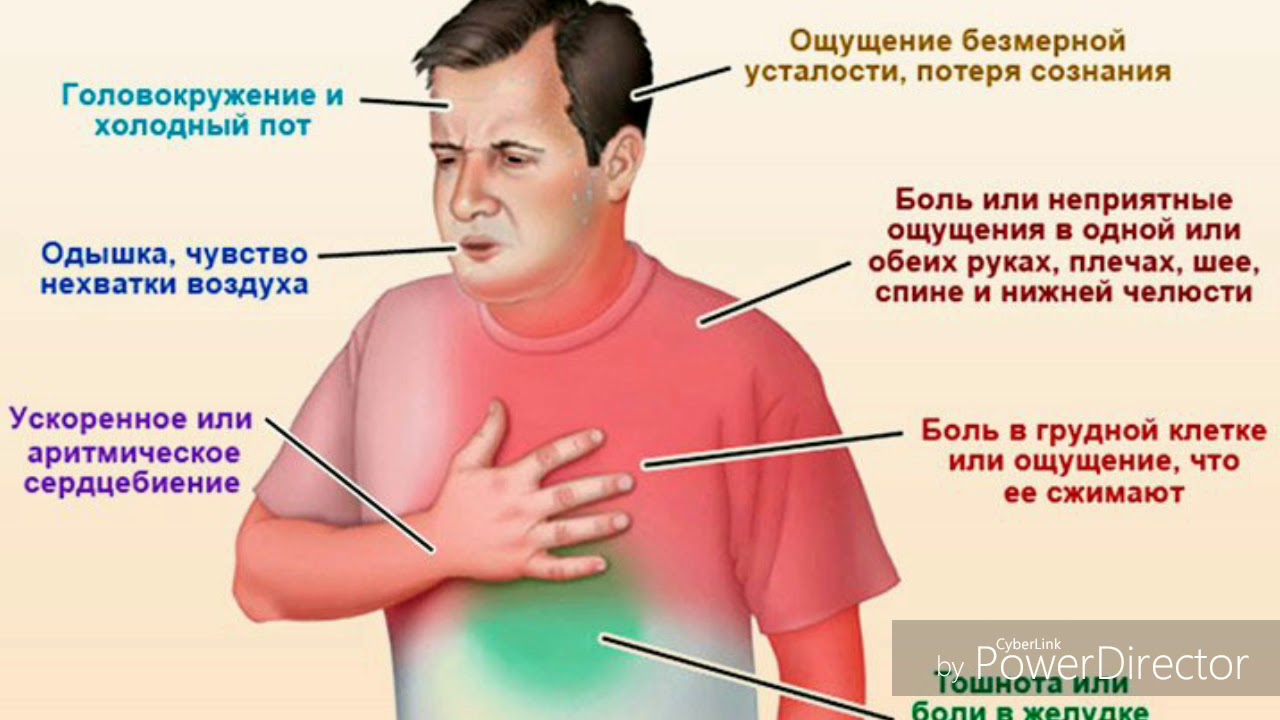
Основным признаком инфаркта миокарда является боль в груди. Ощущается эта боль в покое, она может быть давящей, жгущей, отдавать в плечо, шею, руку, спину, челюсть. Но часто болевые ощущения отсутствуют. Почти у трети пациентов инфаркт миокарда протекает без боли в груди. Это так называемый «немой» инфаркт. При «безболевом» инфаркте миокарда смертность в два раза выше, чем при классическом приступе с болями. Отчасти этот факт объясняется тем, что отсутствие болей является признаком благополучного состояния больного. Чаще всего «безболевой» инфаркт миокарда встречается у людей, страдающих сахарным диабетом.
Неожиданным стало заявление американских исследователей о том, что от «безболевого» инфаркта чаще умирают молодые женщины. Исследование проводилось в США на базе Государственного регистра инфарктов миокарда, включающего данные 1 143 513 пациентов с инфарктом миокарда. Среди них 481 581 женщин и 661 932 мужчин за период с 1994 по 2006 г. В результате оказалось, что женщины чаще мужчин переносят «безболевую» форму инфаркта миокарда. При этом чаще — молодые женщины в возрасте до 45 лет. В этой группе частота возникновения «немого» инфаркта в 1,3 раза выше, чем у мужчин этой же возрастной категории. С возрастом разница между женщинами и мужчинами в отношении частоты «безболевого» инфаркта постепенно уменьшается. А в возрасте старше 75 лет, практически нивелируется.
Среди них 481 581 женщин и 661 932 мужчин за период с 1994 по 2006 г. В результате оказалось, что женщины чаще мужчин переносят «безболевую» форму инфаркта миокарда. При этом чаще — молодые женщины в возрасте до 45 лет. В этой группе частота возникновения «немого» инфаркта в 1,3 раза выше, чем у мужчин этой же возрастной категории. С возрастом разница между женщинами и мужчинами в отношении частоты «безболевого» инфаркта постепенно уменьшается. А в возрасте старше 75 лет, практически нивелируется.
Внутрибольничная смертность «безболевого» инфаркта среди женщин была выше, чем среди мужчин. По результатам анализа, смертность именно среди женщин молодого возраста выше, чем в остальных возрастных группах. По словам руководителя исследования Джона Канто, средний возраст женщин с «безболевым» инфарктом миокарда на 10-15 лет меньше, чем мужчин. У молодых женщин инфаркт миокарда возникает достаточно редко, говорит он, однако если уж он имеет место, то риск летального исхода у этих пациенток достаточно высок.
Во многих случаях печального исхода инфаркта миокарда виновны сами пациенты или их близкие. Больные, страдающие «безболевой» формой инфаркта, поступают в клиники в среднем на 2 часа позже, чем при классическом болевом инфаркте миокарда. Необходимо обращать внимание на второстепенные симптомы инфаркта миокарда. К ним относятся: боль в нижней челюсти, левом плече, шее, руке, боль в животе или спине, необъяснимая одышка; усиленное потоотделение, нерегулярное сердцебиение, потеря сознания, падение артериального давления, тошнота, рвота, беспокойство. При возникновении данных симптомов необходимо провести дополнительные методы обследования, в первую очередь электрокардиографическое. Особое внимание заслуживают молодые женщины при отсутствии или незначительной выраженности у них типичного для инфаркта миокарда болевого синдрома.
Факторы риска развития ИБС | Ассоциация сердечно-сосудистых хирургов России Секция «Кардиология и визуализация в кардиохирургии»
Фактор риска – это любая склонность или характерная черта, которая может способствовать развитию данного заболевания.
Факторы риска атеросклероза и ИБС подразделяются на не модифицируемые, то есть не поддающиеся изменению (возраст, пол, наследственность), корригируемые (артериальная гипертензия, курение, несбалансированное питание, ожирение, недостаточная физическая активность) и потенциально или частично модифицируемые (гиперлипидемия, недостаточность липопротеидов высокой плотности, сахарный диабет, психоэмоциональное перенапряжение). Здесь перечислены чаще всего обсуждаемые факторы.
Возраст. Наиболее часто атеросклероз коронарных артерий наблюдается у больных старших возрастных групп, однако в настоящее время наиболее интенсивный рост заболеваемости наблюдается среди лиц молодого возраста.
Пол. ИБС преобладает среди мужского пола. В возрасте 41–60 лет атеросклеротические изменения у женщин встречаются почти в 3 раза реже, чем у мужчин. С возрастом у женщин в постменопаузе проявления атеросклероза постепенно и неуклонно нарастают.
Гиперхолестеринемия. Эпидемиологические исследования, проведенные в США, показали, что у 27% мужчин с гиперхолестеринемией (более 250 мг% или 6,5 ммоль/л) ИБС развивается в течение ближайших 10 лет. Само по себе нарушение холестеринового обмена и, как следствие, гиперхолестеринемия еще не является атеросклерозом. Присоединение же инфекционного и воспалительного компонента как причины дефекта стенки сосуда ускоряет процесс образования бляшки.
Артериальная гипертензия. Связь гипертензия с изменениями коронарных артерий сердца признается большинством исследователей. Особое внимание уделяется ее влиянию на развитие атеросклероза коронарных артерий сердца у женщин.
Курение. Смертность мужчин, выкуривающих 10 сигарет в день, на 18% выше, а женщин – на 31% выше, чем у некурящих. С увеличением количества выкуриваемых сигарет, смертность курящих существенно возрастает, как мужчин, так и женщин. Большинство исследователей считают курение одним из основных факторов риска развития ИБС.
Малоподвижный образ жизни. Многие исследователи считают, что недостаточная физическая активность является одним из важных факторов, способствующих развитию ИБС.
Избыточный вес. По данным Фремингемского исследования, смертность мужчин (курящих) с массой тела на 10–20% выше идеальной оказалась в 2 раза больше по сравнению с мужчинами с идеальным весом. Согласно данным американских страховых компаний и некоторых эпидемиологических исследований, лица с избыточным весом (ожирением) живут в среднем меньше и умирают от сердечно-сосудистых катастроф чаще, чем с нормальным весом.
Отягощенная наследственность. Вопрос семейного расположения к ИБС занимает большое место в эпидемиологических исследованиях. Высказываются мнения, что важное значение отягощенная наследственность приобретает как предрасполагающий фактор развития инфаркта миокарда, особенно в молодом возрасте.
Употребление алкоголя. Существуют различные мнения о влиянии алкоголя как на развитие ИБС вообще, так и атеросклероза коронарных артерий в частности. Роль чрезмерного употребления спиртных напитков в развитии инфаркта миокарда, в частности при нормальных и малоизмененных коронарных артериях несомненна.
Роль чрезмерного употребления спиртных напитков в развитии инфаркта миокарда, в частности при нормальных и малоизмененных коронарных артериях несомненна.
Гомоцистеин. Выявлена связь повышенной концентрации гомоцистеина плазмы с коронарными и другими сосудистыми заболеваниями. Концентрация гомоцистеина увеличивается у пожилых и коррелирует с повышенным риском сердечно-сосудистых заболеваний.
Сахарный диабет сопровождается гиперлипидемией, артериальной гипертензией, гиперинсулинемией, нарушением свертываемости, дисфункцией эндотелия и тромбоцитов. Каждый из этих патофизиологических феноменов является фактором риска развития атеросклероза и ИБС, а в комплексе представляют многократную опасность. Сахарный диабет независимо от пола и возраста чрезвычайно повышает риск развития атеросклероза и ИБС!
Источник:
Голухова Е.З. В кн.: Бокерия Л.А., Голухова Е.З. (ред.) Клиническая кардиология: диагностика и лечение. М.: Издательство НЦССХ им. А.Н. Бакулева; 2011
А.Н. Бакулева; 2011
| Подробное описание | Сердечно-сосудистые заболевания — основная причина смерти женщин во Франции. смертность после острого коронарного синдрома (ОКС) остается значительно выше, чем у мужчин, с относительный риск до 150%, особенно среди молодых женщин1,2. Ранняя смертность Инфаркт миокарда (ИМ) продолжает снижаться, но у женщин он остается выше. Актуальность проблемы Риск ОКС увеличивается с возрастом, особенно после менопаузы и при наличии классических факторов риска сердечно-сосудистых заболеваний, таких как гипертония или диабет. Женщины в пременопаузе с ИМ не являются исключительными даже при отсутствии факторов риска. Наихудший прогноз у женщин, особенно у лиц моложе 50 лет, может быть следствием сочетание более резкой клинической картины, менее типичных симптомов и отсроченного Кроме того, нередко ОКС возникает у молодых женщин без обычных Факторы риска. |
|---|
Креатинкиназа общая
Креатинкиназа – фермент, который стимулирует превращение креатина в креатинфосфат и обеспечивает энергией мышечное сокращение.
Синонимы русские
КК, креатинфосфокиназа (КФК).
Синонимы английские
Creatine Kinase (CK), Creatine Phosphokinase (CPK).
Метод исследования
УФ кинетический тест.
Единицы измерения
Ед/л (единица на литр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов перед исследованием.
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Креатинкиназа – это фермент, который катализирует реакцию переноса фосфорильного остатка с АТФ на креатин с образованием креатинфосфата и АДФ. АТФ (аденозинтрифосфат) – молекула, являющаяся источником энергии в биохимических реакциях человеческого организма.
АТФ (аденозинтрифосфат) – молекула, являющаяся источником энергии в биохимических реакциях человеческого организма.
Реакция, катализируемая креатинкиназой, обеспечивает энергией мышечные сокращения. Различают креатинкиназу, содержащуюся в митохондриях и цитоплазме клеток.
Молекула креатинкиназы состоит из двух частей, которые могут быть представлены одной из двух субъединиц: М, от английского muscle – «мышца», и B, brain – «мозг». Таким образом, в организме человека креатинкиназа есть в виде трех изомеров: ММ, МВ, ВВ. ММ-изомер содержится в скелетной мускулатуре и миокарде, МВ – в основном в миокарде, ВВ – в тканях головного мозга, в небольшом количестве в любых клетках организма.
В крови здорового человека креатинкиназа присутствует в небольших количествах, в основном в виде ММ-изомера. Активность креатинкиназы зависит от возраста, пола, расы, мышечной массы и физической активности.
Поступление креатинкиназы в кровоток в больших количествах происходит при повреждении содержащих ее клеток. При этом по повышению активности определенных изомеров можно сделать вывод о том, какая ткань поражена: ММ-фракция – повреждение мышц и в меньшей степени поражение сердца, МВ-фракция – повреждение миокарда, ВВ-фракция – онкологические заболевания. Обычно делают анализы на общую креатинкиназу и ее МВ-фракции.
При этом по повышению активности определенных изомеров можно сделать вывод о том, какая ткань поражена: ММ-фракция – повреждение мышц и в меньшей степени поражение сердца, МВ-фракция – повреждение миокарда, ВВ-фракция – онкологические заболевания. Обычно делают анализы на общую креатинкиназу и ее МВ-фракции.
Таким образом, повышение креатинкиназы в крови позволяет сделать вывод об опухолевом процессе, поражении сердца или мышц, которое в свою очередь может развиться как при первичном повреждении данных органов (при ишемии, воспалении, травмах, дистрофических процессах), так и вследствие их поражения при других состояниях (из-за отравления, метаболических нарушений, интоксикаций).
Сердечные заболевания, при которых разрушаются клетки, – это инфаркт миокарда, миокардиты, миокардиодистрофии, токсическое поражение миокарда. Анализ на креатинкиназу имеет наибольшее значение для диагностики инфаркта миокарда, так как активность этого фермента повышается раньше других, уже через 2-4 часа после инфаркта, и достигает максимума через 1-2 суток, затем нормализуется. Чем раньше начато лечение инфаркта, тем лучше для пациента, поэтому так важна своевременная и точная диагностика.
Чем раньше начато лечение инфаркта, тем лучше для пациента, поэтому так важна своевременная и точная диагностика.
Заболевания мышц, при которых разрушаются клетки, – это миозиты, миодистрофии, травмы, особенно при сдавливании, пролежни, опухоли, интенсивная работа мышц, в том числе происходящая при судорогах. Кроме того, отмечена обратная зависимость уровня гормонов щитовидной железы и креатинкиназы: при снижении T3 и T4 активность креатинкиназы повышается и наоборот.
Интересно, что впервые анализ на креатинкиназу был использован для выявления миопатии, однако в настоящее время его используют главным образом для диагностики инфаркта миокарда.
Для чего используется исследование?
- Для подтверждения диагноза «инфаркт миокарда», «миокардит», «миокардиодистрофия».
- Для подтверждения диагноза «полимиозит», «дерматомиозит», «миодистрофия».
- Чтобы проверить наличие заболеваний щитовидной железы.
- Чтобы убедиться в наличии опухолевого процесса и оценить его тяжесть.

- Чтобы оценить тяжесть течения полимиозита, дерматомиозита, миодистрофии, миопатии.
- Чтобы выявить носительство гена миопатии Дюшенна.
- Для диагностики и оценки тяжести поражения сердца и мышечной системы при интоксикации из-за инфекции, а также при отравлениях (угарным газом, ядом змеи, лекарственными средствами).
Когда назначается исследование?
- При симптомах ишемической болезни сердца.
- При симптомах инфаркта миокарда, в частности при стертой клинической картине, особенно при повторном инфаркте, атипичной локализации, болевом синдроме или ЭКГ-признаках, затруднении дифференциальной диагностики с другими формами ишемической болезни сердца.
- При гипотиреозе.
- При симптомах миозита, миодистрофии, миопатии.
- При планировании беременности женщиной, в семье которой были больные миопатией Дюшенна.
- При заболеваниях, которые могут привести к поражению сердца или мышечной системы.

Что означают результаты?
Референсные значения
|
Возраст, пол |
Референсные значения |
|
|
2 — 5 дней |
||
|
5 дней — 6 мес. |
||
|
6 — 12 мес. |
||
|
1 — 3 года |
||
|
3 — 6 лет |
||
|
6 — 12 лет |
женский |
|
|
мужской |
||
|
12 — 17 лет |
женский |
|
|
мужской |
||
|
> 17 лет |
женский |
|
|
мужской |
||
Результаты анализа говорят о наличии или отсутствии поражения миокарда, скелетной мускулатуры, опухолевого процесса, заболеваний щитовидной железы. Верная трактовка полученных показателей позволяет сделать вывод о форме поражения и степени его тяжести.
Верная трактовка полученных показателей позволяет сделать вывод о форме поражения и степени его тяжести.
Причины повышения активности креатинкиназы общей:
- инфаркт миокарда,
- миокардиты,
- миокардиодистрофии,
- полимиозит,
- дерматомиозит,
- мышечные дистрофии,
- травмы, ожоги,
- гипотиреоз,
- опухолевый процесс в организме,
- распад опухоли,
- прием дексаметазона, статинов, фибратов, амфотерицина В, обезболивающих, алкоголя, кокаина,
- интенсивная физическая нагрузка,
- судороги, эпилептический статус,
- оперативные вмешательства.
Причины понижения активности креатинкиназы общей:
- снижение мышечной массы,
- алкогольное поражение печени,
- коллагенозы (например, ревматоидный артрит),
- гипертиреоз,
- прием аскорбиновой кислоты, амикацина, аспирина,
- беременность.

Что может влиять на результат?
- Необходимо сообщать врачу точную информацию о принимаемых лекарствах, а также об имеющихся хронических заболеваниях.
- Оперативные вмешательства и в некоторых случаях внутривенные инъекции повышают активность креатинкиназы.
исследует различия в сердечных приступах среди молодых женщин и мужчин.
В исследовании, опубликованном в European Heart Journal , изучаются гендерные различия среди почти 3000 взрослых в возрасте 50 лет и младше, у которых впервые случился сердечный приступ. Для исследования использовались реестры пациентов из Бригама и женской больницы и Массачусетской больницы общего профиля в Бостоне, в которые вошли 404 женщины и 1693 мужчины. Уровни внутрибольничной смертности и послеродовых смертей, связанных с сердечно-сосудистыми заболеваниями, такими как инсульт или сердечная недостаточность, были одинаковыми для мужчин и женщин через десять лет после их первого сердечного приступа. Однако в целом умерло больше женщин.
Однако в целом умерло больше женщин.
Риск сердечного приступа был различным. Диабет, ревматологические состояния и депрессия были выше у женщин. Повышенный уровень холестерина и употребление запрещенных веществ были выше у мужчин. Высокое кровяное давление, ожирение и семейный анамнез сердечных заболеваний у мужчин были одинаковыми. Больше женщин пользовались государственным страхованием и имели меньший средний доход.
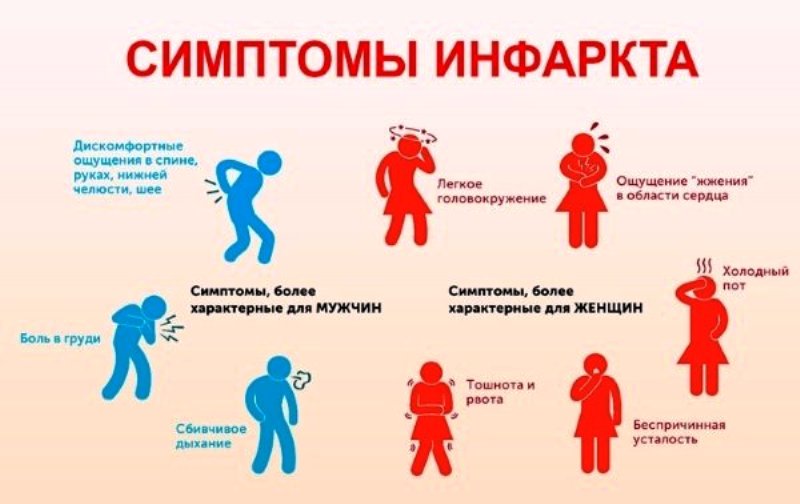
Во время сердечного приступа большинство мужчин и женщин испытывали боль в груди. Женщины чаще испытывали учащенное сердцебиение, усталость и одышку.У многих мужчин был большой разрыв или сгусток, блокирующий кровоток в главной артерии рядом с сердцем, что вызвало сердечный приступ. У женщин меньше шансов иметь этот тип накопления бляшек и обструкции. Вместо этого у них были более высокие показатели закупорки отдельных кровеносных сосудов, дисфункции микрососудов, спазмов коронарных артерий или спонтанных разрывов коронарных артерий.
За исключением закупорки основной артерии, у женщин также реже выполнялась инвазивная коронарография, катеризация, позволяющая врачам увидеть закупоренную артерию, и интервенционные процедуры, такие как трансплантат или стент для перенаправления кровотока. Все больше мужчин выписывались из больницы, получая терапию в соответствии с рекомендациями, включая аспирин, бета-адреноблокаторы, ингибиторы АПФ или статины. Пораженные артерии, использование медицинской страховки, предпочтения пациентов и гендерные предубеждения, вероятно, объясняют некоторые различия. Однако необходимы дополнительные исследования для изучения вариантов лечения и общей смертности после первого сердечного приступа у молодых людей.
Все больше мужчин выписывались из больницы, получая терапию в соответствии с рекомендациями, включая аспирин, бета-адреноблокаторы, ингибиторы АПФ или статины. Пораженные артерии, использование медицинской страховки, предпочтения пациентов и гендерные предубеждения, вероятно, объясняют некоторые различия. Однако необходимы дополнительные исследования для изучения вариантов лечения и общей смертности после первого сердечного приступа у молодых людей.
Сердечный приступ у молодых женщин встречается чаще, чем вы думаете!
Сердечный приступ у молодых женщин встречается чаще, чем вы думаете? Долгое время сердечные приступы считались болезнью стариков.Но факт в том, что Болезнь сердца является основной причиной смерти женщин в Соединенных Штатах, убивая примерно каждую четвертую женщину. [1] Кроме того, он стал более распространенным среди молодых женщин.
Сердечный приступ может быть смертельным из-за прерывания кровотока к сердцу. Несмотря на рост осведомленности за последнее десятилетие, только 54% женщин признают, что болезни сердца — их убийца номер 1. [2] Молодые женщины, в частности, игнорируют ранние признаки сердечного приступа и откладывают сдачу анализов, которые потенциально могут спасти их жизнь.
[2] Молодые женщины, в частности, игнорируют ранние признаки сердечного приступа и откладывают сдачу анализов, которые потенциально могут спасти их жизнь.
Женские симптомы отличаются от мужских
Это общее заблуждение, что симптомы сердечного приступа одинаковы у мужчин и женщин. Распространенный симптом сердечного приступа — сокрушающая боль в груди, отдающая вниз по руке. Однако у молодых женщин не всегда проявляются такие симптомы до приступа.
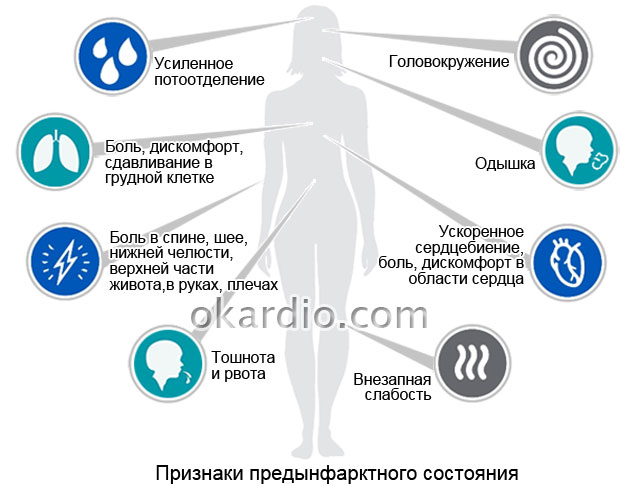
Первый симптом у женщин обычно сильно отличается от тех, которые обычно связаны с сердечным приступом. Женщины могут испытывать такие симптомы, как боль в руке, шее, челюсти или спине, одышка, тошнота или рвота, головокружение или беспечность, холодный пот, необычная усталость и проблемы со сном.Это одна из основных причин, почему они не спешат в отделение неотложной помощи при первых признаках неприятностей. Они связывают свои симптомы с другими проблемами, такими как изжога, артрит или беспокойство, и не обращаются за помощью.
Раннее обнаружение ведет к лучшей профилактике. Таким образом, диагностика этих ранних признаков сердечного приступа снизит ваши шансы получить это смертельное заболевание в будущем!
Сделайте здоровье сердца своим главным приоритетом.
Запишитесь на прием сегодня в Manhattan Cardiology.
Артикул:- https://www.cdc.gov/dhdsp/data_statistics/fact_sheets/fs_women_heart.htm
- Mosca L, Mochari-Greenberger H, Dolor RJ, Newby LK, Robb KJ. Двенадцатилетнее наблюдение за осведомленностью американских женщин о риске сердечно-сосудистых заболеваний и препятствиях для здоровья сердца. Обращение: показатели качества сердечно-сосудистой системы . 2010; 3: 120-7.
- Джин К. Максуини. «Симптомы раннего предупреждения женщин об остром инфаркте миокарда».Тираж. 2003; 108: 2619-2623 3 ноября 2003 г. doi: 10.1161 / 01.CIR.0000097116.29625.7C
Сердечные приступы становятся все более частыми среди молодых женщин
«Молодые женщины, вероятно, в какой-то степени упускают из виду риск сердечных заболеваний, и это то, о чем должны знать медицинские работники», — говорит один из авторов исследования Мелисса Коуги. , Доктор философии, сердечно-сосудистый эпидемиолог в Медицинской школе Университета Северной Каролины в Чапел-Хилл. «Некоторые из наблюдаемых нами различий могут быть вызваны атипичными симптомами у женщин.”
, Доктор философии, сердечно-сосудистый эпидемиолог в Медицинской школе Университета Северной Каролины в Чапел-Хилл. «Некоторые из наблюдаемых нами различий могут быть вызваны атипичными симптомами у женщин.”
Сердечные приступы возникают, когда кровоток в части сердца блокируется, часто из-за тромба. По данным Американской кардиологической ассоциации, это может произойти, когда артерии, снабжающие сердце кровью, становятся толстыми из-за накопления жира, холестерина и других веществ, называемых бляшками.
У мужчин и женщин могут быть разные симптомы сердечного приступа, и многие характерные признаки, известные людям, такие как сокрушающая боль в груди, чаще встречаются у мужчин. Женщины, с другой стороны, могут испытывать такие симптомы, как:
- Сильная усталость
- Постоянное давление в груди
- Боль в руках, спине, шее, челюсти или животе
Исследование было ограниченным Тем не менее, потому что исследователи использовали образцы из исследования риска атеросклероза в сообществах (ARIC), в котором рассматривалась 21 больница в четырех штатах: Мэриленд, Миннесота, Миссисипи и Северная Каролина.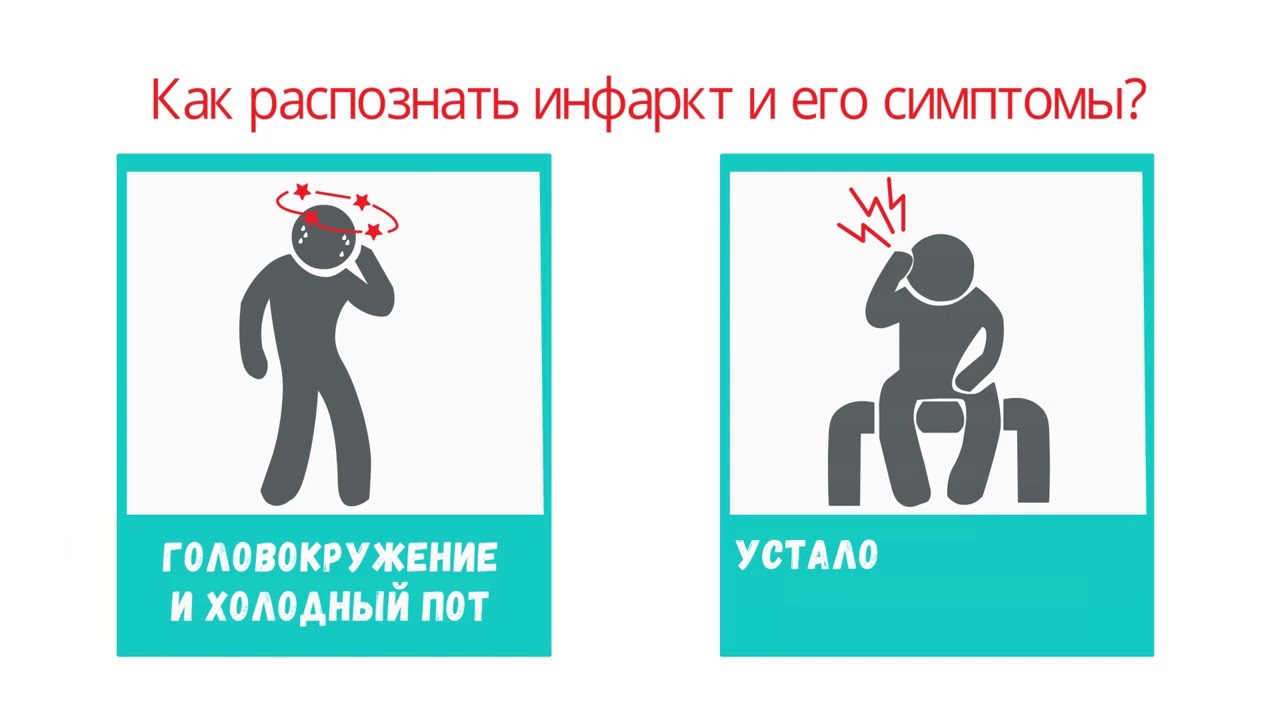 Данные были извлечены из медицинских записей, в которых могла отсутствовать важная информация о пациенте, такая как ожирение или диабет в анамнезе — два состояния, которые, как предупреждает доктор Коаги, являются серьезными факторами, повышающими риск сердечного приступа.
Данные были извлечены из медицинских записей, в которых могла отсутствовать важная информация о пациенте, такая как ожирение или диабет в анамнезе — два состояния, которые, как предупреждает доктор Коаги, являются серьезными факторами, повышающими риск сердечного приступа.
Тем не менее, исследование выявляет зловещую тенденцию.
«Женщины, перенесшие сердечные приступы, инсульты и другие сердечно-сосудистые заболевания, по-прежнему имеют непропорционально более высокий уровень смертности, чем мужчины», — сказал Джозеф А. Хилл, доктор медицинских наук, главный редактор Circulation , в пресс-релизе. .
Caughey рекомендует женщинам узнать о симптомах и методах лечения сердечных приступов и поддерживать здоровую массу тела.
«Никогда не рано начать вести здоровый образ жизни», — говорит она.
Число сердечных приступов среди молодых женщин увеличивается
Когда мы думаем о том, что у кого-то случился сердечный приступ, мы часто представляем этого человека пожилым мужчиной.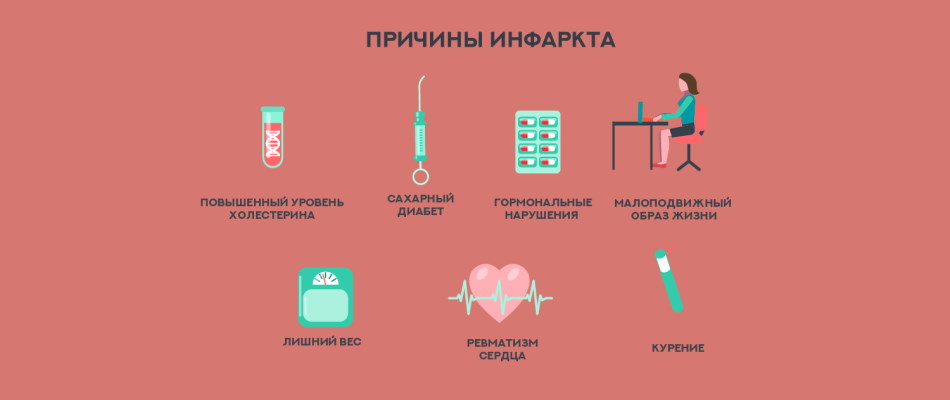 Хотя верно, что от 70 до 80 процентов внезапных сердечных приступов происходят у мужчин, эти события не ограничиваются конкретным полом или даже возрастом.Новое исследование указывает на тревожную тенденцию: число сердечных приступов увеличивается среди молодых женщин.
Хотя верно, что от 70 до 80 процентов внезапных сердечных приступов происходят у мужчин, эти события не ограничиваются конкретным полом или даже возрастом.Новое исследование указывает на тревожную тенденцию: число сердечных приступов увеличивается среди молодых женщин.
Исследование почти 30 000 госпитализаций за 19-летний период показало, что риск сердечного приступа у женщин в возрасте от 35 до 54 лет увеличивается. Число госпитализаций молодых женщин в связи с сердечным приступом увеличилось с 21 процента в период с 1995 по 1999 год до 31 процента в период с 2010 по 2014 годы. В настоящее время исследователи пытаются выяснить, почему происходит это увеличение, и какие профилактические меры следует принять молодым женщинам, чтобы они могли сохранить здоровье своего сердца.
Что такое сердечный приступ? Сердечный приступ возникает, когда сердце не получает достаточно крови. Это может быть связано с закупоркой, например сгустком крови, который не позволяет крови, несущей кислород, попадать в сердечную мышцу. Без кислорода мышца повреждается, а это означает, что даже если человек переживает сердечный приступ, у него все еще может быть сердечная недостаточность и другие осложнения.
Без кислорода мышца повреждается, а это означает, что даже если человек переживает сердечный приступ, у него все еще может быть сердечная недостаточность и другие осложнения.
Сердечный приступ может иметь различные симптомы, и некоторые исследования показывают, что женщины могут испытывать симптомы не так, как мужчины.Из-за этого женщины могут не осознавать, что у них действительно сердечный приступ. В частности, если они молоды, они могут не думать о сердечном приступе.
Симптомы сердечного приступа у мужчин и женщин включают:
- Давление или боль в центре грудной клетки, которая может длиться или проходить и возвращаться
- Боль в руках, спине, шее, челюсти или животе
- Одышка — даже без боли в груди
- Тошнота, головокружение или холодный пот
Многие факторы риска сердечных приступов одинаковы независимо от пола.Высокое кровяное давление, высокий уровень холестерина ЛПНП, курение, избыточный вес или ожирение, неправильное питание, недостаток физической активности и чрезмерное употребление алкоголя могут увеличить риск сердечного приступа.
У молодых женщин, участвовавших в этом исследовании, было несколько факторов риска, заслуживающих более пристального внимания. Во-первых, по сравнению с мужчинами, участвовавшими в исследовании, многие женщины в анамнезе страдали гипертонией, диабетом, хроническим заболеванием почек и инсультом.
Хотя логично, что эти дополнительные факторы риска повышают вероятность сердечного приступа, вопрос заключается в том, знают ли молодые женщины об этих факторах риска.Их проверяют? Помимо наличия этих факторов риска, существует также озабоченность по поводу того, получают ли молодые женщины, которые знают, что у них есть эти факторы, надлежащее лечение. Одно исследование показывает, что женщины, которые были госпитализированы после сердечного приступа, с меньшей вероятностью, чем мужчины, получали рекомендованные в рекомендациях лекарства для разжижения крови, снижения уровня холестерина или открытия закупоренных артерий.
Исследователи определили повышенный риск сердечных приступов среди молодых женщин как проблему, но они все еще ищут решение.
Возьмите под свой контроль здоровье своего сердца
Вы знаете свое сердце лучше, чем кто-либо другой, но насколько хорошо вы знаете симптомы сердечного приступа и как снизить свои риски?
Выучить большеМолодая женщина потрясена своим сильным сердечным приступом
«Я какое-то время чувствовала себя по-настоящему усталой», — сказала Сара Баттс, пациентка, проходившая лечение в больнице Пьемонт, Атланта.Как и многие женщины, Баттс просто думала, что ей нужно больше сна, больше витаминов или проверить уровень гормонов. «Я не думала, что это было что-то серьезное, — говорит она. Она недавно начала бегать и тренировалась на 5 км. «Поскольку я много бегала, у меня была небольшая боль в челюсти, но это казалось совершенно нормальным», — говорит она.
«Я проснулся 7 июля, в субботу после 4 июля, от невероятной боли в челюсти. Мне удалось выполнить поручение — потому что, конечно, нужно делать что-то для семьи и друзей.К тому времени, когда она вернулась домой, боль была очень сильной. Сначала она подумала, что на бегу стиснула челюсти, но решила позвонить другу, потому что боль была такой сильной.
«Она даже хотела вызвать скорую — заметьте, я свернулся калачиком на полу в позе эмбриона из-за боли в челюсти», — говорит Баттс. Успокоив ее молитвой и успокаивающими словами, друг Баттса смог убедить ее обратиться в отделение неотложной помощи.
Поездка в отделение неотложной помощи
Когда она прибыла в реанимацию, ее сразу же взяли на ЭКГ и анализ крови.Все тесты прошли нормально. «За шесть месяцев до этого мне сделали все анализы крови, и все было нормально», — говорит она. «Несколько лет назад мне сделали компьютерную томографию — без налета».
Она говорит, что сотрудники Пьемонта выслушали ее и задали много вопросов, быстро выяснив, что случилось. Семейная история Баттс страдала сердечными заболеваниями, но, поскольку ей был всего 41 год, она не верила, что может перенести сердечный приступ. Лечащий ее врач Джеффри Ойлер, доктор медицины, хотел отправить ее в больницу для дальнейшего тестирования, но
Семейная история Баттс страдала сердечными заболеваниями, но, поскольку ей был всего 41 год, она не верила, что может перенести сердечный приступ. Лечащий ее врач Джеффри Ойлер, доктор медицины, хотел отправить ее в больницу для дальнейшего тестирования, но
Баттс был убежден, что она может пойти домой и вернуться на тестирование на следующей неделе.«Он был очень добр к этому, но я продолжала настаивать», — говорит она. «Я действительно думал, что мне нужно домой. Он любезно сказал, что если я уйду, это противоречит медицинскому совету — что также означает, что вы оплачиваете полный медицинский счет [если вы уезжаете и позже вам понадобится лечение] ». Это убедило ее остаться в больнице.
«Они сделали рентген грудной клетки и быстро доставили меня в больницу. Я пошел в то, что называется кардиологическим наблюдением, — говорит Баттс. «Они сделали еще одну ЭКГ, сделали еще анализ крови и без моего ведома, что-то не так.Баттс заметил, что вокруг ее кровати было несколько сотрудников, и понял, что что-то не так.
Они сказали ей, что хотят отправить ее в лабораторию катетеризации для дальнейшего обследования. «Только когда мы покинули катетерическую лабораторию, которой доктор Баллард поделился с моей семьей, моя правая коронарная артерия была заблокирована на 99–100 процентов», — говорит Баттс. «Пока я сидел в отделении кардиологического наблюдения, у меня случился серьезный сердечный приступ».
Благодаря быстрому вмешательству медицинской бригады, Баттс пострадала от сердечного приступа минимально.Через два дня она смогла вернуться домой. «Пьемонт позаботился о том, чтобы мне стало лучше, чтобы я могла жить своей лучшей жизнью сейчас», — говорит она. «Я не буду определяться болезнью. Это потому, что доктор Ойлер и другие сказали: «Не ходи домой». Симптомы Бэтса не были классическими признаками, о которых многие из нас думают, когда думают о сердечных приступах.
«На груди не было слона, и не было колющей боли в груди. Это была усталость и боль в челюсти », — говорит она. «Если бы они отправили меня домой, это был бы совсем другой результат.”Чтобы получить дополнительную информацию о боли в груди и сердечном приступе, посетите Институт сердца Пьемонта.
«Если бы они отправили меня домой, это был бы совсем другой результат.”Чтобы получить дополнительную информацию о боли в груди и сердечном приступе, посетите Институт сердца Пьемонта.
Вам нужно записаться на прием к врачу из Пьемонта? Экономьте время, бронируйте онлайн.
Факторы риска сердечно-сосудистых заболеваний и предупреждающие признаки сердечного приступа у женщин I Heart Foundation
Женщины из числа аборигенов и / или жителей островов Торресова пролива
Женщины из числа аборигенов и / или жителей островов Торресова пролива почти в два раза чаще страдают сердечно-сосудистыми заболеваниями, чем женщины некоренного происхождения. 2
Женщины из числа аборигенов и / или жителей островов Торресова пролива в возрасте 30 лет и старше должны обратиться к своему терапевту для проверки сердца. Подробнее читайте здесь.
Если вы являетесь медицинским работником, узнайте больше об абсолютной оценке риска сердечно-сосудистых заболеваний для аборигенов и / или жителей островов Торресова пролива.
Предупреждающие знаки сердечного приступа у женщин
Знайте полный спектр предупреждающих знаков сердечного приступа. Боль в груди — самый распространенный симптом сердечного приступа, поражающий женщин (и мужчин).
Однако женщины чаще, чем мужчины, испытывают симптомы боли, не связанные с грудной клеткой, включая боль в челюсти, плечах или спине, тошноту или рвоту, головокружение, одышку / затрудненное дыхание, расстройство желудка или утомляемость / усталость.
У женщин в возрасте до 50 лет чаще возникают не связанные с грудной болью симптомы сердечно-сосудистых заболеваний. 1
Если вы испытываете необычные симптомы и думаете, что у вас может быть сердечный приступ, не откладывайте обращение за помощью, сразу же позвоните в Triple Zero ( 000 ).Подробнее читайте здесь.
Если вы являетесь медицинским работником, важно убедиться, что ваши пациенты знают о предупреждающих знаках сердечного приступа. Подробнее читайте здесь.
Список литературы
1. Драйер Р.П., Скирия К., Спатц Е.С., Сафдар Б., Д’Онофрио Дж., Крумхольц Х.М. Молодые женщины с острым инфарктом миокарда: современные перспективы. Обращение: качество и результаты сердечно-сосудистой системы . 2017; 10 (2): e003480.2. Австралийский институт здравоохранения и социального обеспечения. Сердечно-сосудистые заболевания у женщин Кат. № CDK 15.Канберра: AIHW; 2019.
3. Эль Худари С.Р., Аггарвал Б., Бекки Т.М. и др. Переходная менопауза и риск сердечно-сосудистых заболеваний: значение для сроков ранней профилактики: научное заявление Американской кардиологической ассоциации. Тираж . 2020; 142 (25): e506-e532.
4. Taylor JE, Baig MS, Helmy T., Gersh F. Противоречия относительно заместительной гормональной терапии в постменопаузе для первичной профилактики сердечно-сосудистых заболеваний у женщин. Кардиология в обзоре . 2020;
5.Rosano GMC, Maffei S, Andreassi MG и др. Заместительная гормональная терапия и кардиопротекция: новый рассвет? Заявление Исследовательской группы сердечно-сосудистых заболеваний у женщин Итальянского общества кардиологов о заместительной гормональной терапии у женщин в постменопаузе.
 Журнал сердечно-сосудистой медицины . 2009; 10 (1): 85-92.
Журнал сердечно-сосудистой медицины . 2009; 10 (1): 85-92. 6. Стрид К.Г., мл., Харфуш О., Марвел Ф., Блюменталь Р.С., Мартин С.С., Мукерджи М. Сердечно-сосудистые заболевания среди трансгендерных взрослых, получающих гормональную терапию: обзорный обзор.(1539-3704 (Электронный))
7. Nota Nienke M, Wiepjes Chantal M., de Blok Christel JM, Gooren Louis JG, Kreukels Baudewijntje PC, den Heijer M. Возникновение острых сердечно-сосудистых событий у трансгендерных лиц, получающих гормональную терапию. Тираж . 2019/03/12 2019; 139 (11): 1461-1462. DOI: 10.1161 / CIRCULATIONAHA.118.038584
8. Коннелли Пол Дж, Мари Фрил Э., Перри С. и др. Гендерно-подтверждающая гормональная терапия, здоровье сосудов и сердечно-сосудистые заболевания у трансгендерных взрослых. Гипертония . 2019/12/01; 74 (6): 1266-1274. DOI: 10.1161 / HYPERTENSIONAHA.119.13080
9. Роос-Хесселинк Дж., Барис Л., Джонсон М. и др. Исходы беременности у женщин с сердечно-сосудистыми заболеваниями: тенденции развития за 10 лет в Регистре беременности и сердечных заболеваний ESC (ROPAC).
 Европейский журнал сердца . 2019; 40 (47): 3848-3855.
Европейский журнал сердца . 2019; 40 (47): 3848-3855. 10. Регитц-Загросек В., Роос-Хесселинк Дж. В., Бауэрсакс Дж. И др. Рекомендации ESC по ведению сердечно-сосудистых заболеваний во время беременности, 2018 г. Kardiologia Polska (Польский кардиологический журнал) . 2019; 77 (3): 245-326.
11. Рана С., Лемуан Э, Грейнджер Джоуи П., Каруманчи С.А. Преэклампсия. Исследование обращения . 2019/03/29 2019; 124 (7): 1094-1112. DOI: 10.1161 / CIRCRESAHA.118.313276
12. Пател С.С., Чыонг Ю., Кинг М. и др. Подростки с ожирением и синдромом поликистозных яичников имеют повышенные маркеры риска сердечно-сосудистых заболеваний. Сосудистая медицина . 2017; 22 (2): 85-95.
13. Окот К., Чандан Дж. С., Маршалл Т. и др.Связь между репродуктивным здоровьем молодых женщин и сердечно-сосудистыми заболеваниями в более зрелом возрасте: общий обзор. BMJ (под ред. Клинических исследований) . 2020; 371: m3502-m3502. DOI: 10.1136 / bmj.m3502
14.
 Герати Л., Фигтри Г.А., Шутте А.Е., Патель С., Вудворд М., Арнотт С. Сердечно-сосудистые заболевания у женщин: от патофизиологии к новым и возникающим факторам риска. Сердце, легкие и кровообращение . 2020;
Герати Л., Фигтри Г.А., Шутте А.Е., Патель С., Вудворд М., Арнотт С. Сердечно-сосудистые заболевания у женщин: от патофизиологии к новым и возникающим факторам риска. Сердце, легкие и кровообращение . 2020; 15. Рошанисефат Х., Бахманьяр С., Хиллерт Дж., Олссон Т., Монтгомери С. Клиническое течение рассеянного склероза и риск сердечно-сосудистых заболеваний — исследование S wedish. Европейский журнал неврологии . 2014; 21 (11): 1353-e88.
16. Харбо Х.Ф., Голд Р., Тинторе М. Проблемы пола и пола при рассеянном склерозе. Достижения терапии неврологических расстройств . 2013; 6 (4): 237-248.
17. Оквуоса Точи М., Морганс А., Ри Дж. В. и др. Влияние гормональной терапии для лечения гормонозависимого рака (груди и простаты) на сердечно-сосудистую систему: эффекты и модификации: научное заявление Американской кардиологической ассоциации. Обращение: геномная и точная медицина .0 (0): HCG.0000000000000082. DOI: 10.1161 / HCG.0000000000000082
18.
 О’Нил А., Фишер А.Дж., Кибби К.Дж. и др. Депрессия является фактором риска развития ишемической болезни сердца у женщин: 18-летнее продольное исследование. Журнал аффективных расстройств . 2016/05/15/2016; 196: 117-124.
О’Нил А., Фишер А.Дж., Кибби К.Дж. и др. Депрессия является фактором риска развития ишемической болезни сердца у женщин: 18-летнее продольное исследование. Журнал аффективных расстройств . 2016/05/15/2016; 196: 117-124. 19. Гарсия М., Малваг Шэрон Л., Бейри Мерц С. Н., Бьюринг Джули Э., Мэнсон Джоанн Э. Сердечно-сосудистые заболевания у женщин. Исследование обращения . 2016/04/15; 118 (8): 1273-1293. DOI: 10.1161 / CIRCRESAHA.116.307547
Последнее обновление: 10.06.2021
Почему сердечные приступы поражают здоровых молодых женщин
АннМари Хесс, 40-летняя мать с новорожденным, принимала душ, когда почувствовала необычную боль в груди. Она остановила душ и села. Боль утихла.
Позже, когда она вела других своих детей на урок игры на скрипке, боль в груди вернулась: на этот раз не утихала.
Обеспокоенный сосед отвез ее прямо в отделение неотложной помощи. Там медперсонал работал быстро, снимал ЭКГ и вкал ей жидкости внутривенно. Анализы выявили инфаркт.
Анализы выявили инфаркт.
«Это действительно нечеткое пятно, я просто помню, как мне дали чашку с примерно 30 детскими аспиринами», — говорит Гесс о сердечном приступе, произошедшем в 2008 году. «Я просто продолжал говорить медсестре, я должен быть в порядке, я роди этого 17-дневного ребенка ».
Ангиограмма ничего не обнаружила; ее артерии были чистыми. Она стала более регулярно заниматься спортом и даже занялась тяжелой атлетикой.
Но шесть лет спустя, во время поездки в Висконсин в честь Четвертого июля, это случилось снова.Только на этот раз это была полная остановка сердца.
«У меня не было пульса», — говорит Хесс. «У меня было около 45 минут СЛР, и я был потрясен около 10 раз, прежде чем они смогли вернуть меня в нормальный ритм».
Связано: 5 фактов о внезапных сердечных приступах
После второго сердечного приступа Гесс стало ясно, что это не послеродовое осложнение — ей поставили диагноз спонтанное расслоение коронарной артерии или SCAD.
«У меня не было пульса», — говорит Хесс.«У меня было около 45 минут СЛР, и я был потрясен около 10 раз, прежде чем они смогли вернуть меня в нормальный ритм».
«SCAD — это тип сердечного приступа, но совершенно отличный от того, о котором мы обычно думаем», — говорит кардиолог доктор Шэронн Хейс из клиники Майо, Рочестер, Миннесота. «Это вызвано трещиной или разрывом в здоровой артерии, что приводит к падению кровотока к сердцу, что приводит к сердечному приступу».
Исследователи обнаруживают, что сердечные приступы SCAD случаются чаще, чем считалось ранее.
Наиболее уязвимыми являются молодые женщины, которые в остальном здоровы, с нормальным кровяным давлением и без факторов риска сердечных заболеваний. Средний возраст пострадавших составляет 42 года, при этом примерно от 10 до 20 процентов составляют молодые матери или беременные. Состояние также может повлиять на мужчин.
SCAD часто ошибочно диагностируется, говорит Хейс. Это относительно редко, но у женщин до 50 лет может быть причиной до 45 процентов сердечных приступов.
«На самом деле мы не нашли ничего конкретного, что могло бы предотвратить SCAD», — говорит д-р.Хейс.
Связано: остановка сердца приводит к слишком большому количеству смертей
Пациентам с SCAD рекомендуется избегать беременности, а также соревнований по спорту или тяжелой атлетики.
Признаки сердечного приступа
SCAD не имеет особых предупреждающих знаков, поэтому врачи советуют женщинам знать признаки сердечного приступа:
- дискомфорт в груди
- боль в руке, спине или даже в челюсти
- холод пот
- головокружение
- усталость
- одышка
Гесс теперь принимает лекарства, в том числе антикоагулянты, чтобы предотвратить новый приступ.Мать пятерых детей решила, что у нее больше не будет детей, и избегает физических упражнений. Повышая осведомленность о SCAD, она надеется, что женщины с неопределенными симптомами не будут чувствовать себя глупо, отправившись в скорую помощь.
«Многим женщинам говорят, что у них есть тревога, а позже они узнают, что это была SCAD», — говорит Хесс.
Кристен Дальгрен, журналистка Эдварда Р. Мерроу. Она ведет репортаж с Брайаном Уильямсом в шоу NBC Today, NBC Nightly News, а также появляется на каналах MSNBC и CNBC.До своей нынешней должности Дальгрен 9 лет проработала в партнерской службе новостей канала NBC News Channel NBC. Она писала со всего мира и освещала некоторые из самых громких событий последних лет, включая ураган Катрина, японское цунами и резню в Ньютауне. Дальгрен живет в Нью-Йорке.
Лорен Данн
Лорен Данн — продюсер медицинского подразделения NBC News в Нью-Йорке.
Парминдер Део — младший продюсер NBC News, где он работает в отделе здравоохранения и медицины.Он продюсирует вещательные и цифровые материалы, а также ведет учетные записи в социальных сетях NBC News Health. Он начал эту роль в феврале 2016 года.

 .. Все считают, что люди с высоким давлением как-то себя плохо чувствуют. Ничего подобного. На самом деле они чувствуют себя гораздо лучше, чем люди с нормальным или низким давлением. Они просто иногда измеряют, когда у них болит голова. Болит голова у всех людей, она болит в одинаковом процентном отношении случаев у людей с нормальным и низким давлением. Просто они измеряют и связывают это с повышенным давлением. На самом деле гипотоники и нормотоники… Гипотоники вообще очень плохо себя чувствуют, но живут очень долго, а гипертоники чувствуют себя прекрасно: много крови поступает ко всем органам, у них активная жизненная позиция, они меньше спят и так далее. В результате просто это как автомобиль, который нещадно эксплуатируется и их сосуды чисто механически выходят на пенсию гораздо раньше. Травмируя сосудистую стенку, там сильнее откладывается холестерин, больше вероятность, что высокое давление разорвет атеросклеротическую бляшку, приведет к разрыву внутреннего содержимого бляшки и к сворачиванию крови на поверхности сосудов, то есть в тромбозу.
.. Все считают, что люди с высоким давлением как-то себя плохо чувствуют. Ничего подобного. На самом деле они чувствуют себя гораздо лучше, чем люди с нормальным или низким давлением. Они просто иногда измеряют, когда у них болит голова. Болит голова у всех людей, она болит в одинаковом процентном отношении случаев у людей с нормальным и низким давлением. Просто они измеряют и связывают это с повышенным давлением. На самом деле гипотоники и нормотоники… Гипотоники вообще очень плохо себя чувствуют, но живут очень долго, а гипертоники чувствуют себя прекрасно: много крови поступает ко всем органам, у них активная жизненная позиция, они меньше спят и так далее. В результате просто это как автомобиль, который нещадно эксплуатируется и их сосуды чисто механически выходят на пенсию гораздо раньше. Травмируя сосудистую стенку, там сильнее откладывается холестерин, больше вероятность, что высокое давление разорвет атеросклеротическую бляшку, приведет к разрыву внутреннего содержимого бляшки и к сворачиванию крови на поверхности сосудов, то есть в тромбозу. Если этот тромбоз происходит в артерии головного мозга — это инсульт, если тромбоз сосудов в артериях сердца — это инфаркт.
Если этот тромбоз происходит в артерии головного мозга — это инсульт, если тромбоз сосудов в артериях сердца — это инфаркт.  У нас такого не происходит. Мы сидим на работе, начальник поругался, адреналин и древние инстинкты, которые говорят «бей и беги» — бей начальника, убегай от полиции… Мы не можем себе этого позволить, потому что мы существа биосоциальные. И конечно у нас этот стресс копится, адреналин бьет по нашим сосудам изнутри, давление высокое, сосуды быстрее амортизируются.
У нас такого не происходит. Мы сидим на работе, начальник поругался, адреналин и древние инстинкты, которые говорят «бей и беги» — бей начальника, убегай от полиции… Мы не можем себе этого позволить, потому что мы существа биосоциальные. И конечно у нас этот стресс копится, адреналин бьет по нашим сосудам изнутри, давление высокое, сосуды быстрее амортизируются.  Гормональные изменения, в частности, связанные с противозачаточными средствами, были инкриминированное, а также хроническое воспаление, связанное с системными заболеваниями. гормональных, воспалительных или тромбофилических изменений не выяснено. В настоящее время использование эндоваскулярной визуализации во время диагностической коронарной ангиографии стало обычным явлением. особенно при отсутствии очевидного тромботического или обструктивного поражения. Эти инвазивные методы визуализации, такие как внутрисосудистое ультразвуковое исследование (ВСУЗИ) или ОКТ (оптическая Когерентная томография), принесите очень важную дополнительную информацию в этой обстановке, особенно для выяснения механизма ИМ, такого как разрыв или эрозия атеросклеротического зубной налет, спонтанное расслоение или интрамуральная гематома. острых поражений коронарных артерий выше у женщин, особенно у самых молодых. У молодых часто выполняется ангиоКТ или ангиоМРТ (аортального и / или церебрального) для выявления другие места риска атеросклероза или морфологические аномалии в пользу конкретного заболевание, такое как фибродисплазия.
Гормональные изменения, в частности, связанные с противозачаточными средствами, были инкриминированное, а также хроническое воспаление, связанное с системными заболеваниями. гормональных, воспалительных или тромбофилических изменений не выяснено. В настоящее время использование эндоваскулярной визуализации во время диагностической коронарной ангиографии стало обычным явлением. особенно при отсутствии очевидного тромботического или обструктивного поражения. Эти инвазивные методы визуализации, такие как внутрисосудистое ультразвуковое исследование (ВСУЗИ) или ОКТ (оптическая Когерентная томография), принесите очень важную дополнительную информацию в этой обстановке, особенно для выяснения механизма ИМ, такого как разрыв или эрозия атеросклеротического зубной налет, спонтанное расслоение или интрамуральная гематома. острых поражений коронарных артерий выше у женщин, особенно у самых молодых. У молодых часто выполняется ангиоКТ или ангиоМРТ (аортального и / или церебрального) для выявления другие места риска атеросклероза или морфологические аномалии в пользу конкретного заболевание, такое как фибродисплазия. ПЭТ сканирование (18FDGlusose сцинтиграфия), если возможно, является ценным дополнением: это функциональное визуализационное исследование других артериальных артерий. локации гиперметаболического воспалительного артериита. При поступлении и выписке будут проводиться обычные лабораторные анализы, как это делается в повседневной практике. Эти тесты включают в себя анализ крови, электролиты, мочевину крови, креатинин, протромбиновое время, активированное частичное тромбопластиновое время, глюкоза, HbA1C, липидный профиль, гемоглобин электрофорез, СРБ, фибриноген. Кроме того, некоторые тесты рекомендуются при ОКС у молодого пациента, не сделанного. систематически. Цель нашей работы — сделать всеобъемлющий и систематический Для некоторых анализов требуются специальные методы, чтобы избежать вариабельности и, следовательно, смещения при интерпретации результатов таковыми будут, после подготовки образцов в исходном отделение, централизованное: такие как гомоцистеин, маркеры тромбофилии и гормональные тесты.
ПЭТ сканирование (18FDGlusose сцинтиграфия), если возможно, является ценным дополнением: это функциональное визуализационное исследование других артериальных артерий. локации гиперметаболического воспалительного артериита. При поступлении и выписке будут проводиться обычные лабораторные анализы, как это делается в повседневной практике. Эти тесты включают в себя анализ крови, электролиты, мочевину крови, креатинин, протромбиновое время, активированное частичное тромбопластиновое время, глюкоза, HbA1C, липидный профиль, гемоглобин электрофорез, СРБ, фибриноген. Кроме того, некоторые тесты рекомендуются при ОКС у молодого пациента, не сделанного. систематически. Цель нашей работы — сделать всеобъемлющий и систематический Для некоторых анализов требуются специальные методы, чтобы избежать вариабельности и, следовательно, смещения при интерпретации результатов таковыми будут, после подготовки образцов в исходном отделение, централизованное: такие как гомоцистеин, маркеры тромбофилии и гормональные тесты. По отдельности эти маркеры были связаны с наличием и прогрессированием атерома.Однако эти анализы проводятся редко и не проводились всесторонне и систематически изучается среди молодых женщин с ИМ. Более того, уже давно считается, что женщины менее подвержены риску заражения, чем мужчины. сердечно-сосудистые заболевания из-за защитной роли эстрогена. были поставлены под сомнение недавними работами по гормональному лечению менопаузы. эстроген не предотвращает ишемическую артериальную болезнь у женщин в постменопаузе и даже может быть вреден для пожилых женщин. Тогда становится важным анализ уровня гормонов в острая фаза ИМ, чтобы прогрессировать в понимании гормональной роли при ОКС, поэтому далеко этого никогда не было сделано в этом контексте. Дизайн исследования Это проспективное многоцентровое обсервационное клиническое исследование. 50 лет в одном из 32 участвующих центров по поводу острого инфаркта миокарда с ST и без него. отметка сегмента, будет включена. Экспериментальный план — Для женщин, госпитализированных по поводу острого ИМ с подъемом сегмента ST или без него.
По отдельности эти маркеры были связаны с наличием и прогрессированием атерома.Однако эти анализы проводятся редко и не проводились всесторонне и систематически изучается среди молодых женщин с ИМ. Более того, уже давно считается, что женщины менее подвержены риску заражения, чем мужчины. сердечно-сосудистые заболевания из-за защитной роли эстрогена. были поставлены под сомнение недавними работами по гормональному лечению менопаузы. эстроген не предотвращает ишемическую артериальную болезнь у женщин в постменопаузе и даже может быть вреден для пожилых женщин. Тогда становится важным анализ уровня гормонов в острая фаза ИМ, чтобы прогрессировать в понимании гормональной роли при ОКС, поэтому далеко этого никогда не было сделано в этом контексте. Дизайн исследования Это проспективное многоцентровое обсервационное клиническое исследование. 50 лет в одном из 32 участвующих центров по поводу острого инфаркта миокарда с ST и без него. отметка сегмента, будет включена. Экспериментальный план — Для женщин, госпитализированных по поводу острого ИМ с подъемом сегмента ST или без него. исследовательский центр, будет предложено участие в исследовании. — Коронарная ангиография будет выполнена в экстренных случаях при поступлении в соответствии с текущим рекомендации в случае ИМпST. В случае ИМпST пациенты получат пользу от коронарного ангиография согласно определенной стратификации риска. — Визуализация ВСУЗИ будет сделана в центрах, которые практикуют эту технику, данные будут собраны в рамках исследования. Это изображение будет выполнено, если возможно, во время первичная коронарная ангиография с целью объективизации внутрипросветного тромба, бляшки разрыв, гематома или спонтанное расслоение.Эта диагностическая стратегия проводится в обычная практика в участвующих центрах в нетипичных ситуациях, особенно в отсутствие обструктивного поражения или видимого тромба при ангиографии.ОКТ может быть проведена на втором этапе после механической и / или фармакологической тромбэктомии, чтобы улучшить чувствительность. — Участие в исследовании будет предложено и договор будет подписан до увольнять.
исследовательский центр, будет предложено участие в исследовании. — Коронарная ангиография будет выполнена в экстренных случаях при поступлении в соответствии с текущим рекомендации в случае ИМпST. В случае ИМпST пациенты получат пользу от коронарного ангиография согласно определенной стратификации риска. — Визуализация ВСУЗИ будет сделана в центрах, которые практикуют эту технику, данные будут собраны в рамках исследования. Это изображение будет выполнено, если возможно, во время первичная коронарная ангиография с целью объективизации внутрипросветного тромба, бляшки разрыв, гематома или спонтанное расслоение.Эта диагностическая стратегия проводится в обычная практика в участвующих центрах в нетипичных ситуациях, особенно в отсутствие обструктивного поражения или видимого тромба при ангиографии.ОКТ может быть проведена на втором этапе после механической и / или фармакологической тромбэктомии, чтобы улучшить чувствительность. — Участие в исследовании будет предложено и договор будет подписан до увольнять. — В центрах, выполняющих МРТ сердца, данные МРТ будут собираться в рамках МРТ сердца будет сделана не раньше, чем после коронарной ангиографии во время та же госпитализация. — Обычные анализы крови будут выполнены при поступлении пациента, а затем повторены в не менее 24 часов после коронарной ангиографии, включая повторные анализы образцов для тропонин, чтобы измерить пик, следуя распорядку отделения — Конкретные анализы, соответствующие испытаниям, проводимым в рамках исследования WAMIF. будут взяты образцы перед выпиской. — Во время одного из этих образцов крови будет взят образец крови объемом 5 мл для последующего анализа. в контексте банка сыворотки. — Некоторые анализы, включая гормональные и тромбофилические, будут централизованы, чтобы стандартизировать результаты и их интерпретацию — Вторую ангиографию, связанную с контрольным тестом Methergin®, можно запланировать по адресу: по усмотрению лечащего кардиолога в течение 5 дней после индексного события. Тест будет особенно рекомендован, если этиология не была обнаружена с помощью ОКТ или МРТ.
— В центрах, выполняющих МРТ сердца, данные МРТ будут собираться в рамках МРТ сердца будет сделана не раньше, чем после коронарной ангиографии во время та же госпитализация. — Обычные анализы крови будут выполнены при поступлении пациента, а затем повторены в не менее 24 часов после коронарной ангиографии, включая повторные анализы образцов для тропонин, чтобы измерить пик, следуя распорядку отделения — Конкретные анализы, соответствующие испытаниям, проводимым в рамках исследования WAMIF. будут взяты образцы перед выпиской. — Во время одного из этих образцов крови будет взят образец крови объемом 5 мл для последующего анализа. в контексте банка сыворотки. — Некоторые анализы, включая гормональные и тромбофилические, будут централизованы, чтобы стандартизировать результаты и их интерпретацию — Вторую ангиографию, связанную с контрольным тестом Methergin®, можно запланировать по адресу: по усмотрению лечащего кардиолога в течение 5 дней после индексного события. Тест будет особенно рекомендован, если этиология не была обнаружена с помощью ОКТ или МРТ. для диагностики спастической стенокардии. Тест будет выполнен во время коронарной ангиографии с внутривенной инъекцией 0,4 мг Метергина (метилерготамина) с последующим введением контрольная ангиография через 3 минуты с последующим тестом после интракоронарной инъекции нитраты. — Все данные будут собираться на месте с помощью технических специалистов по клиническим исследованиям. из исследования WAMIF — Все биологические данные будут объединены и проанализированы IVS — Управление данными будет осуществлять ассистент клинических исследований из SFC. — Через 12 месяцев будет проведено телефонное интервью для сбора основных сердечно-сосудистых заболеваний. события (смерть от любой причины, смерть от сердечно-сосудистых заболеваний, повторный инфаркт миокарда, тромбоз стента, инсульт и сильное кровотечение). Эти события будут указаны в отчетах больницы. Общая продолжительность исследования: 18 месяцев + период наблюдения до 12 месяцев: 30 месяцев Период включения: 18 месяцев Продолжительность участия для одного пациента: 12 месяцев Количество участвующих центров: 32 Среднее количество включений в месяц на центр: от 0,5 до 1.
для диагностики спастической стенокардии. Тест будет выполнен во время коронарной ангиографии с внутривенной инъекцией 0,4 мг Метергина (метилерготамина) с последующим введением контрольная ангиография через 3 минуты с последующим тестом после интракоронарной инъекции нитраты. — Все данные будут собираться на месте с помощью технических специалистов по клиническим исследованиям. из исследования WAMIF — Все биологические данные будут объединены и проанализированы IVS — Управление данными будет осуществлять ассистент клинических исследований из SFC. — Через 12 месяцев будет проведено телефонное интервью для сбора основных сердечно-сосудистых заболеваний. события (смерть от любой причины, смерть от сердечно-сосудистых заболеваний, повторный инфаркт миокарда, тромбоз стента, инсульт и сильное кровотечение). Эти события будут указаны в отчетах больницы. Общая продолжительность исследования: 18 месяцев + период наблюдения до 12 месяцев: 30 месяцев Период включения: 18 месяцев Продолжительность участия для одного пациента: 12 месяцев Количество участвующих центров: 32 Среднее количество включений в месяц на центр: от 0,5 до 1.