Фурункулез, причины возникновения заболевания, лечение фурункулеза | Заболевания кожи
Фурункулёз — заболевание, заключающееся во множественных высыпаниях в виде фурункулов, гнойно-некротических воспалениях волосяного мешочка. Обычно для этой болезни характерны частые рецидивы. Она может быть общей, когда высыпания встречаются по всей поверхности тела, или локализованным на каком-либо её участке.
Причин появления фурункулов немало — это могут быть микротравмы кожи, сопровождаемые загрязнением, низкий иммунитет, нарушения в питании и обмене веществ, высокое потоотделение, отклонения в работе сальных желез и т. д. Также фурункулы могут появиться в виде осложнения другого кожного заболевания, нервного расстройства или переохлаждения.
Первое проявление фурункула — образование на каком-либо участке кожи единичного красного высыпания, болезненного при тактильном контакте. Позже фурункул принимает форму конуса, несколько возвышенного над уровнем здоровой кожи и имеющего стержень посередине.
Для избегания возникновения фурункулов необходимо соблюдать личную гигиену, не допускать микротравм кожного покрова и своевременно обрабатывать повреждённые участки. Также следует, по возможности, исключить другие факторы риска. Для избавления от уже сформировавшихся воспалений применяют противовоспалительные мази, антибиотики и другие лекарственные средства. Желательно не пытаться самостоятельно вскрывать фурункулы, поскольку это способствуют распространению воспаления.
Методы лечения
Соплодия хмеля обыкновенного. При лечении различных кожных болезней нередко применяется средство на основе хмеля. Для его приготовления нужно измельчить 2–3 столовые ложки соплодий растения, залить их четвертью литра кипятка и настоять в течение 30 минут.
Листья грушанки круглолистной. 2 чайные ложки сырья этого растения нужно заварить 250 мл кипятка и продержать получившуюся смесь в закрытой посуде около 2 часов. После процеживания применять в виде обмываний.
Трава тысячелистника обыкновенного. При фурункулёзе советуют взять траву тысячелистника (2 столовые ложки), залить её полулитром воды и поварить при слабом кипении 20–30 минут. После варки средство оставляется на 4 часа, затем в него добавляется чайная ложка уксуса и 100 мл спирта в 70% крепости. Вся эта смесь тщательно перемешивается и профильтровывается. Используется наружно, стандартный курс лечения — 1 неделя.
Листья смородины чёрной. Для лечения фурункулов существует несколько рецептов на основе смородины. Один из них звучит так: измельчив 5 столовых ложек листьев растения, залейте их литром кипятка и продержите в плотно закрытой посуде около 20–30 минут. После этого сцедите использованное сырьё, а жидкость слейте в набранную ванну. Принимать такую ванну следует каждый день по 10 минут в течение 7–10 дней.
Принимать такую ванну следует каждый день по 10 минут в течение 7–10 дней.
Трава репешка обыкновенного. Пол-литра кипячёной воды смешиваются с 3 столовыми ложками измельчённой травы. Раствор кипятится на слабом пламени 5 минут, затем полностью остужается и очищается от взвеси с помощью марлевого фильтра. Используется наружно.
Трава василька синего. Настой этого растения при фурункулёзных воспалениях используется для компрессов. 1 или 2 чайные ложки сырья смешиваются с 250 мл кипятка, настаиваются 2 часа и отфильтровываются.
Трава зверобоя продырявленного. Применяется наружно при различных кожных болезнях. 1 столовую ложку растительного сырья необходимо измельчить и поварить 15–20 минут в 250 мл воды. После этого отвар необходимо охладить до комнатной температуры и процедить.
Трава золотарника обыкновенного. Для избавления от множественных фурункулов рекомендуется делать компрессы на основе золотарника. 2 столовые ложки травы этого растения завариваются полулитром кипятка и настаиваются 3–4 часа, затем готовый настой тщательно профильтровывается.
Трава хвоща полевого. Из этого растения готовится основа для добавления к ванне. 5–8 столовых ложек травы настаиваются в течение 24 часов в полулитре остуженной кипячёной воды. Перед процедурой необходимо хорошенько процедить раствор.
Плоды калины обыкновенной. При появлении фурункулов рекомендуется использовать для лечения такой рецепт. Вскипятив и полностью остудив пол-литра воды, добавьте к ней 2 столовые ложки сырья из растёртых ягод калины. Ёмкость плотно закрывается и убирается на 5 часов, чтобы настояться. После процеживания необходимо принимать внутрь по 1 столовой ложке настоя трижды в сутки.
Листья подорожника большого. Настой смешивается в соотношении 1 часть измельчённых сухих листьев к 5 частям кипятка. Затем этот раствор оставляется на пару часов, процеживается и применяется в виде компрессов, обмываний и других наружных средств лечения фурункулов.
Трава душицы обыкновенной. При фурункулёзе и других болезнях кожи рекомендуют использовать ванны на основе душицы или спиртовую настойку этого растения. Для её приготовления нужно залить 1 часть травы 15 частями спирта. Напиток выдерживается в темноте в течение 1–1,5 недель, регулярно взбалтываясь. После этого необходимо тщательно процедить его. Используется в виде компресса.
Для её приготовления нужно залить 1 часть травы 15 частями спирта. Напиток выдерживается в темноте в течение 1–1,5 недель, регулярно взбалтываясь. После этого необходимо тщательно процедить его. Используется в виде компресса.
Трава эхинацеи пурпурной. Пара столовых ложек измельчённой травы эхинацеи смешивается в термосе с 1\4 л кипятка. Ёмкость закрывается и оставляется на 3 часа, по истечении которых средство отфильтровывается и применяется для изготовления компрессов. Время, которое следует держать такой компресс на больном участке кожи — от 30 до 60 минут.
Уснея бородатая. При фурункулах можно использовать наружный настой уснеи. 3 чайные ложки измельчённых слоевищ заливаются 250 мл кипятка и настаиваются 2 часа. Перед применением следует хорошенько процедить средство. Компресс на его основе накладывается на поражённый участок рано утром, меняется каждые 3 часа. Вечером, перед сном, накладывается на всю ночь.
Плоды черёмухи обыкновенной. Используется наружно. 1 часть плодов смешивается с 3 частями 40% спирта и ставится в холод на 2 недели. Перед применением обязательно процедите готовую настойку.
1 часть плодов смешивается с 3 частями 40% спирта и ставится в холод на 2 недели. Перед применением обязательно процедите готовую настойку.
Трава чистотела большого. Считается одним из наиболее ценных растений, помогающих при кожных болезнях. Используется и при фурункулёзе. 1 чайная ложка измельчённой травы варится 10 минут в 200–250 мл воды, затем ещё 20 минут настаивается. После процеживания из готового отвара изготавливается компресс.
Исландский мох. 1 столовая ложка слоевищ цетрарии измельчается и заваривается полулитром кипятка. Затем смесь варится на слабом пламени 5 минут, остужается в течении получаса и процеживается. Используется, как компресс или ванночка.
Трава курильского чая кустарникового. 5 столовых ложек измельчённой травы нужно поварить в полулитре воды около 15–20 минут, затем полностью остудить и профильтровать. Получившимся отваром промываются фурункулёзные высыпания.
Трава манжетки обыкновенной. Нужно заварить 4 чайные ложки манжетки четвертью литра кипятка, а затем подержать получившуюся смесь кипящей на слабом огне 5–10 минут.
Фурункул (furunculus), или чирей. Фурункулез (furunculosis). Причины. Симптомы. Диагностика. Лечение. Народные средства. | EUROLAB
Фурункул (лат. furunculus), чирей — это стафилококковое острое гнойно-некротическое воспаление волосяного фолликула и окружающей его соединительной ткани. Фурункул — одно из частых гнойничковых заболеваний кожи.
Этиология. Возбудитель фурункула — золотистый, реже белый стафилококк.
Патогенез. Фурункул может образоваться на неизменной до заболевания коже и может быть осложнением уже имеющейся поверхностной или глубокой стафилодермии. Помимо вирулентности и патогенности штамма возбудителя, в возникновении фурункула и фурункулеза большую роль играют экзогенные и эндогенные предрасполагающие факторы. К
 Особое внимание следует обращать на производственные и бытовые факторы подобного рода, которые могут способствовать появлению фурункулов у большого количества лиц. Среди эндогенных факторов имеют значение истощение организма, болезни обмена (диабет, ожирение), желудочно-кишечного тракта, малокровие, гиповитаминозы, заболевания нервной и эндокринной систем, алкоголизм, постоянно переохлаждение или перегревание и др., приводящие к снижению общей иммунобиологической реактивности организма. Весной и осенью фурункулы возникают чаще. Дети болеют реже, чем взрослые, мужчины — чаще, чем женщины.
Особое внимание следует обращать на производственные и бытовые факторы подобного рода, которые могут способствовать появлению фурункулов у большого количества лиц. Среди эндогенных факторов имеют значение истощение организма, болезни обмена (диабет, ожирение), желудочно-кишечного тракта, малокровие, гиповитаминозы, заболевания нервной и эндокринной систем, алкоголизм, постоянно переохлаждение или перегревание и др., приводящие к снижению общей иммунобиологической реактивности организма. Весной и осенью фурункулы возникают чаще. Дети болеют реже, чем взрослые, мужчины — чаще, чем женщины. Различают одиночный фурункул (возникает один фурункул или он появляется вновь, но через несколько месяцев и более), рецидивирующие одиночные фурункулы (рецидивы возникают через короткие промежутки времени — дни, недели) и фурункулез (одни фурункулы появляются за другими).
Клиника и течение. В развитии фурункула различают три стадии:
- стадию развития инфильтрата;
- стадию нагноения и некроза;
- стадию заживления.

Вначале вокруг волосяного фолликула появляется возвышающийся, твердый инфильтрат ярко-красного цвета с нерезкими границами, сопровождающийся чувством покалывания или незначительной болезненностью. Постепенно инфильтрат приобретает форму плотной опухоли, которая расширяется, становится более болезненной; окружающие ткани отекают (в области век, щек, губ отечность может быть резко выраженной). На 3-4-е сутки наступает вторая стадия: фурункул достигает от 1 до 3 см в диаметре, в центре его формируется гнойно-некротический стержень с пустулой на поверхности. Фурункул приобретает форму конусообразной опухоли с гладкой, лоснящейся кожей. В этот период боли становятся резкими, температура может повыситься до 37-38° С, могут появиться симптомы интоксикации (общее недомогание, разбитость, головные боли и др.). Далее покрышка пустулы самопроизвольно или искусственно вскрывается и из фурункула выделяется гнойное, иногда с примесью крови содержимое, а затем желто-зеленая некротическая «пробка» (некротический стержень).
При стертом течении процесса образуется болезненный инфильтрат без нагноения и некроза. При небольших размерах фурункул от фолликулита отличает образование небольшого центрального некротического стержня. У ослабленных больных, истощенных другими заболеваниями, или при нерациональном лечении фурункул может трансформироваться в абсцесс (абсцедирующий или флегмонозный фурункул).
Фурункулы могут локализоваться на любом участке кожного покрова, кроме кожи ладоней и подошв, где нет волосяных фолликулов. Одиночные фурункулы особенно часто возникают на затылке, коже предплечий, поясницы, живота, ягодиц, нижних конечностей. Фурункулы наружного слухового прохода отличаются значительной болезненностью, а верхние губы очень опасны из-за возможности тромбоза лимфатических и венозных путей с образованием септических флебитов мозговых сосудов и общим сепсисом. При локализации фурункула на шее, груди, бедре, вблизи лимфатических узлов могут развиться острый стволовый лимфангит и лимфаденит. При фурункулах могут наблюдаться метастазы в печень, почки и другие внутренние органы. Все эти осложнения делают фурункулы в некоторых случаях весьма серьезным заболеванием. Осложнениям в течении фурункула могут способствовать попытка его выдавливания, травмирование при бритье, нерациональное местное лечение и локализация на коже лица, в носогубном треугольнике, на коже и слизистых оболочках носа.
При локализации фурункула на шее, груди, бедре, вблизи лимфатических узлов могут развиться острый стволовый лимфангит и лимфаденит. При фурункулах могут наблюдаться метастазы в печень, почки и другие внутренние органы. Все эти осложнения делают фурункулы в некоторых случаях весьма серьезным заболеванием. Осложнениям в течении фурункула могут способствовать попытка его выдавливания, травмирование при бритье, нерациональное местное лечение и локализация на коже лица, в носогубном треугольнике, на коже и слизистых оболочках носа.
О фурункулезе говорят при множественном (хотя это бывает не всегда) и рецидивирующем высыпании фурункулов! По течению фурункулез бывает острым (продолжается от нескольких недель до 1-2 мес. и сопровождается появлением большого количества фурункулов) и хроническим (небольшое количество фурункулов появляется с короткими интервалами или непрерывно на протяжении ряда месяцев).
Диагноз в характерных случаях затруднений не представляет. Следует дифференцировать с сибирской язвой, гидраденитом, глубокой трихофитией. Сибирская язва вначале проявляется напуло-везикулой, которая покрывается буровато-черным струпом, с выраженным инфильтратом дермы и гиподермы, сопровождается резкими болями и значительным нарушением общего состояния. Гидраденит — гнойное воспаление апокринных желез (подмышечные впадины, паховые складки, область грудных сосков, анального отверстия), не имеет центрального некротического стержня. Трихофитийная гранулема чаще локализуется в области волосистой части головы и бороды. Для диагноза имеют значение анамнез (контакт с животными), отсутствие выраженных болевых ощущений и гнойно-некротического стержня, нахождение грибов в патологическом материале при его микроскопировании. Иногда приходится проводить дифференциальный диагноз с узловатой эритемой и скрофулодермой (см. соответствующие разделы).
Следует дифференцировать с сибирской язвой, гидраденитом, глубокой трихофитией. Сибирская язва вначале проявляется напуло-везикулой, которая покрывается буровато-черным струпом, с выраженным инфильтратом дермы и гиподермы, сопровождается резкими болями и значительным нарушением общего состояния. Гидраденит — гнойное воспаление апокринных желез (подмышечные впадины, паховые складки, область грудных сосков, анального отверстия), не имеет центрального некротического стержня. Трихофитийная гранулема чаще локализуется в области волосистой части головы и бороды. Для диагноза имеют значение анамнез (контакт с животными), отсутствие выраженных болевых ощущений и гнойно-некротического стержня, нахождение грибов в патологическом материале при его микроскопировании. Иногда приходится проводить дифференциальный диагноз с узловатой эритемой и скрофулодермой (см. соответствующие разделы).
Гистопатология. Гнойное воспаление захватывает весь волосяной фолликул, потовую железу и окружающую соединительную ткань (глубокий фолликулит с перифолликулярным инфильтратом). Вначале гисто-патологическая картина аналогична картине при остиофолдикулите, затем отмечается некроз всего сально-волосяного аппарата и близлежащих тканей с обильным лейкоцитарным инфильтратом по периферии. В окружающей соединительной ткани множество расширенных кровеносных сосудов, значительный отек коллагена. В очаге поражения эластические и коллагеновые волокна полностью разрушены. Коллагенизированные пучки волокон толстым кольцом окружают очаг поражения, затрудняя проникновение инфекции из очага поражения в организм (выдавливание фурункула может привести к прорыву инфекции через защитное «кольцо»).
Вначале гисто-патологическая картина аналогична картине при остиофолдикулите, затем отмечается некроз всего сально-волосяного аппарата и близлежащих тканей с обильным лейкоцитарным инфильтратом по периферии. В окружающей соединительной ткани множество расширенных кровеносных сосудов, значительный отек коллагена. В очаге поражения эластические и коллагеновые волокна полностью разрушены. Коллагенизированные пучки волокон толстым кольцом окружают очаг поражения, затрудняя проникновение инфекции из очага поражения в организм (выдавливание фурункула может привести к прорыву инфекции через защитное «кольцо»).
Для лечения фурункулов было предложено большое количество методов и средств. Больных фурункулами, как правило, лечат амбулаторно. Госпитализация показана при фурункулах лица, общем фурункулёзе и при осложнённых формах.
Волосы вокруг фурункула срезают и кожу во время лечения протирают 70° спиртом, 3% перекисью водорода, 2% салициловым или 3% борным спиртом от периферии к центру для предотвращения диссеминации процесса и появления рецидивов.
Лечение зависит от стадии процесса. В периоде инфильтрации применяют ультрафиолетовое облучение в эритемных дозах. В стадии созревания производят обкалывание в окружности инфильтрата растворами антибиотиков и новокаина (в условиях хирургических отделений).
Создают покой для поражённой части тела, на конечности накладывают съёмные гипсовые лонгеты. Если воспалительный процесс не купируется, блокады повторяют ежедневно или через день до отхождения некротического стержня. Накладывают повязки с 1% раствором азотнокислого серебра, которые ежедневно меняют.
Обычно одноразовое обкалывание на ранних стадиях фурункулёза приводит к быстрому выздоровлению. Редко приходится делать двукратную блокаду.
Для других стадий характерны активизация, отграничение воспалительного процесса, после чего быстро наступает излечение.
Полости вскрывшихся фурункулов промывают 3% раствором перекиси водорода и ежедневно делают перевязки с гипертоническим раствором хлорида натрия до очищения полости от некротических масс.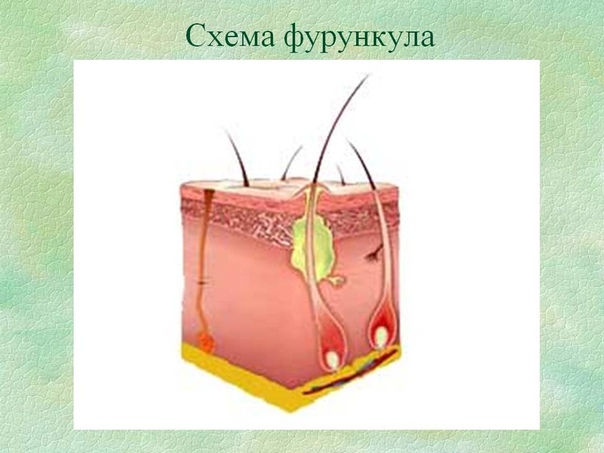 Затем через каждые 2-3 дня накладывают повязки с мазью Вишневского, а при наличии грануляций – индифферентные жировые повязки (со стерильным вазелиновым маслом, рыбьим жиром, синтомициновой эмульсией и пр.).
Затем через каждые 2-3 дня накладывают повязки с мазью Вишневского, а при наличии грануляций – индифферентные жировые повязки (со стерильным вазелиновым маслом, рыбьим жиром, синтомициновой эмульсией и пр.).
Категорически противопоказано выдавливание фурункула, так как это может привести к генерализации инфекции и развитию угрожающих жизни осложнений. Стержень удаляют только после его полного отделения от окружающих тканей. Кожу в окружности фурункула обрабатывают спиртом, бриллиантовым зелёным или метиленовым синим. Также рекомендуется применять ихтиол. Препарат оказывает бактерицидное, кератопластическое, местное обезболивающее и противовоспалительное (благодаря сужению сосудов) действие. Ихтиолом густо смазывают фурункул и покрывают разрыхлённой ватой. При подсыхании образуется «ихтиоловая лепёшка», которая легко смывается тёплой водой. Перевязки следует делать дважды в день. Не следует накладывать ихтиол на уже вскрывшийся фурункул, так как это будет препятствовать оттоку гноя и отторжению некротического стержня.
Фурункул в паху у женщин: причины, лечение антибиотиками
Фурункулез – это воспалительно-гнойное заболевание, сопровождающееся появлением болезненных гнойных прыщиков. Гнойники могут возникать на различных частях тела. Наибольший дискомфорт приносит фурункул в паху у женщин.Причины фурункула в области паха
Фурункулы образуются в местах с повышенной влажностью, поэтому в паховой зоне они встречаются часто. Возбудителем заболевания является стафилококк. Он проникает в волосяной мешочек и вызывает воспалительный процесс.
Одной из причин фурункула в паху является бритье интимной зоныВыделяют несколько причин развития фурункулов:
- Пониженный иммунитет. Организм не может справиться с бактериальным поражением.
- Грязная кожа. Если не следить за личной гигиеной, на лобке может появиться гнойник. Такое состояние часто наблюдается у женщин после длительного путешествия, когда не было возможности подмыться.
- Ношение тесного белья.
 Оно натирает кожу, ее верхний слой может повреждаться. В травмированные участки могут быть занесены бактерии.
Оно натирает кожу, ее верхний слой может повреждаться. В травмированные участки могут быть занесены бактерии. - Постоянное ношение синтетического белья. Оно не дает коже дышать, создается парниковый эффект. Появляются опрелости – такие зоны становятся уязвимыми для инфекционного поражения.
- Переохлаждение. Приводит к снижению иммунитета.
- Повышенное потоотделение. Высокая влажность является благоприятной средой для жизни бактерий. В этом случае рекомендуется наносить на кожу подсушивающие присыпки.
- Порезы во время бритья интимной зоны. После депиляции кожу необходимо дезинфицировать, иначе могут образовываться гнойники.
Если фурункулы в интимной зоне появляются слишком часто, рекомендуется пройти обследование на предмет заражения стафилококковой инфекцией.
Традиционное лечение фурункула в паху у женщины
Для лечения гнойников можно воспользоваться одним из следующих методов:
- Использовать «вытягивающую» мазь. Такое средство улучшает обменные процессы в дерме.
 Поэтому гнойник быстрее созревает и вскрывается. Средство необходимо нанести на фурункул, сверху приложить кусочек бинта и зафиксировать пластырем. Предварительно нужно провести гигиенические процедуры. Менять повязку можно несколько раз в день.
Поэтому гнойник быстрее созревает и вскрывается. Средство необходимо нанести на фурункул, сверху приложить кусочек бинта и зафиксировать пластырем. Предварительно нужно провести гигиенические процедуры. Менять повязку можно несколько раз в день. - Наносить наружные средства с антибиотиками. Это позволяет быстро уничтожить патогенный микроорганизм и устранить патологический процесс.
- Принимать системные антибиотики. Назначаются врачом, когда у пациента наблюдается осложненное течение фурункулеза. Терапию нужно довести до конца, а не прекращать ее после исчезновения неприятных симптомов. После антибиотикотерапии необходимо принимать пробиотики для восстановления кишечной микрофлоры.
Вышеперечисленные методы способствуют быстрому удалению гнойников на коже. Запускать воспалительный процесс нельзя. Иначе фурункул может стать очень крупным и приносить сильный дискомфорт. Запрещается выдавливать фурункулы – они должны прорываться самостоятельно. В противном случае гной может попасть в кровь и вызвать ее инфицирование.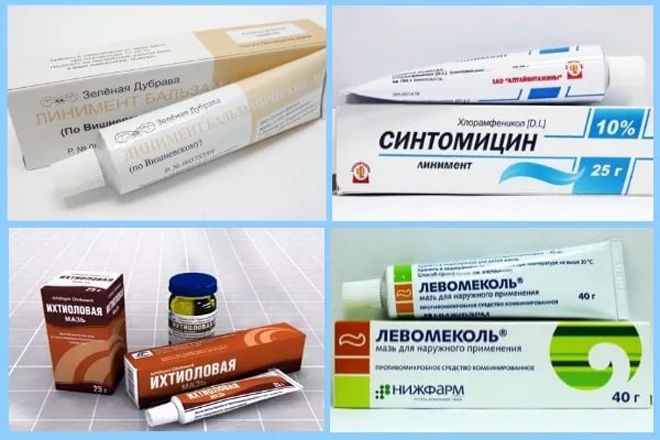
Удаление фурункулов народными средствами
Для лечения гнойников в паху можно использовать рецепты народной медицины:
- Прикладывать мякоть алоэ. Свежий лист растения разрезать пополам. Приложить к фурункулу стороной с мякотью. Зафиксировать пластырем. Алоэ обладает противовоспалительными свойствами, поэтому способствует заживлению гнойников и ран.
- Прикладывать лук. Кусочек лука пожарить на сковороде без масла до смягчения. Остудить до комфортной температуры и приложить к гнойнику, зафиксировать пластырем. Проводить процедуру лучше на ночь. Печеный лук хорошо вытягивает гной – уже к утру фурункул может прорваться. Если этого не произойдет, процедуру нужно повторить. Для большего эффекта печеный лук можно соединить с одинаковым количеством натертого хозяйственного мыла.
- Прикладывать мякиш ржаного хлеба. Его необходимо пожевать и приложить на больное место, зафиксировав пластырем.
- Примочка лопухом.
 Лист лопуха необходимо проварить в молоке. Затем приложить кусочек к фурункулу. Средство хорошо высасывает гной.
Лист лопуха необходимо проварить в молоке. Затем приложить кусочек к фурункулу. Средство хорошо высасывает гной. - Медовая лепешка. Соединить по 1 ст.л. меда и муки, размять до образования лепешки. Приложить ее к фурункулу и зафиксировать пластырем. Проводить процедуру на ночь.
- Сделать гречневую кашицу. Несколько зерен сырой гречки разжевать до измельчения. Полученную кашицу нанести на больное место.
- Теплый компресс. Ставить его можно не больше чем на 15 минут. Это уменьшает болевые ощущения и ускоряет созревание гнойника.
В первые дни после появления фурункула кожу вокруг него необходимо дезинфицировать йодом или спиртом, чтобы предотвратить появление новых очагов. Когда гнойник вскроется, его нужно будет смазывать ранозаживляющими мазями.
Если фурункул долго не заживает, а кожа вокруг него красная и отечная, нужно обязательно показаться врачу. Может потребоваться хирургическое удаление гнойника.
Видео
youtube.com/embed/XBjsjIQ20bY?autoplay=true» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>Также интересно почитать: выворот матки после родов
Чем лечить фурункул под мышкой, терапия, которую предлагает официальная медицина, лучшие народные рецепты
Образование фурункулов на теле — явление очень неприятное и даже опасное. Во многих это вызывает отвращение, некоторые даже пытаются самостоятельно выдавить или проколоть прыщ. Но медики не рекомендуют прибегать к таким методам: последствия могут оказаться непредсказуемыми.
В этой статье описано, чем лечить фурункул под мышкой, чтобы избежать серьезных осложнений, и как это правильно делать.
Содержание:
Что такое фурункул, стадии развития, как выглядит на фото
Фурункул – это небольшое образование, которое возникает по причине воспаления и нагноения волосяного фолликула. В народе такое явление называют чирей.
Делится болезнь на 3 стадии:
- Инфильтрация. Сопровождается болезненным уплотнением, покраснением кожи и сильным болевым синдромом.
- Отторжение стержня и отмирание ткани. В центре образования развивается гнойник, после его вскрытия гной с примесями крови выходит наружу. На месте вскрытия остается ранка или язвочка, болезненность стихает.
- Стадия заживления. Если вовремя начать лечение, фурункул не оставляет следов, запущенное состояние болезни приводит к образованию небольших рубцов.
Если следовать рекомендациям врача, облегчение наступит в течение недели.
В чем опасность недуга
Волосяной фолликул близко расположен к венам и артериям. Поэтому, если запустить нагноение или нечаянно повредить образование, инфекция проникнет в кровеносные сосуды и произойдет заражение.
Бактерии через кровь могут попасть в жизненно важные органы, вызвать их воспаление и нарушение работы.
Если фурункул находился недалеко от головы, инфицирование способно привести к тромбозу головного мозга, менингиту и другим серьезным болезням мозга.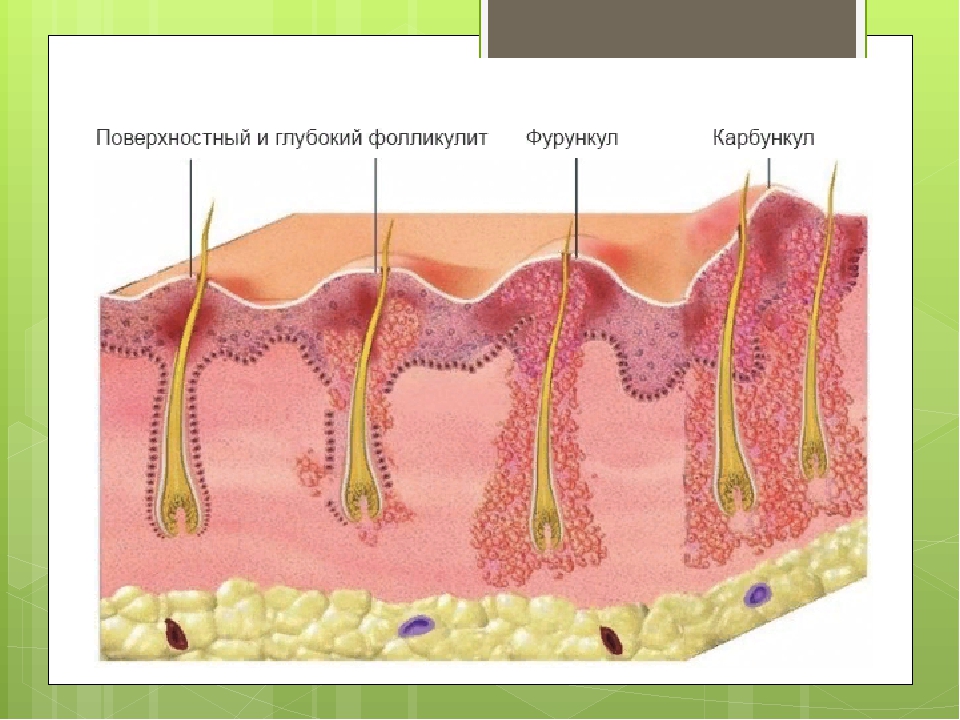
Все эти заболевания могут привести к летальному исходу, поэтому не стоит заниматься самолечением.
В каких случаях следует обращаться к доктору
Обратиться за помощью к квалифицированному врачу необходимо, если кроме наличия фурункула присутствуют такие симптомы:
- сильная не проходящая боль;
- наблюдается воспаление лимфатических узлов;
- кожный покров вокруг чирья становится горячим, ярко-красным, воспаление достигает более 3 см и продолжает расти;
- повышается температура выше 38,5 градусов;
- образуются новые фурункулы.
Такая симптоматика указывает на то, что бактерии проникли в кровь, и началось инфицирование организма. В этом случае обязателен прием антибиотиков, иначе начнутся серьезные проблемы со здоровьем. Такие препараты может назначить только лечащий врач.
Обязательно следует обратиться за помощью к специалисту, если дело касается больного сахарным диабетом, сердечника, при анемии и слабом иммунитете. В этом случае для лечения требуется индивидуальный подход.
В этом случае для лечения требуется индивидуальный подход.
Чем лечить фурункул под мышкой: применяем антибиотики
Если заболевание сопровождается воспалительным процессом и инфекцией, отлично справляются с этим антибиотики, они быстро проникают в кровь и убивают бактерии. Данные препараты выписывает только лечащий врач после изучение анамнеза больного.
В данный список включаются следующие медикаменты:
- Эритромицин.
- Гентамицин.
- Ампициллин.
- Цефазолин.
- Левомицетин.
- Доксициклин.
- Тетрациклин.
Каждый медикамент подбирается индивидуально, то же касается длительности и дозировки приема. Эти препараты обладают широким действием и всегда приносят положительную динамику.
Неправильный прием антибиотиков может вызвать ряд осложнений и увеличить курс лечения на несколько недель.
Дополнительно к антибиотикам прописывают физиотерапевтические манипуляции:
- ультрафиолетовое облучение;
- электрофорез;
- лазерная терапия.

Если действовать в согласии с инструкцией, побочных явлений не будет.
Посмотрим полезное видео о том, чем лечить фурункул под мышкой, или на другой части тела:
Лечение фурункула дома, народными средствами
Народная методика эффективна в этом вопросе, если ее совмещать с медикаментозной. Растительные средства убирают воспалительный процесс, но не убирают причину образования фурункула.
Популярными считаются следующие рецепты:
- Тесто. Для приготовления лечебных смесей понадобится тридцать граммов сливочного масла, один куриный желток, маленькая ложка муки и меда. Должна получиться густая масса или тесто. Готовую смесь кладут на чирей, обязательно фиксируют и оставляют на три часа. Через этот период времени нужно положить новое тесто, и так пока не выйдет гной и не лопнет прыщ.
- Хвойный компресс. Готовится на основе шишек и веток сосны и ели.
 Отвар прикладывается к воспаленному участку и закрепляется клейкой повязкой. Средство позволяет избавиться от болезненности и убирает воспалительный процесс.
Отвар прикладывается к воспаленному участку и закрепляется клейкой повязкой. Средство позволяет избавиться от болезненности и убирает воспалительный процесс. - Медово-капустный компресс. Для его приготовления необходимо отделить лист капусты и смазать его медом. Приложить к фурункулу и оставить на два часа. Метод позволяет устранить отечность, воспаление и удалить гной.
Перед выполнением процедур необходимо убедиться, что у больного нет аллергии на мед.
Эффективное лечение фурункула мазями
Для лечения фурункулов часто используют антисептические мази.
Особенно эффективны:
- Мазь Вишневского.
- Ихтиоловая.
- Левомеколь.
- Эритромициновая.
- Метилурациловая.
- Синтомициновая.
- Гепариновая.
Мазь, как и антибиотики, должен выписать врач, так как не во всех случаях можно использовать этот метод лечения. Не стоит применять препарат, если истек срок годности.
Как быстро вылечить фурункул
Быстро избавиться от фурункула возможно после консультации специалистов. Осмотр пройти у хирурга, дерматолога или терапевта. Только эти доктора способны выписать подходящее лечение, устойчивый результат наступит через десять дней.
Осмотр пройти у хирурга, дерматолога или терапевта. Только эти доктора способны выписать подходящее лечение, устойчивый результат наступит через десять дней.
Никакие народные методы и таблетки самостоятельно использовать нельзя. Единственное, можно выпить обезболивающие препараты и витамины, которые позволят укрепить иммунитет.
Итак, если вы обнаружили в зоне подмышки фурункул, лучше сразу пойти в больницу и показаться врачу. Это позволит избежать осложнений и сразу начать правильное лечение.
Посмотрим еще одно полезное видео:
Фурункул (фурункулез) лечение народными средствами
Фурункулом (другое название — чирей) называется гнойное воспаление волосяного мешочка и окружающей клетчатки. Причиной фурункулов являются инфекции, проникающие в глубокие слои кожи при трении и расчесах.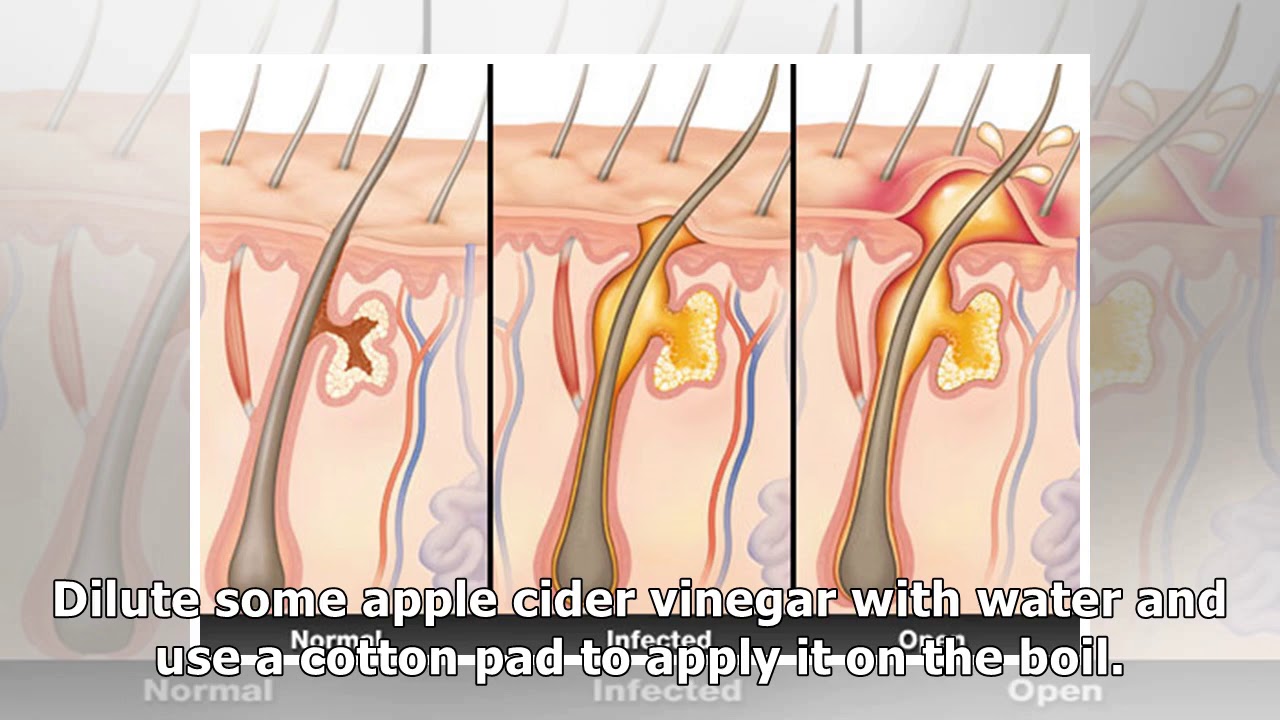 Наличие множества фурункулов в разной стадии развития называют фурункулезом.
Наличие множества фурункулов в разной стадии развития называют фурункулезом.
Фурункулез — стафилококковое инфекционное заболевание, характеризующееся гнойным воспалением волосяного фолликула.
Проникновение инфекции возможно при наличии микротравм (трещин, порезов). Также причинами образования фурункулов могут быть нарушения обмена веществ, гиповитаминоз, несоблюдение элементарной гигиены. Фурункулы — это болезненные образования красного цвета, которые могут распространяться по всему телу.
Через несколько дней после образования фурункулы вскрываются, и выделяется гной, после чего на месте фурункула образуется язва, которая впоследствии заживает и замещается рубцом.
Чтобы избежать образования фурункула, необходимо любой порез смазывать йодом или зеленкой. Также при фурункулезе желательно соблюдение диеты с ограничением употребления углеводов.
Симптомы: начальная стадия фурункулеза характеризуется покраснением кожи и ее уплотнением. По мере созревания фурункула начинается воспаление, может подняться температура тела, появляется боль. После созревания фурункул вскрывается и боль пропадает.
По мере созревания фурункула начинается воспаление, может подняться температура тела, появляется боль. После созревания фурункул вскрывается и боль пропадает.
Что происходит? В «группу риска» по фурункулезу попадают люди с нарушением обмена веществ в организме, больные сахарным диабетом, ослабленные какой-либо другой болезнью, испытывающие недостаток в витаминах, живущие в тех широтах, где большую часть года длится зима и наблюдается недостаток ультрафиолета, и наконец, просто неопрятные люди, не следящие за чистотой кожи.
У фурункулов нет определенных мест высыпания, они могут появляться на любых участках головы и тела.
Наибольшую опасность представляют фурункулы на лице и голове, так как могут спровоцировать переход воспаления на оболочки мозга и возникновение менингита.
Ни в коем случае нельзя пытаться выдавливать фурункулы!
Что делать? На фурункулы можно накладывать повязки с эмульсией синтомицина или разрезанным пополам свежим листом алоэ. Полезно также пить отвар крапивы по полстакана 3 раза в день (столовая ложка сухой крапивы на стакан кипятка настаивается в течение получаса, процедить и пить).
Полезно также пить отвар крапивы по полстакана 3 раза в день (столовая ложка сухой крапивы на стакан кипятка настаивается в течение получаса, процедить и пить).
Рецепты. Народная медицина рекомендует для избавления от фурункулов пить 3 раза в день по чайной ложке сухих пивных дрожжей, рыбий жир по чайной ложке, а также настой из ягод калины — вместо чая.
Лечение
1. Нарезать мелко мыло, чтобы оно покрывало дно кружки. Налить туда молока, в 2 раза больше. Кипятить смесь на малом огне 1-1,5 часа, помешивая, пока не будет густая масса в виде смазки. Наложить на больное место и перевязать. Менять ежедневно.
2. 2 части печеного лука и 1 часть натертого мыла. Растереть и хорошо смешать. Прикладывать пластырь на больное место несколько раз в сутки.
Очень хорошо очищает, помогает быстрому созреванию, очищает нарывы и фурункулы.
3. Лук.
Испечь лук, разрезать пополам, разрезанной стороной
приложить к чирью и перевязать. Менять через 4-5 часов. Способствует быстрому созреванию нарывов
Менять через 4-5 часов. Способствует быстрому созреванию нарывов
4. Картофель.
Накладывать несколько раз в день на фурункулы или нарывы сырой тертый картофель, перевязать. Менять через 3 часа.
5. Крупа гречневая.
Нажевать сырую гречневую крупу, положить на марлю и привязать к нарыву или чирью. Быстро и безболезненно проходит. Менять через 4 часа.
6. Столетник, агава.
Сорвать лист, обмыть, срезать конец, разрезать вдоль или растолочь. Наложить на больное место и перевязать, менять ежедневно. Хорошо вытягивает гной и способствует созреванию.
7. Столетник, агава.
Второй вариант. Взять льняное, миндальное, персиковое или оливковое масло. Смешать пополам с соком алоэ. Намочить марлю в этом составе, наложить на больное место и перевязать. Менять раз в сутки. Хорошее бактерицидное и заживляющее средство.
8.Одуванчик.
10 г травы и корней на стакан кипятка, настоять, укутав, 3 часа, процедить. Принимать по столовой ложке 1 раз в день как кровоочистительное и улучшающее обмен веществ средство.
9. Крапива глухая (яснотка).
1 столовая ложка сухих цветов на стакан кипятка. Настоять, укутав, 30-40 минут, процедить. Принимать по 0,5 стакана 3-4 раза в день при фурункулах, экземах как кровоочистительное средство.
Лечение вином
При данном заболевании очень хорошо помогает рецепт смеси красного вина и бузины черной.
Требуется: 1/2 л красного вина, 100 г ягод бузины черной.
Способ приготовления. Свежие ягоды бузины отваривайте в вине на медленном огне 30 мин. Затем остудите, разотрите ягоды и процедите.
Способ применения. Смочите ватный тампон жидкостью и прикладывайте к воспаленным местам на 15—20 мин. Для исцеления достаточно проделать 20 процедур.
Кроме подобного рода примочек, необходимо также принимать лечебные смеси внутрь, чтобы ускорить исцеление. Для этого пейте настой зверобоя, смешанный с красным вином.
Требуется: 1/2 стакана красного вина, 1 ст. л. зверобоя, 1 стакан кипятка.
Способ приготовления. Траву заварите кипятком, дайте настояться 15—20 мин. В это время доведите до кипения красное вино, остудите. Настой зверобоя процедите и влейте его в вино. Хорошо перемешайте.
Траву заварите кипятком, дайте настояться 15—20 мин. В это время доведите до кипения красное вино, остудите. Настой зверобоя процедите и влейте его в вино. Хорошо перемешайте.
Способ применения. Принимайте по 1 ст. л. в день через 30 мин после еды. Курс лечения — 4 недели.
Лечение водочными настоями
При фурункулезе водочный настой применяется прежде, всего в виде компрессов.
1. Требуется: 100 г водки, 30 г цветков календулы, 15 г ягод можжевельника, 1/2 стакана воды.
Способ приготовления. Измельчите корзиночки цветков календулы и ягоды можжевельника. Залейте их кипящей водой и через 1—2 мин воду слейте. Сразу же после этого цветки и ягоды залейте водкой и оставьте, герметично закупорив, в темном прохладном месте на 20—22 ч. Только после этого настой процедите через сложенную вдвое марлю.
Способ применения. Готовый настой разводите, перед тем как делать компресс (1 : 1), теплой водой. Компрессы ставьте небольшие, локально (на фурункулы). Каждый компресс держите 10—15 мин 2—3 раза в день. Повторяйте процедуру в течение 10 дней.
Каждый компресс держите 10—15 мин 2—3 раза в день. Повторяйте процедуру в течение 10 дней.
Для лечения некоторых кожных заболеваний рекомендуется использовать не обычную водку, а «Зубровку» или «Вишневку», которые уже в своем составе содержат полезные вещества, способствующие выздоровлению. Так, например, «Вишневка», кроме своих удивительных свойств, помогающих вылечиться от бронхита, обладает также уникальными качествами, способствующими лечению дерматитов и фурункулеза. При фурункулезе рекомендуется делать компрессы с этой водкой, а при дерматозах принимать ее внутрь по 10 г на ночь ежедневно.
Заговоры
В начале заговора обводить больные места безымянным пальцем левой руки:
— Господи, избавь раба Божьего (имя) от всех гнойных чирьев, нарывных, красных, внутренних, черных и от сучьего вымени навеки. Аминь. Аминь. Аминь.
Безымянным пальцем левой руки обводить фурункул, приговаривая:
— Ни от чирья рода, ни от каменья плода, ни от мертвого крови.
Потом нажать пальцем на фурункул и плюнуть через левое плечо. Сделать это следует 3 раза на четырех зорях.
— Как этому пальцу имени нет, так у раба Божьего (имя) болезни места бы не было. Кто этот сучок сох и присыхал, так бы и у раба Божьего (имя) сохло и присыхало бы, горело и пригорало бы, не расходилось, не расплодилось бы, высоко не поднималось бы. Во имя Отца, и Сына, и Святого Духа. Аминь. Больное место крестить.
Мазь лимонная
Требуется:
2 сырых клубня картофеля, желток 1 яйца, 1 лимон, 1 ст. ложка растительного масла.
Способ приготовления.
Натереть картофель на терке, отжать сок лимона и добавить к картофельной кашице, ввести желток и масло, все тщательно смешать.
Способ применения.
Нанести полученную смесь на больные места на 20 мин, смыть теплой водой.
Мазь с подорожником
Требуется:
1 ст. ложка листьев подорожника, 1 чайная ложка оливкового масла.
Способ приготовления.
Листья измельчить, смешать с маслом.
Способ применения.
Смазывать полученной смесью пораженные участки.
Лепешки из ржаной муки
Требуется:
200 г ржаной муки, 4 ст. ложки меда.
Способ приготовления.
Смешать муку с медом, приготовить из полученной смеси лепешку.
Способ применения.
Приложить лепешки к больным местам, сверху завязать бинтом и оставить на ночь.
Примочка с кирказоном
Требуется:
2 ст. ложки травы кирказона, 250 мл воды.
Способ приготовления.
Траву залить кипятком, настоять 30 мин, довести до кипения, кипятить 5 мин.
Способ применения.
Намочить в полученном настое марлевую салфетку и делать примочки на пораженные участки.
Примочка из листьев лопуха
Требуется:
5 ст. ложек листьев лопуха, 200 мл молока.
Способ приготовления.
Отварить листья лопуха в молоке, вынуть их, остудить.
Способ применения.
Прикладывать к пораженным участкам.
Лечение продуктами пчеловодства
Требуется:
100 г пчелиного воска, 50 г прополиса, 100 г канифоли, 50 мл касторового масла, 15 мл скипидара.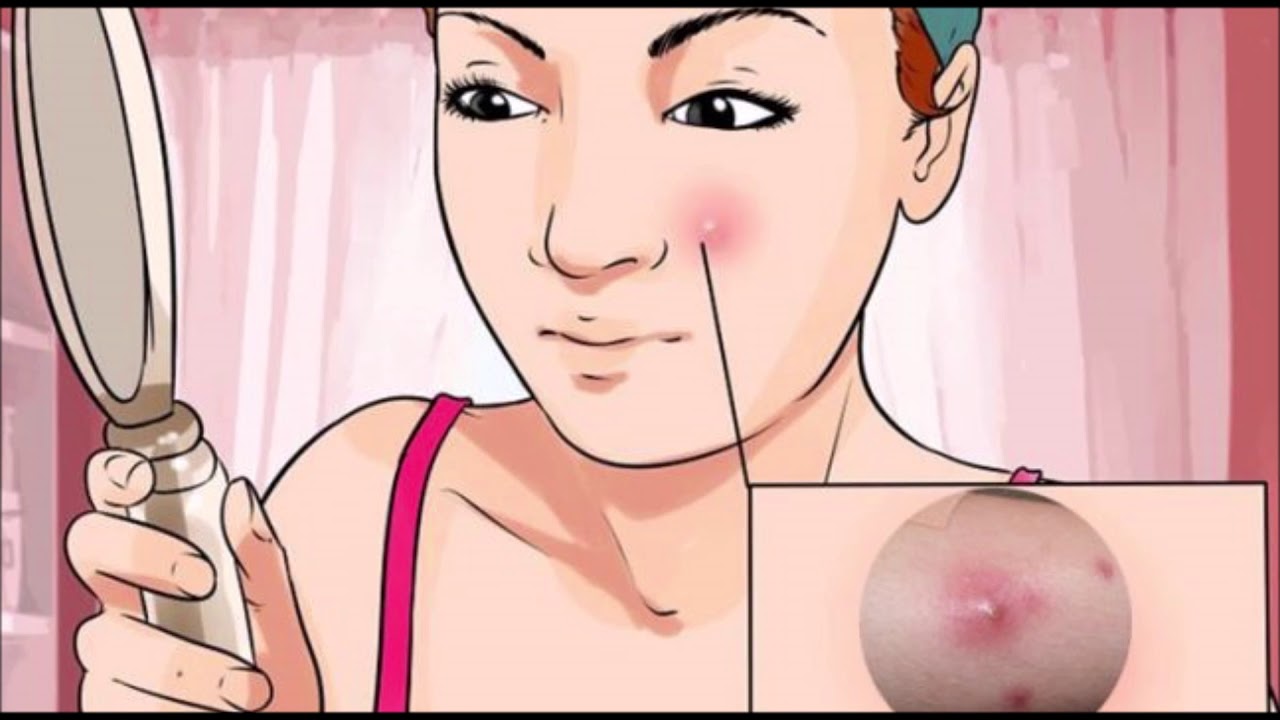
Способ приготовления.
Все ингредиенты смешать, поставить на слабый огонь, через 5 мин очень осторожно добавить скипидар. Спустя 30 мин снять с плиты, остудить.
Способ применения.
Выложить полученную смесь на плотную ткань, наложить на пораженные участки на 20 мин утром и вечером. Курс лечения 40 дней.
Обновлено: 2019-07-09 21:12:10
Лечение фурункула в домашних условиях
Фурункул – гнойное образование, развивающееся в полости корня волоса (волосяном фолликуле). Чаще всего фурункул возникает на спине, шее, ягодицах, внутренней полости носа, под мышкой. Расположенные на лице образования требуют особого внимания и лечения у специалиста. В тех же случаях, когда гнойник находится далеко от важных кровеносных магистралей, например, на ягодицах, вполне возможно лечение фурункула в домашних условиях.
Содержание статьи:
Вернуться к оглавлениюДиагноз — фурункулез
Перед тем как приступить к лечению, нужно достоверно определить характер новообразования. Развитие фурункула сопровождается покраснением, отеком тканей, расположенных в непосредственной близости к очагу воспаления. Уже через пару дней видимая область значительно увеличивается, начинает болеть, чесаться, мешать. На этой стадии важно не принимать никаких действий, кроме обезболивания, дезинфекции, снятия зуда. Образовавшийся инфильтрат начинает гнить, запускаются некротические процессы. Вся накапливающаяся масса ищет путь к выходу наружу. Буквально через три дня происходит разрыв головки фурункула, выход гноя. Очистившаясяфолликула постепенно заживает, рубцуется.
Развитие фурункула сопровождается покраснением, отеком тканей, расположенных в непосредственной близости к очагу воспаления. Уже через пару дней видимая область значительно увеличивается, начинает болеть, чесаться, мешать. На этой стадии важно не принимать никаких действий, кроме обезболивания, дезинфекции, снятия зуда. Образовавшийся инфильтрат начинает гнить, запускаются некротические процессы. Вся накапливающаяся масса ищет путь к выходу наружу. Буквально через три дня происходит разрыв головки фурункула, выход гноя. Очистившаясяфолликула постепенно заживает, рубцуется.
Если гнойник охватил не один, а сразу несколько соседних фолликулов говорят о карбункуле. Явление более сложное, но все же поддающееся домашнему лечению. А вот если речь идет о фурункулезе – множественном образовании фурункулов в одной или разных частях тела, применяется комплексная терапия, которую назначает врач после проведения обследования, взятия анализов.
Фурункулез требует тщательного обследования, так как обычно говорит о системных проблемах организма. Дома можно вылечить один гнойник или несколько, но они будут появляться опять, оставляя рубцы на коже по всему телу.
Дома можно вылечить один гнойник или несколько, но они будут появляться опять, оставляя рубцы на коже по всему телу.
Первая помощь при фурункуле
загрузка…
Перед тем как начать лечение фурункула дома, необходимо позаботиться о гигиене всего тела, дезинфекции пораженного участка. Прикасаться к фурункулам можно только хорошо вымытыми руками с использованием антибактериального или хозяйственного мыла.
Следующей задачей будет снятие неприятных ощущений: боли и зуда. Помочь в этом могут мази с анестезирующим действием, фукорцин, зеленка, йод. Неплохо снимают болевые ощущения влажные компрессы: марля, смоченная в теплой воде, с теплой грелкой. Важно не перегреть пораженный участок, высокая температура с влажностью – благоприятная среда для размножения инфекций и гниения. Умеренное тепло способствует притоку крови, богатой лейкоцитами, ускоряющими процесс выздоровления.
Промывание фурункулов водой с морской солью также снижает интенсивность неприятных ощущений. При фурункулезе показаны теплые соленые ванны. Температура воды должна быть равной 37-38°.
При фурункулезе показаны теплые соленые ванны. Температура воды должна быть равной 37-38°.
Пораженное место можно обработать димексидом, нанеся его тонким слоем на кожу дважды в день. Перед применением стоит убедиться в отсутствии аллергической реакции и рвотных позывов на запах препарата. Данные качества описаны как побочные эффекты у мази.
Мази и компрессы
Домашнее, как и клиническое лечение, обязательно включает в себя применение мазей, а также других средств для наружного применения.
- Для скорейшего нарывания и опорожнения гнойного очага применяются вытягивающие мази. К ним относятся Ихтиоловая, Вишневского, Левомеколь. Все они обладают противомикробным, противовоспалительным действием. Левомеколь к тому же содержит анестезирующий компонент.
- Можно приготовить мазь от фурункула самостоятельно. Для этого потребуется куркума, имбирь, мед, соль. Основу мази составляет столовая ложка меда, в которую необходимо вмешать чайную ложку куркумы, пол чайной ложки измельченного имбиря, 5г соли.
 Полученная смесь накладывается на ватный диск и закрывается пищевой пленкой. Вытягивающую мазь нужно прикладывать два раза в день, минимальное время действия компресса — 2 часа.
Полученная смесь накладывается на ватный диск и закрывается пищевой пленкой. Вытягивающую мазь нужно прикладывать два раза в день, минимальное время действия компресса — 2 часа. - Приготовить мазь длительного действия поможет сливочное масло, пчелиный воск и хозяйственное мыло. Для более нежных участков мыло добавлять не нужно. В растопленное масло нужно поместить пчелиный воск и нагревать до полного плавления. Теплая смесь накладывается на фурункул и оставляется на 1-2 дня. После остывания мазь превратится в твердый слепок, способный вытянуть корень фурункула.
- Одним из древнейших методов лечения гнойников и чирей считается черный хлеб с солью. Пережеванный мякиш смешивают с большим количеством обычной пищевой соли, формируется в лепешку и прикладывается к фурункулу. Лепешка меняется 2-3 раза в день до рубцевания.
- Алоэ известен своим вытягивающим и противовоспалительным действием. Свежесорванный лист алоэ разрезают и накладывают срезом на фурункул. Повязки меняют часто, метод применяется с первых дней до полного излечения.

- Лист подорожника большого известен своим противомикробным и вытягивающим действием. Народная медицина широко использует его в лечении различных кожных заболеваний и травм. Несколько листов подорожника нужно тщательно вымыть, приложить к гнойнику. Рекомендуется часто менять повязку, дезинфицировать фурункул и укладывать чистые свежие листья снова.
- Обыкновенный репчатый лук, запеченный в духовке и остуженный, прикладывают стороной среза на пораженный участок для лечения фурункула.
- Мед в народной медицине славится противовоспалительным и антисептическим действием. Для приготовления медовой лепешки на фурункул нужно взять столовую ложку этого пчелиного лекарства и смешать с мукой. Прикладывают медовую массу дважды в день.
После выхода гноя рекомендуется использовать воду, богатую ионами серебра, для дезинфицирующего промывания ранки.
Вернуться к оглавлениюПорошки и настойки для профилактики и предотвращения образования фурункулов
загрузка. ..
..
Кроме того, лечение фурункула дома рекомендуется дополнять средствами, употребляемыми внутрь.
Порошок высушенных корней куркумы, используемый в традиционной узбекской кухне, известен своими антибактериальными свойствами. Для ускорения процесса заживления нужно два раза в день съедать по чайной ложке куркумы и запивать ее большим количеством воды. Однако стоит быть осторожным с этим народным средством, так как он обладает мочегонным и закрепляющим свойством, разжижает кровь. Мастику из куркумы применяют как антибактериальную мазь на гнойных воспалениях.
Для уменьшения популяции стафилококка и повышения иммунитета организма к нему народная медицина предписывает пить сухие дрожжи и сок свежей крапивы.
Не стоит пренебрегать помощью профессиональных медиков, уповая лишь на подручные средства и народную мудрость. В самолечении нужно знать меру и вовремя обращаться к врачу.
загрузка…
что это, причины возникновения и как избавиться навсегда
Возникновение воспалительно-гнойного процесса приводит тому, что в разных частях тела может выскочить чирей. Это болезненное образование, которое сопровождается припухлостью, краснотой, образованием большого количества гноя.
Лечить самостоятельно такое явление крайне небезопасно, конечно, если знать, как это делается правильно можно сделать это дома. Консервативное и хирургическое устранение проблемы используется только при конкретных случаях, которые и следует рассмотреть ближе.
Какие методики устранения гнойного воспаления существуют
Фурункул лечение которого зависит от стадии развития болезни, особенностей ее протекания, общего состояния больного – это крайне болезненное и неприятное явление. Для того чтобы устранить болезненное проявление, часто используются следующие способы:
Для того чтобы устранить болезненное проявление, часто используются следующие способы:
- Лечение при помощи антисептиков.
- Устранение неприятности при помощи антибиотиков.
- Лазерная коррекция.
- Ускорение способа созревания за посредничеством рецептов народной медицины.
- Хирургическое вмешательство.
Действенность каждого из этих способов проверялась опытом реальных пациентов, но касательно возможности лечения народными средствами, следует посоветоваться с доктором.
Как человеку избавиться от фурункула навсегда подскажет дерматолог или хирург, но сначала необходимо проверить, не скрываются ли более серьезные проблемы за этим явлением.
Антисептическая обработка больной зоны
От чего появляются фурункулы знают даже дети, но, если это внутренний фурункул, следует немедленно обратиться к врачу. Если фурункул образовался на лице, шее, в интимной зоне или другой части тела, имеет нормальные размеры и не слишком сильно болит, его стоит обрабатывать антисептическими растворами.
Воспалённую зону необходимо очень аккуратно обрабатывать по несколько раз в день, применяя для этого следующие аптечные препараты:
- Салициловый спирт.
- Этиловый спирт.
- Йод в виде 5-% раствора.
- Зеленка.
- Раствор азотистого серебра.
- Перекись водорода 3-% вариант.
- Раствор хлорида натрия.
- Мазь Вишневского.
Сам процесс выполнения антисептической обработки на начальной стадии фурункула необходимо проводить таким образом:
- помыть руки с использованием антисептического мила и просушить;
- на кусочек ваты или чистый ватный диск нанести небольшое количество аптечного лекарства, которое используется больным для обработки раны;
- мягкими и лёгкими движениями обработать цент и края воспалительного образования, стараясь не зацепить зону скопления гноя.
Не стоит думать о том, как быстро вылечить фурункул таким образом, ведь это самое простое, что может сделать человек для того, чтобы избежать заражения соседних тканей и дальнейшего распространения проблемы. Указанные выше аптечные вещества всего лишь помогают ускорить процесс созревания чирея, позволяют его безопасное самоустранение.
Указанные выше аптечные вещества всего лишь помогают ускорить процесс созревания чирея, позволяют его безопасное самоустранение.
Устранение проблемы за посредничеством антибиотиков
Внешний или внутренний фурункул – это причина для сильного беспокойства и дискомфорта, особенно если воспалительные новообразования располагаются на лице или в интимной зоне. Это наиболее опасные участки кожи и если на них развивается фурункул, человек пытается его удалить, то инфицирования всего организма избежать не удастся.
Обязательной мерой лечения чирея, который вскочил на лице или в интимной зоне является применение действующих антибиотиков. Особенно актуальными в этой ситуации являются препараты группы эритромицинов и оксамицинов. Часто врачи прописывают своим пациентам Метициллин и Левомиколь. Лечить чирей этими препаратами необходимо обязательно, ведь это позволяет достичь следующего эффекта:
- полностью уничтожается возбудитель фурункула – золотистый или белый стафилококк;
- чиреи и фурункулы намного быстрее созревают;
- антибиотик позволяет исключить риск заражения здоровых тканей, инфицирования крови;
- температура тела, если она присутствует, приходит в норму;
- устраняются болезненные ощущения и уменьшается краснота.

Если возникают фурункулы на теле причины этого известны, то лечить антибиотиками врачи их не рекомендуют, ведь она шеи, рук или ног является менее опасной.
Лазерная коррекция гнойного воспалительного образования
Как вывести чирей быстро и полностью смогут ответить врачи, которые практикуют современные методики лечения.
На вопрос как быстро вылечить фурункул, избежать его рецидивирования наиболее актуальным ответом станет лазерная коррекция. Её следует использовать на начальной стадии развития чирея, чтобы эффективность такой процедуры была стопроцентной.
Устранять чирей на теле с использованием указанной методики довольно просто, к тому же, указанная методика лечения обладает такими положительными сторонами:
- Процедура является полностью безболезненной.
- Возбудитель фурункула не имеет шансов выжить.
- У взрослых и детей фурункул устраняется в течении нескольких минут.
- После устранения гнойника не остаётся шрамов.

- Не требуется использования дополнительных средств терапии.
Как бороться с фурункулами, которые не могут устраняться за посредничеством этой современной методики подскажет врач.
Лечение средствами народной медицины
Как убрать фурункул с тела навсегда знают многие народные целители. Их советами пользуются многие люди, но это не значит, что можно заниматься самолечением и избегать похода к врачу. Что делать с фурункулом, когда он только начинает развиваться, подсказывают такие народные рецепты:
- Желтково-медовая смесь.
- Ржаная, солёная лепешка.
- Лук и хозяйственное мыло.
Как лечить фурункулы на теле этими способами, следует рассмотреть более подробно.
Желток и мед, чтобы чирей быстрее созрел
Чтобы устранить гнойную болезнь фурункул, человеку необходимо отделить белок от желтка и добавить к желтку небольшое количество натурального меда. Когда смесь достигнет однородности добавить незначительное количество соли и пшеничную муку. Из компонентов необходимо слепить тесто, которое и следует прикладывать к чирию.
Из компонентов необходимо слепить тесто, которое и следует прикладывать к чирию.
Лечение ржаной лепешкой
Чирей лечение которого выполняется при помощи лепешки из ржаного хлеба созревает намного быстрее и не является столь болезненным. Перед тем, как использовать хлеб, его следует обильно посолить и смочить жидкостью, чтобы можно было сделать плотную лепешку. Этот комок соленого теста нужно приложить к зоне воспаления и зафиксировать, менять по мере высыхания.
Использование лука и хозяйственного мыла
Стоит отметить что хозяйственное мыло имеет способность вытягивать гной из раны, что и необходимо сделать если на человеческом теле присутствует чирей. Что делать с фурункулами, используя мыло не все догадываются, но методика лечения таким способом очень простая. Необходимо натереть мыло на крупной терке, а лук запечь в духовке или микроволновой печи. После этого соединить компоненты – мыла должно быть меньше чем лука. Смесь нужно нанести на чирей и зафиксировать.
Кроме такого лечения, человеку необходимо употреблять витамины групп С, В, В2 и РР. Следует подобрать калорийную поливитаминную диету, исключить употребление острых специй, жирного мяса и алкоголя. Перед тем, как решиться на такое лечение, человек должен посоветоваться с врачом, и если доктор даст свое одобрение, значит, можно пользоваться опытом народных целителей.
Методика хирургического лечения
Когда обычный фурункул превращается в карбункул – чирей особо больших размеров, устранить его самостоятельно нереально, а консервативное лечение будет полностью бессмысленным. От чего появляются фурункулы такого огромного размера никто не знает, но в серьёзности воспалительного процесса сомневаться не стоит. Лечить такой злокачественный гнойник необходимо исключительно хирургическим путём. Операционное вмешательство производится следующим образом:
- человеку вводят раствор, предназначенный для общего наркоза;
- когда пациент засыпает, карбункул или фурункул обезжиривают, обрабатывают антисептическим раствором;
- доктор при помощи тонкого лезвия делает аккуратный надрез сбоку, предоставляя возможность вытекания гноя;
- когда рана полностью очищается, её обрабатывают антисептиками;
- к месту операционного вмешательства приматывается повязка, смоченная в дезинфицирующем растворе или, ставится специальный дренаж;
- несколько дней пациент находится в больнице, где ему меняют дренажи;
- после полного заживления раны человека отпускают домой.

Если вскочил фурункул стандартного размера, но при этом он находится внутри носа или уха, его нужно удалять при помощи оперативного вмешательства.
После операции, пациент практически не сталкивается с осложнениями. Если человек не обращал должного внимания на свою проблему и пренебрегал средствами личной гигиены, он имеет риск столкнуться с таким явлением как фурункулёз.
В этом случае чиреи будут располагаться по всему, после лечения одних станут появляться другие и проблему тоже придётся устранять в стенах стационара.
Как выглядит фурункул что это такое знает каждый, ведь в отличие от обычного прыща он сильно болит и является намного больше. Если проблема уже возникла, её необходимо срочно лечить.
Есть несколько методик решения указанной проблемы, но уместность того или иного способа избавления от проблемы решит квалифицированный врач. Фурункул не стоит пытаться вылечить самостоятельно, особенно, если местом его локализации является лицо или интимная зона.
Случаи, когда нельзя обойтись без госпитализации встречаются редко, но, чтобы не допустить этого, человеку обязательно нужно пойти к дерматологу либо хирургу. Если лечить проблему неправильно или вообще не заниматься её устранением, есть возможность заражения крови и распространения инфекции по всему телу, что вызывает фурункулёз, а тогда справляться с проблемой очень сложно. Не стоит запускать лечение, заниматься самодеятельностью, опускать правила личной гигиены, ведь такое в 95% случаев заканчивается в больничной палате или даже реанимации.
Рецидивирующий фурункулез – проблемы и лечение: обзор
Clin Cosmet Investig Dermatol. 2014; 7: 59–64.
Kristina Sophie Ibler
Отделение дерматологии, больница Роскилле, Копенгагенский университет, Дания
Charles B Kromann
Отделение дерматологии, больница Роскилле, Копенгагенский университет, Дания
Отделение дерматологии, больница Роскилле C, Для корреспонденции: Кристина Софи Иблер, отделение дерматологии, больница Роскилле, Копенгагенский университет, Køgevej 7–13, 4000 Roskilde, Дания, тел. +45 4732 2600, электронная почта kd.dnalleajsnoiger@iskАвторские права © Ibler and Kromann, 2014. Эта работа опубликована Dove Medical Press Limited и находится под лицензией Creative Commons Attribution — Non Commercial (unported, v3.0) License. Полные условия лицензии доступны по адресу http://creativecommons.org/licenses/by-nc/3.0. /. Некоммерческое использование работы разрешено без какого-либо дополнительного разрешения от Dove Medical Press Limited при условии, что работа правильно указана. Эта статья цитировалась в других статьях в PMC.
+45 4732 2600, электронная почта kd.dnalleajsnoiger@iskАвторские права © Ibler and Kromann, 2014. Эта работа опубликована Dove Medical Press Limited и находится под лицензией Creative Commons Attribution — Non Commercial (unported, v3.0) License. Полные условия лицензии доступны по адресу http://creativecommons.org/licenses/by-nc/3.0. /. Некоммерческое использование работы разрешено без какого-либо дополнительного разрешения от Dove Medical Press Limited при условии, что работа правильно указана. Эта статья цитировалась в других статьях в PMC.
Abstract
Фурункулез — это глубокая инфекция волосяного фолликула, приводящая к образованию абсцесса с накоплением гноя и некротических тканей.Фурункулы появляются в виде красных, опухших и болезненных узелков на покрытых волосами участках тела, и наиболее распространенным инфекционным агентом является Staphylococcus aureus , но другие бактерии также могут быть причиной. В некоторых странах устойчивый к метициллину S. aureus является наиболее распространенным возбудителем инфекций кожи и мягких тканей, что создает проблемы, поскольку лечение затруднено. Фурункулез часто рецидивирует и может распространяться среди членов семьи. Некоторые пациенты являются носителями S.aureus , и в рецидивирующих случаях следует рассмотреть возможность эрадикации. Одиночные очаги следует надрезать, когда они флюктуируют, тогда как пациентов с множественными поражениями или признаками системного заболевания или иммуносупрессии следует лечить соответствующими антибиотиками. Диагностический и лечебный подход к больному с подозрением на стафилококкоз должен включать тщательный сбор анамнеза, клиническое обследование, специальные микробиологические и биохимические исследования. Это особенно важно в повторяющихся случаях, когда мазки на культуру от пациента, членов семьи и близких контактов являются обязательными для выявления и, в конечном итоге, контроля цепочки инфекции.Сосредоточение внимания на вопросах личной, межличностной гигиены и гигиены окружающей среды имеет решающее значение для снижения риска заражения и рецидивов.
aureus является наиболее распространенным возбудителем инфекций кожи и мягких тканей, что создает проблемы, поскольку лечение затруднено. Фурункулез часто рецидивирует и может распространяться среди членов семьи. Некоторые пациенты являются носителями S.aureus , и в рецидивирующих случаях следует рассмотреть возможность эрадикации. Одиночные очаги следует надрезать, когда они флюктуируют, тогда как пациентов с множественными поражениями или признаками системного заболевания или иммуносупрессии следует лечить соответствующими антибиотиками. Диагностический и лечебный подход к больному с подозрением на стафилококкоз должен включать тщательный сбор анамнеза, клиническое обследование, специальные микробиологические и биохимические исследования. Это особенно важно в повторяющихся случаях, когда мазки на культуру от пациента, членов семьи и близких контактов являются обязательными для выявления и, в конечном итоге, контроля цепочки инфекции.Сосредоточение внимания на вопросах личной, межличностной гигиены и гигиены окружающей среды имеет решающее значение для снижения риска заражения и рецидивов.
Ключевые слова: фурункулез, MRSA, ИКМТ, фурункулы, абсцессы, стафилококкоз
Введение
Фурункулез – глубокое инфицирование волосяного фолликула, приводящее к абсцедированию с накоплением гноя и некротических тканей. На покрытых волосами участках кожи появляются фурункулы, а инфекционным агентом является Staphylococcus aureus .Однако причиной могут быть и другие бактерии. 1 Фурункулез возникает независимо от метициллин-резистентной инфекции S. aureus (MRSA), которая стала эндемичной в некоторых странах. MRSA труднее лечить стандартными антибиотиками и, следовательно, представляет собой специфическую клиническую и микробиологическую проблему, которая подробно рассматривается в другом месте и поэтому не будет здесь подробно описываться. 2
Признаки и симптомы
Клинически фурункулы представляют собой красные, опухшие и болезненные узелки разного размера, иногда с расположенной поверх них пустулой. Лихорадка и увеличение лимфатических узлов встречаются редко. Если несколько соседних фолликулов инфицированы, они могут сливаться и образовывать более крупный узел, известный как карбункул. Фурункулы чаще всего появляются на конечностях и при заживлении могут привести к образованию рубцов. 3 Большинство пациентов обращаются с одним или двумя фурункулами, и после их исчезновения рецидивов не наблюдается. Однако фурункулезы имеют склонность к рецидивам и в таких случаях часто распространяются среди членов семьи.
Лихорадка и увеличение лимфатических узлов встречаются редко. Если несколько соседних фолликулов инфицированы, они могут сливаться и образовывать более крупный узел, известный как карбункул. Фурункулы чаще всего появляются на конечностях и при заживлении могут привести к образованию рубцов. 3 Большинство пациентов обращаются с одним или двумя фурункулами, и после их исчезновения рецидивов не наблюдается. Однако фурункулезы имеют склонность к рецидивам и в таких случаях часто распространяются среди членов семьи.
Рецидивирующий фурункулез
Рецидивирующий фурункулез обычно определяется как три или более приступов в течение 12-месячного периода. 4 Колонизация S. aureus в передних отделах носа играет определенную роль в этиологии хронического или рецидивирующего фурункулеза. Помимо ноздрей, колонизация также происходит в теплых влажных складках кожи, таких как за ушами, под отвисшей грудью и в паху. Бактерии, отличные от S. aureus , также могут быть патогенными, особенно при фурункулах вульвовагинальной и периректальной области, а также на ягодицах. 1 В частности, в этих местах часто присутствуют кишечные виды, такие как Enterobacteriaceae и Enterococci . Corynebacterium , S. epidermidis и S. pyogenes также могут присутствовать при фурункулезе. Иммунодефицит редко является основной причиной.
1 В частности, в этих местах часто присутствуют кишечные виды, такие как Enterobacteriaceae и Enterococci . Corynebacterium , S. epidermidis и S. pyogenes также могут присутствовать при фурункулезе. Иммунодефицит редко является основной причиной.
Насколько нам известно, качество жизни пациентов с рецидивирующим фурункулезом не исследовалось. Однако снижение качества жизни было обнаружено у пациентов с положительным результатом на MRSA, которые были изолированы в паллиативных учреждениях 5 , а также у пациентов с другими рецидивирующими фурункулами, такими как гнойный гидраденит. 6 , 7
Факторы риска
Непосредственный физический контакт с инфицированными людьми, прежде всего с членами семьи или медицинским персоналом, является основным фактором риска развития фурункулеза. Факторы риска, связанные с рецидивирующим фурункулезом, изучались в исследовании случай-контроль, включавшем 74 пациента с рецидивирующим фурункулезом и такое же количество пациентов с нерецидивирующим фурункулезом. 4 Мазки из носа выявили S. aureus в 89% и 100% случаев рецидивирующего и нерецидивирующего фурункулеза соответственно, при этом не было выявлено существенных различий в устойчивости к обычно используемым антибиотикам.Наиболее важным независимым предиктором рецидива был положительный семейный анамнез. Другими независимыми предикторами были анемия, предшествующая антибактериальная терапия, сахарный диабет, госпитализация в анамнезе, множественность поражений, несоблюдение личной гигиены и сопутствующие заболевания. 4 Установленные кожные заболевания, такие как атопический дерматит, хронические раны или язвы на ногах, повышают восприимчивость к бактериальной колонизации и более склонны к развитию фурункулеза. 8 Дефицит лектина, связывающего маннозу, а также нарушение функции нейтрофилов у умственно отсталых взрослых также связаны с фурункулезом. 9 – 11 Ожирение и гематологические нарушения также являются предрасполагающими факторами.
4 Мазки из носа выявили S. aureus в 89% и 100% случаев рецидивирующего и нерецидивирующего фурункулеза соответственно, при этом не было выявлено существенных различий в устойчивости к обычно используемым антибиотикам.Наиболее важным независимым предиктором рецидива был положительный семейный анамнез. Другими независимыми предикторами были анемия, предшествующая антибактериальная терапия, сахарный диабет, госпитализация в анамнезе, множественность поражений, несоблюдение личной гигиены и сопутствующие заболевания. 4 Установленные кожные заболевания, такие как атопический дерматит, хронические раны или язвы на ногах, повышают восприимчивость к бактериальной колонизации и более склонны к развитию фурункулеза. 8 Дефицит лектина, связывающего маннозу, а также нарушение функции нейтрофилов у умственно отсталых взрослых также связаны с фурункулезом. 9 – 11 Ожирение и гематологические нарушения также являются предрасполагающими факторами. Тем не менее, в большинстве случаев убедительных предрасполагающих факторов установить не удается.
Тем не менее, в большинстве случаев убедительных предрасполагающих факторов установить не удается.
MRSA
Рецидивирующий фурункулез чаще всего вызывается чувствительными к метициллину S. aureus . Однако внебольничный MRSA (CA-MRSA) стал эндемичным в США и в настоящее время является наиболее частой причиной инфекции мягких тканей в отделениях неотложной помощи во многих странах. 12 – 15 Распространенность CA-MRSA выше в США по сравнению с Европой, но распространенность в Европе растет. 16 – 21
Некоторые штаммы MRSA, особенно CA-MRSA, продуцируют токсин, называемый лейкоцидином Пантона-Валентайна (PVL), который вызывает тяжелые инфекции. 22 PVL вызывает лейкоциды, и после инфицирования мягких тканей MRSA описаны тяжелые, но редкие осложнения, такие как некротизирующий фасциит и некротизирующая пневмония.PVL является фактором вирулентности S. aureus , который коррелирует с хроническим рецидивирующим фурункулезом. 23 – 26
23 – 26
Диагноз
Диагностика фурункулеза относительно проста. Микробный агент может быть идентифицирован с помощью простых культуральных мазков. Необходимо провести общее клиническое обследование, и исследования включают не только культуральные мазки поражений (предпочтительно гноя или жидкости из флюктуирующих фурункулов, которые в конечном итоге получают путем разреза), но и носителей, таких как ноздри и промежность.В зависимости от анамнеза могут иметь значение культуральные мазки членов семьи. Предлагается исследовать мочу и уровень глюкозы в крови или гликированный гемоглобин (HbA 1c ) для выявления любого основного диабета, а также общий анализ крови для исключения системной инфекции или другого внутреннего заболевания. Иммунологическая оценка может быть рассмотрена при рецидивирующем заболевании или признаках внутреннего заболевания.
Дифференциальный диагноз
Если узлы расположены исключительно в подмышечных впадинах, паху и/или в подгрудной области, гнойный гидраденит (ГГ) следует рассматривать как дифференциальный диагноз. Сбор анамнеза личных, а также семейных эпизодов фурункулов имеет важное значение. У женщин усиление симптомов, связанных с месячными, является характерным признаком HS, и HS может со временем привести к свищам и свищам с зловонными гнилостными выделениями. Другие дифференциальные диагнозы включают реакции на инородное тело, пилонидальные кисты, абсцессы бартолиновых желез и другие виды абсцессов.
Сбор анамнеза личных, а также семейных эпизодов фурункулов имеет важное значение. У женщин усиление симптомов, связанных с месячными, является характерным признаком HS, и HS может со временем привести к свищам и свищам с зловонными гнилостными выделениями. Другие дифференциальные диагнозы включают реакции на инородное тело, пилонидальные кисты, абсцессы бартолиновых желез и другие виды абсцессов.
Осложнения
Наиболее частыми осложнениями фурункулеза являются рубцевание и рецидив.Редко фурункулез приводит к системной инфекции с лихорадкой и симптомами, связанными с органами. Описаны положительный посев крови и эндокардит после фурункулеза. 27 Было показано, что кожная инфекция MRSA осложняется системной инфекцией, включая респираторный дистресс и пневмонию, 23 , также сообщалось о некротическом фасциите и миозите. 26 Остеомиелит, септический артрит и инфекции центральной нервной системы с менингитом и абсцессом головного мозга после заражения S. aureus также сообщается. 28 – 33
aureus также сообщается. 28 – 33
Лечение
Лечение рецидивирующего фурункулеза проблематично и может быть разочаровывающим. Блок-схема лечения фурункулеза показана на рис. При солитарных поражениях может быть достаточно простого разреза и дренирования, но может потребоваться системная антибактериальная терапия. S. aureus обладает способностью вырабатывать устойчивость к различным антибиотикам, и это важно учитывать при выборе противомикробных препаратов. 34
Схема диагностики и лечения фурункулеза.
Сокращения: Ddx, дифференциальная диагностика; Дх, диагностика; Хх, история; Мкс, управление.
В соответствии с рекомендациями по клинической практике при инфекциях, вызванных MRSA, при простых абсцессах или фурункулах достаточно только разреза и дренирования, но необходимы дополнительные исследования для дальнейшего определения роли антибиотиков, если таковые имеются, в этой ситуации. 35 , 36
35 , 36
Антибиотики рекомендуются, если кожная инфекция связана с тяжелым заболеванием (множественные очаги инфекции или быстрое прогрессирование), системным заболеванием или сопутствующими заболеваниями или иммуносупрессией, крайним возрастом, абсцессом в определенной области затрудненное дренирование (например, лицо, руки и гениталии), сопутствующий септический флебит и отсутствие реакции только на разрез и дренирование.
Руководящие принципы Американского общества инфекционистов предлагают следующие пероральные антибиотики для эмпирического охвата CA-MRSA у амбулаторных больных: клиндамицин, триметоприм-сульфаметоксазол, тетрациклин (доксициклин или миноциклин) и линезолид. 35 Если необходимо охватить как β-гемолитические стрептококки, так и CA-MRSA, варианты включают монотерапию клиндамицином, или триметоприм-сульфаметоксазол, или тетрациклин в комбинации с β-лактамом (например, амоксициллином), или только линезолид.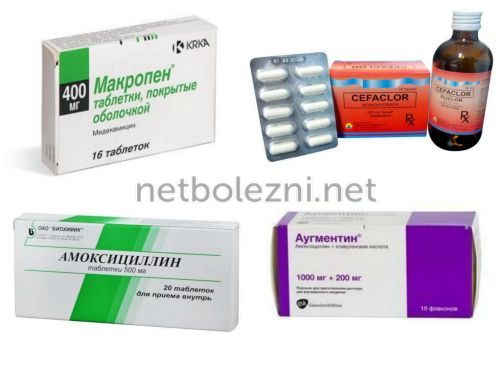 35
35
Для госпитализированных пациентов с осложненной инфекцией, в дополнение к хирургической обработке раны и антибиотикам широкого спектра действия, следует рассмотреть возможность эмпирической терапии MRSA до получения результатов посева. Варианты включают внутривенное (в/в) введение ванкомицина 1 г два раза в день, пероральный или в/в линезолид в дозе 600 мг два раза в день, даптомицин 4 мг/кг/доза в/в один раз в день, телаванцин 10 мг/кг/доза в/в один раз в день и клиндамицин 600 мг в/в или перорально. трижды в день. Бета-лактамный антибиотик (например, цефазолин) может быть рассмотрен у госпитализированных пациентов с негнойным целлюлитом.При недостаточном клиническом ответе необходимо начать адаптацию к активной терапии MRSA. 35 Рекомендуется от семи до 14 дней терапии, но ее следует подбирать индивидуально в зависимости от клинической реакции пациента. Госпитализированные пациенты с MRSA должны быть изолированы от других пациентов.
Профилактика
Пациентам с инфекциями кожи или мягких тканей (ИКМТ), такими как рецидивирующий фурункулез, рекомендуется ознакомительная информация о личной гигиене и соответствующем уходе за раной. 37 , 38 Раны должны быть покрыты чистыми, сухими повязками и должны соблюдаться правила личной гигиены с регулярным купанием и мытьем рук с мылом и водой или рекомендуется обработка гелем для рук на спиртовой основе, особенно после прикосновения к инфицированным кожу или предмет, непосредственно контактировавший с дренирующей раной. Следует избегать переработки или совместного использования личных вещей, таких как одноразовые или электрические бритвы и эпиляторы, постельное белье и полотенца, которые использовались на зараженной коже.У пациентов с рецидивирующим ИКМТ в домашних или общественных условиях следует принимать меры по гигиене окружающей среды. Усилия по очистке должны быть сосредоточены на поверхностях, к которым часто прикасаются (например, столешницах, дверных ручках, ваннах и сиденьях унитазов), которые могут контактировать с голой кожей или открытыми инфекциями. Имеющиеся в продаже очистители или моющие средства, подходящие для очищаемой поверхности, следует использовать в соответствии с инструкциями продукта для регулярной очистки поверхностей.
37 , 38 Раны должны быть покрыты чистыми, сухими повязками и должны соблюдаться правила личной гигиены с регулярным купанием и мытьем рук с мылом и водой или рекомендуется обработка гелем для рук на спиртовой основе, особенно после прикосновения к инфицированным кожу или предмет, непосредственно контактировавший с дренирующей раной. Следует избегать переработки или совместного использования личных вещей, таких как одноразовые или электрические бритвы и эпиляторы, постельное белье и полотенца, которые использовались на зараженной коже.У пациентов с рецидивирующим ИКМТ в домашних или общественных условиях следует принимать меры по гигиене окружающей среды. Усилия по очистке должны быть сосредоточены на поверхностях, к которым часто прикасаются (например, столешницах, дверных ручках, ваннах и сиденьях унитазов), которые могут контактировать с голой кожей или открытыми инфекциями. Имеющиеся в продаже очистители или моющие средства, подходящие для очищаемой поверхности, следует использовать в соответствии с инструкциями продукта для регулярной очистки поверхностей. 35
35
Колонизация
Местные попытки деколонизации с помощью мупироцина и хлоргексидина могут снизить частоту последующего заражения S.aureus , хотя и с различной эффективностью. 39 – 42 Деколонизация может быть рассмотрена в случаях рецидива ИКМТ, несмотря на оптимизацию ухода за раной и гигиенических мер, а также в случаях продолжающейся передачи среди членов семьи или других близких контактов, несмотря на гигиенические меры. Деколонизация обычно состоит из 5-10-дневного применения мупироциновой мази два раза в день в ноздри и ежедневного мытья тела 4% хлоргексидиновым мылом в течение 5-14 дней.Можно рассмотреть разбавленные отбеливающие ванны по 15 минут два раза в день в течение 3 месяцев. Полоскание полости рта 0,2% раствором хлоргексидина три раза в день уменьшает флору глотки. 41 0,3% раствор генцианвиолета для местного применения в ноздри два раза в день в течение 2–3 недель. 40
Пероральная противомикробная терапия рекомендуется только для лечения активной инфекции и обычно не рекомендуется для деколонизации. Пероральное средство в сочетании с рифампицином, если штамм чувствителен, может быть рассмотрено для деколонизации, если инфекции повторяются, несмотря на вышеупомянутые местные меры. 35 Монотерапия рифампицином связана с риском развития резистентных вариантов и не рекомендуется. Комбинация местных и системных противомикробных препаратов является высокоэффективной с показателем выведения 87% у пролеченных пациентов. 43 Посев ректальных мазков можно рассматривать в рефрактерных случаях, поскольку желудочно-кишечный тракт может быть резервуаром чувствительных к метициллину S. aureus и MRSA. В этих случаях пероральный ванкомицин (1 г два раза в день в течение 5 дней) может уничтожить 80-100% колоний MRSA в кишечнике. 43 Также может появиться урогенитальная и вагинальная колонизация.
Пероральное средство в сочетании с рифампицином, если штамм чувствителен, может быть рассмотрено для деколонизации, если инфекции повторяются, несмотря на вышеупомянутые местные меры. 35 Монотерапия рифампицином связана с риском развития резистентных вариантов и не рекомендуется. Комбинация местных и системных противомикробных препаратов является высокоэффективной с показателем выведения 87% у пролеченных пациентов. 43 Посев ректальных мазков можно рассматривать в рефрактерных случаях, поскольку желудочно-кишечный тракт может быть резервуаром чувствительных к метициллину S. aureus и MRSA. В этих случаях пероральный ванкомицин (1 г два раза в день в течение 5 дней) может уничтожить 80-100% колоний MRSA в кишечнике. 43 Также может появиться урогенитальная и вагинальная колонизация.
Если члены семьи являются носителями, к ним следует относиться как к больным. Помимо деколонизации, любые нарушения нутритивного статуса пациентов должны быть улучшены, если это вообще возможно.
Обсуждение и заключение
У здоровых людей микробиом человека заметно различается на коже и в других местах обитания. Это разнообразие до конца не изучено, но в него вовлечены генетика хозяина, окружающая среда и раннее микробное воздействие.Таким образом, у многих носителей назального стафилококка фурункулы или фурункулы не развиваются, в отличие от других. Фурункулез — это заболевание кожи, которое имеет тенденцию к рецидивам и часто распространяется на членов семьи либо непосредственно при контакте с кожей, либо опосредованно. Инфекция чаще всего вызывается S. aureus , и устойчивость к противомикробным препаратам становится все более серьезной проблемой. В настоящее время MRSA является эндемичным заболеванием во многих странах и представляет собой новую проблему во всем мире.
Заболеваемость, связанная с фурункулезом, может быть значительной.Поэтому важно лечение. Клинически серьезные осложнения ИКМТ с S. aureus включают бактериемию, инфекционный эндокардит и некротизирующую пневмонию. Кожные осложнения включают гнойные изъязвления и боль от поражений, что традиционно воспринимается как стигматизация, начиная с описаний в Книге Иова (Еврейская Библия). Насколько известно авторам, исследований качества жизни у пациентов с рецидивирующим фурункулезом не проводилось. В недавнем немецком обследовании пациентов в отделениях паллиативной помощи, изолированных из-за MRSA, было обнаружено негативное влияние на качество жизни, а необходимая изоляция считалась значительным бременем в конце жизни для этих неизлечимых пациентов. 5 Однако большинство пациентов не изолированы из-за кожных инфекций, поэтому могут играть роль и другие аспекты. Можно предположить, что клиническое сходство между фурункулезом, HS и вульгарными угрями может привести к негативному влиянию на качество жизни. Несколько исследований выявили как акне, так и HS как основные причины снижения качества жизни пациентов, предполагая, что аналогичная взаимосвязь может существовать для фурункулеза. Следовательно, предполагается, что для фурункулеза также необходимы специальные исследования качества жизни.
Кожные осложнения включают гнойные изъязвления и боль от поражений, что традиционно воспринимается как стигматизация, начиная с описаний в Книге Иова (Еврейская Библия). Насколько известно авторам, исследований качества жизни у пациентов с рецидивирующим фурункулезом не проводилось. В недавнем немецком обследовании пациентов в отделениях паллиативной помощи, изолированных из-за MRSA, было обнаружено негативное влияние на качество жизни, а необходимая изоляция считалась значительным бременем в конце жизни для этих неизлечимых пациентов. 5 Однако большинство пациентов не изолированы из-за кожных инфекций, поэтому могут играть роль и другие аспекты. Можно предположить, что клиническое сходство между фурункулезом, HS и вульгарными угрями может привести к негативному влиянию на качество жизни. Несколько исследований выявили как акне, так и HS как основные причины снижения качества жизни пациентов, предполагая, что аналогичная взаимосвязь может существовать для фурункулеза. Следовательно, предполагается, что для фурункулеза также необходимы специальные исследования качества жизни.
Диагностический и лечебный подход к пациенту с подозрением на стафилококкоз должен включать тщательный сбор анамнеза, клиническое обследование, специальные микробиологические и биохимические исследования. Это особенно важно, если рецидивирующие поражения являются проблемой. В таких случаях необходимо собрать мазки для посева у пациента, членов семьи и близких контактов, чтобы выявить и в конечном итоге контролировать цепочку инфекции. Сосредоточение внимания на вопросах личной, межличностной гигиены и гигиены окружающей среды имеет решающее значение для снижения риска заражения и рецидивов.Особое внимание следует уделять улучшению и поддержанию кожного барьера. Неповрежденная барьерная функция кожи снижает риск инфекции, поэтому полезно регулярное использование смягчающих средств для увлажнения кожи.
Для лечения стафилококкоза применимы несколько терапевтических методов. Традиционно широко используются разрез и дренирование. Эта процедура, однако, должна быть ограничена флуктуирующими кипениями.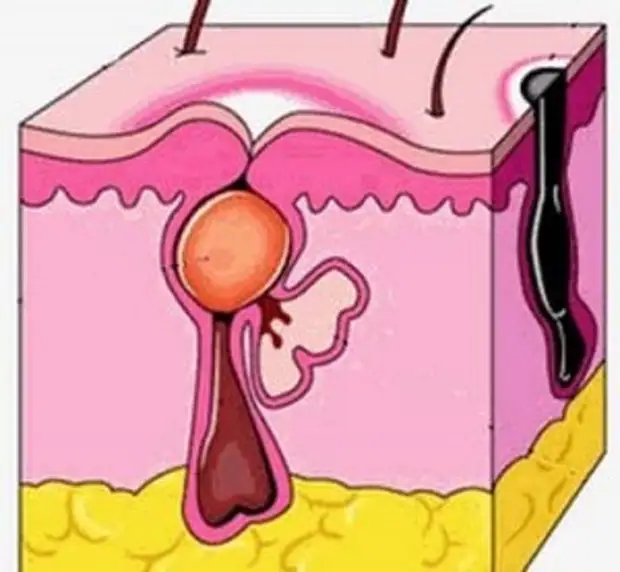 Нефлюктуирующие фурункулы обычно не поддаются разрезу и дренированию.После разреза полость абсцесса может потребовать тампонирования для сохранения дренажа. Незначительные элементы, которые не колеблются, не требуют разреза, и их можно лечить, сохраняя участок кожи чистым и защищенным.
Нефлюктуирующие фурункулы обычно не поддаются разрезу и дренированию.После разреза полость абсцесса может потребовать тампонирования для сохранения дренажа. Незначительные элементы, которые не колеблются, не требуют разреза, и их можно лечить, сохраняя участок кожи чистым и защищенным.
Если присутствует лихорадка или если у пациента развиваются системные признаки инфекции, необходимы системные противомикробные препараты. Регулярные и частые посевы мазков из поражений помогают решить, какой противомикробный препарат выбрать, поскольку характер микробной резистентности может варьироваться в зависимости от времени, местоположения и географии.
В конечном итоге лечение стафилококкоза зависит от эрадикации патогенных штаммов у больных и носителей. Однако эрадикация должна быть ограничена пациентами или семьями с рецидивирующей ИКМТ. В большинстве случаев колонизация S. aureus не наносит вреда, а большое число бессимптомных носителей противоречит эрадикации в этой популяции. Необходимы дальнейшие исследования для выяснения сложности микробиома у носителей S. aureus , а также для выяснения эффекта и механизмов использования, например, пробиотиков, а не антибиотиков, для контроля популяции бактерий.
Необходимы дальнейшие исследования для выяснения сложности микробиома у носителей S. aureus , а также для выяснения эффекта и механизмов использования, например, пробиотиков, а не антибиотиков, для контроля популяции бактерий.
Сноски
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Литература
1. Даль М.В. Стратегии лечения рецидивирующего фурункулеза. South Med J. 1987; 80: 352–356. [PubMed] [Google Scholar]2. Поттингер П.С. Инфекции, вызванные метициллинрезистентным золотистым стафилококком. Мед Клин Норт Ам. 2013; 97: 601–619. [PubMed] [Google Scholar]3. Taira BR, Singer AJ, Thode HC, Jr, Lee CC. Национальная эпидемиология кожных абсцессов: с 1996 по 2005 год.Am J Emerg Med. 2009; 27: 289–292. [PubMed] [Google Scholar]4. Эль-Гилани А.Х., Фати Х. Факторы риска рецидивирующего фурункулеза. Dermatol Online J. 2009; 15:16. [PubMed] [Google Scholar]5. Букки Дж., Кляйн Дж., Бут Л. и др. Лечение метициллин-резистентного золотистого стафилококка (MRSA) в отделениях паллиативной помощи и хосписах в Германии: общенациональное исследование политики изоляции пациентов и качества жизни. Паллиат Мед. 2013;27:84–90. [PubMed] [Google Scholar]6. Wolkenstein P, Loundou A, Barrau K, Auquier P, Revuz, Qualtiy of Life Group Французского общества дерматологов Нарушение качества жизни при гнойном гидрадените: исследование 61 случая.J Am Acad Дерматол. 2007; 56: 621–623. [PubMed] [Google Scholar]7. Ондердайк А.Дж., ван дер Зее Х.Х., Эсманн С. и соавт. Депрессия у больных с гнойным гидраденитом. J Eur Acad Dermatol Venereol. 2013; 27: 473–478. [PubMed] [Google Scholar]8. Хогер ПХ. Антимикробная чувствительность колонизирующих кожу штаммов S. aureus у детей с атопическим дерматитом. Детская Аллергия Иммунол. 2004; 15: 474–477. [PubMed] [Google Scholar]9. Демирчай З., Эксиоглу-Демиралп Э., Эргун Т., Акоглу Т. Фагоцитоз и окислительный взрыв нейтрофилов у пациентов с рецидивирующим фурункулезом.
Лечение метициллин-резистентного золотистого стафилококка (MRSA) в отделениях паллиативной помощи и хосписах в Германии: общенациональное исследование политики изоляции пациентов и качества жизни. Паллиат Мед. 2013;27:84–90. [PubMed] [Google Scholar]6. Wolkenstein P, Loundou A, Barrau K, Auquier P, Revuz, Qualtiy of Life Group Французского общества дерматологов Нарушение качества жизни при гнойном гидрадените: исследование 61 случая.J Am Acad Дерматол. 2007; 56: 621–623. [PubMed] [Google Scholar]7. Ондердайк А.Дж., ван дер Зее Х.Х., Эсманн С. и соавт. Депрессия у больных с гнойным гидраденитом. J Eur Acad Dermatol Venereol. 2013; 27: 473–478. [PubMed] [Google Scholar]8. Хогер ПХ. Антимикробная чувствительность колонизирующих кожу штаммов S. aureus у детей с атопическим дерматитом. Детская Аллергия Иммунол. 2004; 15: 474–477. [PubMed] [Google Scholar]9. Демирчай З., Эксиоглу-Демиралп Э., Эргун Т., Акоглу Т. Фагоцитоз и окислительный взрыв нейтрофилов у пациентов с рецидивирующим фурункулезом. Бр Дж Дерматол. 1998; 138:1036–1038. [PubMed] [Google Scholar] 10. Гилад Дж., Борер А., Смоляков Р., Райзенберг К., Шлеффер Ф., Леви Р. Нарушение функций нейтрофилов в патогенезе вспышки рецидивирующего фурункулеза, вызванного метициллин-резистентным золотистым стафилококком среди умственно отсталых взрослых. микробы заражают. 2006; 8: 1801–1805. [PubMed] [Google Scholar] 11. Карс М., ван Д.Х., Салиманс М.М., Бартелинк А.К., ван де Виль А. Ассоциация фурункулеза и семейного дефицита лектина, связывающего маннозу.Евро Джей Клин Инвест. 2005; 35: 531–534. [PubMed] [Google Scholar] 12. Моран Г.Дж., Кришнадасан А., Горвиц Р.Дж. и соавт. EMERGEncy ID Net Study Group Метициллин-резистентные инфекции S. aureus среди пациентов отделения неотложной помощи. N Engl J Med. 2006; 355: 666–674. [PubMed] [Google Scholar] 13. Moellering RC., Jr Растущая угроза внебольничного метициллин-резистентного золотистого стафилококка. Энн Интерн Мед. 2006; 144: 368–370. [PubMed] [Google Scholar] 14. Moellering RC.
Бр Дж Дерматол. 1998; 138:1036–1038. [PubMed] [Google Scholar] 10. Гилад Дж., Борер А., Смоляков Р., Райзенберг К., Шлеффер Ф., Леви Р. Нарушение функций нейтрофилов в патогенезе вспышки рецидивирующего фурункулеза, вызванного метициллин-резистентным золотистым стафилококком среди умственно отсталых взрослых. микробы заражают. 2006; 8: 1801–1805. [PubMed] [Google Scholar] 11. Карс М., ван Д.Х., Салиманс М.М., Бартелинк А.К., ван де Виль А. Ассоциация фурункулеза и семейного дефицита лектина, связывающего маннозу.Евро Джей Клин Инвест. 2005; 35: 531–534. [PubMed] [Google Scholar] 12. Моран Г.Дж., Кришнадасан А., Горвиц Р.Дж. и соавт. EMERGEncy ID Net Study Group Метициллин-резистентные инфекции S. aureus среди пациентов отделения неотложной помощи. N Engl J Med. 2006; 355: 666–674. [PubMed] [Google Scholar] 13. Moellering RC., Jr Растущая угроза внебольничного метициллин-резистентного золотистого стафилококка. Энн Интерн Мед. 2006; 144: 368–370. [PubMed] [Google Scholar] 14. Moellering RC. , Jr. Текущие варианты лечения внебольничной метициллин-резистентной инфекции Staphylococcus aureus.Клин Инфекция Дис. 2008;46:1032–1037. [PubMed] [Google Scholar] 15. Зетола Н., Фрэнсис Дж.С., Нюрмбергер Э.Л., Бишай В.Р. Внебольничный метициллинорезистентный золотистый стафилококк: новая угроза. Ланцет Infect Dis. 2005; 5: 275–286. [PubMed] [Google Scholar] 16. Moxnes JF, de Blasio BF, Leegaard TM, Moen AE. Метициллин-резистентный золотистый стафилококк (MRSA) растет в Норвегии: анализ временных рядов зарегистрированных случаев MRSA и метициллин-чувствительного S. aureus, 1997–2010 гг. ПЛОС Один. 2013;8:e70499.[Бесплатная статья PMC] [PubMed] [Google Scholar]17. Фариа Н.А., Оливейра Д.К., Вест Х. и др. Эпидемиология возникающего метициллин-резистентного золотистого стафилококка (MRSA) в Дании: общенациональное исследование в стране с низкой распространенностью инфекции MRSA. Дж. Клин Микробиол. 2005; 43: 1836–1842. [Бесплатная статья PMC] [PubMed] [Google Scholar]18. Fossum AE, Bukholm G.
, Jr. Текущие варианты лечения внебольничной метициллин-резистентной инфекции Staphylococcus aureus.Клин Инфекция Дис. 2008;46:1032–1037. [PubMed] [Google Scholar] 15. Зетола Н., Фрэнсис Дж.С., Нюрмбергер Э.Л., Бишай В.Р. Внебольничный метициллинорезистентный золотистый стафилококк: новая угроза. Ланцет Infect Dis. 2005; 5: 275–286. [PubMed] [Google Scholar] 16. Moxnes JF, de Blasio BF, Leegaard TM, Moen AE. Метициллин-резистентный золотистый стафилококк (MRSA) растет в Норвегии: анализ временных рядов зарегистрированных случаев MRSA и метициллин-чувствительного S. aureus, 1997–2010 гг. ПЛОС Один. 2013;8:e70499.[Бесплатная статья PMC] [PubMed] [Google Scholar]17. Фариа Н.А., Оливейра Д.К., Вест Х. и др. Эпидемиология возникающего метициллин-резистентного золотистого стафилококка (MRSA) в Дании: общенациональное исследование в стране с низкой распространенностью инфекции MRSA. Дж. Клин Микробиол. 2005; 43: 1836–1842. [Бесплатная статья PMC] [PubMed] [Google Scholar]18. Fossum AE, Bukholm G. Увеличение заболеваемости метициллин-устойчивым золотистым стафилококком ST80, новым ST125 и SCCmecIV в юго-восточной части Норвегии в течение 12-летнего периода.Клин Микробиол Инфект. 2006; 12: 627–633. [PubMed] [Google Scholar] 19. Ларсен А.Р., Стеггер М., Бохер С., Сорум М., Монне Д.Л., Сков Р.Л. Возникновение и характеристика внебольничных метициллин-резистентных инфекций Staphyloccocus aureus в Дании, 1999–2006 гг. J Clin Microbiol. 2009; 47:73–78. [Бесплатная статья PMC] [PubMed] [Google Scholar]20. Робинсон Д.А., Кернс А.М., Холмс А. и др. Повторное появление раннего пандемического золотистого стафилококка в виде внебольничного устойчивого к метициллину клона. Ланцет.2005; 365:1256–1258. [PubMed] [Google Scholar] 21. Wannet WJ, Spalburg E, Heck ME, et al. Появление вирулентных устойчивых к метициллину штаммов Staphylococcus aureus, несущих гены лейкоцидина Пантон-Валентин в Нидерландах. Дж. Клин Микробиол. 2005;43:3341–3345. [Бесплатная статья PMC] [PubMed] [Google Scholar]22. Frazee BW, Lynn J, Charlebois ED, Lambert L, Lowery D, Perdreau-Remington F.
Увеличение заболеваемости метициллин-устойчивым золотистым стафилококком ST80, новым ST125 и SCCmecIV в юго-восточной части Норвегии в течение 12-летнего периода.Клин Микробиол Инфект. 2006; 12: 627–633. [PubMed] [Google Scholar] 19. Ларсен А.Р., Стеггер М., Бохер С., Сорум М., Монне Д.Л., Сков Р.Л. Возникновение и характеристика внебольничных метициллин-резистентных инфекций Staphyloccocus aureus в Дании, 1999–2006 гг. J Clin Microbiol. 2009; 47:73–78. [Бесплатная статья PMC] [PubMed] [Google Scholar]20. Робинсон Д.А., Кернс А.М., Холмс А. и др. Повторное появление раннего пандемического золотистого стафилококка в виде внебольничного устойчивого к метициллину клона. Ланцет.2005; 365:1256–1258. [PubMed] [Google Scholar] 21. Wannet WJ, Spalburg E, Heck ME, et al. Появление вирулентных устойчивых к метициллину штаммов Staphylococcus aureus, несущих гены лейкоцидина Пантон-Валентин в Нидерландах. Дж. Клин Микробиол. 2005;43:3341–3345. [Бесплатная статья PMC] [PubMed] [Google Scholar]22. Frazee BW, Lynn J, Charlebois ED, Lambert L, Lowery D, Perdreau-Remington F.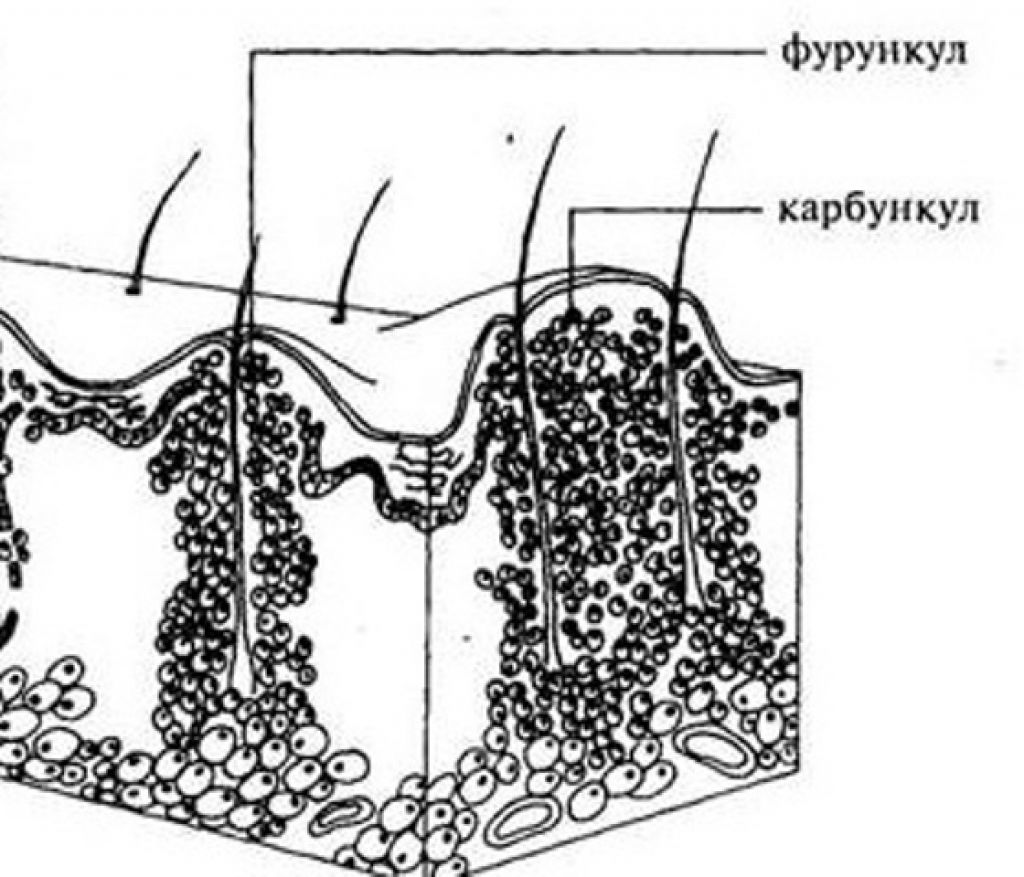 Высокая распространенность метициллин-резистентного золотистого стафилококка в отделениях неотложной помощи при инфекциях кожи и мягких тканей.Энн Эмерг Мед. 2005;45:311–320. [PubMed] [Google Scholar] 23. Аль-Тауфик Дж.А., Альдаабиль РА. Бактериально-некротическая пневмония, вызванная внебольничным MRSA, у пациента с изъязвлением мошонки. J заразить. 2005; 51: e241–e243. [PubMed] [Google Scholar] 24. Gillet Y, Etienne J, Lina G, Vandenesch F. Ассоциация некротизирующей пневмонии с лейкоцидин-продуцирующим Staphylococcus aureus Panton-Valentine, независимо от устойчивости к метициллину. Клин Инфекция Дис. 2008; 47: 985–986. [PubMed] [Google Scholar] 25. Лина Г., Пьемонт Ю., Годайл-Гамот Ф. и др.Участие лейкоцидин-продуцирующего Staphylococcus aureus Пантона-Валентайна в первичных кожных инфекциях и пневмонии. Клин Инфекция Дис. 1999; 29:1128–1132. [PubMed] [Google Scholar] 26. Миллер Л.Г., Пердро-Ремингтон Ф., Риг Г. и др. Некротизирующий фасциит, вызванный внебольничным метициллин-резистентным золотистым стафилококком в Лос-Анджелесе.
Высокая распространенность метициллин-резистентного золотистого стафилококка в отделениях неотложной помощи при инфекциях кожи и мягких тканей.Энн Эмерг Мед. 2005;45:311–320. [PubMed] [Google Scholar] 23. Аль-Тауфик Дж.А., Альдаабиль РА. Бактериально-некротическая пневмония, вызванная внебольничным MRSA, у пациента с изъязвлением мошонки. J заразить. 2005; 51: e241–e243. [PubMed] [Google Scholar] 24. Gillet Y, Etienne J, Lina G, Vandenesch F. Ассоциация некротизирующей пневмонии с лейкоцидин-продуцирующим Staphylococcus aureus Panton-Valentine, независимо от устойчивости к метициллину. Клин Инфекция Дис. 2008; 47: 985–986. [PubMed] [Google Scholar] 25. Лина Г., Пьемонт Ю., Годайл-Гамот Ф. и др.Участие лейкоцидин-продуцирующего Staphylococcus aureus Пантона-Валентайна в первичных кожных инфекциях и пневмонии. Клин Инфекция Дис. 1999; 29:1128–1132. [PubMed] [Google Scholar] 26. Миллер Л.Г., Пердро-Ремингтон Ф., Риг Г. и др. Некротизирующий фасциит, вызванный внебольничным метициллин-резистентным золотистым стафилококком в Лос-Анджелесе. N Engl J Med. 2005; 352:1445–1453. [PubMed] [Google Scholar] 27. Бахрейн М., Василиадес М., Вольф М., Юнус Ф. Пять случаев бактериального эндокардита после фурункулеза и продолжающаяся сага о внебольничных устойчивых к метициллину инфекциях золотистого стафилококка.Scand J Infect Dis. 2006; 38: 702–707. [PubMed] [Google Scholar] 28. Chang WN, Lu CH, Wu JJ и др. Менингит золотистого стафилококка у взрослых: клиническое сравнение инфекций, вызванных устойчивыми к метициллину и чувствительными к метициллину штаммами. Инфекционное заболевание. 2001; 29: 245–250. [PubMed] [Google Scholar] 29. Корра Т.В., Енох Д.А., Алию С.Х., Левер А.М. Бактериемия и последующий остеомиелит позвоночника: ретроспективный обзор 125 пациентов. QJM. 2011; 104: 201–207. [PubMed] [Google Scholar] 30. Косгроув С.Э., Сакулас Г., Перенцевич Э.Н., Швабер М.Дж., Карчмер А.В., Кармели Ю.Сравнение смертности, связанной с метициллин-резистентной и метициллин-чувствительной бактериемией Staphylococcus aureus: метаанализ. Клин Инфекция Дис.
N Engl J Med. 2005; 352:1445–1453. [PubMed] [Google Scholar] 27. Бахрейн М., Василиадес М., Вольф М., Юнус Ф. Пять случаев бактериального эндокардита после фурункулеза и продолжающаяся сага о внебольничных устойчивых к метициллину инфекциях золотистого стафилококка.Scand J Infect Dis. 2006; 38: 702–707. [PubMed] [Google Scholar] 28. Chang WN, Lu CH, Wu JJ и др. Менингит золотистого стафилококка у взрослых: клиническое сравнение инфекций, вызванных устойчивыми к метициллину и чувствительными к метициллину штаммами. Инфекционное заболевание. 2001; 29: 245–250. [PubMed] [Google Scholar] 29. Корра Т.В., Енох Д.А., Алию С.Х., Левер А.М. Бактериемия и последующий остеомиелит позвоночника: ретроспективный обзор 125 пациентов. QJM. 2011; 104: 201–207. [PubMed] [Google Scholar] 30. Косгроув С.Э., Сакулас Г., Перенцевич Э.Н., Швабер М.Дж., Карчмер А.В., Кармели Ю.Сравнение смертности, связанной с метициллин-резистентной и метициллин-чувствительной бактериемией Staphylococcus aureus: метаанализ. Клин Инфекция Дис. 2003; 36: 53–59. [PubMed] [Google Scholar] 31. Феррейра Дж.П., Абреу М.А., Родригес П., Карвелью Л., Коррейя Дж.А. Метициллинрезистентный золотистый стафилококк и абсцесс печени: ретроспективный анализ 117 пациентов. Акта Мед Порт. 2011; 24 (Приложение 2): 399–406. португальский. [PubMed] [Google Scholar] 32. Гельфанд М.С., Кливленд КО. Терапия ванкомицином и прогрессирование метициллинрезистентного золотистого стафилококка остеомиелита позвоночника.South Med J. 2004; 97: 593–597. [PubMed] [Google Scholar] 33. Хуан П.Ю., Чен С.Ф., Чанг В.Н. и др. Эпидуральный абсцесс позвоночника у взрослых, вызванный Staphylococcus aureus: клиническая характеристика и прогностические факторы. Клиника Нейрол Нейрохирург. 2012; 114: 572–576. [PubMed] [Google Scholar] 34. Нагараджу У., Бхат Г., Курувила М., Пай Г.С., Джаялакшми, Бабу Р.П. Метициллинрезистентный золотистый стафилококк при внебольничной пиодермии. Int J Дерматол. 2004;43:412–414. [PubMed] [Google Scholar] 35. Лю С., Байер А., Косгроув С.Е.
2003; 36: 53–59. [PubMed] [Google Scholar] 31. Феррейра Дж.П., Абреу М.А., Родригес П., Карвелью Л., Коррейя Дж.А. Метициллинрезистентный золотистый стафилококк и абсцесс печени: ретроспективный анализ 117 пациентов. Акта Мед Порт. 2011; 24 (Приложение 2): 399–406. португальский. [PubMed] [Google Scholar] 32. Гельфанд М.С., Кливленд КО. Терапия ванкомицином и прогрессирование метициллинрезистентного золотистого стафилококка остеомиелита позвоночника.South Med J. 2004; 97: 593–597. [PubMed] [Google Scholar] 33. Хуан П.Ю., Чен С.Ф., Чанг В.Н. и др. Эпидуральный абсцесс позвоночника у взрослых, вызванный Staphylococcus aureus: клиническая характеристика и прогностические факторы. Клиника Нейрол Нейрохирург. 2012; 114: 572–576. [PubMed] [Google Scholar] 34. Нагараджу У., Бхат Г., Курувила М., Пай Г.С., Джаялакшми, Бабу Р.П. Метициллинрезистентный золотистый стафилококк при внебольничной пиодермии. Int J Дерматол. 2004;43:412–414. [PubMed] [Google Scholar] 35. Лю С., Байер А., Косгроув С.Е. и др.Американское общество инфекционистов. Руководство по клинической практике Американского общества инфекционистов по лечению метициллин-резистентных инфекций Staphylococcus aureus у взрослых и детей. Клин Инфекция Дис. 2011;52:e18–e55. [PubMed] [Google Scholar] 36. Натвани Д., Морган М., Мастертон Р.Г. и др. Рабочая группа Британского общества антимикробной химиотерапии по внебольничным инфекциям, вызванным MRSA.J Антимикробная химиотерапия. 2008; 61: 976–994. [PubMed] [Google Scholar] 37. Лаубе С., Фаррелл AM. Бактериальные инфекции кожи у пожилых: диагностика и лечение. Наркотики Старение. 2002; 19: 331–342. [PubMed] [Google Scholar] 38. Турабелидзе Г., Лин М., Волков Б., Додсон Д., Гладбах С., Чжу Б.П. Личная гигиена и метициллин-резистентная инфекция Staphylococcus aureus. Эмердж Инфекция Дис. 2006; 12: 422–427. [Бесплатная статья PMC] [PubMed] [Google Scholar]39. Харбарт С., Дхаран С., Лиассин Н., Эрро П., Окенталер Р., Питт Д.Рандомизированное плацебо-контролируемое двойное слепое исследование по оценке эффективности мупироцина для эрадикации носительства метициллин-резистентного золотистого стафилококка.
и др.Американское общество инфекционистов. Руководство по клинической практике Американского общества инфекционистов по лечению метициллин-резистентных инфекций Staphylococcus aureus у взрослых и детей. Клин Инфекция Дис. 2011;52:e18–e55. [PubMed] [Google Scholar] 36. Натвани Д., Морган М., Мастертон Р.Г. и др. Рабочая группа Британского общества антимикробной химиотерапии по внебольничным инфекциям, вызванным MRSA.J Антимикробная химиотерапия. 2008; 61: 976–994. [PubMed] [Google Scholar] 37. Лаубе С., Фаррелл AM. Бактериальные инфекции кожи у пожилых: диагностика и лечение. Наркотики Старение. 2002; 19: 331–342. [PubMed] [Google Scholar] 38. Турабелидзе Г., Лин М., Волков Б., Додсон Д., Гладбах С., Чжу Б.П. Личная гигиена и метициллин-резистентная инфекция Staphylococcus aureus. Эмердж Инфекция Дис. 2006; 12: 422–427. [Бесплатная статья PMC] [PubMed] [Google Scholar]39. Харбарт С., Дхаран С., Лиассин Н., Эрро П., Окенталер Р., Питт Д.Рандомизированное плацебо-контролируемое двойное слепое исследование по оценке эффективности мупироцина для эрадикации носительства метициллин-резистентного золотистого стафилококка.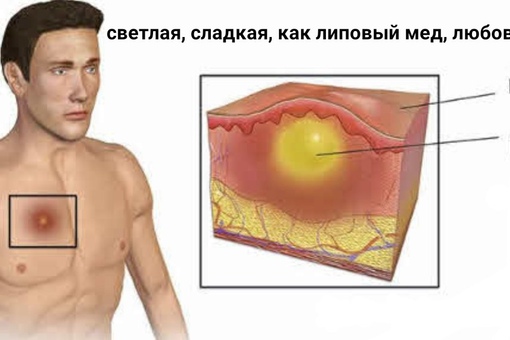 Противомикробные агенты Chemother. 1999;43:1412–1416. [Бесплатная статья PMC] [PubMed] [Google Scholar]40. Окано М., Ногучи С., Табата К., Мацумото Ю. Генцианвиолет для местного применения при кожных инфекциях и назальном носительстве MRSA. Int J Дерматол. 2000; 39: 942–944. [PubMed] [Google Scholar]41. Рингберг Х., Кэтрин П.А., Уолдер М., Хьюго Йоханссон П.Дж. Горло: важное место для колонизации MRSA.Scand J Infect Dis. 2006; 38: 888–893. [PubMed] [Google Scholar]42. Симор А.Е., Филлипс Э., МакГир А. и соавт. Рандомизированное контролируемое исследование хлоргексидина глюконата для промывания, интраназального мупироцина, рифампина и доксициклина в сравнении с отсутствием лечения для эрадикации метициллин-резистентной колонии Staphylococcus aureus. Клин Инфекция Дис. 2007; 44: 178–185. [PubMed] [Google Scholar]43. Атанаскова Н, Томецкий КЮ. Инновационное лечение рецидивирующего фурункулеза. Дерматол клин. 2010; 28: 479–487. [PubMed] [Google Scholar]
Противомикробные агенты Chemother. 1999;43:1412–1416. [Бесплатная статья PMC] [PubMed] [Google Scholar]40. Окано М., Ногучи С., Табата К., Мацумото Ю. Генцианвиолет для местного применения при кожных инфекциях и назальном носительстве MRSA. Int J Дерматол. 2000; 39: 942–944. [PubMed] [Google Scholar]41. Рингберг Х., Кэтрин П.А., Уолдер М., Хьюго Йоханссон П.Дж. Горло: важное место для колонизации MRSA.Scand J Infect Dis. 2006; 38: 888–893. [PubMed] [Google Scholar]42. Симор А.Е., Филлипс Э., МакГир А. и соавт. Рандомизированное контролируемое исследование хлоргексидина глюконата для промывания, интраназального мупироцина, рифампина и доксициклина в сравнении с отсутствием лечения для эрадикации метициллин-резистентной колонии Staphylococcus aureus. Клин Инфекция Дис. 2007; 44: 178–185. [PubMed] [Google Scholar]43. Атанаскова Н, Томецкий КЮ. Инновационное лечение рецидивирующего фурункулеза. Дерматол клин. 2010; 28: 479–487. [PubMed] [Google Scholar]Вспышка микобактериального фурункулеза, связанная с ножными ваннами в маникюрном салоне
Идентификация пациента
Чтобы определить масштабы вспышки, мы уведомили всех местных врачей первичного звена и дерматологов о потенциальной вспышке микобактериального заболевания. среди клиентов салона, и мы попросили их сообщить в местный отдел здравоохранения обо всех пациентах с кожными инфекциями нижних конечностей в течение предыдущих шести месяцев, которым был сделан педикюр в салоне.С этими людьми связались сотрудники местного или государственного департамента здравоохранения, и им был задан краткий стандартизированный вопросник. Собранные данные включали возраст, пол, клиническую информацию и соответствующие детали процедуры педикюра.
среди клиентов салона, и мы попросили их сообщить в местный отдел здравоохранения обо всех пациентах с кожными инфекциями нижних конечностей в течение предыдущих шести месяцев, которым был сделан педикюр в салоне.С этими людьми связались сотрудники местного или государственного департамента здравоохранения, и им был задан краткий стандартизированный вопросник. Собранные данные включали возраст, пол, клиническую информацию и соответствующие детали процедуры педикюра.
Мы определили пациента как любого человека, который делал педикюр в салоне в период с апреля по октябрь 2000 г. и у которого была инфекция кожи ниже колена, продолжающаяся не менее двух недель и имеющая хотя бы один из следующих признаков: отрицательный результат рутинной бактериальной культуры , отсутствие ответа на рутинную антибактериальную терапию и клиническое подозрение лечащего врача на микобактериальный фурункулез.
Исследование случай-контроль
Мы включили первых 48 пациентов в исследование случай-контроль для выявления потенциальных факторов риска инфекции. Поскольку для выявления возможных контрольных субъектов не было записей салонов или квитанций о продажах, мы попросили пациентов направить незатронутых знакомых, друзей или членов семьи, которые делали педикюр в салоне в предыдущие шесть месяцев, в качестве контрольных. Были включены все идентифицированные контрольные субъекты. Мы использовали подробную анкету для опроса пациентов и контрольной группы.Собранная информация включала пол, возраст, дату последнего педикюра и подробности последней процедуры педикюра (например, бритье ног перед педикюром и использование лосьона или масла во время массажа ног).
Поскольку для выявления возможных контрольных субъектов не было записей салонов или квитанций о продажах, мы попросили пациентов направить незатронутых знакомых, друзей или членов семьи, которые делали педикюр в салоне в предыдущие шесть месяцев, в качестве контрольных. Были включены все идентифицированные контрольные субъекты. Мы использовали подробную анкету для опроса пациентов и контрольной группы.Собранная информация включала пол, возраст, дату последнего педикюра и подробности последней процедуры педикюра (например, бритье ног перед педикюром и использование лосьона или масла во время массажа ног).
Для статистического анализа пациенты и контрольная группа подвергались несовместимым и согласованным сравнениям. Поскольку эти анализы дали схожие результаты, здесь представлены только несопоставленные результаты. Отношения шансов Мантеля-Хензеля, 95-процентные доверительные интервалы и точные значения P Фишера (с использованием двусторонних тестов) были рассчитаны с помощью программного обеспечения Epi Info 2000 (версия 1. 0,4).
0,4).
Исследование окружающей среды
Мы получили несколько образцов окружающей среды из салона на культуру микобактерий, включая любые вещества, которые контактировали с голенью посетителей, в частности, массажные масла, лосьоны, мыло-пузырь для джакузи, чистящее средство для ванны, масло для кутикулы. и отшелушивающий скраб. Используя ватные тампоны, мы культивировали за входным всасывающим экраном каждой из 10 гидромассажных ванночек для ног в салоне. Мы получили образцы водопроводной воды из раковины салона через четыре и восемь недель после закрытия салона 6 октября 2000 года.
Лабораторные методы
Врачам было предложено получить образцы панч-биопсии из подозрительных поражений для рутинных бактериальных и микобактериальных культур. Мы попросили, чтобы все положительные микобактериальные культуры были отправлены в Калифорнийскую лабораторию микробных заболеваний для идентификации и подтверждения вида.
Образцы биопсии, переданные в местные лаборатории общественного здравоохранения, были обеззаражены и обработаны N -ацетил-L-цистеином (NALC) гидроксидом натрия.Все образцы культур из окружающей среды обрабатывали аналогичным образом. 10 Эти гидролизаты инокулировали на скошенные чашки Lowenstein-Jensen, чашки Middlebrook 7h20 и бульонную среду MB/BacT (Organon Teknika, Durham, NC).
Пробы воды были сконцентрированы и обеззаражены хлоридом цетилпиридиума, как описано ранее, 11 , и инокулированы на скосы Левенштейна-Йенсена. Лосьоны, масла и другие косметические образцы готовили для обработки путем смешивания 10 мл образца с 10 мл стерильного Tween 80.Эту смесь взбалтывали для получения суспензии и смешивали с 80 мл триптиказо-соевого бульона при 44°С. Десять миллилитров этого подготовленного образца затем дезинфицировали гидроксидом натрия NALC, концентрировали центрифугированием и инокулировали на культуральную среду Lowenstein-Jensen и Middlebrook 7h20. Оставшиеся 90 мл образца фильтровали через мембранный фильтр с размером пор 0,45 мкм и помещали фильтр в 50 мл бульона Миддлбрука 7Н9 (с добавлением антибиотика MB/BacT).
Оставшиеся 90 мл образца фильтровали через мембранный фильтр с размером пор 0,45 мкм и помещали фильтр в 50 мл бульона Миддлбрука 7Н9 (с добавлением антибиотика MB/BacT).
Все инокулированные среды и бульоны инкубировали при 35°C.Бульонные культуры с ростом высевали на Миддлбрук 7:20. Из появившихся на среде колоний готовили мазки и окрашивали по Цилю-Нильсену. 12 Кислотоустойчивые колонии пересевают в среду Левенштейна-Йенсена и подвергают высокоэффективной жидкостной хроматографии. 13 Эти изоляты были идентифицированы до видового уровня с использованием высокоэффективной жидкостной хроматографии и биохимических методов. 14
Молекулярное сравнение
Selected M.fortuitum , изоляты от пациентов и из окружающей среды, были отправлены в Отделение туберкулеза/микобактериологии Центров по контролю и профилактике заболеваний для молекулярного субтипирования с помощью гель-электрофореза в пульсирующем поле и мультилокусного электрофореза ферментов. Гель-электрофорез больших рестрикционных фрагментов геномной ДНК в пульсирующем поле проводили с рестрикционным ферментом ( Xba I) в соответствии с методами, описанными в другом месте. 15 Гели были интерпретированы с использованием ранее описанных критериев. 16 Для анализа методом мультилокусного электрофореза ферментов сравнивали подвижность 10 ферментов из каждого изолята на крахмальных гелях с использованием ранее описанных методов. 17 Оба метода молекулярного субтипирования использовали Эталонный штамм M. fortuitum , Американская коллекция типовых культур 23031.
Гель-электрофорез больших рестрикционных фрагментов геномной ДНК в пульсирующем поле проводили с рестрикционным ферментом ( Xba I) в соответствии с методами, описанными в другом месте. 15 Гели были интерпретированы с использованием ранее описанных критериев. 16 Для анализа методом мультилокусного электрофореза ферментов сравнивали подвижность 10 ферментов из каждого изолята на крахмальных гелях с использованием ранее описанных методов. 17 Оба метода молекулярного субтипирования использовали Эталонный штамм M. fortuitum , Американская коллекция типовых культур 23031.
МОЖНО ЛИ ЛЕЧИТЬ РЕЦИДИВНЫЙ ФУРУНКУЛЕЗ БЕЗ ИСПОЛЬЗОВАНИЯ АНТИБИОТИКОВ?| Аннотация
МОЖНО ЛИ ЛЕЧИТЬ РЕЦИДИВНЫЙ ФУРУНКУЛЕЗ БЕЗ ПРИМЕНЕНИЯ АНТИБИОТИКОВ?
Совместное мероприятие в рамках Международного конгресса по дерматологии и трихологии и 2-го
-го ВСЕМИРНОГО НЕФРОЛОГИЧЕСКОГО И ТЕРАПЕВТИЧЕСКОГО КОНГРЕССА20 — 21 сентября 2018 г.
 | Рим, Италия
| Рим, ИталияХуан Вэй Лин
Клиника медицинской акупунктуры и лечения боли, США
Рефераты по научным направлениям : Arch Gen Intern Med
ДОИ: 10.4066/2591-7951-C5-014
Абстрактный:
Введение: Фурункулез — это глубокая инфекция волосяного фолликула, приводящая к
образование абсцесса со скоплением гноя и некротических тканей. Фурункулы
появляются в виде красных, опухших и болезненных узелков на покрытых волосами участках тела,
и наиболее распространенным возбудителем инфекции является золотистый стафилококк, но другие
бактерии также могут быть причиной. Лечение рецидивирующего фурункулеза
проблематична и может разочаровать. Простой разрез и дренирование могут
достаточно при солитарных поражениях, но может потребоваться системная антибактериальная терапия.S. aureus обладает способностью развивать устойчивость к различным антибиотикам.
Традиционная китайская медицина (ТКМ) считает, что фурункулез в основном вызывается
нашествием сырости и жары. Лечение в ТКМ направлено на
рассеивают тепло и очищают организм.
Цель: Целью данного исследования является демонстрация того, что Рекуррентный
Фурункулез можно лечить без применения антибиотиков.
Методы: Через сообщение о двух клинических случаях, оба мужчины, страдающие
при рецидивирующем фурункулезе при применении
антибиотикотерапия.Благодаря более ранним теориям медицины, таким как ТКМ, методы
для энергетического баланса Инь, Ян, Ци и Крови использовались в союзе с Верхним Ухом
Кровопускание до снятия внутреннего жара, а также диетические консультации.
Результаты: В обоих случаях было получено значительное улучшение при диетическом питании.
консультирование по традиционной китайской медицине и аурикулярной
сеансы иглоукалывания, связанные с кровопусканием верхушки уха, чтобы очистить
внутреннее тепло.
Заключение: Сообщая об этих двух клинических случаях, мы можем заключить, что
Рецидивирующий фурункулез можно лечить без применения антибиотиков.Для этого
цели, мы должны прибегнуть к более ранним теориям медицины, таким как ТКМ, для лечения корня
проблема, а не только симптом.
Лечение в ТКМ направлено на
рассеивают тепло и очищают организм.
Цель: Целью данного исследования является демонстрация того, что Рекуррентный
Фурункулез можно лечить без применения антибиотиков.
Методы: Через сообщение о двух клинических случаях, оба мужчины, страдающие
при рецидивирующем фурункулезе при применении
антибиотикотерапия.Благодаря более ранним теориям медицины, таким как ТКМ, методы
для энергетического баланса Инь, Ян, Ци и Крови использовались в союзе с Верхним Ухом
Кровопускание до снятия внутреннего жара, а также диетические консультации.
Результаты: В обоих случаях было получено значительное улучшение при диетическом питании.
консультирование по традиционной китайской медицине и аурикулярной
сеансы иглоукалывания, связанные с кровопусканием верхушки уха, чтобы очистить
внутреннее тепло.
Заключение: Сообщая об этих двух клинических случаях, мы можем заключить, что
Рецидивирующий фурункулез можно лечить без применения антибиотиков.Для этого
цели, мы должны прибегнуть к более ранним теориям медицины, таким как ТКМ, для лечения корня
проблема, а не только симптом.
Биография:
Хуан Вей Линг имеет высшее медицинское образование в Бразилии, специалист по инфекционным и паразитарным заболеваниям, врач общей практики и терапевт по парентеральному и энтеральному медицинскому питанию. Когда-то она возглавляла Службу больничного инфекционного контроля в больнице общего профиля города Франка, она отвечала за контроль всех назначенных противомикробных препаратов и получила награду за лучший доклад, представленный на Бразильском конгрессе по больничному инфекционному контролю в 1998 году.С 1997 года она представляет свою работу по всему миру, касающуюся лечения различных заболеваний с использованием методов, основанных на нескольких медицинских традициях по всему миру.
Электронная почта: [email protected]
PDF HTMLФурункулез после груминга – современная ветеринарная практика
Стратегии управления, токсикологияШарлотта МинсDVM, MLIS, DABVT, DABT
Шарлотта Минс, DVM, MLIS, DABVT, DABT, директор отдела токсикологии в ASPCA Центр (АЦПК). Она получила DVM и степень бакалавра в Университете штата Оклахома, а также степень магистра в области библиотеки и информатики в Университете Оклахомы. До прихода в ASPCA APCC доктор Минс работал в ветеринарной клинике и в качестве клинического медицинского библиотекаря.
Она получила DVM и степень бакалавра в Университете штата Оклахома, а также степень магистра в области библиотеки и информатики в Университете Оклахомы. До прихода в ASPCA APCC доктор Минс работал в ветеринарной клинике и в качестве клинического медицинского библиотекаря.
ВРЕМЯ ВАННЫ. Когда собаку бреют, купают и/или расчесывают по шерсти, волосяные фолликулы обнажаются, что повышает вероятность их заражения условно-патогенными бактериями. Кредит Фотографии: Shutterstock.ком/135пикселей.
Добро пожаловать в раздел «Практическая токсикология», созданный в сотрудничестве между Today’s Veterinary Practice и Центром контроля отравлений животных ASPCA (APCC) ( aspcapro.org/poison ). В этой колонке представлена практическая клиническая информация о диагностике и лечении домашних животных, подвергшихся воздействию потенциально вредных веществ.
APCC:
- Предоставляет круглосуточные рекомендации по диагностике и лечению специально обученными ветеринарными токсикологами
- Защищает и улучшает жизнь животных посредством токсикологического обучения, консультационных услуг и анализа данных о случаях заболевания
- Разработка и поддержка AnTox, системы базы данных по токсикологии животных, которая определяет и характеризует токсическое воздействие веществ на животных
- Тесно сотрудничает с человеческими токсикологическими центрами для предоставления информации об отравлениях животных
- Предлагает обширные консультации по ветеринарной токсикологии организациям в промышленности, правительстве и сельском хозяйстве.

При лечении пациента, которому требуется неотложная помощь в связи с отравлением, позвоните в APCC по телефону 888-426-4435 .
Ниже приведен вымышленный сценарий, но вы могли сталкиваться с чем-то подобным.
Идеальное начало недели, яркое солнечное утро понедельника, то есть до тех пор, пока миссис Джонс не ворвется в клинику.
«Ты продал мне яд!» — говорит миссис Джонс. «Посмотрите, что
этот шампунь сделал с моим бедным Бадди! У него дырки в спине!»
Действительно, Бадди выглядит несчастным.По всей спине виднеются сочащиеся язвы. Миссис Джонс поворачивается к клиенту позади нее, который держит бутылку того же шампуня, который миссис Джонс купила на прошлой неделе. «Не покупай его, — умоляет она. «Не позволяйте вашей собаке отравиться».
Повернувшись к администратору, миссис Джонс шипит: «Я хочу, чтобы Бадди дали противоядие прямо сейчас, и я хочу, чтобы этот яд был снят с полок всех ветеринарных клиник в стране».
После того, как вы втолкнули клиента и пациента в кабинет для осмотра, вы быстро звоните производителю.Представитель клиента уверяет вас, что продукт безопасен для использования в соответствии с указаниями на этикетке, и она не может понять, почему у собаки есть язвы. Точно не от шампуня!
Ветеринарная медсестра Салли расскажет вам о жизненно важных показателях Бадди. У Бадди температура 104,5°F, остальные жизненные показатели в норме. Салли замечает гнойнички Бадди, а также глубокие гнойные выделения на его спине. Вокруг пустул появляется болезненная припухлость, Бадди вялый, не проявляет своего обычного виляния хвостом.Глубоко вздохнув, вы входите в кабинет.
Получая дальнейшую историю, вы спрашиваете миссис Джонс, в какой день она купала Бадди и как был замешан шампунь (концентрат). Вы также спрашиваете, какие приспособления для ухода она использовала, чтобы расчесывать Бадди. Вы уверяете миссис Джонс, что Бадди не был отравлен, но вам нужна дополнительная история воздействия, чтобы подтвердить ваши подозрения.
Миссис Джонс сообщает, что собиралась искупать Бадди в четверг, в день, когда купила шампунь.Она смешала шампунь в соответствии с указаниями на этикетке и налила разбавленный шампунь в бутылку, которой всегда пользуется. Миссис Джонс признает, что там остались остатки прошлого года, но говорит, что смыла их перед тем, как добавить свежеразбавленный шампунь. Однако, прежде чем она успела принять ванну, подруга обратилась за помощью в неожиданном кризисе, и купание Бадди было отложено до субботы. Миссис Джонс использовала пуходерку, чтобы ослабить и смахнуть отмершую шерсть. Затем она провела пальцами по волосам на его спине, потому что Бадди всегда нравился массаж.Она хорошо ополоснула его и вытерла полотенцем, прежде чем отпустить во внутренний дворик, чтобы он высох на солнце. Он был прикован к патио, чтобы не кататься по саду сразу после купания.
Тщательно подбирая слова, чтобы успокоить миссис Джонс, вы объясняете, что у Бадди, скорее всего, фурункулез после стрижки.
КЛИНИЧЕСКАЯ ПРОЯВЛЕНИЕ
Принимая во внимание количество собак, которых ежегодно чистят как профессионалы, так и владельцы, фурункулез после груминга встречается нечасто.Однако клиническая картина уникальна, драматична и может быть тяжелой (хотя она редко опасна для жизни). Владельцы могут отметить время появления повреждений до ухода за шерстью и предположить, что домашнее животное было «отравлено» шампунем, купанием или средством от блох, или могут обвинить в этом состояние некомпетентность грумера.
Фурункулез после груминга – это глубокий бактериальный фолликулит. Вокруг волосяных фолликулов обычно присутствует сильное болезненное воспаление. Видны пустулы, буллы и свищевые ходы, а также геморрагические корки.Целлюлит не является чем-то необычным. Пациенты обычно проявляются как лихорадочные (с температурой не менее 104 ° F), вялые и аноректические. Лимфаденопатия может быть отмечена при физическом осмотре. Хронические поражения приводят к гиперпигментации, лихенификации и рубцеванию.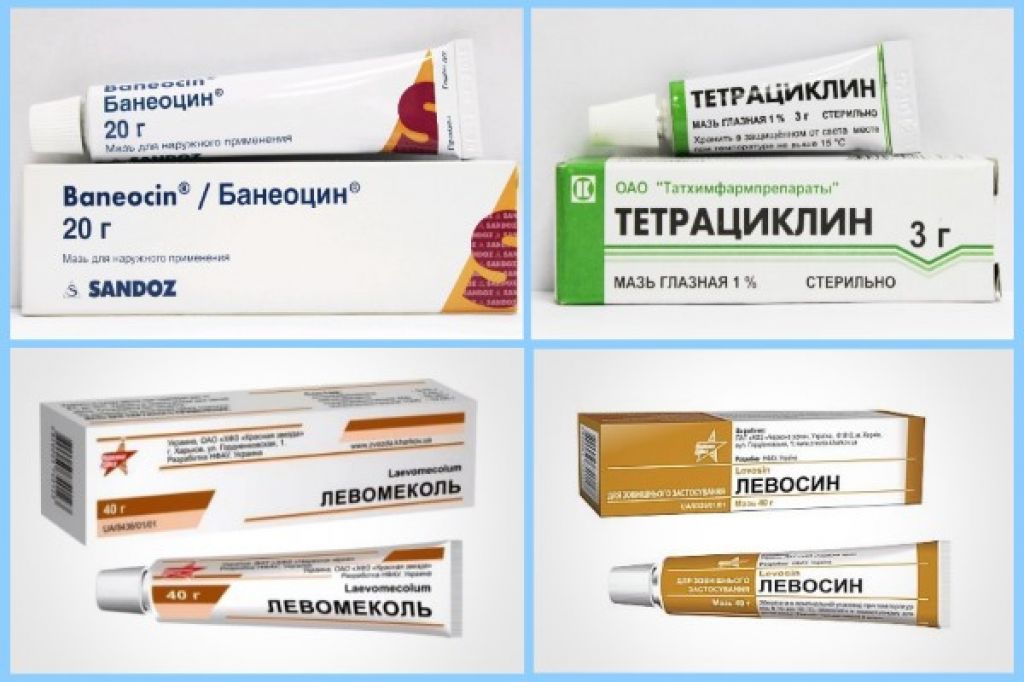 1,2
1,2
Клинические признаки обычно развиваются через 24–48 часов после купания, раздевания рук или травматического расчесывания. Фурункулез после груминга обычно поражает среднюю линию спины и туловище. Типичная картина поражений на спине и спине отражает применение шампуней и более энергичное растирание кожи, уже раздраженной расчесыванием и полосканием.Помимо поражений кожи, присутствуют признаки системной инфекции. Большинство собак болезненны при поступлении, особенно в области спины, шеи или хвоста.
Клинические признаки обычно развиваются через 24–48 часов после купания, раздевания рук или травматического расчесывания.
Некоторые собаки будут представлены из-за признаков системного заболевания до того, как разовьются поражения кожи. В отчете о случае немецкий дог имел спинной фурункулез с сепсисом, системным воспалительным синдромом и диссеминированной внутрисосудистой коагулопатией.Полирезистентный штамм Pseudomonas aeruginosa был выделен из кожи. Собака не ответила на терапию и в конечном итоге была усыплена. 1-3
Собака не ответила на терапию и в конечном итоге была усыплена. 1-3
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Существует ряд различных типов глубоких пиодермий. Пораженные участки тела различаются в зависимости от причины пиодермии. Пиотравматический фурункулез поражает голову и шею. У некоторых пород, таких как немецкие овчарки, может развиться идиопатический фурункулез (идиопатическая пиодермия немецкой овчарки).Пиодермия обычно начинается на боках и бедрах и распространяется по общей схеме. Другие состояния, которые следует исключить, включают демодекоз, гиперадренокортицизм, комедональные и актинические заболевания. Системное грибковое заболевание, нокардиоз или кожные микобактерии также могут вызывать подобные поражения. 1,2
РАСПРОСТРАНЕННЫЕ И РАСПРОСТРАНЕННЫЕ ПРИЧИНЫ
Неудивительно, что P. aeruginosa является наиболее часто культивируемым микроорганизмом в случаях фурункулеза после груминга.Эта грамотрицательная палочковидная бактерия часто ассоциируется с наружным отитом. Pseudomonas иногда встречается в сочетании с видами Staphylococcus , а также другими грамотрицательными бактериями. Serratia marcescens , анаэробная факультативная грамотрицательная бактерия, также была выделена из зараженных собак и шампуней. Другие условно-патогенные бактерии могут играть роль в развитии этого состояния.
Pseudomonas иногда встречается в сочетании с видами Staphylococcus , а также другими грамотрицательными бактериями. Serratia marcescens , анаэробная факультативная грамотрицательная бактерия, также была выделена из зараженных собак и шампуней. Другие условно-патогенные бактерии могут играть роль в развитии этого состояния.
Замешаны не только средства по уходу.У собаки, шерсть которой была подстрижена, а кожа очищена во время подготовки к хирургическому вмешательству, развился фурункулез, вызванный S. marcescens . Хирургический скраб с хлоргексидином был загрязнен. Описаны случаи развития фурункулеза после купания в прудах и озерах и даже после того, как собака использовала подводную беговую дорожку. Фурункулез может возникнуть после купания в домашних условиях, у профессиональных грумеров, в ветеринарных клиниках. 2,4,5
ДИАГНОСТИКА
Предположительный диагноз основывается на анамнезе и клинических признаках (, КОРОБКА 1 ). Бактериальная культура рекомендуется из-за большого разнообразия организмов и восприимчивости, как аэробных, так и анаэробных. Образцы очагов пиодермии можно взять для посева следующим образом:
Бактериальная культура рекомендуется из-за большого разнообразия организмов и восприимчивости, как аэробных, так и анаэробных. Образцы очагов пиодермии можно взять для посева следующим образом:
- Выберите поражения, которые не повреждены (т. е. не изъязвлены или не разорваны).
- Проколоть пустулу иглой, а затем взять тампон.
- Аспирируйте и перенесите на тампон.
Результаты биопсии и гистопатологии обычно включают целлюлит, фолликулит, фурункулез, воспалительное воспаление клеток кожи и нейтрофильное воспаление стенки фолликула.Волосяные фолликулы обычно облитерированы нейтрофилами, эозинофилами, макрофагами и плазматическими клетками. В зависимости от имеющихся клинических признаков следует также начать диагностические тесты для исключения других причин, таких как кожные проявления системных грибковых заболеваний.
ВСТАВКА 1 Вопросы, которые следует задать при подозрении на фурункулез после груминга
- Собака недавно плавала? Какая была реальная дата?
- Собаку недавно стригли? Какая была реальная дата?
- Где ухаживали за собакой (дома, мойка самообслуживания, коммерческий грумер, благотворительная мойка собак)?
- Проводилась ли какая-либо другая процедура по уходу за телом во время купания (например,г.
 , снятие пальто)?
, снятие пальто)? - Какие продукты были использованы на собаке (торговая марка, срок годности, регистрационный номер Агентства по охране окружающей среды)?
- Продукт был смешан в соответствии с указаниями на этикетке?
- Был ли продукт смешан ранее?
- Тщательно ли смыли шампунь и кондиционер с собаки?
- Купались ли и другие домашние животные, и есть ли у них симптомы?
УПРАВЛЕНИЕ
Большинство случаев хорошо реагируют на терапию.Следует начать эмпирическую терапию фторхинолонами или цефалоспоринами. Антибиотики можно менять в соответствии с результатами посева и чувствительности. Некоторым собакам может потребоваться обезболивающее; соответствующие нестероидные противовоспалительные препараты обычно эффективны для облегчения боли. С успехом применялись постепенно уменьшающиеся дозы преднизолона. При необходимости следует оказывать симптоматическую и поддерживающую терапию, включая местные противомикробные препараты. Клиенты также могут предпринять шаги, чтобы избежать фурункулеза после груминга (, КОРОБКА 2, ). 1,2
Клиенты также могут предпринять шаги, чтобы избежать фурункулеза после груминга (, КОРОБКА 2, ). 1,2
ВСТАВКА 2. Советы по предотвращению фурункулеза после груминга
- Разбавляйте и смешивайте шампуни и ополаскиватели в день их использования.
- Не храните остатки шампуней и ополаскивателей.
- Отложите купание на 2 недели после зачистки или расчесывания булавками.
- Приносите шампуни и средства по уходу за собой в мойки самообслуживания для собак.
- Стерилизуйте насадки и ванны общего пользования перед купанием собаки в собачьей мойке самообслуживания.
Для профессиональных средств ухода:
- Ежедневно стерилизуйте все пробирки, насадки и оборудование.
- Стерилизуйте щетки и расчески (особенно расчески для зачистки).
- Ведите учет используемых марок, сроков годности и дат смешивания шампуней.
- Выбросьте остатки продуктов.
ПОСЛЕДУЮЩИЕ ДЕЙСТВИЯ ПРИЯТЕЛЯ
Бадди подстригли спину и отправили культуру и чувствительность. Была проведена биопсия ткани, и патологоанатом сообщил, что у Бадди пиогранулематозный фурункулез, скорее всего, в результате бактериальной инфекции. Для лечения инфекции был использован 2-недельный курс энрофлоксацина, 10 мг/кг перорально каждые 24 часа, и посев и чувствительность подтвердили чувствительность к энрофлоксацину.Поскольку Бадди первоначально демонстрировал признаки дискомфорта и боли, ему вводили карпрофен в дозе 2,2 мг/кг перорально каждые 12 часов в течение 5 дней.
Была проведена биопсия ткани, и патологоанатом сообщил, что у Бадди пиогранулематозный фурункулез, скорее всего, в результате бактериальной инфекции. Для лечения инфекции был использован 2-недельный курс энрофлоксацина, 10 мг/кг перорально каждые 24 часа, и посев и чувствительность подтвердили чувствительность к энрофлоксацину.Поскольку Бадди первоначально демонстрировал признаки дискомфорта и боли, ему вводили карпрофен в дозе 2,2 мг/кг перорально каждые 12 часов в течение 5 дней.
Бадди выздоровел без происшествий, а миссис Джонс снова стала довольной клиенткой, хотя она по-прежнему считает приемную своим форумом, на котором рассказывает другим клиентам о своих исследованиях Google.
Список литературы
- Гортель К. Распознать пиодермию: сложнее, чем может показаться. Vet Clin North Am Small Anim Pract 2013;43(1):1-18.
- Каин Ч.Л., Молдин Э.А. Клинические и гистопатологические особенности дорсального фурункулеза у собак после погружения в воду или воздействия средств для ухода: 22 случая (2005-2013 гг.
 ). JAVMA 2015;246(5):522-529.
). JAVMA 2015;246(5):522-529. - Pipe-Martin HN, Peterson TA, Langohr IM, et al. Сепсис и полиорганная дисфункция, связанные с постгруминговым фурункулезом у собаки. Vet Dermatol 2016;27(3):198-e49.
- Гросс TL, Кроу Д.В. Фурункулез после груминга у двух собак, вызванный Serratia marcescens и Pseudomonas aeruginosa [Аннотация].В: Материалы 21-го ежегодного Североамериканского дерматологического форума. 2006; 176.
- Tham HL, Jacob ME, Bizikova P. Молекулярное подтверждение шампуня как предполагаемого источника Pseudomonas aeruginosa, вызванного фурункулезом после стрижки у собаки. Vet Dermatol 2016;27(4):320-e80.
Анальный фурункулез — перианальные свищи
Что такое анальный фурункулез?
Анальный фурункулез — это хроническое прогрессирующее воспалительное заболевание собак, которое приводит к изъязвлению и воспалению в области, окружающей задний проход.
Какие животные пострадали?
Анальный фурункулез чаще всего встречается у немецких овчарок среднего или пожилого возраста, хотя могут быть затронуты и другие породы.
Каковы клинические признаки?
- Боль, особенно при дефекации
- Зловонный запах из промежности (область между анусом и гениталиями)
- Матирование меха промежности с выделениями
- Красная и воспаленная кожа в области анального кольца
- Изъязвление, потенциально обширное
- Дренирование пазух промежности
Почему возникает анальный фурункулез?
На протяжении многих лет было предложено несколько теорий относительно причин(ы) анального фурункулеза.К ним относятся наличие хвоста с широким основанием и повышенное количество потовых желез в области анального канала.
Тем не менее, недавние исследования обнаружили ряд сходств между анальным фурункулезом у собак и заболеванием, называемым болезнью Крона у людей. Анализ показал, что поражения анального фурункулеза развиваются из-за отсутствия некоторых защитных механизмов иммунной системы, которые обычно защищают кишечник и кожу промежности от бактерий, обычно присутствующих в этой области.Затем отдельная часть иммунной системы подвергается воздействию большего количества бактерий, чем обычно, и становится чрезмерно активированной. Эта чрезмерная активация определенных компонентов иммунной системы приводит к выраженному воспалению и изъязвлению в данной области.
Как диагностируется анальный фурункулез?
Анальный фурункулез обычно диагностируется при клиническом обследовании. Обследование может потребовать седации или общей анестезии, так как это может быть немного неудобно. Это также позволяет тщательно состригать волосы, окружающие поражения, а также очищать область и документировать степень и распределение поражений.Эта первоначальная оценка имеет неоценимое значение для наблюдения за прогрессом во время последующего лечения.
Какие существуют варианты лечения анального фурункулеза?
Лечение первой линии этого заболевания включает медикаментозную терапию. В большинстве случаев это значительно уменьшит очаги поражения и может полностью их очистить. Если поражения уменьшаются, но остаются, можно обсудить возможность хирургического удаления оставшихся изъязвленных участков. У части пациентов, у которых поражения исчезают после медикаментозного лечения или хирургического вмешательства, могут возникнуть рецидивы (см. раздел «Прогноз» ниже).
Лекарственная терапия Стабилизация состояния может включать:
- Циклоспорин А (например, Atopica; Novartis) – этот препарат снижает активность клеток иммунной системы, особенно тех, которые участвуют в ухудшении состояния
- Циклоспорин А в сочетании с кетоконазолом. Комбинация двух препаратов вместе может снизить необходимую дозу циклоспорина. Не все пациенты переносят эту комбинацию препаратов
- Азатиоприн с преднизолоном (стероидом) – эти препараты также подавляют аномальный усиленный иммунный ответ, но их действие немного менее специфично, чем протоколы препаратов на основе циклоспорина
- Другие лекарственные протоколы, снижающие активность иммунной системы, также могут быть эффективны
Мониторинг:
После начала медикаментозной терапии необходимы регулярные проверки для оценки переносимости препарата пациентом, а также для наблюдения за течением болезни.Это, вероятно, связано с:
- Регулярные визиты к ветеринару
- Осмотр кожи промежности — для этого может потребоваться седация или общая анестезия, хотя собаки, проходящие лечение, часто чувствуют себя гораздо более комфортно, чем когда они были впервые представлены
- Образцы крови — некоторые протоколы лекарств требуют периодического контроля уровня клеток крови, а также функции печени и почек
- Медикаментозная терапия может длиться от 4 до 24 недель, но большинство пациентов реагируют в течение 12 недель.Затем терапию можно прекратить и возобновить в будущем, если проблема повторится .
Хирургия:
В некоторых случаях медикаментозное лечение не дает удовлетворительного результата. В таких случаях обычно рассматривается хирургическое вмешательство для удаления оставшихся поражений после того, как они были максимально уменьшены с помощью медикаментозной терапии. Операция обычно включает удаление активных поражений и части рубцовой ткани, а также анальных желез с одной или обеих сторон. Иногда необходимо провести операцию поэтапно, выполнив операцию на второй стороне после того, как первая успела зажить.Хирургическое удаление стойких поражений может дать шанс на излечение тем случаям, которые не удалось контролировать медикаментозной терапией.
Каков прогноз при этом заболевании?
Лечение:
- По крайней мере, в 95% случаев после медикаментозной терапии наступит значительное улучшение, при этом размер поражений уменьшится от 60 до 100%
- До 85% пациентов достигают полной ремиссии (поражения исчезают) благодаря медикаментозной терапии
- Приблизительно в 40% случаев при достижении ремиссии может наблюдаться рецидив заболевания.Если возникает рецидив, это обычно происходит в течение 6–8 месяцев после прекращения лечения .
- Те случаи, которые страдают рецидивами, часто реагируют на дополнительные курсы медикаментозной терапии
- Приблизительно в 4% случаев медикаментозная терапия не приводит к значительному улучшению
Хирургическое лечение:
- Хирургия, как правило, предназначена для тех случаев, когда поражения продолжают страдать, несмотря на медикаментозное лечение, или для пациентов с частыми рецидивами
- Хирургическое вмешательство проводится, когда поражения становятся достаточно маленькими, чтобы избежать необходимости в реконструктивных методах закрытия кожи (пластическая хирургия)
Показатели успеха после операции варьируются, но недавние исследования показывают, что при правильном лечении 90% собак излечиваются.Для достижения этих показателей успеха требуется тщательное ведение пациентов, и это обычно включает период уменьшения поражения с помощью лекарств до операции.
Какие побочные эффекты/риски связаны с лечением?
Медицинское лечение:
Когда они возникают, большинство побочных эффектов относительно незначительны и обычно временны. Побочные эффекты могут включать:
- Легкая потеря веса
- Повышенная линька
- Желудочно-кишечные расстройства (рвота/диарея) – обычно преходящие
- Боль в костях, которая может привести к временной слабой хромоте
- Печеночная токсичность (это будет контролироваться во время лечения с помощью анализов крови, если это необходимо)
- Почечная токсичность (это будет контролироваться во время лечения с помощью анализов крови, если это необходимо)
Хирургическое лечение:
Тщательное ведение пациентов, выбор случаев, подходящих для операции, и отличная хирургическая техника позволяют хирургам минимизировать риск осложнений до 10% или менее.К сожалению, риски операции никогда не могут быть полностью устранены, и к ним относятся:
- Инфекция (это не чистое место для операции)
- Раневые осложнения — в небольшом числе случаев возникают осложнения при заживлении ран
- Повторение, т. е. проблема возвращается
- Недержание кала — т. е. собака не может контролировать, когда и куда она или она ходит в туалет — в большинстве случаев, когда это происходит, это временная неудача
- Стриктура (сужение рубцовой ткани) анального кольца, которая может повлиять на способность пострадавшего к дефекации
Если у вас есть какие-либо вопросы, пожалуйста, не стесняйтесь обращаться к нам.
Оформление направления для вашего питомца
Если вы хотите направить своего питомца к одному из наших специалистов, посетите нашу страницу «Организация направления ».
© Copyright North Downs Specialist Referrals
Фурункулез после груминга — Больница дружбы животных
Фурункулез после груминга
Что такое постгруминговый фурункулез?
Фурункулез после груминга — это глубокая кожная инфекция, которая возникает довольно быстро, обычно на спине собак (куда обычно помещают средства для груминга).Инфекция часто возникает из-за микроорганизма, особенно Pseudomonas aeruginosa , который связан с водной средой. Из-за этой связи большинство пораженных собак в анамнезе ухаживали, чистили или вытирали полотенцем за два дня до появления симптомов (от 1 до 7 дней). У людей подобный тип инфекции был отмечен после использования горячих ванн. Точный источник бактерий не всегда ясен, поскольку культуры из бутылок с шампунем редко бывают положительными.
Каковы симптомы?
Чаще поражаются собаки крупных пород с густой жесткой или короткой шерстью.Поражения кожи на шее, спине и хвосте часто болезненны. У собак с густым мехом (например, у немецких овчарок, лабрадоров-ретриверов, золотистых ретриверов, вельш-корги) красные, покрытые коркой, сочащиеся поражения могут быть скрыты шерстью, поэтому иногда для лучшей визуализации требуется бритье. Большинство пациентов чувствуют системное недомогание с вялостью, лихорадкой, а иногда и желудочно-кишечными симптомами. Эти системные признаки развиваются из-за токсинов, выделяемых бактериями в коже.
Как это диагностируется?
Диагноз может быть затруднен, если у пациента только лихорадка неизвестного происхождения.Лабораторные работы могут быть выполнены при наличии системных признаков. История недавнего купания и расположение болезненных поражений могут быть полезными.
Окончательный диагноз обычно требует сочетания биопсии для гистопатологии и посева. Гистопатология включает лабораторную обработку и интерпретацию патологоанатомом под микроскопом. Если Pseudomonas или аналогичные бактерии выращиваются в культуре, то будет информация о том, какой антибиотик может быть подходящим; важно иметь эту информацию, поскольку Pseudomonas часто может быть устойчива ко многим типам антибиотиков.Эти результаты часто могут занять несколько дней.
Как это лечится?
Поскольку для подтверждения диагноза может потребоваться несколько дней, а пациент, как правило, остро болен, антибиотики обычно назначают до получения результатов на основании клинического подозрения. Обычно выбираемый антибиотик, фторхинолон, не является одним из препаратов первой линии, используемых при других типах кожных инфекций, но он может быть очень эффективным при Pseudomonas . Состояние многих пациентов может улучшиться в течение 24-48 часов после введения первых нескольких доз антибиотика, но важно продолжать лечение до тех пор, пока не будет назначено иное (обычно 4-6 недель, учитывая глубокую инфекцию).Этот класс антибиотиков может быть относительно дорогим.
Другие поддерживающие меры могут быть начаты в зависимости от симптомов, таких как внутривенные жидкости, обезболивающие и желудочно-кишечные препараты.
Можно ли предотвратить это в будущем?
Поскольку точный источник бактерий еще не установлен, не все случаи можно предотвратить. Тем не менее, некоторые изменения в привычках ухода, которые можно рассмотреть, включают:
- Не используйте разбавленные шампуни.Принесите свои собственные шампуни грумеру, если вы не уверены.
- Подумайте о бутылочках противомикробного шампуня меньшего размера, которые будут использованы относительно быстро до истечения срока годности.
- Не выполняйте энергичную чистку щеткой или стрижение шерсти ни отдельно, ни в сочетании с купанием.
Если вы подозреваете, что у вашей собаки может развиться фурункулез после стрижки, обратитесь к ветеринару.
Дружба специалистов-дерматологов под руководством доктора Дарси Кундер и доктораФиона Ли — единственная сертифицированная группа ветеринарных дерматологов в округе. Специалисты по дерматологии Friendship, специально обученные для лечения широкого спектра заболеваний кожи, волос и ногтей, приходят на прием с понедельника по пятницу.
Доктор Дарси КундерDr. Фиона Ли
*Изображение предоставлено курортом для домашних животных Провинстауна.
Бактериальные инфекции кожи и мягких тканей: систематический подход к диагностике и лечению | 2004-06-14 | AHC Media: Издательство о непрерывном медицинском образовании | Relias Media
Бактериальные инфекции кожи и мягких тканей: систематический подход к диагностике и лечениеЧасть I: Целлюлит, фурункулез и инфекции дистальных отделов пальцев
Авторы: Рамин Р.Самади, доктор медицинских наук, FACEP, FACP , главный врач, Tarrant Врачи неотложной помощи, Пенсильвания, Форт-Уэрт, Техас; Медицинский директор, Тринити Медицинский центр XpressMed, Форт-Уэрт, Техас; и ассистент клинического профессора, Юго-западная медицинская школа Техасского университета, Даллас; Грегори А. Вольтуро, доктор медицинских наук, FACEP , заместитель председателя и доцент кафедры медицины неотложных состояний, Медицинская школа Массачусетского университета, Вустер.
Рецензенты: Ларри Б.Меллик, MD, MS, FAAP, FACEP , заместитель председателя по Академическое развитие и исследования, отделение неотложной медицины, Медицинский колледж Джорджии, Огаста; и Сандра М. Шнайдер, MD , Профессор и заведующий кафедрой неотложной медицины Университета Рочестерская школа медицины, Рочестер, Нью-Йорк.
В этой серии из двух частей обсуждаются бактериальные инфекции кожи и мягких тканей (ИКМТ). В части 1 будут обсуждаться бактериальные инфекции кожи, которые довольно часто встречаются в общей медицинской практике и преимущественно носят доброкачественный характер.При правильной диагностике и лечении этих состояний не следует ожидать серьезных осложнений или долгосрочных последствий. Часть 2 будет посвящена бактериальным заболеваниям ИКМТ, которые являются менее доброкачественными и более сложными, и/или встречаются реже и даже при надлежащем лечении могут иметь серьезные осложнения и последствия. – Редактор
Введение
Бактериальные инфекции кожи и подлежащих мягких тканей охватывают широкий спектр клинических проявлений и являются частыми причинами обращения в отделение неотложной помощи (ED) или в кабинет первичной медико-санитарной помощи.Они варьируются от простых пиодермий, характеризующихся локальной индурацией, припухлостью, эритемой, повышением температуры и болью или болезненностью, которые легко лечатся местным уходом и пероральными антибиотиками, до более тяжелых, угрожающих жизни, некротизирующих инфекций, которые сопровождаются системными симптомами, такими как лихорадка. , озноб и, иногда, гемодинамическая нестабильность, требуют госпитализации и хирургического вмешательства. SSTI иногда могут распространяться через кровеносную и лимфатическую систему, особенно у пациентов с ослабленным иммунитетом.Хотя многие из этих инфекций можно лечить в амбулаторных условиях, в умеренных или тяжелых случаях может потребоваться госпитализация и парентеральное лечение антибиотиками. В 1995 г. было подсчитано, что более 330 000 пациентов нуждались в госпитализации по поводу ИКМТ, и многие другие получали лечение в амбулаторных условиях. 1
Кожа
Здоровый нормальный роговой слой кожи является естественным барьером для проникновения бактерий. Точный механизм этого резистентного барьера до конца не ясен, однако многие факторы, непосредственно связанные с кожей, играют важную роль в обеспечении этой первой линии защиты.Эти факторы включают ороговевший слой, естественную кислотность кожи (pH: 5,5) и относительную сухость, нормальную микрофлору кожи, постоянное шелушение и шелушение кожи, наличие антибактериальных веществ и внутриклеточных липидов. 2 Любое нарушение любого из этих факторов может предрасполагать кожу к различным инфекциям. Поврежденная кожа восприимчива к бактериальной колонизации, пролиферации и инвазии. Это явление возникает даже при незначительном разрыве рогового слоя.Как только этот слой нарушен, быстрое проникновение бактерий приведет к кожным эхтиматозным поражениям или более глубокому целлюлиту. В более обширной ране накопление сыворотки способствует росту патогенных бактерий и быстрой замене резидентной флоры. Кроме того, общее снижение клеточной или гуморальной иммунной системы человека также делает кожу восприимчивой к инфекции.
Инфекции кожи и мягких тканей
Бактериология.Бактериология SSTI значительно различается в зависимости от глубины и уровня инфекции (эпидермальная, кожная, мягкая ткань) и фактической инфицированной ткани (кожа или мягкие ткани или кожные отростки).
Грамположительные бактерии вызывают большинство ИКМТ. Однако грамотрицательные микроорганизмы (прежде всего Pseudomonas aeruginosa ) иногда являются возбудителями, особенно в паху, ушах, язвах стопы и мацерированных межпространственных инфекциях. Анаэробные микроорганизмы могут играть значительную роль в глубоких мягких тканях и некротизирующих инфекциях.
Staphylococcus aureus и бета-гемолитический стрептококк группы А (GAS) являются основными возбудителями первичных и вторичных ИКМТ в амбулаторных условиях. 3 S. aureus обычно встречается в окружающей среде и на коже; однако нормальная бактериальная флора выступает в качестве первой линии защиты. В то время как S. aureus часто проникает в кожу через волосяные фолликулы, стрептококки проникают в кожу через разрывы в роговом слое.
Метициллин-резистентный Staphylococcus aureus (MRSA) стал важным и распространенным патогеном среди госпитализированных пациентов с 1960-х годов. 4 По оценкам Национальной системы внутрибольничного эпиднадзора Центров по контролю за заболеваниями, заболеваемость MRSA, вызывающим внутрибольничные инфекции, у пациентов отделений интенсивной терапии приближается к 50%. 5 Последние данные эпиднадзора показывают, что почти 30% S. aureus , выделенных от госпитализированных пациентов с ИКМТ, являются метициллин- стойкий. 6 Установленные факторы риска инфекции MRSA включают: длительную госпитализацию или хирургическое вмешательство, лечение в отделении интенсивной терапии, длительную противомикробную терапию, пребывание в учреждении длительного ухода, диализ, близость к больному в больнице, который инфицирован или колонизация MRSA и внутривенное употребление наркотиков. 7 В последнее время случаи заражения MRSA были зарегистрированы как в сельских, так и в городских районах, а также у пациентов без традиционных факторов риска. Многие случаи внебольничного MRSA (CAMRSA) были зарегистрированы у детей и молодых людей, которые обычно не имеют сопутствующих факторов риска, связанных со здоровьем.В то время как некоторые из этих штаммов могут возникнуть в больнице, другие кажутся новыми и не связанными с известными больничными штаммами. 8 Колонизация MRSA может сохраняться от нескольких месяцев до нескольких лет, и у большинства пациентов симптомы остаются бессимптомными. Таким образом, заражение MRSA, независимо от того, происходит ли оно в больнице или по месту жительства, часто остается незамеченным, пока не разовьется клиническая инфекция. 9 В одном исследовании 84% инфекций CAMRSA поражали кожу и мягкие ткани (особенно абсцессы и флегмоны), при этом инвазивные инфекции возникали редко и обычно были вторичными по отношению к первичной ИКМТ. 10,11 Пациенты с кожными инфекциями CAMRSA с большей вероятностью получали рецепт на противомикробный препарат за 180 дней до заражения, чем группа пациентов с метициллин-чувствительными S. aureus кожными инфекциями. 11
CDC сообщил о нескольких кластерах SSTI CAMRSA с участием участников спортивных соревнований в различных условиях, включая спортивные команды старших классов и колледжей, и даже у участников минимально контактных видов спорта, таких как фехтование.Физический контакт, повреждение кожи и совместное использование оборудования, одежды и других личных вещей, которые не стирались между использованиями, были определены как возможные факторы риска заражения. Совместное использование бальзамов и лубрикантов также может привести к распространению инфекции. Поощрение соблюдения правил гигиены среди игроков и внедрение системы, обеспечивающей надлежащее лечение ран, включая покрытие поражений кожи перед игрой и регулярную очистку общего оборудования, могут помочь в борьбе с распространением инфекции. 12 Врачи должны знать о возможности заражения CAMRSA у спортсменов при обследовании пациентов и принятии решений о лечении.Рецидива инфекции потенциально можно избежать, если проводить посев более регулярно, если у спортсменов есть инфицированные раны. Инфекции CAMRSA также были зарегистрированы как в мужских, так и в женских исправительных учреждениях, а также среди мужчин, имеющих половые контакты с мужчинами. 10
Большинство изолятов CAMRSA чувствительны к антибиотикам, отличным от бета-лактамов, тогда как большинство нозокомиальных изолятов устойчивы к антибиотикам, отличным от бета-лактамов. 4 Появление CAMRSA у здоровых молодых людей имеет большое значение для лечения ИКМТ, поскольку большинство ИКМТ изначально лечат бета-лактамными антибиотиками.Неадекватная эмпирическая антимикробная терапия может привести к прогрессированию инфекции CAMRSA, что приведет к более серьезным инфекциям и клиническим осложнениям. Получение культур инфицированных участков настоятельно рекомендуется при подозрении на стафилококковую инфекцию. Оптимальное лечение заболевания CAMRSA должно основываться на чувствительности инфекционных организмов к противомикробным препаратам, если таковые имеются. Чтобы предотвратить клинические осложнения, поставщики медицинских услуг должны рассмотреть возможность модификации эмпирических схем антибиотикотерапии в районах, где распространены инфекции CAMRSA.Большинство этих изолятов все еще чувствительны к нескольким классам противомикробных препаратов (включая триметоприм-сульфаметоксазол, тетрациклины и клиндамицин), однако многие изоляты CAMRSA начинают демонстрировать устойчивость к фторхинолонам. 10 Лечение инфекций CAMRSA не должно требовать рутинного использования ванкомицина. 4
Были серьезные дебаты относительно преимуществ, сроков и методов, используемых для культивирования SSTI. Посев кожи в случаях целлюлита редко дает возбудитель; тем не менее, получение образца для посева из других ран для окрашивания по Граму и посева часто полезно, особенно если распространенность MRSA в сообществе высока.При принятии решения о получении образцов для посева и определения чувствительности следует учитывать местные модели устойчивости к антибиотикам; чем ниже распространенность устойчивых пятен, тем меньше потребность в культуре.
При определенных клинических или эпидемиологических обстоятельствах ряд других инфекционных патогенов также может вызывать инфекции. (см. Таблицу 1)
Таблица 1. Факторы риска для конкретных патогенов Вызывает SSTI
Диагностика, управление и классификация. Бактериальную ИКМТ необходимо дифференцировать от широкого спектра небактериальных или неинфекционных заболеваний и расстройств кожи и мягких тканей. Эти заболевания могут включать, но не ограничиваться ими, локальные и системные аллергические реакции, вирусные экзантематозные высыпания, кожные проявления системных заболеваний, укусы насекомых и морских животных и отравления, паразитарные инвазии и лекарственные высыпания.
Успешная диагностика ИКМТ зависит от внешнего вида поражения; хронология процесса; возраст пациента; история болезни и целостность иммунной системы; признаки системного проявления инфекции; История травмы или операции; необычное путешествие; Мероприятия; и укус(ы) насекомых, животных или человека.
Оптимальное лечение ИКМТ начинается с физического осмотра и получения полного медицинского и социального анамнеза пациента. Однако SSTI могут создавать значительные диагностические и терапевтические проблемы. Эти инфекции могут поражать самые разные ткани и вызываются различными микроорганизмами. Клинические проявления широко варьируют, и факторы хозяина, которые могут способствовать развитию этих инфекций, могут быть неочевидными. Культивирование возбудителя часто затруднено и занимает несколько дней; следовательно, начальные схемы лечения обычно являются эмпирическими и нацелены на наиболее распространенные микроорганизмы.
Классификация. В целях классификации бактериальные инфекции кожи подразделяют на инфекции придатков кожи и инфекции кожи.
Инфекции кожи Приложения
Волосяные фолликулы и их поддерживающие и окружающие структуры часто представляют собой инфицированные кожные отростки. S. aureus — наиболее распространенный возбудитель. Эти инфекции можно разделить на следующие типы.
Фолликулит. Фолликулит — воспаление волосяного фолликула. Обычно это происходит на участках кожи, покрытых грубыми короткими волосами. Непроходимость прилегающей сальной железы является основной причиной инфекции. Трение является распространенным предрасполагающим фактором. Применение масел на минеральной основе является еще одним предрасполагающим фактором. Большинство случаев фолликулита вызывается S. aureus . 13
Фолликулит проявляется участками эритематозных папул или пустул размером 1-5 мм у основания волосяного фолликула.Обычно это не нежно; иногда он может быть зудящим или болезненным. Пустулы имеют грязно-желтый или серый цвет. Манипуляции с фолликулитом могут привести к транзиторной бактериемии. Грамотрицательный фолликулит, вызванный такими микроорганизмами, как Klebsiella или Proteus , может возникать у пациентов, длительно получающих антибиотикотерапию.
Фолликулит в гидромассажной ванне или спа-бассейне вызывается Pseudomonas aerugenosa . Организм размножается в теплой и влажной среде, особенно если вода имеет высокий рН (= 7/8) или плохо хлорирована.Он также может расти на отшелушивающих косметических средствах (люфа или синтетические губки). Поражаются даже нормальные хозяева с неповрежденной кожей. Возникающий в результате фолликулит возникает преимущественно на ограниченных участках кожи, закрытых купальным костюмом и/или погруженных в воду. Фолликулит обычно проявляется в течение 6-120 часов после воздействия. Папулезные поражения быстро превращаются в пустулы или везикулы и могут сопровождаться зудом. Поражения также могут возникать в слуховом проходе. У больных может наблюдаться субфебрильная лихорадка, головная боль, головокружение, недомогание и боль в горле.Большинство случаев являются легкими и самоограничивающимися. 13-16
Лечение. Изолированный фолликулит. Достаточной терапией должно быть использование теплых компрессов и бережная очистка пораженных участков с помощью местного перекиси бензола или антибактериального мыла. Также следует рассмотреть возможность использования местных антибиотиков, таких как мупироцин, эритромицин или клиндамицин, которые могут ускорить выздоровление. Применение системной антибактериальной терапии не требуется. При правильном подходе поражения обычно проходят без остаточных рубцов.
Обширный или рефрактерный фолликулит. К вышеуказанным методам лечения следует добавить системную антистафилококковую антибактериальную терапию. Цефалоспорины первого поколения (цефалексин 500 мг перорально 2 раза в день x 10 дней) или азитромицин (500 мг, 1-й день и 250 мг 2-5 дней, перорально 1 раз в день) являются антибиотиками первой линии. Альтернативные антибиотики включают моксифлоксацин, ампициллин-клавуланат, диклоксациллин, эритромицин или миноциклин. В рефрактерных случаях необходимо учитывать и исключать наличие MRSA.
Горячий фолликулит. У большинства здоровых пациентов поражения исчезают спонтанно, и рубцевание наблюдается редко. Если лечение необходимо, оно должно включать местный 0,1% полимиксин B. У взрослых с тяжелыми или рефрактерными случаями в качестве препарата выбора следует рассматривать пероральный ципрофлоксацин (500 мг перорально 2 раза в день x 7-10 дней). У детей с тяжелой инфекцией следует использовать полусинтетический пенициллин против синегнойной палочки.
Фурункулез (фурункул). Фурункулез возникает из-за распространения фолликулита на окружающие подкожные ткани.Наличие одного эпизода является надежным предиктором будущих подобных событий. Рецидивирующий фурункулез представляет собой сложную проблему у пациентов, страдающих сахарным диабетом, атопическим дерматитом, иммунодефицитом (врожденным или приобретенным), алкоголизмом, ожирением или недоеданием, принимающих кортикостероиды или цитостатики. Эти пациенты могут быть колонизированы S. aureus в носу или на коже.
Фурункулез проявляется эритематозным, глубоко расположенным, болезненным узелком, прилегающим к волосяному фолликулу.Он может быстро расти и становиться флуктуирующим. Поражение может самопроизвольно прорваться в язву. Иногда он осложняется бактериемией и возможным гематогенным вторичным обсеменением клапанов сердца, длинных костей и позвоночника, суставов, мозговых оболочек и внутренних органов (особенно почек).
Сообщалось о вспышках стойкого фурункулеза на нижних конечностях у посетителей маникюрных салонов. Возбудитель был идентифицирован как Mycobacterium fortuitum . Обычно существует более одного поражения, связанного с факторами риска, такими как использование джакузи для ног и бритье ног бритвой перед педикюром.
Некоторые состояния могут быть ошибочно приняты за фурункулез. Другие поражения и заболевания, такие как гнойный гидраденит, инфекции простого герпеса, укусы огненных муравьев, керионы и контагиозный моллюск, должны рассматриваться как альтернативный диагноз и исключаться. Получение истории путешествий также очень важно. У пациента, недавно посетившего Мексику, Центральную или Южную Америку, необходимо исключить диагноз личинки овода ( Dermatobia hominis ). 17
Лечение. Простой фурункулез. В большинстве случаев лечение заключается в применении местного тепла. Разрез и дренирование являются методом выбора и обычно требуются. В большинстве случаев системная антибактериальная терапия не требуется.
Фурункулез с окружающим целлюлитом или системными признаками. Разрез и дренирование являются методом выбора. Обычно требуется применение системных антибиотиков, таких как цефалоспорины первого поколения (цефалексин 500 мг перорально два раза в день x 10 дней) или азитромицин (500 мг, 1-й день и 250 мг, 2-5 дней, перорально 4 раза в день).Другими приемлемыми антибиотиками являются диклоксациллин, клиндамицин или эритромицин.
Рецидивирующий фурункулез. В этой популяции пациентов следует оценить колонизацию носа или кожи S. aureus и, в случае положительного результата, провести лечение. Терапевтические схемы включают местное применение мупироциновой мази или крема каждые шесть часов в течение семи дней. Кроме того, необходимо исключить сахарный диабет. Добавление системных пероральных антибиотиков, таких как клиндамицин (150 мг перорально 1 раз в сутки в течение 3 месяцев) (наилучшие результаты), рифампин (600 мг внутрь 4 раза в сутки 7-10 дней) или клоксациллин (500 мг каждые 6 часов 7-10 дней) , также следует учитывать. 18,19
Карбункул. Карбункул возникает в результате слияния нескольких фурункулов и дальнейшего латерального распространения инфекционного процесса в окружающие мягкие ткани. Обычно это вторично по отношению к манипуляциям или игнорированию начального фурункулеза. Это приведет к разрушению стенок нормальной фиброзной ткани и образованию туннельных, связанных между собой ходов пазух и абсцессов. 13
Карбункул проявляется как большое, эритематозное, глубоко сидящее и очень болезненное поражение.Обычно присутствуют системные признаки, такие как лихорадка, озноб, недомогание и лимфаденопатия. Его осложнения могут включать флегмону, септицемию, тромбофлебит и вторичный бактериальный посев.
Лечение. Основной терапевтический подход заключается в вскрытии и дренировании абсцессов. Также следует назначать пероральные или парентеральные системные антистафилококковые антибиотики. Выбор антибактериальной терапии такой же, как и при фурункулезе. Тщательное исследование очага поражения тупым предметом (т.е., кровоостанавливающее средство) может быть необходимо для вскрытия любого скрытого абсцесса.
Кожные инфекции
Контагиозное импетиго. Импетиго — поверхностная вялотекущая инфекция кожи. 20 Это наиболее распространенная кожная инфекция у детей. Возбудители инфекции включают бета-гемолитический стрептококк группы А (GAS) и S. aureus . Коинфекция обеими бактериями также распространена. Импетиго легко передается от человека к человеку. Из-за пристрастия к теплой и влажной среде пиковым сезоном для возникновения этого заболевания являются конец лета и начало осени.
Импетиго вначале проявляется в виде рассеянных, дискретных, мелких папул. Эти поражения трансформируются в пустулы и везикулы. В результате разрыва этих пустул или везикул для импетиго образуются характерные золотисто-желтые налипшие корочки размером 1,0-3,0 см. Эти поражения имеют эритематозно-воспалительную основу. Поражения могут сопровождаться зудом и возникать преимущественно на лице, вблизи рта и носа. Поражения также могут возникать в месте незначительной травмы. Сателлитные поражения встречаются довольно часто.Возможна регионарная лимфаденопатия. Редкие осложнения включают гломерулонефрит.
Буллезное импетиго является вариантом этого заболевания. Представляет собой большие дряблые буллы, заполненные желтой жидкостью. Вслед за разрывом булл появляются поражения ошпаренного характера. Окружающая кожа имеет поверхностный эрозивный рисунок. Возбудитель Phage II S. aureus продуцирует внеклеточный отшелушивающий экзотоксин. 21
Лечение. В легких случаях можно безопасно использовать кремы и мази с антибиотиками для местного применения, такие как мупироцин или бацитрацин (3 раза в день).
В рефрактерных или более тяжелых и широко распространенных случаях следует назначать системные пероральные антибиотики, такие как амоксициллин-клавуланат или цефалоспорины для S. aureus . Цефаспорины нового поколения (например, цефдинир) устойчивы к бета-лактамазам и, возможно, являются лучшим терапевтическим выбором. Альтернативные агенты включают диклоксациллин или эритромицин.
Эктима (язвенное импетиго). Эктима — язвенная инфекция кожи, чаще всего вызываемая бета-гемолитическим стрептококком группы А или S.золотистый . Он может поражать пациентов всех возрастов и обычно наблюдается в условиях тесноты. Это связано с плохой гигиеной, жарой, влажностью и плохим питанием. Иногда Pseudomonas aeruginosa также могут быть возбудителями. Поражения кожи, вызванные P. aeruginosa , обычно являются метастатическим обсеменением септицемией и называются гангеренозной эктимой.
Эктима проявляется в виде поверхностных, выдавленных, язвенных поражений, связанных с приросшими некротическими корками и приподнятыми воспалительными краями.Иногда он может проявляться в виде везикул или пустул. Поражения могут быть болезненными или зудящими. В основном поражаются нижние конечности. Повреждения часто возникают в месте незначительной травмы. Повреждения медленно заживают и часто приводят к рубцеванию.
Лечение. Должны быть выполнены санация некротической ткани, разрез и дренирование флюктуирующих пузырьков и пустул. Также необходимо назначать системные пероральные антистафилококковые антибиотики. Выбор антибиотиков такой же, как и при лечении контагиозного импетиго.
Эритразма. Эритразма представляет собой хроническую бактериальную инфекцию интертригинозных областей пальцев стопы, паха, субмаммарной, ягодичной и подмышечной впадин. Преимущественно поражает взрослых с избыточным весом. Сахарный диабет является предрасполагающим фактором. Возбудителем является Corynebacterium minutissimum .
Эритразма проявляется в виде эритематозных макулярных поражений, покрытых мелкими чешуйками на фоне с четкими границами. Повреждения могут быть рассеянными или сливающимися пятнами.Это может быть неправильно диагностировано как Tinea cruris.
Лечение. Крем Эконазол, обладающий как противогрибковым, так и антибактериальным действием, можно использовать местно. Местные антибиотики не эффективны. В обширных случаях можно использовать системные пероральные антибиотики, такие как макролиды (например, эритромицин 250 мг каждые 6 часов в течение 14 дней).
Целлюлит. Целлюлит — острая глубокая инфекция кожи с вовлечением дермы и подкожной клетчатки. Бактерии обычно попадают в эпидермис через трещины на коже или после незначительных травм или ожогов; однако входной портал может быть неочевидным.Факторы риска включают сахарный диабет, гематологические злокачественные новообразования, внутривенное злоупотребление наркотиками, хроническую лимфедему и иммунодефицит.
Бактериология и эпидемиология. Целлюлит, вызванный S. aureus , распространяется центростремительно из локализованного источника инфекции, такого как фурункулез. Напротив, целлюлит, вызванный Streptococcus pyogenes , представляет собой более быстро распространяющийся, диффузный процесс и обычно связан с лихорадкой и лимфангитом. (см. Таблицу 2.)
Таблица 2. Бактериология и эпидемиология флегмоны
Рецидивирующий стрептококковый целлюлит нижних конечностей может быть вызван стрептококками групп A, C или G в сочетании с хроническим венозным застоем, подкожной венэктомией по поводу операции шунтирования сердца (CABG) или хронической лимфедемой, вторичной по отношению к диссекции лимфатических узлов, слоновости или болезни Милроя. . Рецидивирующий S. aureus целлюлит чаще встречается у лиц с эозинофилией и повышенным уровнем IgE в сыворотке (синдром Джоба) и среди назальных носителей бактерий.
Стрептококк группы В (СГБ) является возбудителем целлюлита у новорожденных.
Целлюлит, вызванный Streptococcus agalactiae , часто наблюдается у пациентов с сахарным диабетом или заболеваниями периферических сосудов.
Haemophilus influenzae является возбудителем периорбитального целлюлита, целлюлита головы и шеи у детей, страдающих синуситом, средним отитом или эпиглоттитом. Большинство пациентов моложе 3 лет.
Pseudomonas aeruginosa целлюлит часто следует за проникающими ранениями, т. е. синдромом потной теннисной обуви. Бактерии внедряются в глубокие ткани, наступая на ноготь. У пациентов с нейтропенией инфекции P. aeruginosa также могут проявляться в виде гангренозной эктимы. Эти поражения обычно возникают на конечностях и быстро становятся некротическими и язвенными.
Aeromonas hydrophilia вызывает очень агрессивный целлюлит в тканях, окружающих рваные раны, полученные в пресноводных озерах, реках и ручьях.
Erysipelothrix rhusiopathiae целлюлит встречается преимущественно у специалистов по обработке костей и рыбаков.
Инфекции Pasturella multocida преобладают при укусах кошек и собак. Инфекции Eikenella corrodens часто являются вторичными по отношению к укусам человека. (Обе эти темы будут рассмотрены более подробно).
Vibrio vulnificus целлюлит возникает преимущественно на конечностях после воздействия морской воды.
Mycobacterium marinum может вызывать флегмону у пациентов, которые контактируют с аквариумами или получают травмы в плавательном бассейне.
Презентация. Могут быстро развиться системные признаки, лихорадка, озноб, анорексия или недомогание. Высокая лихорадка обычно связана со стрептококковой инфекцией. Поражения представлены в виде отечных, эритематозных, горячих бляшек различной величины с выраженной болезненностью. Границы обычно неровные и приподнятые, но четко очерченные. Поражения могут переходить в везикулы, буллы, эрозии, абсцессы, кровоизлияния и некроз. Среди других бактерий H. influenzae и пневмококковый целлюлит могут вызывать синевато-фиолетовое изменение цвета пораженной кожи.
Осложнения целлюлита могут возникать либо путем местного распространения (остеомиелит или артрит), метастатического (артрит, инфекционный эндокардит и менингит) или системного (сепсис).
Диагностика. Диагноз в первую очередь ставится клинически. Выделение этиологического возбудителя часто затруднено. В большинстве случаев возбудителя можно заподозрить на основании эпидемиологических данных. Если нет дренажа или открытой раны, даже при аспирации переднего края или пункционной биопсии культура положительна менее чем в 25% случаев.Тем не менее, у тяжелобольных или пациентов с ослабленным иммунитетом необходимо получить посев. 22
Лечение. Неосложненный целлюлит. Следует назначать системные пероральные антистафилококковые антибиотики. У взрослых приемлемые антибиотики первого ряда могут включать цефалоспорины первого или более поздних поколений, амоксициллин-кальвуланат, клиндамицин, современные фторхинолоны, эритромицин и диклоксациллин. Принимая во внимание легкость и частоту введения и, как следствие, более высокий уровень соблюдения пациентом терапии, азитромицин (500 мг в день 1 и 250 мг в день 2-5 перорально 4 раза в день) или моксифлоксацин (400 мг внутрь 4 раза в день x 7 дней) можно считать лучшим терапевтическим средством. агенты.Точно так же у детей препаратами выбора являются азитромицин, амоксициллин-клавуланат, цефалоспорины первого и второго поколения, клиндамицин и диклоксациллин.
Обширный, сложный или рефрактерный целлюлит. Следует применять системные парентеральные антистафилококковые антибиотики. В рефрактерных случаях следует исключить инфекцию MRSA.
Целлюлит, связанный с сахарным диабетом или пролежнями. Необходимо начать системные парентеральные антибиотики широкого спектра действия для защиты от грамположительных, грамотрицательных и анаэробных бактерий.Антибиотики выбора включают фторхинолоны (ципрофлоксацин 500 мг перорально два раза в день в течение 14 дней), цефалоспорины нового поколения, ампициллин-сульбактам, тикарциллин-клавуланат или аминогликозиды плюс клиндамицин.
Патоген-специфическая антибиотикотерапия . Синегнойная палочка . Препараты выбора включают противосинтетические цефалоспорины третьего поколения (цефтазидим, цефоперазон или цефотаксим), полусинтетические пенициллины против синегнойной палочки (тикарциллин, мез-лоциллин или пипрациллин) или фторхинолоны.При флегмоне, связанной с проникающими ранениями, затрагивающими глубокие ткани, кости или суставы, антибиотикотерапия должна сопровождаться хирургическим осмотром и дренированием.
Пастерелла мультоцида. Эти бактерии устойчивы к диклоксациллину и нафициллину, но чувствительны к другим бета-лактамным антибиотикам. Другие варианты включают хинолоны, тетрациклин и эритромицин.
Эйкенелла Корроденс. Препаратами выбора являются ампициллин-клавуланат, ампициллин-сульбактам или цефокситин.Хинолоны являются приемлемой альтернативой.
Аэромонас Гидрофилия . Эти бактерии устойчивы к ампициллину. Препараты выбора включают аминогликозиды, современные фторхинолоны, хлорамфеникол, триметоприм-сульфаметоксазол или цефалоспорины нового поколения.
Erysipelothrix Rhusiopathiae . Эти бактерии остаются чувствительными к пенициллину, эритромицину, клиндамицину, тетрациклину и цефалоспоринам. Устойчив к сульфаниламидам и хлорамфениколу.
Микобактерии Маринум. Хотя комплексных исследований не проводилось, препараты выбора могут включать рифампицин плюс этамбутол, тетрациклин или триметоприм-сульфаметоксазол.
Целлюлит определенных областей
Рожа. Рожистое воспаление — это поверхностная кожная инфекция, связанная с поражением лимфатических сосудов. Это чаще всего вызывается Streptococcus pyogenes . 23 В некоторых случаях другие патогены, такие как стрептококки не группы А (B, C или G), H.influenza , S. aureus, и Streptococcus pneumoniae (редко) также может быть виновником. 24 Чаще встречается у детей и пожилых людей. К предрасполагающим факторам относятся сахарный диабет, венозный застой, алкоголизм, хроническая лимфатическая обструкция и лимфедема. Это довольно часто встречается у пациентов с радикальной мастэктомией и послеоперационной лучевой терапией грудной клетки. Треть случаев имеет рецидивирующий характер. Пациенты с венозным или лимфатическим застоем более склонны к рецидивам.Повторные инфекции также могут вызвать нарушение лимфооттока. У новорожденных инфекция может возникать в культе пуповины и быстро распространяться по брюшной полости.
Презентация . Рожистое воспаление проявляется быстро растущими, сильно эритематозными, отечными, твердыми, чувствительными и болезненными бляшками. Границы четко определены, центральной поляны нет. Размер бляшки вариабелен. Общими местами поражения являются лицо (рядом с носом или ушами) и нижние конечности.Инфекции нижних конечностей в настоящее время встречаются чаще, чем инфекции лица. Лихорадка, озноб, потливость, анорексия, рвота и другие системные признаки довольно распространены. Обычно присутствуют регионарные лимфаденопатии. Вялые буллы могут появиться на второй или третий день заболевания. Поражения могут быстро прогрессировать до лимфангита, флегмоны, абсцесса или фасциита. 25 Менее острые случаи могут возникать в местах застойных язв нижних конечностей.
Диагностика . В большинстве случаев диагноз ставится на основании клинической картины.Культуры редко бывают полезными.
Лечение. Лечение парентеральным системным антибиотиком необходимо начинать немедленно. Через 4-5 дней антибактериальную терапию можно перевести на пероральную форму. Лечение выбора — бензилпенициллин с последующим введением пенициллина ВК в общей сложности 10-14 дней. Другие антибиотики включают диклоксациллин, нафциллин, цефалоспорины первого поколения, цефураксим и эритромицин. У пациентов с диабетом или лицевых поражений врач должен учитывать возможность инфицирования микроорганизмами, продуцирующими бета-лактамазу.В этих случаях необходимо применение амоксициллина-клавуланата или цефалоспоринов нового поколения.
Пиодермия. Пиодермия возникает из-за вторичного инфицирования ранее существовавшего поражения кожи. Первичные поражения включают застойные язвы нижних конечностей, экзему или эксфолиативное заболевание кожи. Возбудителем является преимущественно P. aeruginosa . Инфекционный процесс может быть агрессивным, быстро прогрессирующим, инвазивным или протекать более вяло. Острые случаи представляют собой изъеденную молью картину, окруженную приподнятой эритематозной каймой.Хронические случаи проявляются в виде медленно растущих и бороздчатых поражений. В последующем эти очаги становятся папуло-везикулезными зобами и покрываются зловонной коркой.
Диагностика. Бактерии-возбудители легко могут быть выделены как из острых, так и из хронических поражений.
Лечение. Следует назначать системные пероральные антибиотики против синегнойной палочки. Препаратом выбора является ципрофлоксацин.
Целлюлит вокруг глаз
Целлюлит вокруг глаз — потенциально опасный процесс.Интактная глазничная перегородка препятствует прогрессированию воспалительных процессов век с расширением кзади. Периорбитальный целлюлит необходимо дифференцировать с орбитальным целлюлитом. КТ может быть очень полезным инструментом в процессе дифференциации.
Периорбитальный целлюлит. Периорбитальный целлюлит — острый воспалительный процесс, который ограничивается веками. Это чаще встречается у детей и обычно возникает после инфекций верхних дыхательных путей. Травма глаза или орбиты может действовать как предрасполагающий фактор.Также могут присутствовать системные проявления, такие как лихорадка. У больных также может развиться конъюнктивит. Целлюлит преимущественно вызывается S. aureus и Streptococcus pyogenes у взрослых и H. influenzae у детей. Клиницисту следует учитывать значительное общее снижение числа инфекций H. influenza в Соединенных Штатах и других развитых странах благодаря широкому использованию вакцины HIB. Периорбитальный целлюлит редко связан с поражением центральной нервной системы (ЦНС).
Лечение. Взрослых без каких-либо системных проявлений можно лечить теплыми компрессами и системными пероральными антистафилококковыми антибиотиками. Маленьких детей следует лечить более агрессивно системными парентеральными антибиотиками. Цефалоспорины нового поколения, то есть цефтриаксон, являются антибиотиками выбора.
Орбитальный целлюлит . Орбитальный целлюлит – это настоящая неотложная ситуация. Инфекция преимущественно является вторичной по отношению к острому синуситу. Инфекция распространяется либо путем прямого распространения, либо ретроградно через лицевые вены. S. aureus является основным патогеном у взрослых, инфекции H. influenzae чаще всего встречаются у детей. Культуры крови положительны в 60% случаев у детей. Флегмона связана с экзофтальмом, хемозом, орбитальной болью и ограничением движений глаз. Нарушения зрения встречаются более чем у половины больных. Образование абсцесса является частым осложнением и должно быть исключено с помощью компьютерной томографии орбиты. Другие осложнения включают постоянную слепоту, офтальмоплегию и диплопию.Менингит, тромбоз кавернозного синуса и абсцессы головного мозга являются другими редкими осложнениями.
Лечение. Системная внутривенная антибиотикотерапия должна быть начата немедленно. Цефтриаксон является препаратом выбора. Он очень хорошо проникает в ЦНС и очень эффективен против H. influenzae.
Целлюлит вокруг ануса
Перианальный целлюлит. Перианальный целлюлит чаще встречается у детей, чем у взрослых, причем мальчики страдают чаще, чем девочки.Дети, похоже, не страдают системными заболеваниями. Это может быть связано с фарингитом. Streptococcus pyogenes является наиболее распространенным патогеном. Целлюлит проявляется в виде ярких эритематозных перианальных пятен, простирающихся от анального края. Это часто связано с болезненной дефекацией, анальным зудом, прожилками крови в стуле и анальной болезненностью. Эта бактериальная инфекция обычно ошибочно диагностируется как кандидоз. Правильный диагноз может потребовать получения культуры. Рецидивы часты.
Лечение . Актуальные антибиотики полезны; однако в большинстве случаев показано добавление системной пероральной антибиотикотерапии. Препараты выбора включают пенициллин или эритромицин. Терапию следует продолжать в течение 10-14 дней.
Инфекции дистальных отделов пальцев рук и ног
В зависимости от локализации и глубины инфекции бактериальные инфекции дистальных отделов пальцев рук и ног делятся на паронихии и панариции.
Паронихия. Паронихия — поверхностный флегмон или абсцесс паронихий (ногтевого валика) тканей кистей и стоп. Любое повреждение области между ногтевым ложем и ногтевым валиком может стать входным портом для патогенного организма. Это нарушение может быть вторичным по отношению к незначительной травме после манипуляций с ногтевым ложем или спонтанно. Паронихия — одна из самых распространенных инфекций кисти. Инфекционный процесс может протекать как в остром, так и в хроническом режиме. Паронихия также может быть вторичной по отношению к неинфекционным причинам, т.е.д., химические раздражители и хроническая избыточная влажность.
Острая паронихия. Острая паронихия проявляется быстрым появлением локализованных эритематозных, болезненных и отечных поражений латерального и проксимального ногтевых валиков. Пустулезное поражение может развиться в течение нескольких дней. Гной может проникнуть в ногтевое ложе и вызвать обесцвечивание и/или возвышение ногтя над основной матрицей. Если инфекцию не лечить, также может развиться абсцесс. Дренирование абсцесса должно привести к резкому купированию боли.Сохранение болей должно свидетельствовать о более глубоком инфекционном процессе. Если абсцесс оставить без внимания, гной может распространиться на противоположную сторону и вызвать опоясывающий абсцесс.
Острая паронихия обычно возникает у пациентов, которые сосут пальцы, кусают ногти, имеют висячие ногти или проникающие травмы. Агрессивный маникюр и искусственные скульптурные ногти также могут предрасполагать пациента к этой инфекции.
Наиболее распространенными патогенными микроорганизмами являются S. aureus , в большинстве случаев и виды Streptococci.В редких случаях, особенно у детей, которые кусают ногти или сосут пальцы, инфекция может быть вызвана бактериями, которые считаются нормальной флорой полости рта. Эти специфические патогены представляют собой те же микроорганизмы, которые вызывают раневые инфекции после укусов человека. (Подробно об этом будет рассказано во второй части этой статьи).
Иногда P. aeruginosa также может вызывать форму острой паронихии. Эти причины обычно представляют собой вторичную бактериальную инфекцию и следуют за первичной дерматофитной инфекцией ногтей или незначительной травмой дистальной фаланги.Пораженная кожа имеет розовато-белый цвет, сопровождающийся умеренной или сильной болью и отеком. Поражения имеют тенденцию к изъязвлению и мацерации. P. aeruginosa также может вызывать синдром зеленого ногтя. После развития паронихии и из-за пигмента пиоцианина соседний ноготь приобретает зеленоватый оттенок. Даже при правильном лечении это доброкачественное обесцвечивание может длиться месяцами.
Лечение. Консервативное лечение, такое как теплые компрессы и, возможно, местное применение антибиотиков, может быть эффективным на ранней стадии острой паронихии.Более запущенная инфекция или развитие абсцесса потребуют перорального применения антистафилококковых антибиотиков. К препаратам выбора относятся амоксициллин-клавуланат или клиндамицин. Часто встречающиеся модели резистентности, связанные с S. aureus , должны свести на нет использование антибиотиков, таких как пенициллин, ампициллин или цефалоспорины первого поколения.
При развитии абсцесса потребуется процедура разреза и дренирования. На более поздних стадиях может потребоваться удаление пораженного ногтя.
Паронихию, вызванную P. aeruginosa , следует лечить местным разведением уксусной кислоты (0,25-1,0%) или полимиксином В (0,1%).
Хроническая паронихия. Хроническая паронихия редко возникает после острого заболевания. Это чаще встречается у людей, чьи руки хронически влажные. Манипуляции с кутикулой ногтя также могут предрасполагать человека к этому заболеванию. Чаще всего поражаются все ногти одновременно. Инфекция коварна и проявляется отслоением кутикулы, болезненностью и отеком проксимального и латерального валиков ногтя.Иногда из-под ногтевого валика может выделяться небольшое количество гноя. Хотя может произойти коричневатое изменение цвета ногтя, ногтевая пластина не затрагивается и остается неповрежденной. Отсутствие подногтевого утолщения позволяет отличить хроническую паронихию от грибковых инфекций. Эта инфекция может быть вызвана грамположительными или грамотрицательными микроорганизмами или Candida.
Лечение. Избегание предрасполагающих факторов играет важную роль в лечении хронической паронихии. Системные пероральные антибиотики или противогрибковые препараты неэффективно проникают в инфекционный очаг и, как правило, неэффективны.Лечение комбинацией местных стероидов и противогрибковых средств оказалось успешным. Другие методы лечения могут включать применение местных капель 3% тимола в 70% этаноле. Добавление флуконазола к этой схеме также может улучшить терапевтический результат и предотвратить рецидив. Другие терапевтические варианты могут включать использование местных антибиотиков или ванночек с уксусной кислотой (соотношение уксуса и воды 1:1). Сообщалось об отличных ответах при использовании техники эпонихальной марсупиализации или полного удаления инфицированных ногтей с последующим применением вышеупомянутых местных средств лечения.
уголовник. Панариций представляет собой серьезную инфекцию, поражающую пульпу дистальной фаланги пальца. Обычно это вторично по отношению к незначительной травме, локализованной ране или распространению локализованной поверхностной инфекции. Инфекция проявляется как сильно болезненная, эритематозная, горячая и отечная область с вовлечением ладонной поверхности дистальной фаланги. S. aureus и Streptococcus pyogenes являются наиболее распространенными патогенами. Грамотрицательные микроорганизмы также иногда внедрялись.При запущенном, невыявленном или нелеченном заболевании оно обычно осложняется образованием абсцесса и потерей ткани. В этих ситуациях вторичная потеря функции является очень частым явлением.
Лечение. Хирургическое вмешательство остается первой линией терапии. Системные внутривенные антистафилококковые антибиотики также следует вводить незамедлительно.
Каталожные номера
1. Тайс А., Порец Д., Кук Ф. и др. Покрытие Medicare амбулаторной внутривенной антибиотикотерапии в амбулаторных условиях: программа, которая сама себя окупает. Clin Infect Dis 1998;27:1415-1421.
2. Бономо Р.А., Брэдли С.Ф. и соавт. Обновленная информация об изменении моделей чувствительности к антибиотикам: местная антибиотикотерапия. Материалы клинического круглого стола. Cutis 2003;71:4-24.
3. Лейден Дж.Дж., Стюарт Р., Клингман А.М. Экспериментальные инфекции стрептококками группы А у людей. J Invest Dermatol 1980;196-201.
4. Наими Ю., ЛеДелл К., Боксруд Д. и соавт. Эпидемиология и клональность внебольничного метициллин-резистентного Staphylococcus aureus в Миннесоте, 1996-1998 гг.ИД 2001;33: 990-996.
5. Национальная система эпиднадзора за внутрибольничными инфекциями (NNIS). Отчет системы NNIS, данные за январь 1990 г. – май 1999 г., выпущенный в июне 1999 г. Am J Infect Control 1999;27:520-532.
6. Ренни Р.П., Джонс Р.Н., Мутник А.Х. Исследовательская группа программы SENTRY (Северная Америка). Встречаемость и чувствительность к противомикробным препаратам патогенов, выделенных при инфекциях кожи и мягких тканей: отчет программы SENTRY Antimicrobial Surveillance Program (Соединенные Штаты и Канада, 2000 г.). Diagn Microbiol Infect Dis 2003 45:287-293.
7. Иди Э., Коув Дж. Новый взгляд на устойчивость к стафилококкам: внебольничная резистентность к метициллину Staphylococcus aureus: Возникающая проблема лечения инфекций кожи и мягких тканей. Curr Opin Infect Dis 2003;16:103-124.
8. Эгия Дж.М., Чемберс Х.Ф. Внебольничный метициллин-резистентный Staphylococcus aureus эпидемиология и потенциальные факторы вирулентности. Curr Infect Dis Rep 2003 5(6):459-466.
9. Salgado C, Farr B, Calfee D. Внебольничный устойчивый к метициллину Staphylococcus aureus : метаанализ распространенности и факторов риска. CID 2003:36:131-139.
10. Центры по контролю и профилактике заболеваний. Рассылка общественного здравоохранения: вспышки внебольничных метициллин-резистентных инфекций кожи Staphylococcus aureus — округ Лос-Анджелес, Калифорния, 2002–2003 гг. JAMA 2003; 289:1377.
11. Baggett HC, Hennessy TW, Leman R, et al.Вспышка внебольничных метициллин-резистентных инфекций кожи Staphylococcus aureus на юго-западе Аляски. Infect Control Hosp Epidemiol 2003 24:397-402.
12. Центры по контролю и профилактике заболеваний (CDC). Метициллин-резистентные инфекции Staphylococcus aureus среди участников спортивных соревнований — Колорадо, Индиана, Пенсильвания и округ Лос-Анджелес, 2000–2003 гг. MMWR Morb Mortal Wkly Rep 2003;52:793-795.
13.Эйланд Г., Ридли Д. Дерматологические проблемы у спортсменов. J Orthoped Sports Phys Ther 1996;23:388-402.
14. Садик Н.С. Современные аспекты бактериальных инфекций кожи. Derm Clin 1997;15:341-349.
15. Китамура М., Каваи С., Хорио Т. Pseudomonas aeruginosa фолликулит: спорадический случай в результате использования загрязненной губки. Br J Derm 1998; 139:359-360.
16. Agger WA, Mardan A. Pseudomonas aeruginosa инфекции интактной кожи. Clin Infect Dis 1995; 20:312-308.
17. Гевирцман А., Рабиновиц Х. Заражение оводами (миаз), маскирующееся под фурункулез. Cutis 1999;63:71-72.
18. Хедстрем С.А. Лечение и профилактика рецидивирующего стафилококкового фурункулеза: Клинико-бактериологическое наблюдение. Scan J Infect Dis 1985;55-58.
19. Пшеница Л.Г., Колер Р.Б., Люфт Ф.С. и др. Долгосрочные исследования влияния рифампина на назальное носительство коагулазоположительных стафилококков. Rev Infect Dis 1983;5:S459-S462.
20. Блумер Дж.Л., Лемон Э., Снодграсс Д.Дж. Изменение терапии инфекций кожи и мягких тканей у детей: завершился ли круг? Pediatr Dis J 1987; 6:117-122.
21. Carson SC, Prose NS, Berg D. Инфекционные заболевания кожи. Clin Plast Surg 1993;20:67-76.
22. Али А.А., Робертс Н.М., Сейпо К.С. и соавт. Обзор случаев лечения целлюлита в клинической больнице третичного уровня. Med J Aust 1996; 165:553-556.
23. Feingold DS, Hirschmann JV, Leyden JJ. Бактериальные инфекции кожи. J Am Acad Derm 1989; 20:469-475.
24. Финч Р. Инфекции кожи и мягких тканей.


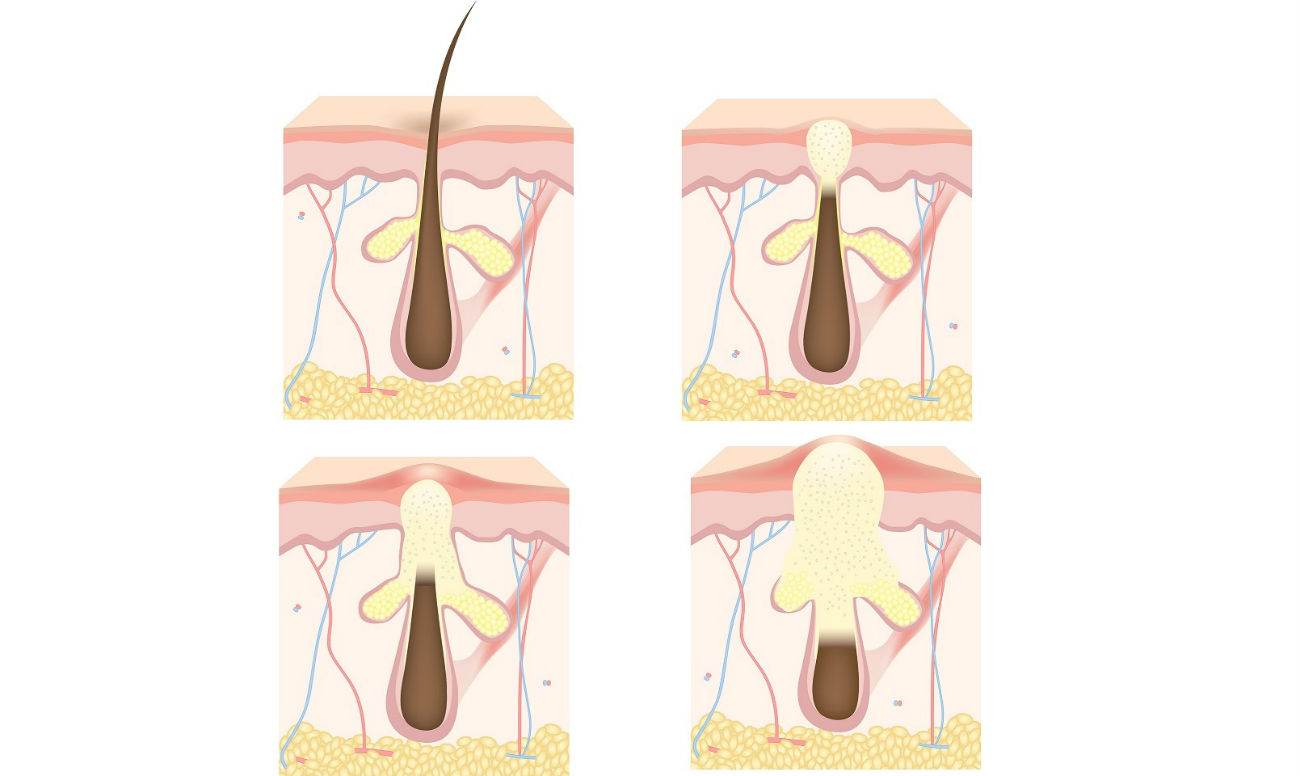 Оно натирает кожу, ее верхний слой может повреждаться. В травмированные участки могут быть занесены бактерии.
Оно натирает кожу, ее верхний слой может повреждаться. В травмированные участки могут быть занесены бактерии. Поэтому гнойник быстрее созревает и вскрывается. Средство необходимо нанести на фурункул, сверху приложить кусочек бинта и зафиксировать пластырем. Предварительно нужно провести гигиенические процедуры. Менять повязку можно несколько раз в день.
Поэтому гнойник быстрее созревает и вскрывается. Средство необходимо нанести на фурункул, сверху приложить кусочек бинта и зафиксировать пластырем. Предварительно нужно провести гигиенические процедуры. Менять повязку можно несколько раз в день. Лист лопуха необходимо проварить в молоке. Затем приложить кусочек к фурункулу. Средство хорошо высасывает гной.
Лист лопуха необходимо проварить в молоке. Затем приложить кусочек к фурункулу. Средство хорошо высасывает гной.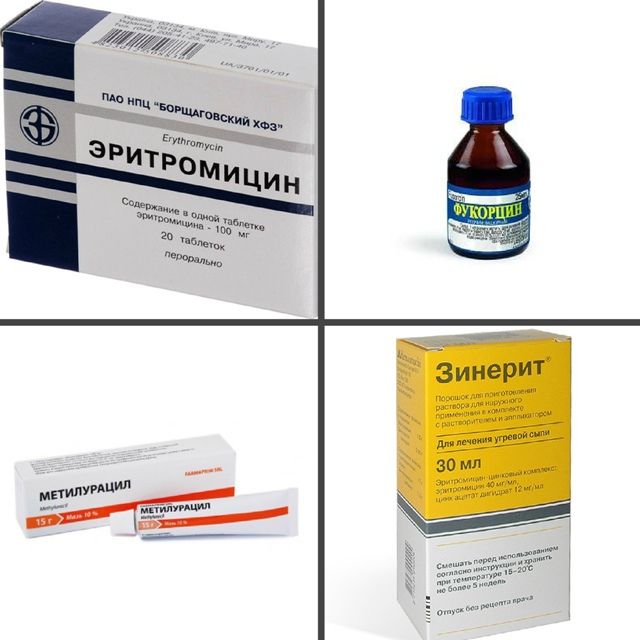
 Отвар прикладывается к воспаленному участку и закрепляется клейкой повязкой. Средство позволяет избавиться от болезненности и убирает воспалительный процесс.
Отвар прикладывается к воспаленному участку и закрепляется клейкой повязкой. Средство позволяет избавиться от болезненности и убирает воспалительный процесс. Полученная смесь накладывается на ватный диск и закрывается пищевой пленкой. Вытягивающую мазь нужно прикладывать два раза в день, минимальное время действия компресса — 2 часа.
Полученная смесь накладывается на ватный диск и закрывается пищевой пленкой. Вытягивающую мазь нужно прикладывать два раза в день, минимальное время действия компресса — 2 часа.


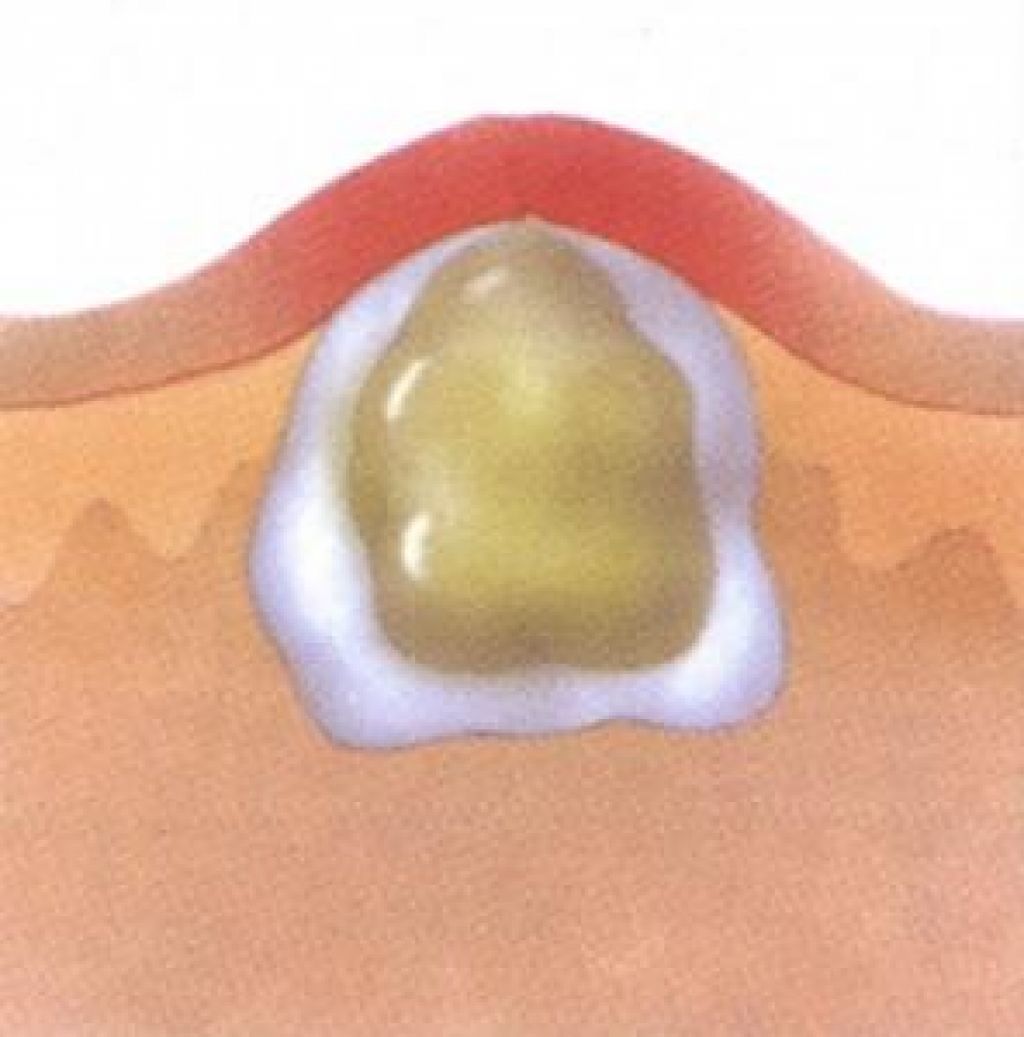
 , снятие пальто)?
, снятие пальто)? ). JAVMA 2015;246(5):522-529.
). JAVMA 2015;246(5):522-529.