причины, лечение и что делать при боли в животе
https://ria.ru/20211217/zheludok-1764240380.html
Тяжесть в желудке: как избавиться от боли в животе — советы врачей
Тяжесть в желудке после еды: причины, лечение и что делать при боли в животе
Тяжесть в желудке: как избавиться от боли в животе — советы врачей
Обильное застолье — одна из причин тяжести в желудке, наступающей сразу или через несколько часов после еды. Регулярно возникающее вздутие живота, метеоризм и… РИА Новости, 26.01.2022
2021-12-17T16:21
2021-12-17T16:21
2022-01-26T14:05
продукты
питание
здоровье — общество
боль
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/07e5/0c/11/1764263751_0:320:3072:2048_1920x0_80_0_0_3d097398fe9610e85776970ed7feed39.jpg
МОСКВА, 17 дек — РИА Новости. Обильное застолье — одна из причин тяжести в желудке, наступающей сразу или через несколько часов после еды. Регулярно возникающее вздутие живота, метеоризм и тошнота являются поводом не только пересмотреть рацион, но и задуматься о медицинском обследовании. О том, что делать при болях в области солнечного сплетения и с чего начинать лечение, — в материале РИА Новости.Тяжесть в желудкеИзбыточная нагрузка на желудок нередко приводит к тяжести в животе. Резкий спазм или ощущение кома в области солнечного сплетения чаще всего возникают как следствие пищевой несдержанности: переедания, любви к фастфуду, привычки есть на бегу или на ночь. О том, с чем связано появление дискомфорта, рассказала врач-терапевт, гастроэнтеролог Софико Цицкарава:»Причиной появления тяжести или кома в желудке являются нарушения в работе органов желудочно-кишечного тракта, в частности — функциональная диспепсия, которую называют нарушением пищеварения. Происходит это из-за проблем с моторикой и сенсорной функцией ЖКТ, воспаления слизистой, перенесенных инфекций, психосоциальных факторов. Существует связь между диспепсией и психическим расстройствами: тревожностью, депрессией, невротическими состояниями», — пояснила эксперт.
Регулярно возникающее вздутие живота, метеоризм и тошнота являются поводом не только пересмотреть рацион, но и задуматься о медицинском обследовании. О том, что делать при болях в области солнечного сплетения и с чего начинать лечение, — в материале РИА Новости.Тяжесть в желудкеИзбыточная нагрузка на желудок нередко приводит к тяжести в животе. Резкий спазм или ощущение кома в области солнечного сплетения чаще всего возникают как следствие пищевой несдержанности: переедания, любви к фастфуду, привычки есть на бегу или на ночь. О том, с чем связано появление дискомфорта, рассказала врач-терапевт, гастроэнтеролог Софико Цицкарава:»Причиной появления тяжести или кома в желудке являются нарушения в работе органов желудочно-кишечного тракта, в частности — функциональная диспепсия, которую называют нарушением пищеварения. Происходит это из-за проблем с моторикой и сенсорной функцией ЖКТ, воспаления слизистой, перенесенных инфекций, психосоциальных факторов. Существует связь между диспепсией и психическим расстройствами: тревожностью, депрессией, невротическими состояниями», — пояснила эксперт. ПричиныПроблемы с желудком могут возникнуть у взрослых, у детей и даже у сторонников правильного питания. Разница в причинах, которые приводят к пищевым расстройствам.Физиологические факторыФизиологические факторы, провоцирующие дискомфорт в животе, связаны с вредными пищевыми привычками, к которым относятся:Ощущение кома в желудке возникает практически сразу после приема пищи и может сохраняться от нескольких часов до суток. В течение этого времени человек испытывает боль при наклонах и резких движениях, тошноту, трудности с дыханием.Заболевания желудкаЕще одна причина возникающего после еды дискомфорта — болезни желудка: гастрит, язва, рак, пилоростеноз. У каждой есть свои особенности:Патологии гепатобилиарной системыГепатобилиарная система отвечает за выработку и вывод желчи из организма человека. Сбои в работе печени и/или желчного пузыря нередко приводят к тяжести в животе, диарее и запорам, появлению горечи во рту, иногда — отрыжке горьким воздухом.Распространенные патологии:Ферментная недостаточностьВ организме человека ферменты выступают инструментом, отвечающим за пищеварение.
ПричиныПроблемы с желудком могут возникнуть у взрослых, у детей и даже у сторонников правильного питания. Разница в причинах, которые приводят к пищевым расстройствам.Физиологические факторыФизиологические факторы, провоцирующие дискомфорт в животе, связаны с вредными пищевыми привычками, к которым относятся:Ощущение кома в желудке возникает практически сразу после приема пищи и может сохраняться от нескольких часов до суток. В течение этого времени человек испытывает боль при наклонах и резких движениях, тошноту, трудности с дыханием.Заболевания желудкаЕще одна причина возникающего после еды дискомфорта — болезни желудка: гастрит, язва, рак, пилоростеноз. У каждой есть свои особенности:Патологии гепатобилиарной системыГепатобилиарная система отвечает за выработку и вывод желчи из организма человека. Сбои в работе печени и/или желчного пузыря нередко приводят к тяжести в животе, диарее и запорам, появлению горечи во рту, иногда — отрыжке горьким воздухом.Распространенные патологии:Ферментная недостаточностьВ организме человека ферменты выступают инструментом, отвечающим за пищеварение. Если количество ферментов, вырабатываемых в желудочно-кишечном тракте, не соответствует потребностям организма, из-за дисбаланса происходят сбои в усвоении пищи.Причины, способные вызвать нехватку пищеварительных ферментов:Ферментная недостаточность — серьезная патология, требующая комплексного обследования и лечения.Болезни кишечникаКогда с желудком все в порядке, а боли не проходят, причина может скрываться в проблемах с кишечником. Как правило, в этом случае к дискомфорту приводят:Кроме того, к проблемам в работе кишечника способны привести: болезнь Крона, язвенный колит и врожденные аномалии.ФармакотерапияДлительный прием антибиотиков и ряда других лекарственных препаратов способен нарушить микробиоту кишечника, спровоцировав жидкий стул, дискомфорт и газообразование.Нарушение обмена веществНеприятные ощущения в желудке также могут быть следствием нарушения метаболизма. От стабильного обмена веществ зависит здоровье человека. Сбои отражаются на работе всего организма, в частности — пищеварительной системы.
Если количество ферментов, вырабатываемых в желудочно-кишечном тракте, не соответствует потребностям организма, из-за дисбаланса происходят сбои в усвоении пищи.Причины, способные вызвать нехватку пищеварительных ферментов:Ферментная недостаточность — серьезная патология, требующая комплексного обследования и лечения.Болезни кишечникаКогда с желудком все в порядке, а боли не проходят, причина может скрываться в проблемах с кишечником. Как правило, в этом случае к дискомфорту приводят:Кроме того, к проблемам в работе кишечника способны привести: болезнь Крона, язвенный колит и врожденные аномалии.ФармакотерапияДлительный прием антибиотиков и ряда других лекарственных препаратов способен нарушить микробиоту кишечника, спровоцировав жидкий стул, дискомфорт и газообразование.Нарушение обмена веществНеприятные ощущения в желудке также могут быть следствием нарушения метаболизма. От стабильного обмена веществ зависит здоровье человека. Сбои отражаются на работе всего организма, в частности — пищеварительной системы. Они могут привести к ожирению, развитию диабета.СтрессыПищевые расстройства возникают на фоне сильной загруженности, переутомления, конфликтов, трудностей в учебе и пр.Вредные привычкиКурение по утрам на пустой желудок, злоупотребление спиртным нередко приводит к возникновению болей в животе.СимптомыСимптомы диспепсии:Что делать нельзяТяжесть в желудке и боли могут сохраняться от нескольких минут до часов. В этот период важно не перегружать организм. При таком дискомфорте врачи не рекомендуют:Когда обращаться к врачуОщущение кома в животе, затяжное расстройство кишечника, спазмы или полный отказ от еды, периодически возникающие боли — любая из этих причин служит поводом для обращения к гастроэнтерологу. Не стоит откладывать визит к врачу: чем раньше специалист выявит патологию, тем эффективнее может быть лечение.ДиагностикаДля постановки диагноза врач собирает анамнез и проводит диагностику, включающую УЗИ брюшной полости, анализы крови и кала, рентгенограмму, эндоскопию. В некоторых случаях больного направляют на МСКТ (мультиспиральную компьютерную томографию) брюшного отдела, сцинтиграфию или ангиографию.
Они могут привести к ожирению, развитию диабета.СтрессыПищевые расстройства возникают на фоне сильной загруженности, переутомления, конфликтов, трудностей в учебе и пр.Вредные привычкиКурение по утрам на пустой желудок, злоупотребление спиртным нередко приводит к возникновению болей в животе.СимптомыСимптомы диспепсии:Что делать нельзяТяжесть в желудке и боли могут сохраняться от нескольких минут до часов. В этот период важно не перегружать организм. При таком дискомфорте врачи не рекомендуют:Когда обращаться к врачуОщущение кома в животе, затяжное расстройство кишечника, спазмы или полный отказ от еды, периодически возникающие боли — любая из этих причин служит поводом для обращения к гастроэнтерологу. Не стоит откладывать визит к врачу: чем раньше специалист выявит патологию, тем эффективнее может быть лечение.ДиагностикаДля постановки диагноза врач собирает анамнез и проводит диагностику, включающую УЗИ брюшной полости, анализы крови и кала, рентгенограмму, эндоскопию. В некоторых случаях больного направляют на МСКТ (мультиспиральную компьютерную томографию) брюшного отдела, сцинтиграфию или ангиографию. ЛечениеВ зависимости от диагноза выбирается способ лечения — консервативный или хирургическое вмешательство.Консервативное лечение заключается в соблюдении диеты и приеме лекарств. Для устранения тяжести врач может выписать прокинетики, улучшающие моторику кишечника и нормализующие стул, гастральные и панкреатические ферменты, способные помочь при застоях желудка, гастрите, панкреатите. Желчегонные средства избавляют от застоя в желчном пузыре, облегчая дискомфорт в правом подреберье. Прием антибиотиков позволяет купировать воспалительные процессы. Но прием лекарств нарушает микрофлору кишечника, потому в курс лечения нужно ввести препараты для ее восстановления — пробиотики и синбиотики.К хирургическому вмешательству прибегают, когда заболевание перешло в тяжелую стадию и консервативное лечение неэффективно. Операции помогают в лечении злокачественных опухолей, пилоростеноза, калькулезного холецистита.Тяжесть в желудке у детейПричин, из-за которых у ребенка болит живот, немало: кишечные инфекции и патологии, заражение паразитами, заболевания мочеполовой системы, сильные стрессы из-за уроков, периоды интенсивного роста и т.
ЛечениеВ зависимости от диагноза выбирается способ лечения — консервативный или хирургическое вмешательство.Консервативное лечение заключается в соблюдении диеты и приеме лекарств. Для устранения тяжести врач может выписать прокинетики, улучшающие моторику кишечника и нормализующие стул, гастральные и панкреатические ферменты, способные помочь при застоях желудка, гастрите, панкреатите. Желчегонные средства избавляют от застоя в желчном пузыре, облегчая дискомфорт в правом подреберье. Прием антибиотиков позволяет купировать воспалительные процессы. Но прием лекарств нарушает микрофлору кишечника, потому в курс лечения нужно ввести препараты для ее восстановления — пробиотики и синбиотики.К хирургическому вмешательству прибегают, когда заболевание перешло в тяжелую стадию и консервативное лечение неэффективно. Операции помогают в лечении злокачественных опухолей, пилоростеноза, калькулезного холецистита.Тяжесть в желудке у детейПричин, из-за которых у ребенка болит живот, немало: кишечные инфекции и патологии, заражение паразитами, заболевания мочеполовой системы, сильные стрессы из-за уроков, периоды интенсивного роста и т. д.В случаях, когда боль вызвана перееданием, достаточно придерживаться диеты: отказаться от газированных напитков, чипсов и т.д. Если дискомфорт становится постоянным, следует обратиться к врачу.Тяжесть в желудке у беременныхВо время беременности многие женщины испытывают проблемы с желудком: на ранних сроках беспокоит токсикоз, на поздних — вздутие. В большинстве случаев неприятные ощущения являются естественным следствием беременности, пояснила гастроэнтеролог Софико Цицкарава:»При беременности увеличивается выработка гормона прогестерона, отвечающего за расслабление матки. Прогестерон способен влиять на гладкую мускулатуру стенок пищеварительного тракта, замедляя работу кишечника и желудка, способствуя скоплению газов. Помимо этого, вздутие живота может возникать на фоне запоров. Для их профилактики беременным следует употреблять больше клетчатки, воды и пищевых волокон. Если же запоры не проходят долгое время или газообразование в желудке вызывает боли, необходимо обратиться к врачу», — рассказала эксперт.
д.В случаях, когда боль вызвана перееданием, достаточно придерживаться диеты: отказаться от газированных напитков, чипсов и т.д. Если дискомфорт становится постоянным, следует обратиться к врачу.Тяжесть в желудке у беременныхВо время беременности многие женщины испытывают проблемы с желудком: на ранних сроках беспокоит токсикоз, на поздних — вздутие. В большинстве случаев неприятные ощущения являются естественным следствием беременности, пояснила гастроэнтеролог Софико Цицкарава:»При беременности увеличивается выработка гормона прогестерона, отвечающего за расслабление матки. Прогестерон способен влиять на гладкую мускулатуру стенок пищеварительного тракта, замедляя работу кишечника и желудка, способствуя скоплению газов. Помимо этого, вздутие живота может возникать на фоне запоров. Для их профилактики беременным следует употреблять больше клетчатки, воды и пищевых волокон. Если же запоры не проходят долгое время или газообразование в желудке вызывает боли, необходимо обратиться к врачу», — рассказала эксперт. Для снижения неприятных ощущений в животе, возникающих на поздних сроках, врач может выписать спазмолитик и назначить диету, снижающую газообразование.ПрофилактикаГлавная рекомендация по уменьшению тяжести в желудке — восстановление режима питания. Врачи советуют снижать объем порций, но увеличивать количество приемов пищи до четырех — пяти раз в день. Важно придерживаться диеты, исключив из рациона жирное, копченое, острое и газообразующее (молочные продукты, бобовые, капуста).После еды нельзя сразу ложиться спать или, наоборот, заниматься спортом. Оптимальным вариантом станет прогулка на свежем воздухе.Переедания нужно избегать. Но если не удалось устоять перед соблазном, на следующий день после праздника следует снизить нагрузку на пищеварительную систему, отдав предпочтение продуктам, которые легко усваиваются.
Для снижения неприятных ощущений в животе, возникающих на поздних сроках, врач может выписать спазмолитик и назначить диету, снижающую газообразование.ПрофилактикаГлавная рекомендация по уменьшению тяжести в желудке — восстановление режима питания. Врачи советуют снижать объем порций, но увеличивать количество приемов пищи до четырех — пяти раз в день. Важно придерживаться диеты, исключив из рациона жирное, копченое, острое и газообразующее (молочные продукты, бобовые, капуста).После еды нельзя сразу ложиться спать или, наоборот, заниматься спортом. Оптимальным вариантом станет прогулка на свежем воздухе.Переедания нужно избегать. Но если не удалось устоять перед соблазном, на следующий день после праздника следует снизить нагрузку на пищеварительную систему, отдав предпочтение продуктам, которые легко усваиваются.
https://rsport.ria.ru/20211002/produkty-1747513798.html
https://rsport.ria.ru/20211001/produkty-1752639168.html
https://rsport.ria.ru/20211215/yazva-1763864870. html
html
https://ria.ru/20211015/pechen-1754817524.html
https://rsport.ria.ru/20211211/gastrit-1763263372.html
https://rsport.ria.ru/20211210/kishechnik-1762982161.html
https://ria.ru/20211202/pankreatit-1761854458.html
https://radiosputnik.ria.ru/20211013/izzhoga-1754191761.html
https://rsport.ria.ru/20211122/dieta-1760241724.html
https://ria.ru/20210108/bol-1592299246.html
https://radiosputnik.ria.ru/20211025/disbakterioz-1755804843.html
https://ria.ru/20211013/pereedanie-1754453759.html
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2021
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.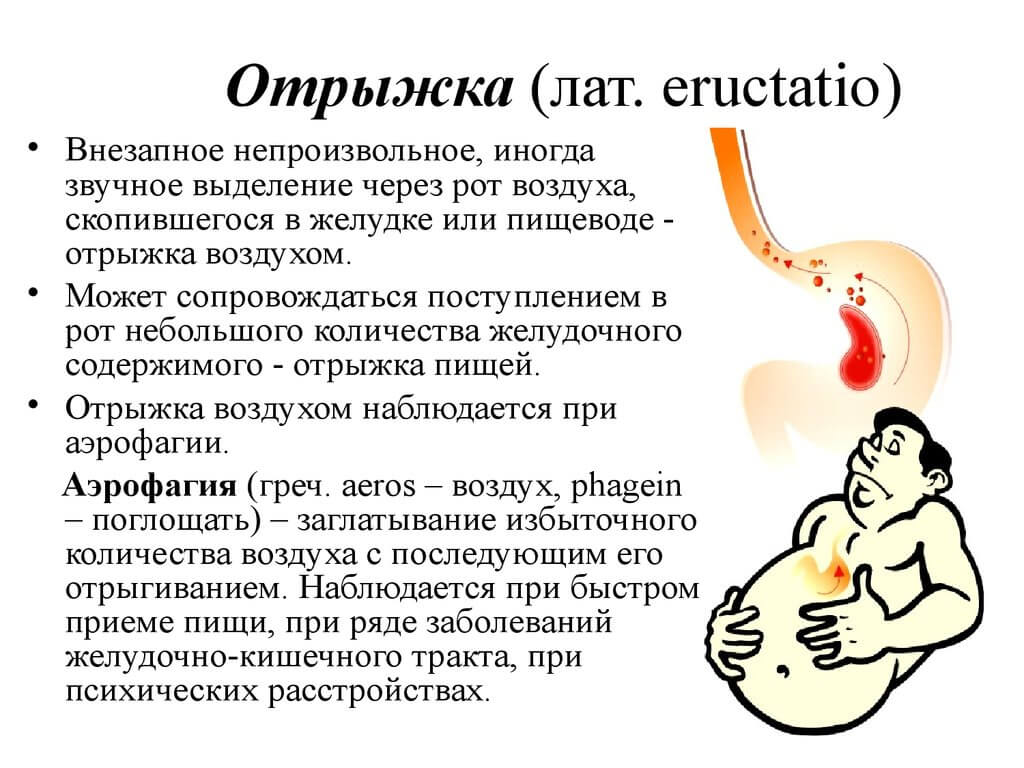 xn--p1ai/
xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21.img.ria.ru/images/07e5/0c/11/1764263751_341:0:3072:2048_1920x0_80_0_0_f785e8625433b1bfe46ab9067958cffc.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Желтый понос: причины возникновения, способы лечения и профилактика у взрослых
Количество просмотров: 512 901
Дата последнего обновления: 19.01.2022
Среднее время прочтения: 8 минут
Содержание:
Причины желтого поноса
Сопутствующие симптомы
Необходимые меры
Лечение
ИМОДИУМ® Экспресс в борьбе с диареей
Лечение поноса
Желтый понос, как, впрочем, и диарея другого цвета, не относится к самостоятельным болезням. Но это состояние может указывать на неполадки в работе желудочно-кишечного тракта, на проблемы с печенью и желчным пузырем, инфекционные заболевания, интоксикацию или другие проблемы со здоровьем, которые требуют своевременного и правильного лечения.
Но это состояние может указывать на неполадки в работе желудочно-кишечного тракта, на проблемы с печенью и желчным пузырем, инфекционные заболевания, интоксикацию или другие проблемы со здоровьем, которые требуют своевременного и правильного лечения.
Причины желтого поноса
Причинами жидкого стула ярко-желтого или горчичного цвета могут выступать следующие заболевания и состояния.
Кишечная инфекция. Возбудителями инфекционных заболеваний кишечника могут выступать вирусы (при энтеровирусной, ротавирусной инфекции и пр.), бактерии (при холере, сальмонеллезе, дизентерии), токсины бактерий (при токсикоинфекциях), а также грибы и простейшие. Они проникают в организм вместе с зараженными продуктами питания, водой или при несоблюдении требований к личной гигиене. Также источником может быть плохо вымытая или длительно хранившееся еда, игрушки, предметы быта, продукты питания, не прошедшие термическую обработку. Заболевание может стремительно развиться и протекать достаточно тяжело (частые позывы и жидкий стул быстро приводят к обезвоживанию и другим осложнениям).
Пищевое отравление. Оно может наступить при потреблении в пищу несъедобных или ядовитых грибов, испортившихся блюд. При неправильном хранении продуктов (особенно кисломолочных), несоблюдении санитарных требований во время приготовления различных блюд в них могут размножаться стафилококк, кишечная палочка и другие патогенные микроорганизмы. В процессе своей жизнедеятельности патогенные микроорганизмы выделяют много токсинов, которые и отравляют организм человека, попав в него с зараженной пищей.
Пищевая аллергия. Аллергия на продукты питания часто сопровождается нарушениями пищеварения. Проявлениями такой реакции у ребенка или взрослого со стороны ЖКТ могут быть бледно-желтый понос, сильный метеоризм, тошнота и пр.
Другие причины. Светло-желтый понос может наблюдаться при проблемах с ЖКТ, в том числе с печенью и желчным пузырем, ферментативной недостаточности поджелудочной. Также он появляется при чрезмерном потреблении молочных продуктов, особенно если человек страдает от непереносимости лактозы. Также такой стул иногда встречается у младенцев, у которых рацион представлен преимущественно грудным молоком или молочными смесями.
Также такой стул иногда встречается у младенцев, у которых рацион представлен преимущественно грудным молоком или молочными смесями.
Сопутствующие симптомы
Диарея редко развивается как единственный симптом нарушения работы ЖКТ или какого-либо заболевания. Кроме поноса могут также наблюдаться следующие проявления основной патологии.
Боль. | Человека могут беспокоить неприятные ощущения в желудке, вокруг пупка. Также иногда сопутствует разлитая боль. В этом случае человек не может точно назвать определенное место, которое у него болит сильнее всего. Также боль может отдавать в бока, в поясницу и быть ноющей, приступообразной, острой, тупой и пр. |
Тошнота. | Она нередко сопровождает понос, который появился в результате пищевого отравления или аллергии на какой-либо продукт питания. Интенсивность тошноты широко варьируется – от незначительной, легко переносимой, до очень тяжелой. |
Метеоризм. | Вздутие живота и повышенное образование газов в кишечнике часто встречаются при кишечных инфекциях, непереносимости лактозы, пищевой аллергии. Метеоризм обычно сопровождается схваткообразной болью (кишечной коликой), которая быстро облегчается после отхождения газов, но усиливается по мере того, как они снова образуются в просвете кишечника. |
Повышение температуры тела. | Показатели могут повышаться незначительно либо достигать отметки в 39,0–39,5 °C. Все зависит от того, каким заболеванием вызван понос и особенностями его течения. |
Необходимые меры
Что делать при желтом поносе, должен решать врач после предварительного осмотра и полного обследования.
Употреблять достаточное количество жидкости. | Для предупреждения обезвоживания следует регулярно восполнять потери жидкости. |
Не принимать медикаменты без назначения врача. | Не зная причины поноса, можно серьезно навредить своему здоровью неправильно подобранными препаратами. Поэтому все медикаментозные средства должен назначать врач. |
Не класть на область живота холодную или горячую грелку. | Тепло и холод – актуальные «инструменты» в лечении ряда заболеваний. Но они могут нанести непоправимый вред здоровью, если применять их без необходимости или при наличии противопоказаний. |
Соблюдать диету. | На весь период лечения необходимо отдавать предпочтение легкоусвояемой простой пище: протертой каше, запеченному картофелю, кефиру и пр. Следует исключить сладости, сдобу, жирные и острые блюда, соления, овощи и фрукты с высоким содержанием грубой клетчатки, алкоголь и газированные напитки. |
Лечение
При лечении диареи важно устранить причину этого симптома и нормализовать работу кишечника, чтобы прекратить потери воды и электролитов и развитие других негативных последствий. Для понимания общей клинической картины и ключевых аспектов состояния здоровья пациента проводится медицинское обследование, по результатам которого врач назначает лечение. Оно может включать в себя прием различных групп лекарственных препаратов, в том числе антибиотиков, антидиарейных препаратов, лакто- и бифидобактерий, регидратирующих растворов, энтеросорбентов и пр. Конкретные наименования препаратов, их комбинацию в составе комплексного лечения, дозировку и длительность курса терапии назначает врач.
ИМОДИУМ
® Экспресс в борьбе с диареейПротиводиарейное средство ИМОДИУМ® Экспресс предназначено для симптоматического лечения заболеваний, которые сопровождаются поносом. Оно способствует наступлению антидиарейного эффекта спустя час после приема таблетки. Препарат способствует замедлению перистальтики и увеличению времени прохождения содержимого по кишечнику. В результате этого частота позывов к дефекации и выделение воды в просвет кишечника снижаются, нормализуется всасывание воды и солей стенками кишечника. Действие средства не нарушает качественный и количественный состав микрофлоры.
Лечение поноса
Перед приемом препарата внимательно ознакомьтесь с инструкцией по его применению.
Данный материал носит рекомендательный характер и не заменяет обращения к врачу.
* Среди средств на основе Лоперамида. По продажам в деньгах за февраль 2018 г. — январь 2019 г., по данным IQVIA (с англ. АйКЬЮВИА).
Пиелонефрит: причины, симптомы, диагностика и лечение
Оглавление
Пиелонефрит является воспалением мочевыделительной системы. Патология протекает в острой или хронической форме. Основная опасность заболевания заключается в том, что оно может не иметь ярко выраженных клинических проявлений. Кроме того, патологию нередко неправильно диагностируют, принимая за цистит, радикулит или даже за обычную простуду. При этом заболевание принимает хроническую форму и плохо поддается терапии. Если его не лечить или делать это неправильно, оно может спровоцировать развитие почечной недостаточности и даже сепсиса.
Рассмотрим основные симптомы острого и хронического пиелонефрита, разберемся в его причинах и иных особенностях у женщин и мужчин. Также определим, как протекает заболевание у детей. Рассмотрим и особенности терапии патологии.
Причины заболевания
В большинстве случаев заболевание вызывается бактерией, которая размножается в кишечнике.
Пиелонефрит провоцируется бактериями. В мочевыделительную систему они проникают через уретру. После этого происходит их распространение в мочевом пузыре. В дальнейшем возбудитель оказывается в почках. В большинстве случаев заболевание вызывается бактерией, которая размножается в кишечнике. Это объясняет высокую частоту патологии у женщин. Заболевание у них возникает чаще из-за особенностей анатомии – близости ануса и уретры.
Вероятность развития повышает аномальный отток мочи. Неудивительно, что пиелонефрит часто диагностируют у пациентов с мочекаменной болезнью.
Также к неблагоприятным факторам относят:
- Сахарный диабет
- Перенесенный острый цистит
- Частые переохлаждения
- Хронические воспаления
- Иммунные нарушения
Симптомы заболевания
Острый пиелонефрит
Для такой патологии характерно внезапное начало.
Хронический пиелонефрит
Зачастую патология развивается при отсутствии симптомов недолеченной острой формы. В некоторых случаях ее обнаруживают случайно, в ходе стандартной диспансеризации.
К основным симптомам хронического пиелонефрита у мужчин и женщин относят:
- Снижение аппетита
- Слабость
- Учащенное мочеиспускание
- Ноющие боли в области поясницы
Классификация заболевания
Выделяют острую и хроническую патологии. Для обеих характерно несколько стадий.
Для обеих характерно несколько стадий.
Острый пиелонефрит развивается от серозного к гнойному воспалению, апостематозной форме, карбункулу почки и ее абсцессу. Хронический – от активного к латентному воспалению и к ремиссии.
Кто подвержен заболеванию?
Пиелонефрит может развиться у человека вне зависимости от возраста. Обычно его диагностируют у:
- Детей до 7 лет. Риск развития патологии повышается при наличии анатомических нарушений
- Женщин 18–30 лет. Заболевание может быть спровоцировано началом половой жизни, процессом вынашивания ребенка и дальнейшими родами
- Пожилых мужчин. У них пиелонефрит нередко является следствием аденомы предстательной железы и патологии мочевыводящих путей
Диагностика заболевания
Для выделения микрофлоры, которая спровоцировала воспаление, применяют специальные тестовые наборы.
Лабораторная
Подтвердить диагноз можно благодаря общему исследованию мочи. Обычно в ней обнаруживают бактерии и небольшое количество белка. Для определения возбудителя патологического процесса проводят бактериологический посев. Об острой стадии свидетельствуют высокие показатели лейкоцитов и увеличение скорости оседания эритроцитов. Для выделения микрофлоры, которая спровоцировала воспаление, применяют специальные тестовые наборы. Также может проводиться и проба Зимницкого. Она заключается в раздельном сборе мочи в 8 емкостей в течение суток. Такое исследование позволяет выявить концентрационную способность почек, важную в процессе диагностики.
Обычно в ней обнаруживают бактерии и небольшое количество белка. Для определения возбудителя патологического процесса проводят бактериологический посев. Об острой стадии свидетельствуют высокие показатели лейкоцитов и увеличение скорости оседания эритроцитов. Для выделения микрофлоры, которая спровоцировала воспаление, применяют специальные тестовые наборы. Также может проводиться и проба Зимницкого. Она заключается в раздельном сборе мочи в 8 емкостей в течение суток. Такое исследование позволяет выявить концентрационную способность почек, важную в процессе диагностики.
Лучевая
Пациенту могут назначаться:
- Обзорная урография. Метод позволяет определить объем почки
- Экскреторная урография. Методика дает возможности для определения ограниченности почки в подвижности
- УЗИ. Такое исследование позволяет выявить структурные изменения тканей
- КТ. Эта методика направлена на выявление анатомических аномалий почек и подтверждение или исключение мочекаменной болезни
Методы лечения
Терапия заболевания всегда проводится комплексно и индивидуально. Определяется лечение рядом факторов. В их числе как индивидуальные особенности пациента, так и форма и стадия развития патологии.
Определяется лечение рядом факторов. В их числе как индивидуальные особенности пациента, так и форма и стадия развития патологии.
Терапия заболевания всегда проводится комплексно и индивидуально.
Консервативная терапия
Такое лечение пиелонефрита включает медикаментозные и физиотерапевтические методы. Для максимально быстрого устранения воспаления в острой стадии назначают антибактериальные препараты. Основным принципом терапии является частая смена средств. Это обусловлено тем, что бактерии быстро утрачивают восприимчивость к конкретному антибиотику. Дополнительно уролог может порекомендовать иммуностимуляторы, поливитамины и другие средства.
Лечение хронического пиелонефрита почки является более трудным и длительным. Врачу важно устранить причины, которые затрудняют отток мочи или кровообращение в органе. Терапия направлена и на повышение общего иммунитета. Ее целью становится устойчивая ремиссия.
Хирургическое лечение
Его проводят, если консервативные методы не дали желаемого результата или изначально были нецелесообразны. Обычно операции проводят при абсцессе или гнойном процессе. Методика вмешательства подбирается врачом в соответствии с причиной патологии.
Обычно операции проводят при абсцессе или гнойном процессе. Методика вмешательства подбирается врачом в соответствии с причиной патологии.
Лечение пиелонефрита у мужчин может потребовать удаления аденомы простаты, например. Также проводятся операции по удалению почек, пластике мочеиспускательного канала, выведению камней.
Особенности терапии у взрослых
Пиелонефрит у мужчин
Для предотвращения распространения инфекции обязательно назначаются антибиотики. Также могут назначаться спазмолитики. При необходимости проводится катетеризация мочевого пузыря. После вывода пациента из острой стадии ему выписывают мочегонные препараты, антиоксиданты и витамины. Также прописывается специальная диета.
Пиелонефрит у женщин
Терапия направлена на устранение воспаления и обеспечение нормального оттока мочи. Лечение проводится с использованием преимущественно антибиотиков и уросептиков. Также пациентам назначают диету с высоким содержанием кисломолочных продуктов и легких углеводов.
Пиелонефрит у детей
По распространенности заболевание стоит у пациентов раннего возраста сразу после ОРВИ. Причем нередко именно ОРВИ является изначальной причиной развития патологии. Чаще острое заболевание возникает у девочек. Обусловлено это особенностями анатомии (строением мочеиспускательного канала, который является более коротким и широким, чем у мальчиков). В большинстве случаев острая форма заканчивается полным выздоровлением. Опасным заболевание является для малышей ослабленных и с сопутствующими патологиями. Хроническая патология приводит к ухудшению состояния.
Для лечения пиелонефрита у детей применяются лекарственные препараты. Детям рекомендуют антигистаминные, нестероидные противовоспалительные средства и антиоксиданты. Длительность курса терапии заболевания в острой стадии составляет от 1 до 3 месяцев.
Особое внимание уделяется правильному питанию и питьевому режиму. В острой фазе ребенку можно порекомендовать растительно-белковую диету, постельный режим. Также назначаются антибиотики, уроантисептики. Для усиления кровотока в почках лечение проводится с применением быстродействующих диуретиков.
Также назначаются антибиотики, уроантисептики. Для усиления кровотока в почках лечение проводится с применением быстродействующих диуретиков.
Вне периодов обострений пациентам назначают поддерживающее лечение антисептическими и мочегонными сборами, лечебную физкультуру и массаж. Полезным будет посещение санаториев и прохождение в них курсовых программ, направленных на общее укрепление иммунитета.
Возможные осложнения
Если при острой стадии полное выздоровление не наступает в течение трех месяцев, заболевание перетекает в хроническую форму, а в запущенном случае может дать следующие осложнения:
- Почечную недостаточность
- Паранефрит
- Карбункул почки
- Сепсис
Пиелонефрит, лечение которого не было проведено, переходит в терминальную стадию: больная почка полностью заполняется гноем и продуктами тканевого распада, наступает пионефроз. В данном случае потребуется удаление почки.
Важно! При грамотно проведенном оперативном вмешательстве и соблюдении пациентом всех предписаний врача прогноз благоприятный.
Преимущества обращения в МЕДСИ
- Современное оборудование экспертного класса. Оно позволяет быстро выявить патологию, не допустив ее хронизации
- Мультидисциплинарный подход. Благодаря ему обеспечивается качественное и быстрое лечение. Вместе с урологами с проблемами пациента работают гинекологи, андрологи, неврологи, эндокринологи, гастроэнтерологи и другие специалисты узкого профиля
- Лечение по последним рекомендациям (в т. ч. международным). Такая терапия всегда максимально эффективна и при этом безопасна
- Малоинвазивные методики. Благодаря им обеспечивается снижение рисков осложнений и сокращение периода реабилитации
Благодаря мультидисциплинарному подходу обеспечивается качественное и быстрое лечение.
Чтобы уточнить условия лечения пиелонефрита у мужчин, женщин и детей или записаться на прием, достаточно позвонить по номеру +7 (495) 7-800-500. Наш специалист ответит на все вопросы. Также запись возможна через приложение SmartMed.
Наш специалист ответит на все вопросы. Также запись возможна через приложение SmartMed.
Наши врачи
Врач-терапевт, врач-нефролог
Врач-педиатр, врач-нефролог
Врач-нефролог
Врач-нефролог
Доцент, Кандидат медицинских наук
Заболевания органов пищеварения — причины, профилактика.

Здоровье органов пищеварения во многом зависит от образа жизни. В ритме города человек не успевает правильно питаться и следить за тем, какие продукты он употребляет в пищу, пагубное влияние вредных привычек отражается на системе пищеварения.
Одними из самых первых признаков заболевания органов пищеварения являются изжога, желтый налет на языке, периодические боли в брюшной полости. Всегда нужно следить и своевременно обращать внимание на следующие симптомы:
— боли в районе груди, изжога, отрыжка с неприятным запахом могут быть первыми сигналами развития гастрита и язвы;
— о нарушении микрофлоры кишечника с дальнейшими проявлениями дисбактериоза может свидетельствовать урчание в животе, расстройство кишечника, изжога и боли в брюшной полости;
— для начала развития инфекционных заболеваний характерны тошнота (возможно, рвота), боли в желудке, газообразование;
— о воспалении слизистой кишечника можно судить по коликам, урчанию в животе и жидкому стулу;
— частые запоры (стул реже одного раза в день) говорят о несбалансированности питания и малоподвижном образе жизни.
Появление симптоматики часто игнорируется, и это приводит к запусканию воспалительных процессов. Болезнь всегда проще предупредить, чем вылечить, поэтому стоит отметить основные способы предотвращения заболеваний ЖКТ. Правильное питание и размеренный образ жизни – главный метод предотвращения серьезных заболеваний желудочно-кишечного тракта.
НАИБОЛЕЕ РАСПРОСТРАНЕННЫЕ ЗАБОЛЕВАНИЯ ПИЩЕВАРИТЕЛЬНОЙ СИСТЕМЫ
• Гастрит.
• Язвенная болезнь желудка.
• Желчнокаменная болезнь.
• Панкреатит.
ФАКТОРЫ РИСКА
• Возраст. Риск заболевания раком пищеварительной системы повышен у мужчин старше 50 лет, риск заболевания язвенной болезнью повышен у мужчин в возрасте 20-40 лет, риск заболевания желчнокаменной болезнью повышен у женщин старше 40лет.
• Пол. Рак желудка в 2 раза чаще развивается у мужчин, в то время как желчнокаменная болезнь развивается в 3-5 раз чаще у женщин.
• Наследственность. Если у ваших родителей или других ближайших кровных родственников была в прошлом язвенная болезнь или рак желудка и толстого кишечника, то и в вашем случае риск развития соответствующих заболеваний увеличивается.
• Избыточный вес. Наиболее сильно избыточный вес влияет на развитие таких заболеваний, как панкреатит, рак желчного пузыря и желчнокаменная болезнь.
• Злоупотребление алкоголем. Такая пагубная привычка, как болезненное пристрастие к алкоголю, удваивает риск развития язвенной болезни желудка, рака желудка, панкреатита, гепатита и цирроза печени.
• Курение. Это один из решающих факторов развития язвы желудка. При уже существующей язвенной болезни лечение не дает значительных результатов, если человек продолжает курить.
• Неправильное питание. Обилие в рационе жирного и жареного, красного мяса, фастфуда, переизбыток углеводов (особенно простых), копченого и соленого мяса и рыбы, маринадов, консервантов – все это значительно повышает риск развития рака желудка и прочих заболеваний пищеварительной системы.
• Нарушение режима питания. Отказ от завтрака, длительные перерывы в питании (более 4-5 часов), объедение перед сном, употребление газировок на голодный желудок и прочие нарушения режима питания способствуют развитию всех видов заболеваний пищеварения – от относительно безобидных гастритов до рака желудка.
• Стресс. В организме, испытывающем стресс или нервное перенапряжение, происходит спазм капилляров желудка. Это препятствует выделению слизи, защищающей слизистую оболочку. Желудочный сок разъедает слизистую и ткань желудка, что приводит к образованию язвы – и, следовательно, к развитию язвенной болезни. Кроме того, стресс вызывает нарушение баланса микрофлоры кишечника, а значит, дисбактериоз.
• Сахарный диабет.
• Злоупотребление кофе и газированными напитками. В кофе содержатся хлорогеновые кислоты, которые могут вызывать изжогу, раздражение слизистой желудка. Что касается злоупотребления газированными напитками (превышением дозы считается употребление более 1 л напитка в день), то тут негативный эффект проявляется в раздражающем воздействии диоксида углерода на стенки желудка, что, в свою очередь, приводит к развитию гастрита, язвы и т.д.
• Низкая физическая активность. Недостаток движения, отсутствие тонуса усложняет организму задачу борьбы с негативными факторами. Это касается и вопросов общей формы, иммунитета, и конкретных проблем – например, слабости мышц брюшной стенки.
Это касается и вопросов общей формы, иммунитета, и конкретных проблем – например, слабости мышц брюшной стенки.
• Переедание. При употреблении слишком большого объема пищи желудок не в состоянии выработать достаточное количество желудочного сока, поэтому пища обрабатывается и усваивается неполноценно. Это приводит к проблемам, а затем и заболеваниям пищеварительной системы.
ПРОФИЛАКТИКА
• Режим питания. Ешьте чаще, но более мелкими порциями, обязательно завтракайте, не пропускайте приемы пищи. Обязательно тщательно мойте руки и все продукты, не подвергающиеся тепловой обработке, перед едой, чтобы обезопасить свой организм от попадания болезнетворных бактерий.
• Питайтесь правильно. Снизьте употребление жирной, копченой, жареной, пересоленной еды, копченостей, пейте как можно меньше газированных напитков. Наоборот, увеличьте в рационе дозу клетчатки (каши, хлеб с отрубями, овощи, фрукты), ешьте как можно больше свежих салатов, грубоволокнистой пищи, солите еду в меру.
• Не переедайте. Ешьте в меру; помните, что стандартная порция не превышает 400 мл (300 мл для женщин) еды, если представить ее в жидком виде. Не заставляйте себя голодать, питайтесь правильно и упорядочено.
• Контролируйте свой вес. Если у вас есть избыточный вес, попытайтесь похудеть, только делайте это правильно (снижение веса должно протекать с интенсивностью потери килограммов не более 0,5 (для женщин) и 1 (для мужчин) кг в неделю), чтобы не нанести пищеварительной системе еще больший вред.
• Откажитесь от алкоголя или снизьте его потребление до минимума. Максимально безопасная доза потребления алкоголя составляет 20 мл этанола (для женщин) и 30 мл этанола (для мужчин) в день. Помните, что некачественный алкоголь, содержащий различные химические компоненты, красители, избыточный сахар, ароматизаторы или консерванты, крайне пагубно влияет на пищеварительную систему! Употребляйте только максимально натуральный, качественный и чистый алкоголь, а лучше откажитесь от него вовсе.
• Бросьте курить. В случае с курением не существует «нормальной» дозы. Чтобы реально снизить уровень вредного воздействия никотина и смол на пищеварительную систему, откажитесь от курения.
• Научитесь контролировать стресс. Больше двигайтесь, старайтесь не нервничать, научитесь справляться со стрессом, гуляйте, высыпайтесь, отдыхайте. Такие меры не только косвенно влияют на здоровье пищеварительной системы, но и укрепляют ваше здоровье в целом.
• Если вы больны диабетом, контролируйте свое заболевание. Выполняйте все рекомендации вашего лечащего врача, питайтесь правильно, внимательно следите за своим самочувствием, контролируйте уровень сахара в крови. При возникновении болезненных ощущений в органах пищеварения немедленно проконсультируйтесь со своим врачом во избежание осложнений.
• Ограничьте потребление кофе и газированных напитков. Норма безопасного употребления кофе в день составляет 300-400 мл готового натурального кофе (2-3 кофейные чашки). Пейте как можно меньше газированных напитков: желательно ограничиваться одним стаканом в день или вовсе отказаться от их употребления.
• Больше двигайтесь. Норма двигательной активности для взрослого человека составляет 150 минут в неделю; если вы не дотягиваете до этого показателя, постарайтесь повысить уровень своей двигательной активности.
После приема пиши, никогда не следует сразу ложиться. Во время еды нужно тщательно пережевывать пишу, не отвлекаясь на разговоры.
Соблюдение этих простых правил поможет вам предупредить такие острые заболевания, как гастрит, панкреатит, язва и облегчить хронические формы.
Врач- гастроэнтеролог
ГУЗ « Липецкая городская поликлиника №9»
Чернышева В.В.
Что они лечат и как их использовать
Лекарства могут попасть в ваш организм несколькими путями. Вы можете проглотить таблетку, выпить жидкость или сделать укол. Суппозиторий — еще один способ доставки лекарства. Это небольшой круглый или конусообразный предмет, который вы вставляете в свое тело, часто в зад. Как только он оказывается внутри, он тает или растворяется и высвобождает свое лекарство.
Суппозитории могут быть не самым приятным продуктом, которым вы когда-либо пользовались. Но они могут облегчить прием лекарств, которые вы не можете проглотить или которые плохо усваиваются вашим желудком или кишечником.
Типы суппозиториев
Основа суппозиториев состоит из таких веществ, как желатин или масло какао, которые окружают лекарство. По мере того, как тепло вашего тела тает снаружи, лекарство медленно высвобождается.
Различные типы суппозиториев вводят в прямую кишку, влагалище или проток, который опорожняет мочевой пузырь, называемый уретрой. Иногда они воздействуют на область, куда вы их нанесли. Или лекарство всасывается в вашу кровь и перемещается в другие части вашего тела.
Суппозитории ректальные вводят в попу.Они имеют длину около дюйма и имеют закругленный или пулевидный наконечник. Вы можете принимать их для лечения:
Суппозитории вагинальные имеют овальную форму. Вы можете использовать их для:
Уретральные суппозитории встречаются редко. Есть только один вид, MUSE, который мужчины с проблемами эрекции могут использовать для приема препарата алпростадил. Суппозиторий размером с рисовое зерно.
Есть только один вид, MUSE, который мужчины с проблемами эрекции могут использовать для приема препарата алпростадил. Суппозиторий размером с рисовое зерно.
Зачем их использовать
Вам могут понадобиться суппозитории, если:
- Лекарство, которое вы принимаете, слишком быстро распадется в пищеварительном тракте, если вы принимаете его в виде таблетки или жидкости.
- Лекарство нельзя глотать.
- У вас рвота, и вы не можете проглотить таблетку или жидкость.
- Лекарство слишком неприятное на вкус, чтобы принимать его внутрь.
Как их вводить
Чтобы ввести ректальный суппозиторий:
- Сначала сходите в ванную, чтобы попытаться опорожнить толстую кишку.
- Мойте руки теплой водой с мылом.
- Разверните суппозиторий.
- Нанесите смазку на водной основе на наконечник или окуните его в воду. Это поможет вам плавно вставить его.
- Займите удобное положение. Вы можете стоять с одной ногой на стуле или лежать на боку, одна нога прямая, а другая согнута к животу.

- Аккуратно раздвиньте ягодицы.
- Осторожно вставьте суппозиторий заостренным концом вперед примерно на 1 дюйм в задницу.
- Сомкните ноги и посидите или полежите неподвижно около 15 минут, чтобы раствор растворился.
- Еще раз вымойте руки теплой водой с мылом.
Чтобы ввести суппозиторий во влагалище:
- Вымойте руки теплой водой с мылом.
- Разверните суппозиторий и поместите его в аппликатор.
- Лягте на спину, согнув колени к груди, или встаньте, согнув колени и расставив ступни на несколько дюймов.
- Аккуратно введите аппликатор во влагалище до упора, не чувствуя дискомфорта.
- Нажмите на поршень на конце аппликатора, чтобы ввести суппозиторий, затем снимите аппликатор.
- Полежите несколько минут, чтобы лекарство впиталось.
- Еще раз вымойте руки теплой водой с мылом.
Вагинальные суппозитории могут испачкаться, поэтому после их введения можно некоторое время носить прокладку.
Чтобы ввести уретральный суппозиторий:
- Сходите в ванную, чтобы опорожнить мочевой пузырь.
- Снимите крышку с аппликатора.
- Растяните пенис на всю длину, чтобы открыть уретру, и вставьте аппликатор в отверстие на кончике.
- Осторожно нажмите кнопку в верхней части аппликатора до упора. Держите его там в течение 5 секунд.
- Покачайте аппликатор из стороны в сторону, чтобы убедиться, что суппозиторий вошел внутрь.
- Вытащите аппликатор. Убедитесь, что в нем больше нет лекарства.
- Пока ваш пенис все еще вытянут, крепко помассируйте его между ладонями в течение не менее 10 секунд, чтобы помочь лекарству впитаться.
Возможные проблемы
Суппозитории обычно безопасны. Тем не менее, когда вы принимаете лекарства таким образом, могут возникнуть некоторые проблемы:
- Часть лекарства может вытечь обратно.
- Иногда ваше тело не усваивает препарат так же хорошо, как если бы вы принимали его внутрь.

- Лекарство может раздражать место, куда вы его вводите.
Попросите вашего врача, прежде чем использовать суппозиторий, если вы:
- У вас нерегулярное сердцебиение недавно перенесла операцию на предстательной железе
- Женщина, перенесшая операцию или лучевую терапию в области влагалища
ГЭРБ (гастроэзофагеальная рефлюксная болезнь) у детей
Что такое ГЭРБ?
ГЭРБ, или гастроэзофагеальная рефлюксная болезнь, представляет собой длительное (хроническое) расстройство пищеварения.Это происходит, когда содержимое желудка забрасывается обратно (рефлюкс) в пищевод (пищевод).
ГЭРБ является более серьезной и длительной формой гастроэзофагеального рефлюкса (ГЭР).
ГЭР часто встречается у детей в возрасте до 2 лет. Большинство детей срыгивают несколько раз в день в течение первых 3 месяцев. ГЭР не вызывает никаких проблем у младенцев. В большинстве случаев дети перерастают это к тому времени, когда им исполняется 12–14 месяцев.
Дети и подростки в возрасте от 2 до 19 лет также часто страдают ГЭР время от времени.Это не всегда означает, что у них ГЭРБ.
Когда ГЭР становится ГЭРБ
У вашего ребенка, ребенка или подростка может быть ГЭРБ, если:
- Симптомы вашего ребенка не позволяют ему или ей есть. Эти симптомы могут включать рвоту, рвотные позывы, кашель и затрудненное дыхание.
- У вашего ребенка ГЭР более 12–14 месяцев
- У вашего ребенка или подростка ГЭР более 2 раз в неделю в течение нескольких месяцев
Что вызывает ГЭРБ?
ГЭРБ часто вызывается чем-то, что влияет на НПС, нижний сфинктер пищевода.НПС — это мышца на дне пищевода (пищевода). НПС открывается, чтобы пища попала в желудок. Он закрывается, чтобы удерживать пищу в желудке. Когда НПС расслабляется слишком часто или слишком долго, желудочная кислота возвращается в пищевод. Это вызывает рвоту или изжогу.
У всех время от времени бывает рефлюкс. Если вы когда-либо срыгивали и ощущали кислый привкус во рту, у вас был рефлюкс. Иногда НПС расслабляется в неподходящее время. Часто у вашего ребенка просто неприятный привкус во рту.Или у вашего ребенка может быть кратковременное легкое чувство изжоги.
Иногда НПС расслабляется в неподходящее время. Часто у вашего ребенка просто неприятный привкус во рту.Или у вашего ребенка может быть кратковременное легкое чувство изжоги.
Младенцы чаще имеют слабый НПС. Это заставляет НПС расслабляться, когда он должен оставаться закрытым. Когда пища или молоко перевариваются, НПС открывается. Он позволяет содержимому желудка вернуться в пищевод. Иногда содержимое желудка доходит до пищевода. Затем ребенка рвет. В других случаях содержимое желудка проходит только часть пути вверх по пищеводу. Это вызывает изжогу или проблемы с дыханием. В некоторых случаях симптомов нет вообще.
Некоторые продукты, по-видимому, влияют на мышечный тонус НПС. Они позволяют LES оставаться открытыми дольше, чем обычно. Эти продукты включают:
- Шоколад
- Мята перечная
- Продукты с высоким содержанием жира
Другие продукты вызывают повышенную кислотность желудка. Эти продукты включают:
- Цитрусовые продукты
- Томаты и томатные соусы
Другие факторы, которые могут привести к ГЭРБ, включают:
- Ожирение
- Лекарства, включая некоторые антигистаминные препараты, антидепрессанты и обезболивающие
- Пассивное курение
Каковы факторы риска ГЭРБ?
ГЭРБ очень часто встречается у детей первого года жизни. Часто проходит самостоятельно. Ваш ребенок более подвержен риску ГЭРБ, если у него или у нее есть:
Часто проходит самостоятельно. Ваш ребенок более подвержен риску ГЭРБ, если у него или у нее есть:
- Синдром Дауна
- Нервно-мышечные расстройства, такие как мышечная дистрофия и церебральный паралич
Каковы симптомы ГЭРБ?
Изжога, или кислотное расстройство желудка, является наиболее распространенным симптомом ГЭРБ. Изжога описывается как жгучая боль в груди. Она начинается за грудиной и движется вверх к шее и горлу. Он может длиться до 2 часов. Часто становится хуже после еды.Лежание или наклоны после еды также может привести к изжоге.
Дети младше 12 лет часто имеют другие симптомы ГЭРБ. У них будет сухой кашель, симптомы астмы или проблемы с глотанием. У них не будет классической изжоги.
У каждого ребенка могут быть разные симптомы. Общие симптомы ГЭРБ включают:
- Отрыжка или отрыжка
- Не есть
- Боли в животе
- Суетливость во время еды
- Частая рвота
- Икота
- Затыкание рта
- Удушье
- Частый кашель
- Приступы кашля по ночам
Другие симптомы могут включать:
- Свистящее дыхание
- частые простуды
- частые инфекции уха
- Хрипы в груди
- Боль в горле по утрам
- Кислый привкус во рту
- Неприятный запах изо рта
- Потеря или разрушение зубной эмали
Симптомы ГЭРБ могут показаться другими проблемами со здоровьем. Убедитесь, что ваш ребенок посещает своего лечащего врача для постановки диагноза.
Убедитесь, что ваш ребенок посещает своего лечащего врача для постановки диагноза.
Как диагностируется ГЭРБ?
Лечащий врач вашего ребенка проведет медицинский осмотр и соберет историю болезни. Другие тесты могут включать:
- Рентген грудной клетки. С помощью рентгена можно выявить признаки перемещения содержимого желудка в легкие. Это называется стремлением.
- Серия для верхних отделов желудочно-кишечного тракта или бариевая глотка. Этот тест исследует органы верхней части пищеварительной системы вашего ребенка.Он проверяет пищевод (пищевод), желудок и первую часть тонкой кишки (двенадцатиперстную кишку). Ваш ребенок проглотит металлическую жидкость, называемую барием. Барий покрывает органы так, что их можно увидеть на рентгеновском снимке. Затем делают рентген, чтобы проверить наличие язв или аномальных закупорок.
- Эндоскопия. Этот тест проверяет внутреннюю часть пищеварительного тракта.
 Он использует небольшую гибкую трубку, называемую эндоскопом. На конце есть свет и объектив камеры.Образцы тканей пищеварительного тракта также могут быть взяты для анализа.
Он использует небольшую гибкую трубку, называемую эндоскопом. На конце есть свет и объектив камеры.Образцы тканей пищеварительного тракта также могут быть взяты для анализа. - Пищеводная манометрия. Этот тест проверяет силу мышц пищевода. Он может увидеть, есть ли у вашего ребенка проблемы с рефлюксом или глотанием. Маленькая трубка вводится ребенку в ноздрю, затем в горло и в пищевод. Затем измеряется давление, которое оказывают мышцы пищевода в состоянии покоя.
- Мониторинг pH. Этот тест проверяет pH или уровень кислоты в пищеводе.Тонкая пластиковая трубка вводится ребенку в ноздрю, в горло и в пищевод. В трубке есть датчик, который измеряет уровень pH. Другой конец трубки снаружи тела вашего ребенка подсоединяется к небольшому монитору. Это записывает уровень pH вашего ребенка в течение 24–48 часов. В это время ваш ребенок может пойти домой и заняться своими обычными делами. Вам нужно будет вести дневник любых симптомов, которые чувствует ваш ребенок и которые могут быть связаны с рефлюксом.
 К ним относятся рвотные позывы или кашель. Вы также должны вести учет времени, типа пищи и количества пищи, которую съедает ваш ребенок.Проверяются показатели pH вашего ребенка. Они сравниваются с активностью вашего ребенка за этот период времени.
К ним относятся рвотные позывы или кашель. Вы также должны вести учет времени, типа пищи и количества пищи, которую съедает ваш ребенок.Проверяются показатели pH вашего ребенка. Они сравниваются с активностью вашего ребенка за этот период времени. - Исследование опорожнения желудка. Этот тест проводится, чтобы проверить, правильно ли желудок вашего ребенка отправляет свое содержимое в тонкую кишку. Задержка опорожнения желудка может вызвать рефлюкс в пищевод
Как лечить ГЭРБ?
Лечение будет зависеть от симптомов, возраста и общего состояния здоровья вашего ребенка. Это также будет зависеть от того, насколько тяжелым является состояние.
Изменение диеты и образа жизни
Во многих случаях изменение диеты и образа жизни может помочь облегчить течение ГЭРБ. Поговорите с лечащим врачом вашего ребенка об изменениях, которые вы можете внести. Вот несколько советов, как лучше справляться с симптомами ГЭРБ.
Для младенцев:
- После кормления держите ребенка в вертикальном положении в течение 30 минут.

- При кормлении из бутылочки держите соску наполненной молоком. Таким образом, ваш ребенок не будет заглатывать слишком много воздуха во время еды. Попробуйте разные соски.Найдите такую, при которой рот вашего ребенка плотно прижимается к соске во время кормления.
- Некоторым детям может помочь добавление рисовой каши в пищу.
- Несколько раз срыгните ребенка во время кормления из бутылочки или груди. Ваш ребенок может чаще рефлюксировать, когда срыгивает на полный желудок.
Для детей:
- Следите за питанием вашего ребенка. Ограничьте жареную и жирную пищу, мяту, шоколад, напитки с кофеином, такие как газированные напитки и чай, цитрусовые и соки, а также томатные продукты.
- Предлагайте ребенку меньшие порции во время еды. Добавляйте небольшие закуски между приемами пищи, если ваш ребенок голоден. Не позволяйте ребенку переедать. Пусть ваш ребенок скажет вам, когда он голоден или сыт.
- Если у вашего ребенка избыточный вес, обратитесь к поставщику медицинских услуг вашего ребенка , чтобы установить цели по снижению веса.

- Подавайте ужин пораньше, по крайней мере, за 3 часа до сна.
Что еще можно попробовать:
- Попросите лечащего врача вашего ребенка проверить лекарства для вашего ребенка.Некоторые могут раздражать слизистую оболочку желудка или пищевода.
- Не позволяйте ребенку ложиться или ложиться спать сразу после еды.
- Всегда консультируйтесь с врачом вашего ребенка, прежде чем поднимать изголовье кроватки, если у него или нее диагностирован гастроэзофагеальный рефлюкс. Это сделано из соображений безопасности и для снижения риска СВДС и других детских смертей, связанных со сном.
Лекарства и другие виды лечения
Лечащий врач вашего ребенка также может порекомендовать другие варианты.
Лекарства. Лечащий врач вашего ребенка может прописать лекарства, помогающие при рефлюксе. Существуют лекарства, которые помогают уменьшить количество кислоты, вырабатываемой желудком. Это уменьшает изжогу, связанную с рефлюксом. Эти лекарства могут включать:
Эти лекарства могут включать:
- h3-блокаторы. Они уменьшают количество кислоты в желудке, блокируя гормон гистамин. Гистамин помогает вырабатывать кислоту.
- Ингибиторы протонной помпы. Они помогают предотвратить образование кислоты в желудке.Они делают это, останавливая работу кислотного насоса желудка.
Медицинский работник может прописать другой тип лекарств, помогающих желудку быстрее опорожняться. Если пища не остается в желудке так долго, как обычно, вероятность возникновения рефлекса снижается.
Калорийные добавки. Некоторые дети с рефлюксом не могут набрать вес из-за частой рвоты. В этом случае лечащий врач вашего ребенка может предложить:
.- Добавление рисовой каши в детскую смесь
- Повышение калорийности вашего ребенка путем добавления предписанной пищевой добавки
- Замена смеси на молочную или безсоевую смесь, если у вашего ребенка может быть аллергия
Зондовое питание. В некоторых случаях может быть рекомендовано зондовое питание. У некоторых детей с рефлюксом есть другие состояния, которые вызывают у них усталость. К ним относятся врожденные пороки сердца или слишком раннее рождение (преждевременное). Эти дети часто становятся сонными после того, как немного поели или попили. У других детей рвота возникает после того, как они съели нормальное количество смеси. Эти дети чувствуют себя лучше, если их постоянно кормить небольшим количеством молока. В обоих этих случаях может быть предложено зондовое питание. Смесь или грудное молоко подается через трубку, которая вставляется в нос.Это называется назогастральный зонд. Затем трубку вводят через пищевод или пищевод в желудок. Ваш ребенок может получать кормление через зонд в дополнение к кормлению из бутылочки. Или кормление через зонд может быть сделано вместо кормления из бутылочки. Существуют также трубки, которые можно использовать для обхода или обхода желудка. Они называются назодуоденальными трубками.
В некоторых случаях может быть рекомендовано зондовое питание. У некоторых детей с рефлюксом есть другие состояния, которые вызывают у них усталость. К ним относятся врожденные пороки сердца или слишком раннее рождение (преждевременное). Эти дети часто становятся сонными после того, как немного поели или попили. У других детей рвота возникает после того, как они съели нормальное количество смеси. Эти дети чувствуют себя лучше, если их постоянно кормить небольшим количеством молока. В обоих этих случаях может быть предложено зондовое питание. Смесь или грудное молоко подается через трубку, которая вставляется в нос.Это называется назогастральный зонд. Затем трубку вводят через пищевод или пищевод в желудок. Ваш ребенок может получать кормление через зонд в дополнение к кормлению из бутылочки. Или кормление через зонд может быть сделано вместо кормления из бутылочки. Существуют также трубки, которые можно использовать для обхода или обхода желудка. Они называются назодуоденальными трубками.
Хирургия. В тяжелых случаях рефлюкса может быть выполнена операция, называемая фундопликацией. Врач вашего ребенка может порекомендовать этот вариант, если ваш ребенок не набирает вес из-за рвоты, у него частые проблемы с дыханием или сильное раздражение пищевода.Это часто делается как лапароскопическая операция. Этот метод менее болезненный и более быстрое время восстановления. На животе ребенка делаются небольшие надрезы или надрезы. Маленькая трубка с камерой на конце помещается в один из разрезов, чтобы заглянуть внутрь. Хирургические инструменты вводятся через другие разрезы. Хирург смотрит на видеоэкран, чтобы увидеть желудок и другие органы. Верхняя часть желудка оборачивается вокруг пищевода. Это создает плотную полосу. Это укрепляет НПС и значительно уменьшает рефлюкс.
Каковы осложнения ГЭРБ?
У некоторых младенцев и детей с ГЭРБ рвота может отсутствовать. Но содержимое их желудка все еще может двигаться вверх по пищеводам (пищеводам) и выливаться в дыхательные пути (трахеи). Это может вызвать астму или пневмонию.
Это может вызвать астму или пневмонию.
Рвота, которой страдают многие младенцы и дети с ГЭРБ, может вызвать проблемы с увеличением веса и плохое питание. Со временем, когда желудочная кислота забрасывается в пищевод, это также может привести к:
- Воспаление пищевода, называемое эзофагитом
- Язвы или язвы в пищеводе, которые могут быть болезненными и кровоточить
- Отсутствие эритроцитов из-за кровоточащих язв (анемия)
Взрослые также могут иметь длительные проблемы, связанные с воспалением пищевода.К ним относятся:
- Сужение или стриктура пищевода
- Пищевод Барретта, состояние, при котором в слизистой оболочке пищевода присутствуют аномальные клетки
Жизнь с ГЭРБ
Многие младенцы, у которых рвота, перерастают ее к тому времени, когда им исполняется около 1 года. Это происходит по мере того, как НПС становится сильнее. У других детей прием лекарств и изменение образа жизни и диеты может уменьшить рефлюкс, рвоту и изжогу.
Когда мне следует позвонить лечащему врачу моего ребенка?
Позвоните своему лечащему врачу, если ваш ребенок или ребенок:
- Имеет рефлюкс и не набирает вес
- Имеет признаки астмы или пневмонии.К ним относятся кашель, свистящее дыхание или затрудненное дыхание.
Ключевые моменты ГЭРБ
- ГЭРБ — это длительное (хроническое) расстройство пищеварения.
- Это происходит, когда содержимое желудка забрасывается обратно в пищевод.
- Изжога или кислотное расстройство желудка являются наиболее частыми симптомами ГЭРБ.
- Рвота может вызвать проблемы с набором веса и плохим питанием.
- Во многих случаях ГЭРБ можно облегчить, изменив диету и образ жизни.
- Иногда могут потребоваться лекарства, кормление через зонд или хирургическое вмешательство.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от визита к поставщику медицинских услуг вашего ребенка:
- Перед посещением запишите вопросы, на которые вы хотите получить ответы.

- При посещении запишите названия новых лекарств, методов лечения или тестов, а также любые новые инструкции, которые ваш лечащий врач дает вам для вашего ребенка.
- Если у вашего ребенка запланирована повторная встреча, запишите дату, время и цель этой встречи.
- Знайте, как вы можете связаться с врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Гастроэзофагеальный рефлюкс (для родителей) — Nemours KidsHealth
Что такое гастроэзофагеальный рефлюкс (ГЭР)?
Гастроэзофагеальный рефлюкс (ГЭР), также называемый рефлюкс , это когда пища и кислота из желудка попадают обратно в пищевод. Это вызывает неприятное ощущение в груди, часто называемое изжогой.
ГЭР может возникнуть у взрослых и детей, даже у младенцев. Это нормально, и большинство детей с гастроэзофагеальным рефлюксом со временем перерастают его. Изменения в диете могут помочь, но некоторым детям может потребоваться лечение.
Изменения в диете могут помочь, но некоторым детям может потребоваться лечение.
Рефлюкс, который происходит часто и вызывает такие проблемы, как плохой рост, рвота или повреждение пищевода, называется ГЭРБ (гастроэзофагеальной рефлюксной болезнью) . ГЭРБ более серьезна, чем ГЭР, и обычно лечится лекарствами.
Каковы признаки и симптомы гастроэзофагеального рефлюкса?
Общие признаки рефлюкса включают:
- изжога (жжение в груди, шее и горле).Он может длиться до 2 часов и имеет тенденцию усиливаться после еды и в положении лежа
- отрыжка
- частая икота
- частые срыгивания или рвота, особенно после еды
- ощущение, что желудочная кислота поднимается к задней стенке горла
- кислый или неприятный запах изо рта
- частые кариесы, особенно на задних зубах, несмотря на хорошую чистку зубов
Признаки ГЭР у младенцев и детей младшего возраста включают:
- удушье или хрипы (при попадании содержимого рефлюкса в дыхательное горло и легкие)
- мокрая отрыжка или мокрая икота
- срыгивание, продолжающееся после первого дня рождения ребенка (когда оно прекращается у большинства младенцев)
- раздражительность или безутешный плач после еды
- отказ от еды или употребление только небольшого количества пищи
- неспособность набрать вес
Некоторые из этих симптомов могут ухудшиться, если ребенок ложится или помещается в автокресло после еды.
Что вызывает гастроэзофагеальный рефлюкс?
Кольцо мышц, называемое нижним пищеводным сфинктером, отделяет пищевод от желудка. Симптомы ГЭР возникают, если это кольцо расслабляется в неподходящее время или не закрывается должным образом. Это позволяет кислой жидкости из желудка течь обратно в пищевод, в заднюю часть горла, а иногда и через рот или нос.
Часто рефлюкс незначительный и не вызывает беспокойства. Но у людей с ГЭРБ рефлюкс случается чаще и вызывает заметный дискомфорт.После многих приемов пищи у них возникает изжога (также называемая кислотным расстройством желудка ).
У младенцев с ГЭРБ грудное молоко или смесь регулярно рефлюксируют в пищевод, а иногда и изо рта. Иногда младенцы срыгивают с силой или имеют «влажную отрыжку».
Какие проблемы могут возникнуть?
Младенцы с ГЭР обычно перерастают его к тому времени, когда им исполняется 1 или 2 года. Но в некоторых случаях симптомы ГЭР сохраняются. Дети с нарушениями развития или неврологическими нарушениями, такими как церебральный паралич, более подвержены риску ГЭР и могут иметь более тяжелые и длительные симптомы.
Устойчивый рефлюкс желудочной кислоты в пищевод может привести к:
- проблемы с дыханием (при попадании жидкости в трахею, легкие или нос)
- покраснение и раздражение пищевода, состояние, называемое эзофагитом
- кровотечение в пищевод
- рубцовая ткань в пищеводе, затрудняющая глотание
- пневмония
- повторные приступы астмы
Поскольку эти осложнения могут сделать прием пищи болезненным, ГЭР может мешать правильному питанию.Поэтому, если ваш ребенок не набирает вес, как ожидалось, или теряет вес, поговорите со своим врачом.
Как диагностируется гастроэзофагеальный рефлюкс?
У детей старшего возраста врачи обычно диагностируют рефлюкс, проводя осмотр и выслушивая симптомы. Если у вашего ребенка есть симптомы ГЭР, постарайтесь отслеживать продукты, которые, по-видимому, вызывают их. Это может помочь врачу понять, что происходит.
Детям младшего возраста и младенцам врачи могут назначить эти тесты для диагностики ГЭР или исключения других проблем:
- Рентгенологическое исследование верхних отделов желудочно-кишечного тракта.
 Этот специальный рентген может показать застой жидкости в пищеводе, раздражение или сужение пищевода и любые проблемы с верхним пищеварительным трактом. Для теста ваш ребенок проглотит небольшое количество меловой жидкости (бария). Эта жидкость появляется на рентгене и показывает процесс глотания.
Этот специальный рентген может показать застой жидкости в пищеводе, раздражение или сужение пищевода и любые проблемы с верхним пищеварительным трактом. Для теста ваш ребенок проглотит небольшое количество меловой жидкости (бария). Эта жидкость появляется на рентгене и показывает процесс глотания. - 24-часовое исследование датчика импеданса-ph. Это самый точный способ определить рефлюкс и частоту его возникновения. Тонкая гибкая трубка проходит через нос в пищевод.Наконечник находится чуть выше пищеводного сфинктера в течение 24 часов, чтобы проверить уровень кислоты в пищеводе и обнаружить рефлюкс.
- Сканирование молока. Эта серия рентгеновских снимков отслеживает особую жидкость, которую ребенок проглатывает. Сканирование может показать, медленно ли желудок опорожняет жидкость и вдыхается ли рефлюксная жидкость в легкие.
- Верхняя эндоскопия. Врачи осматривают пищевод, желудок и часть тонкого кишечника с помощью крошечной волоконно-оптической камеры.
 Они также могут взять небольшой образец ткани (биопсия) слизистой оболочки пищевода, чтобы исключить или обнаружить другие проблемы.
Они также могут взять небольшой образец ткани (биопсия) слизистой оболочки пищевода, чтобы исключить или обнаружить другие проблемы.
Как лечить гастроэзофагеальный рефлюкс?
Лечение ГЭР зависит от симптомов и их тяжести.
Рефлюкс часто встречается у младенцев, и некоторые простые изменения в кормлении могут помочь:
- Не перекармливайте ребенка. Меньшие, но более частые кормления могут уменьшить рефлюкс. Поговорите со своим лечащим врачом о том, сколько и как часто ваш ребенок должен кормить.
- Отрыгивайте ребенка до и после кормления.
- Держите ребенка вертикально во время кормления и в течение 15–30 минут после него. Не сажайте ребенка в автокресло после кормления. Это положение может усилить рефлюкс
- Поговорите со своим лечащим врачом, прежде чем менять диету вашего ребенка или свою диету, если вы кормите грудью.
Не позволяйте никому курить рядом с ребенком. Табачный дым может усугубить рефлюкс.
Врач может порекомендовать загустить смесь небольшим количеством овсяных хлопьев для младенцев или использовать антирефлюксную смесь для уменьшения рефлюкса.Новорожденных с рефлюксом, находящихся на грудном вскармливании, следует продолжать кормить грудью. Поговорите со своим врачом перед густым кормлением, если ваш ребенок находится на грудном вскармливании, имеет лишний вес или родился раньше срока.
Дети старшего возраста часто получают облегчение, избегая продуктов и напитков, которые вызывают симптомы ГЭР. Часто к ним относятся:
- цитрусовые
- шоколад
- еда и напитки с кофеином
- жирная и жареная пища
- чеснок и лук
- острая пища
- пищевые продукты и соусы на томатной основе
- мята перечная
Врачи могут порекомендовать приподнять изголовье кровати ребенка старшего возраста на 6–8 дюймов, чтобы помочь при рефлюксе, возникающем ночью.Младенцы младше 1 года, в том числе дети с гастроэзофагеальным рефлюксом, всегда должны спать на спине на плоской твердой поверхности.
Ожирение, некоторые лекарства, курение и алкоголь могут усугубить ГЭР.
Если симптомы сохраняются, врачи могут прописать лекарство, например:
- Блокаторы h3, помогающие блокировать выработку желудочной кислоты
- ингибиторы протонной помпы, уменьшающие количество кислоты, вырабатываемой желудком прокинетики
- , которые помогают лучше работать пищеводному сфинктеру и быстрее опорожнять желудок.Это может предотвратить эпизоды рефлюкса.
В редких случаях лечение само по себе не помогает, и ребенок плохо растет или имеет другие проблемы. Тогда хирургическая процедура может быть вариантом. В этой операции, называемой фундопликацией (fun-doh-plih-KAY-shun), врач создает клапан в верхней части желудка, оборачивая часть желудка вокруг пищевода, чтобы укрепить сфинктер и предотвратить рефлюкс.
Когда я должен позвонить врачу?
Позвоните врачу, если у вашего ребенка ГЭР и:
- вроде не растет
- плачет намного больше, чем обычно
- не ест или плачет и выгибается дугой от бутылочки или груди во время кормления
- кашель, удушье, хрипы или затрудненное дыхание
- имеет сильную рвоту более чем несколько раз в течение 24 часов
- имеет кровь в кале
- все еще имеет проблемы с рефлюксом после 1 года
Немедленно обратитесь в отделение неотложной помощи, если вашего ребенка вырвало кровью или желчью (зеленая или желтая жидкость).
Позвоните своему врачу, если ребенок старшего возраста с ГЭР:
- очень беспокоит рефлюкс
- вроде не растет
- кашель, удушье, хрипы или затрудненное дыхание
- рвота чаще нескольких раз в сутки
- имеет кровь в кале
Немедленно обратитесь в отделение неотложной помощи, если у вашего ребенка сильная боль в груди.
Что еще я должен знать?
Если у вашего ребенка ГЭР:
- Поощряйте их чаще есть небольшими порциями вместо трех больших приемов пищи.
- Поговорите с врачом о безопасном снижении веса, если у вашего ребенка избыточный вес или ожирение.
- Не позволяйте курить рядом с ребенком. Это может усугубить рефлюкс.
Аэрофагия: симптомы, причины и лечение
Аэрофагия возникает, когда человек заглатывает слишком много воздуха и испытывает вздутие живота и отрыжку. Расстройство очень распространено, но, несмотря на частое сглатывание и другие явные признаки, люди могут не осознавать, что глотание воздуха является причиной их дискомфорта. Одно исследование показало, что, хотя у 23% опрошенных людей были симптомы аэрофагии, только 13% обращались за лечением.
Одно исследование показало, что, хотя у 23% опрошенных людей были симптомы аэрофагии, только 13% обращались за лечением.
Хотя исследователи давно подозревали, что симптомы аэрофагии возникают из-за того, что люди заглатывают избыточное количество воздуха, первое клиническое исследование, научно продемонстрировавшее этот механизм, было проведено в 2009 году.
Если вы используете терапию постоянным положительным давлением в дыхательных путях (CPAP) для лечения обструктивного апноэ во сне, вы можете заметить симптомы аэрофагии. Важно знать, что существует множество способов уменьшить дискомфорт от проглоченного воздуха.Понимание того, что вызывает аэрофагию и когда следует обратиться к врачу, является первым шагом к облегчению ваших симптомов.
Что вызывает аэрофагию?
Аэрофагия характеризуется чрезмерным заглатыванием воздуха. Воздух попадает в желудочно-кишечный тракт и вызывает ряд симптомов. Слово «аэрофагия» в переводе с греческого означает «поедание воздуха».
Хотя некоторые симптомы схожи, аэрофагия считается другим расстройством, чем чрезмерная отрыжка, синдром раздраженного кишечника, запор или функциональная диспепсия, то есть расстройство желудка без известной причины.Аэрофагия не вызвана закупоркой кишечника. При этом люди с аэрофагией нередко имеют другое желудочно-кишечное расстройство.
Каковы симптомы аэрофагии?
Симптомы аэрофагии связаны с тем, как воздух проходит через тело. В зависимости от того, остается ли воздух в основном выше или проходит через кишечник вниз, вы можете испытать:
- Вздутие живота
- Отрыжка
- Метеоризм
- Бурчание в животе
- Боль или дискомфорт в животе
- Вздутый живот
Менее распространенные симптомы включают запор, диарею, снижение аппетита и тошноту.В отличие от других желудочно-кишечных расстройств рвота обычно не считается симптомом аэрофагии. Симптомы могут появляться и исчезать со временем.
Симптомы могут появляться и исчезать со временем.
Каковы факторы риска аэрофагии?
Аэрофагия может возникнуть в любое время, когда человек заглатывает слишком много воздуха, но у некоторых людей это может происходить чаще. Например, аэрофагия иногда связана с беспокойством, которое может вызвать нерегулярное дыхание.
Некоторые действия, такие как употребление газированных напитков, также могут увеличить количество проглатываемого вами воздуха.Аэрофагия является распространенным побочным эффектом терапии с постоянным положительным давлением в дыхательных путях (CPAP), лечения обструктивного апноэ во сне, особенно на начальном этапе лечения.
Как диагностируется аэрофагия?
Чтобы диагностировать аэрофагию, ваш врач может попросить вас описать ваши симптомы, особенно в отношении отрыжки, вздутия живота, болей в животе, метеоризма или запоров. Они могут проверить наличие признаков вздутия живота и постучать по животу, чтобы убедиться, что внутри нет лишнего воздуха. Они также могут прослушивать кишечные шумы и проверять, нет ли у вас каких-либо физических закупорок, препятствующих работе кишечника.
Они также могут прослушивать кишечные шумы и проверять, нет ли у вас каких-либо физических закупорок, препятствующих работе кишечника.
Рентген брюшной полости, также называемый рентгенограммой, может предоставить визуальное подтверждение избыточного воздуха в кишечнике или расширенного кишечника из-за воздуха. С помощью этого теста ваш врач проверяет уровни воздуха и жидкости, характер смешивания воздуха и жидкости, который указывает на непроходимость кишечника.
Ваш врач может также исключить наджелудочную отрыжку, которая отличается от заглатывания воздуха тем, что воздух попадает в пищевод и тут же снова выходит.При необходимости они могут выполнить эндоскопию верхних отделов пищевода и желудка, вставив небольшую камеру.
Чтобы поставить диагноз аэрофагии, у вас должны быть симптомы в течение как минимум 12 недель — не обязательно подряд — из предыдущих 12 месяцев.
Как машины CPAP вызывают аэрофагию?
Устройства постоянного положительного давления в дыхательных путях (CPAP) обеспечивают постоянную подачу сжатого воздуха, предназначенного для поддержания проходимости дыхательных путей у людей с синдромом обструктивного апноэ во сне (СОАС). Когда мышцы расслабляются во время сна, расстояние между трахеей и пищеводом становится слабее, что позволяет воздуху легче проходить в пищевод. Затем этот воздух проходит по пищеводу в желудок, а иногда и в кишечник.
Когда мышцы расслабляются во время сна, расстояние между трахеей и пищеводом становится слабее, что позволяет воздуху легче проходить в пищевод. Затем этот воздух проходит по пищеводу в желудок, а иногда и в кишечник.
Приблизительно от 16% до 50% пользователей СИПАП испытывают симптомы аэрофагии, включая детей и взрослых. Некоторые исследователи также связывают аэрофагию из-за CPAP с симптомами гастроэзофагеального рефлюкса или изжоги. Теория состоит в том, что когда проглоченный воздух вызывает вздутие живота, желудок толкается вверх, облегчая попадание желудочной кислоты в пищевод.
Как предотвратить аэрофагию, вызванную аппаратом CPAP?
Врачи могут попробовать несколько методов для облегчения симптомов аэрофагии при использовании СИПАП-терапии.
Регулировка давления CPAP
Уменьшение общего количества воздуха, поступающего в организм, является одним из способов защиты от аэрофагии, но может быть контрпродуктивным, если низкое давление воздуха вызывает рецидив симптомов апноэ. Чтобы обойти эту проблему, некоторые исследователи предложили перейти на автоматическое устройство положительного давления в дыхательных путях (APAP), которое регулирует давление воздуха в течение ночи по мере необходимости.Первоначальные исследования показывают, что этот переход может облегчить симптомы вздутия живота, метеоризма, отрыжки и болей в животе, не оказывая негативного влияния на лечение СОАС.
Чтобы обойти эту проблему, некоторые исследователи предложили перейти на автоматическое устройство положительного давления в дыхательных путях (APAP), которое регулирует давление воздуха в течение ночи по мере необходимости.Первоначальные исследования показывают, что этот переход может облегчить симптомы вздутия живота, метеоризма, отрыжки и болей в животе, не оказывая негативного влияния на лечение СОАС.
Сменить маску
Некоторые исследователи считают, что полнолицевые маски CPAP могут вызывать больше симптомов аэрофагии, чем назальные маски. Использование маски, которая закрывает и нос, и рот, может сделать вас более восприимчивым к утечкам, а маска большего размера может потребовать более высокого давления. Ваш врач может помочь вам подобрать маску, которая будет надежно закрываться и позволит вам получать необходимое количество воздуха, в зависимости от того, дышите ли вы преимущественно ртом или носом.
Если регулировка давления на устройстве CPAP или переход на назальную маску не облегчают аэрофагию, поговорите со своим врачом об альтернативных вариантах лечения обструктивного апноэ во сне. Вместо этого они могут предложить двухуровневое устройство положительного давления в дыхательных путях (BiPAP), поскольку этот тип устройства обеспечивает более низкое давление во время выдоха.
Вместо этого они могут предложить двухуровневое устройство положительного давления в дыхательных путях (BiPAP), поскольку этот тип устройства обеспечивает более низкое давление во время выдоха.
Лечение дополнительных причин аэрофагии
Аэрофагия обычно улучшается при определенных изменениях образа жизни. В зависимости от того, что вызывает у вас симптомы аэрофагии, врач может порекомендовать:
.- Изменение способа глотания
- Практика дыхательных упражнений
- Прием лекарств
- Отказ от газированных напитков, соломинок и жевательной резинки
- Есть медленнее
- Логопедия для минимизации заглатывания воздуха
В редких случаях человек может проглотить так много воздуха, что возникает риск искривления органов и затруднения дыхания.В этих случаях врачи могут откачивать лишний воздух через носовую трубку и вводить седативные средства в качестве краткосрочного метода уменьшения заглатывания воздуха.
- Была ли эта статья полезной?
- Да Нет
Вздутие живота — причины, лечение и профилактика
На этой странице
Что такое вздутие живота?
Вздутие живота — это ощущение, что ваш живот переполнен или растянут. У вас также могут быть судороги, отрыжка, диарея, запор, отек и много газов.
Это происходит, когда органы пищеварительной системы растягиваются, например, когда жидкость, газ или твердые вещества скапливаются в части кишечника. Это также может произойти, когда содержимое вашего желудка движется слишком медленно через пищеварительную систему; когда у вас слабые мышцы стенки живота; или когда мышцы диафрагмы сокращаются, а не расслабляются.
Что вызывает вздутие живота?
Вздутие живота обычно вызывается изменениями в вашем рационе, например, если вы съели много жирной пищи.Одна из теорий заключается в том, что то, что вы едите, меняет тип бактерий в вашем кишечнике, что приводит к вздутию живота и газообразованию.
Употребление большого количества соленой пищи и углеводов может вызвать вздутие живота, равно как и заглатывание воздуха, когда вы едите слишком быстро или пьете много газированных напитков.
Регулярное вздутие живота может быть вызвано другими проблемами, включая:
Когда мне следует обратиться к врачу?
В редких случаях вздутие живота может указывать на более серьезное заболевание. Если вздутие живота не проходит после выполнения описанных выше действий, вам следует обратиться к врачу.Обратитесь за медицинской помощью, если у вас вздутие живота, а также:
- диарея
- постоянная или сильная боль в животе
- кровь в стуле (фекалии)
- изменение цвета или частоты стула
- похудение без попыток похудеть
- потеря аппетита или чувство быстрого насыщения
ПРОВЕРЬТЕ СВОИ СИМПТОМЫ — Воспользуйтесь нашей программой проверки симптомов и узнайте, нужно ли вам обратиться за медицинской помощью.
Как лечить вздутие живота?
Вздутие живота обычно проходит само по себе, если вы на некоторое время скорректируете свой рацион. Сократите употребление соленой пищи, углеводов и газированных напитков. Некоторым людям может помочь избегать продуктов, содержащих лук или чеснок, пшеницу, рожь, продукты с лактозой или косточковые фрукты.
Вздутие живота, вызванное запорами, можно лечить, употребляя больше продуктов с высоким содержанием клетчатки, увеличивая количество выпитой воды и регулярно занимаясь физическими упражнениями. Некоторым людям могут потребоваться слабительные средства для лечения запоров.
Если у вас есть заболевание, такое как глютеновая болезнь, вам необходимо соблюдать строгую диету, чтобы предотвратить вздутие живота и другие симптомы. Если у вас СРК, может помочь соблюдение диеты с высоким содержанием клетчатки и диеты с низким содержанием FODMAP. Это включает отказ от некоторых молочных продуктов, пшеницы и других злаков, а также от некоторых фруктов и овощей. Поговорите со специалистом в области здравоохранения, например, с врачом или диетологом, прежде чем начинать эту диету, чтобы убедиться, что она подходит именно вам.
Поговорите со специалистом в области здравоохранения, например, с врачом или диетологом, прежде чем начинать эту диету, чтобы убедиться, что она подходит именно вам.
Если у вас пищевая непереносимость, возможно, вам придется попробовать элиминационную диету, чтобы выяснить, какие продукты или продукты вызывают ваши проблемы.Ваш врач или диетолог посоветуют вам.
Некоторые люди считают, что пробиотики, содержащие лактобактерий и бифидобактерий , могут помочь при вздутии живота, уменьшая образование газов в кишечнике.
Можно ли предотвратить вздутие живота?
Чтобы ваша пищеварительная система работала хорошо, соблюдайте здоровую диету и съедайте не менее 30 г клетчатки каждый день. Сократите потребление обработанных и жирных продуктов и пейте меньше алкоголя. Пейте много воды и принимайте любые лекарства по назначению врача.
Не переедайте и старайтесь есть медленнее. Регулярное питание поможет предотвратить проблемы с пищеварением.
Регулярные физические упражнения также важны для вашего кишечника, потому что они укрепляют мышцы живота и стимулируют пищеварительную систему для проталкивания пищи. Он также помогает при стрессе, который влияет на нервы в пищеварительной системе и может замедлить пищеварение.
Курение очень вредно для пищеварения. Если вы курите, попробуйте бросить сейчас.
Тихий рефлюкс | Состояние | UT Southwestern Medical Center
Опытная помощь при тихом рефлюксе
Тихий рефлюкс, также известный как ларингофарингеальный рефлюкс (ЛФР), представляет собой состояние, при котором желудочная кислота затекает обратно вверх по пищеводу (глотательная трубка) в гортань (голосовой ящик) и глотку. .ФЛР называется тихим рефлюксом, потому что он часто не вызывает никаких симптомов в грудной клетке.
Наши ларингологи, прошедшие стажировку (врачи-отоларингологи, специализирующиеся на заболеваниях гортани) имеют большой опыт диагностики и лечения немого рефлюкса и других заболеваний пищевода, горла и гортани. Обычно мы начинаем с лекарств и изменения образа жизни, а затем можем порекомендовать расширенные минимально инвазивные процедуры для заболевания, которое не поддается нехирургическому лечению.
Обычно мы начинаем с лекарств и изменения образа жизни, а затем можем порекомендовать расширенные минимально инвазивные процедуры для заболевания, которое не поддается нехирургическому лечению.
Причины тихого рефлюкса
Когда люди едят, пища проходит по пищеводу в желудок, где желудочно-кишечная система начинает ее переваривать. Пищевод имеет сфинктер (кольцо мышц), где он соединяется с желудком, который закрывается, чтобы предотвратить попадание содержимого желудка в пищевод. Если сфинктер не закрывается должным образом, кислое содержимое желудка может затекать обратно в пищевод, вплоть до глотки и гортани.
Факторы риска развития ФЛР включают:
- Употребление алкоголя и/или табака
- Определенные предпочтения в еде, такие как жареная или острая пища
- Одежда, тесно облегающая живот
- Избыточный вес или ожирение
- Привычки, такие как переедание или в положении лежа сразу после еды
Симптомы тихого рефлюкса
ФЛР обычно не вызывает симптомов жжения в груди, но если симптомы появляются, они включают:
- Астму
- Горький привкус в горле Чрезмерное очищение горла
- сложность глотания
- Haravenity
- постназальный капель
- ощущение коше в горле
- Рана или жжение в горле
- Рана или жжение в горле
Диагностика тихого рефлюкса
на юго-западе наших квалифицированных наших квалифицированных ларингологов тщательное обследование, включающее:
- медицинский осмотр
- обзор o f личная история болезни
- Обсуждение симптомов
В некоторых случаях мы можем подтвердить диагноз ФЛР на основании нашей оценки без каких-либо дополнительных тестов. В зависимости от конкретных потребностей каждого пациента мы иногда работаем с гастроэнтерологами (специалистами по расстройствам пищеварительного тракта), которые могут помочь диагностировать рефлюкс с помощью тестирования pH, импеданса и моторики.
В зависимости от конкретных потребностей каждого пациента мы иногда работаем с гастроэнтерологами (специалистами по расстройствам пищеварительного тракта), которые могут помочь диагностировать рефлюкс с помощью тестирования pH, импеданса и моторики.
При необходимости дополнительные тесты могут включать:
- Тест на кислотный рефлюкс: Тест для измерения количества кислоты в жидкости внутри пищевода
- Эндоскопия: Тест для осмотра горла и пищевода с помощью длинного, тонкая трубка с освещенной камерой на конце
- Исследование глотания: Тест для оценки того, как пища продвигается изо рта по пищеводу, с использованием специальной жидкости, называемой барием, которая проявляется на рентгеновских снимках
Лечение тихого рефлюкса
В UT Southwestern лечение ФЛР обычно начинают с изменения образа жизни/диеты, а иногда и с лекарств, снижающих воздействие желудочного сока, например: В частности, наши ларингологи рекомендуют следующие изменения образа жизни, чтобы уменьшить вероятность возникновения рефлюкса, например: s:
- Потеря веса
- Избегание кислотообразующих продуктов, таких как шоколад, жареные продукты, цитрусовые, острые продукты и продукты на основе томатов
- Прекращение приема пищи по крайней мере за два-три часа до сна
- сон
Синдром избыточного бактериального роста | Консультант360
Сильная отрыжка, вздутие живота и метеоризм заставили 89-летнюю женщину обратиться за медицинской помощью.Она сообщила, что эти ранее легкие и прерывистые симптомы продолжительностью 20 лет ухудшились в течение последних 2 лет. Из-за беспокойства пациента в анамнезе желудочно-кишечные симптомы были приписаны аэрофагии, вызванной тревогой. История болезни также включала депрессию, дегенерацию желтого пятна на ранней стадии и деменцию Альцгеймера. Тошноты, рвоты, раннего насыщения, диареи, потери массы тела не было. Пациентка принимала витамин Е, донепезил и пароксетин. Аллергии не было.Несмотря на постоянную отрыжку, больной не чувствовал себя плохо. Ее кратковременная память была плохой, а центральное зрение обоих глаз было снижено. Результаты обследования были ничем не примечательны; живот был в норме. Тонус ректального сфинктера хороший; стул был коричневым и гем-отрицательным. В верхних отделах желудочно-кишечного тракта обнаружен дивертикул двенадцатиперстной кишки диаметром 3 см с множественными дивертикулами тонкой кишки. Дивертикулы являются потенциальными источниками избыточного бактериального роста. Чрезмерное бактериальное брожение углеводов вызывает повышенное газообразование.Дыхательный тест показал аномально высокий уровень водорода. Доктора Мубашир Шах, Халид Азиз и Джоэл Левин из Фармингтона, штат Коннектикут, диагностировали синдром избыточного бактериального роста с чрезмерным газообразованием. Пациенту дали антибиотики, и ее симптомы исчезли. Единственным источником водорода в кишечнике является бактериальный метаболизм экзогенных ферментируемых веществ, таких как непереваренные олигосахариды из фруктов и овощей, особенно бобовых, и не полностью переваренные полисахариды из пшеницы, овса, картофеля и кукурузы. 1 Бактерии, вырабатывающие водород, обычно ограничены толстой кишкой; однако у пациентов с тяжелым синдромом избыточного бактериального роста водород вырабатывается как в тонком, так и в толстом кишечнике. Люди с кишечными расстройствами, которые не могут полностью усваивать углеводы и белки, также производят повышенное количество водорода в толстой кишке. 2 Фекальные бактерии производят водород в процессе ферментации мукопротеинов. Высокая экскреция водорода натощак, наблюдаемая у некоторых людей с избыточным бактериальным ростом тонкой кишки или нелеченой глютеновой спру, объясняется повышенной доступностью слизи. 3,4 Хроническая отрыжка обычно является функциональным расстройством. Пациенты в состоянии эмоционального стресса или те, кто испытывает дискомфорт в грудной или брюшной полости по любой причине, могут жаловаться на частую непроизвольную отрыжку. Отрыжка, по-видимому, временно облегчает страдания пациента. Однако, если часть проглоченного воздуха попадает в желудок и кишечник, может возникнуть дискомфорт и развиться порочный круг. Зарезервируйте рентгенографическую оценку и лабораторные исследования для пациентов, у которых есть дополнительные жалобы, указывающие на торакальную или абдоминальную патологию.Если сопутствующего заболевания нет, проконсультируйте пациента и подробно объясните механизм аэрофагии-отрыжки.

 При незначительной диарее, которая не сопровождается признаками дегидратации (сухостью кожи и слизистых, редким мочеиспусканием, небольшим объемом мочи и ее темным цветом и пр.), достаточно каждые 30 минут выпивать небольшое количество воды без газа, травяного или некрепкого черного либо зеленого чая, отвара сухофруктов (50–100 мл:). В случае если наблюдаются первые симптомы обезвоживания, могут потребоваться регидратирующие растворы, которые восполняют в организме дефицит жидкости и электролитов. Их прием допускается только с разрешения врача.
При незначительной диарее, которая не сопровождается признаками дегидратации (сухостью кожи и слизистых, редким мочеиспусканием, небольшим объемом мочи и ее темным цветом и пр.), достаточно каждые 30 минут выпивать небольшое количество воды без газа, травяного или некрепкого черного либо зеленого чая, отвара сухофруктов (50–100 мл:). В случае если наблюдаются первые симптомы обезвоживания, могут потребоваться регидратирующие растворы, которые восполняют в организме дефицит жидкости и электролитов. Их прием допускается только с разрешения врача.


 Он использует небольшую гибкую трубку, называемую эндоскопом. На конце есть свет и объектив камеры.Образцы тканей пищеварительного тракта также могут быть взяты для анализа.
Он использует небольшую гибкую трубку, называемую эндоскопом. На конце есть свет и объектив камеры.Образцы тканей пищеварительного тракта также могут быть взяты для анализа. К ним относятся рвотные позывы или кашель. Вы также должны вести учет времени, типа пищи и количества пищи, которую съедает ваш ребенок.Проверяются показатели pH вашего ребенка. Они сравниваются с активностью вашего ребенка за этот период времени.
К ним относятся рвотные позывы или кашель. Вы также должны вести учет времени, типа пищи и количества пищи, которую съедает ваш ребенок.Проверяются показатели pH вашего ребенка. Они сравниваются с активностью вашего ребенка за этот период времени.


 Этот специальный рентген может показать застой жидкости в пищеводе, раздражение или сужение пищевода и любые проблемы с верхним пищеварительным трактом. Для теста ваш ребенок проглотит небольшое количество меловой жидкости (бария). Эта жидкость появляется на рентгене и показывает процесс глотания.
Этот специальный рентген может показать застой жидкости в пищеводе, раздражение или сужение пищевода и любые проблемы с верхним пищеварительным трактом. Для теста ваш ребенок проглотит небольшое количество меловой жидкости (бария). Эта жидкость появляется на рентгене и показывает процесс глотания. Они также могут взять небольшой образец ткани (биопсия) слизистой оболочки пищевода, чтобы исключить или обнаружить другие проблемы.
Они также могут взять небольшой образец ткани (биопсия) слизистой оболочки пищевода, чтобы исключить или обнаружить другие проблемы.