Можно ли пережить инфаркт и даже этого не заметить?
- Клаудиа Хэммонд
- BBC Future
Автор фото, iStock
Нам кажется, что признаки случившегося инфаркта должны быть столь серьезны, что их невозможно не заметить. Но так бывает далеко не всегда, предупреждает обозреватель BBC Future.
Классическое описание состояния при инфаркте миокарда включает давление за грудиной, перерастающее в сильную боль, и чувство страха.
В художественных фильмах обычно это изображается так: человек хватается за грудь, у него в глазах паника, и он падает на пол. И такое действительно бывает. Но не всегда.
Инфаркт миокарда случается, когда кровоток к сердечной мышце резко сокращается из-за закупорки коронарной артерии тромбом.
Но в некоторых случаях люди не чувствуют никакой боли в груди, несмотря на все то, что происходит в их организме.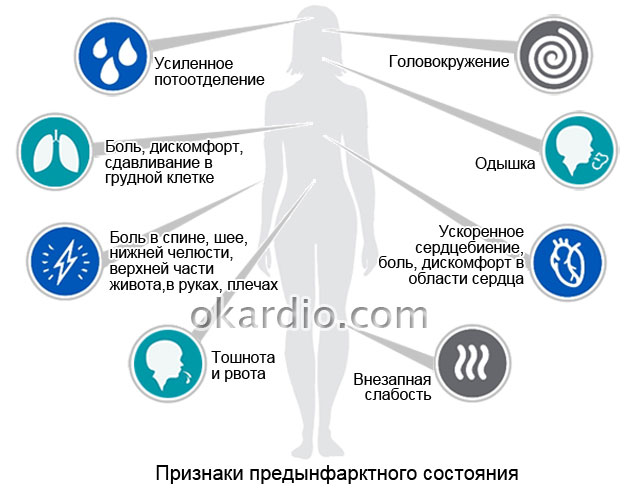 И из-за этого не обращаются за помощью, упуская время.
И из-за этого не обращаются за помощью, упуская время.
Если небольшая боль все-таки ощущается, они списывают это на что-нибудь другое — например, расстройство желудка. И только впоследствии электрокардиограмма показывает, какой ущерб их сердцу нанес случившийся с ними инфаркт.
Такую форму инфаркта называют безболевой. В одном из исследований, опубликованном в 2016 году, утверждается, что до 45% инфарктов может протекать именно так.
Правда, данные для этого исследования собирались в конце 90-х. С тех пор диагностика инфарктов шагнула вперед, так что сегодня, возможно, цифры не были бы такими высокими.
Однако и сейчас ежегодно к врачам обращаются люди, которые даже не подозревают, что уже перенесли инфаркт миокарда.
Есть и другие пациенты: они признают, что были больны, но не знают чем. Они испытывали боли в шее, плечах, животе, челюсти или в спине, испытывали затруднения с дыханием, слабость или головокружение, повышенную потливость.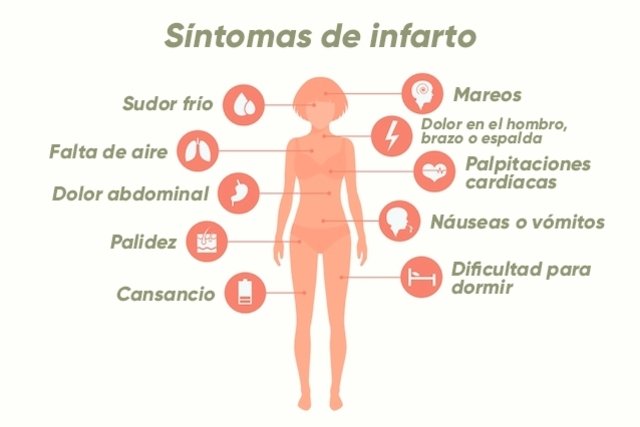 Их тошнило, вплоть до рвоты.
Их тошнило, вплоть до рвоты.
Такая комбинация симптомов, даже если не было сильной боли в груди, вполне позволяет поставить диагноз.
Автор фото, iStock
Подпись к фото,Боль в груди при инфаркте чаще бывает у мужчин
Часто приходится слышать, что такие сердечные приступы — без боли в груди — более свойственны женщинам, из-за чего те поздно обращаются за медицинской помощью, тем самым снижая шансы на полное выздоровление, а то и на спасение.
Чтобы установить, правда ли это, в 2009 году канадские исследователи решили систематически изучить симптомы инфаркта у 305 пациентов, подвергшихся ангиопластике (при этой процедуре врачи расширяют суженные или перекрытые сосуды крошечным баллоном).
Во время процедуры пациент короткое время переживает те же симптомы, что и при сердечном приступе, и когда маленькие баллоны в сосудах надувались, расширяясь, исследователи просили больных описать свои ощущения.
Ученые не обнаружили отличий в ощущениях мужчин и женщин, когда речь шла о болях в груди, руках, одышке, потливости или тошноте.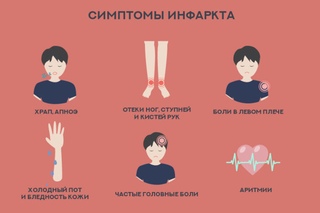
Но, как выяснилось, женщины чаще испытывали боль в шее и в челюсти — вдобавок к боли в груди.
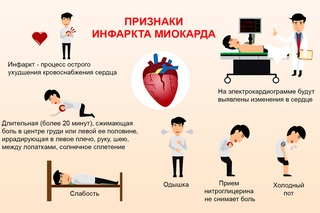
СИМПТОМЫ ИНФАРКТА МИОКАРДА
- сильная, сдавливающая боль за грудиной
- нарастающее чувство беспокойства, страха
- боли в руках, челюсти, шее, плечах, спине
- нарушение ритма сердца
- затрудненное дыхание
- повышенная потливость
- слабость, тошнота и рвота
- головная боль
- головокружение и потеря сознания
То, что удавалось обнаружить в ходе других исследований, часто оказывалось противоречивым и впоследствии неподтверждающимся. Кроме того, исследования часто включали в себя другие диагнозы.
Поэтому в конце концов было решено сделать научный обзор исследований с единственной целью — установить, есть ли разница в симптомах инфаркта у мужчин и женщин.
Такой обзор был сделан в 2011 году. В него были включены исследования, проведенные в США, Японии, Швеции, Германии, Канаде и Великобритании, причем самое крупное из них оперировало данными о более чем 900 тыс. человек.
Итак, данные были взяты из 26 лучших исследований, объединены и вновь проанализированы.
Заключение гласило: женщины с меньшей вероятностью, чем мужчины, испытывают боль в груди [при инфаркте] и с большей вероятностью — такие симптомы, как слабость, тошнота, головокружение и потеря сознания, а также боль в шее, руках и челюсти.
Большинство как мужчин, так и женщин ощущало боль в груди, но треть пациенток и почти четверть пациентов пережили инфаркт вообще без таких симптомов, из-за чего затруднялись понять, что с ними происходит.
Автор фото, iStock
Подпись к фото,В некоторых случаях инфаркт миокарда не имеет тех симптомов, которые нам часто показывают в кино
Понятно, что если вы не знаете, насколько серьезно происходящее с вами, вы с меньшей долей вероятности обратитесь к врачу.
И действительно, люди в таких случаях не спешили прибегнуть к профессиональной медицинской помощи, обращаясь к врачу через два, а то и через пять часов после инфаркта.
В другом исследовании ученые хотели понять, как происходит процесс принятия решения — обращаться к врачу или нет — в ситуации, когда любое промедление может стоить жизни.
Подробные собеседования с небольшим количеством женщин, перенесших инфаркт, выявили, что половина из них поняли: происходит что-то опасное, и немедленно обратились за помощью.
У троих были поначалу слабо выраженные симптомы, но постепенно нарастающие, что в итоге и заставило их пойти к врачу.
Однако остальные вообще не поняли, что переживаемое ими имеет отношение к сердцу. Они никому об этом не рассказали, решив подождать и посмотреть, что будет дальше.
Какой же вывод из всего сказанного?
Сильная боль в груди — это очень серьезно, она может указывать на инфаркт миокарда. Но — внимание! — точно так же на инфаркт может указывать и совокупность других симптомов, часто совсем не похожих на то, что мы видим в фильмах.
Но — внимание! — точно так же на инфаркт может указывать и совокупность других симптомов, часто совсем не похожих на то, что мы видим в фильмах.
Правовая информация. Эта статья содержит только общие сведения и не должна рассматриваться в качестве замены рекомендаций врача или иного специалиста в области здравоохранения. Би-би-си не несет ответственности за любой диагноз, поставленный читателем на основе материалов сайта. Би-би-си не несет ответственности за содержание других сайтов, ссылки на которые присутствуют на этой странице, а также не рекомендует коммерческие продукты или услуги, упомянутые на этих сайтах. Если вас беспокоит состояние вашего здоровья, обратитесь к врачу.
Прочитать оригинал этой статьи на английском языке можно на сайте BBC Future.
Не пропустите первые признаки инфаркта
Инфаркт миокарда – одна из форм ишемической болезни сердца, при которой происходят необратимые изменения в сердечной мышце вследствие нарушения кровотока по коронарным артериям.
От правильной первой помощи в первые минуты будет зависеть исход заболевания. Не будет преувеличением сказать, что хорошо оказанная первая помощь при инфаркте может спасти жизнь.
Клинические проявления
Инфаркт миокарда может быть как первым проявлением ишемической болезни сердца, так и возникать на фоне длительно существующей стенокардии. Основным симптомом инфаркта миокарда является приступ необычно интенсивной боли за грудиной, который у пациентов со стенокардией не проходит после приема привычных доз нитроглицерина.
Боль обычно носит волнообразный характер, часто может распространяться в левую руку, лопатку, шею, зубы. Инфаркт миокарда возникает как на фоне повышенного артериального давления, так и может сопровождаться его снижением с резким ухудшением общего состояния (выраженная слабость, холодный пот, тошнота). Одним из характерным признаком инфаркта является страх смерти.
Проявляения инфаркта могут отличаться от классической картины. Существуют так называемые атипичные формы.
Существуют так называемые атипичные формы.
Абдоминальная форма проявляется сильными болями в животе, тошнотой, рвотой, расстройствами пищеварения.
Астматическая форма может протекать как приступ бронхиальной астмы (одышка, затруднение дыхания, чувство нехватки воздуха). Одной из самых коварных форм инфаркта миокарда является безболевая, которая протекает без типичного болевого приступа (стенокардии). Единственным проявлением этой формы может быть необъяснимое ухудшение общего состояния, снижение переносимости физической нагрузки, слабость.
Первая помощь
- Вызвать скорую помощь (желательно специализированную кардиологическую или реаниматологическую бригаду). Скорую желательно встретить кому-то из родственников или соседей, чтобы уменьшить время до начала оказания квалифицированной медицинской помощи.
- Снижение нагрузки на сердце – лечь, принять успокоительные препараты.
- Прием нитроглицерина под язык до купирования болевого приступа
- Попытаться купировать боль (анальгин, нестероидные противоспалительные препараты).

При подозрении на остановку сердца (отсуствие сознания, дыхания, пульса на сонных артериях, артериального давления) следует незамедлительно приступить к реанимационным мероприятиям: Прекардиальный удар (короткий сильный удар кулаком в область грудины). Может оказаться эффективным в первые секунды фибрилляции желудочков. При неэффективности необходимо незамедлительно начать непрямой массаж сердца и вентиляцию легких методом рот-в-рот или рот-в-нос. Эти мероприятия следует продолжать до приезда скорой.
Не откладывайте, если вы плохо себя чувствуете или думаете, что ваше состояние серьезное. Звоните 103.
Симптомы инфаркта миокарда у женщин: как определить и когда вызывать 103
Мужчины и женщины отличаются физиологически, и сердечный приступ может выглядеть у женщин не так, как у мужчин. Из-за этого женщины иногда не вовремя обращаются за медицинской помощью и рискуют тяжелое течение или умереть.
Инфаркт случается, когда поставки крови к сердцу в определенном участке критически уменьшаются или прекращаются. В первую очередь из-за сужения коронарных сосудов вследствие атеросклероза или тромба. Участок сердца, не получающий кислород, постепенно умирает. Поэтому так важно вовремя восстановить кровообращение в сердце.
Сердечный приступ проявляется болью, которая имеет жгучий или сжимающий характер, или дискомфортом и тяжестью за грудиной. Это продолжается несколько минут или отступает и снова возвращается. «На мне как будто сидит слон», – говорят те, кто это пережил.
Но у женщин это может проявляться иначе:
- Могут болеть одна или обе руки, шея, плечи, челюсть или живот
- Часто болит между лопатками
- Дыхание может стать частым и поверхностным, но при этом ничего не будет болеть
- Может появиться выраженная слабость, бросить в холодный пот или возникнет головокружение и тошнота
Если вы испытываете такие симптомы – немедленно вызывайте «скорую». Можно принять ацетилсалициловую кислоту – она останавливает свертываемости крови и образование тромбов. Если у человека рядом с вами остановилось дыхание, прежде всего звоните 103 и сделайте непрямой массаж сердца, пока дыхание не восстановится.
Можно принять ацетилсалициловую кислоту – она останавливает свертываемости крови и образование тромбов. Если у человека рядом с вами остановилось дыхание, прежде всего звоните 103 и сделайте непрямой массаж сердца, пока дыхание не восстановится.
Вызвать экстренную помощь также следует, если:
- боль постоянная и становится более интенсивной
- боль волнообразно повторяется в состоянии покоя
- возникает резкая слабость, чувство страха
- учащается пульс
- резко колеблется артериальное давление
По данным американских кардиологов, женщины очень боятся не столько инфарктов, сколько госпитализации. Поэтому они пытаются терпеть боль и дискомфорт, избегают вызывать экстренную медицинскую помощь и тем самым подрывают свое здоровье, теряя очень важное время для применения наиболее эффективных современных методов лечения инфаркта. Чем меньше времени пройдет от начала симптомов до попадания в больницу, то лучше шансы на выздоровление.
Сейчас абсолютно все пациенты с острым инфарктом миокарда с элевацией сегмента ST (когда от оперативного вмешательства и постановки стента зависит жизнь человека) получают стент бесплатно. Такую помощь можно получить в одном из 34 реперфузионных центров, работающих в режиме «24/7/365». Еще 6 отделений принимают пациентов с острым инфарктом миокарда, но не круглосуточно.
А чтобы ваше сердце и сосуды были в безопасности – консультируйтесь со своим семейным врачом о рисках развития сердечно-сосудистых болезней (при необходимости он направит к кардиологу), бросайте курить, много двигайтесь и следите за своим рационом.
Источник
симптомы, лечение, первая помощь и причины
По статистике, ежегодно в Украине происходит как минимум 40 тысяч инфарктов. При этом ишемическая болезнь сердца диагностирована примерно у каждого четвертого взрослого украинца, то есть почти у 9 миллионов человек, она уносит жизни более чем у 215 тысяч соотечественников.
24 Канал обратился к кардиологу Центра кардиохирургической помощи МС «Добробут» Екатерины Ревенко, чтобы узнать, что такое инфаркт, почему возникает, как распознать, какую первую помощь нужно оказать больному, какие существуют новейшие методы лечения и что делать, чтобы уменьшить риск возникновения заболевания.
Читайте также: Инсульт – сосудистая катастрофа: симптомы, первая помощь и профилактика
Прежде чем говорить об инфаркте миокарда, следует остановиться на ишемической болезни сердца (ИБС). Ведь инфаркт – это как раз одна из форм ИБС. Ишемической болезнью сердца называется нарушение кровотока в сердечных артериях, в результате которого клетки миокарда недополучают или вообще не получают кислорода. Во втором случае из-за отсутствия кислорода определенные участки сердечной мышцы начинают отмирать – это и есть инфаркт,
Инфаркты классифицируются и по объему поражения, и по месту, где произошла катастрофа, и по наличию или отсутствию осложнений. Также бывают как первичные, так и повторные инфаркты. Впрочем, смысла помнить все нюансы классификации нет, ведь симптомы очень похожи, где бы и какой бы инфаркт не развивался.
Также бывают как первичные, так и повторные инфаркты. Впрочем, смысла помнить все нюансы классификации нет, ведь симптомы очень похожи, где бы и какой бы инфаркт не развивался.
Самое важное, что нужно знать из всего этого, – что есть инфаркт трансмуральный, который затрагивает все три слоя сердечной мышцы, то есть поражает всю толщу стенки сердца; и есть инфаркты, когда некроз развивается только в одном слое миокарда. Тяжелый и опасный – трансмуральный, ведь стенка сердца в этом случае поражается более чем на 75%, и миокард теряет способность эффективно сокращаться и качать кровь, то есть выполнять свою главную функцию.
Питание клеток миокарда кислородом нарушается, когда артерии сердца, коронарные сосуды сужаются или вообще перекрываются атеросклеротическими бляшками или тромбами. В большинстве случаев сосудистую катастрофу вызывают как раз бляшки – отложения жиров на стенках сосудов. Впрочем, стоит помнить и про тромбы, ведь к инфарктам у молодых людей приводят обычно именно они.
Пораженными могут быть как все артерии, так и одна. Хотя на риск развития инфаркта это не влияет – он может произойти, даже если проблема только в одном сосуде.
Чтобы узнать, в каком состоянии коронарные артерии, проводится инвазивное обследование – коронаровентрикулография. Если пациента с подозрением на ишемическую болезнь сердца вовремя обследовать и устранить выявленные нарушения кровотока (с помощью стентирования – в случае однососудистого поражения, или шунтирования – когда повреждены несколько артерий), инфаркт не случится. Более того – человек полностью выздоровеет, сердце будет работать в полную силу. Вот почему так важно регулярно проходить профосмотры у кардиолога,
Возникновение инфаркта
Кстати, многососудистое коронарное шунтирование уже проводится миниинвазивно – через межреберный разрез до 10 см, а не через 25-сантиметровый разрез грудины. Первыми в мире в 2017 году такие операции начали проводить в киевской клинике «Добробут». Метод разработал кардиохирург клиники Александр Бабляк.
Метод разработал кардиохирург клиники Александр Бабляк.
Сердце – очень сложный орган. Когда ему плохо, он может маскировать свои проблемы в десятки других заболеваний. А иногда вообще страдает молча. Это касается и инфаркта – часто обнаружить его без дополнительного обследования не удается даже врачам. Поэтому и имеем столько пациентов с перенесенным на «ногах инфарктом»,
Четко определить список симптомов инфаркта сложно. Например, он далеко не всегда сопровождается болью в грудной клетке. Может беспокоить нетипичная для инфаркта (в понимании большинства людей) боль в шее, челюсти или пятке при ходьбе. А может вообще только слабость.
Читайте также: Все о сахарном диабете: первые симптомы, профилактика и факторы риска
Однако есть одна формула, которая однозначно указывает на проблемы с сердцем. Если чувствуете, что с вами что-то не так, но в состоянии покоя (когда сели или легли и немного отдохнули) дискомфорт или боль прошли – вам точно нужно как можно быстрее попасть в больницу. Связь: «двигаюсь – плохо; остановился и отдохнул – стало лучше» – повод немедленно обратиться за помощью.
Связь: «двигаюсь – плохо; остановился и отдохнул – стало лучше» – повод немедленно обратиться за помощью.
Симптомы инфаркта / инфографика 24 канал
Обычно на инфаркт также указывают:
● любой дискомфорт в грудной клетке или «где-то» в теле, связанный с физическим или эмоциональным нагрузкам. Это стенокардия, приступы которой предшествуют инфаркту в 90% случаев;
● распирающая, сжимающая или жгучая боль в грудной клетке. И это не секундное покалывание – болит дольше, чем 10-15 минут. Затем боль может немного утихнуть, но обязательно возвращается, и уже болит, не переставая;
● изжога, тошнота, даже рвота;
● изменение пульса: он или замедляется до 50 ударов, или ускоряется до 90 ударов и более;
● снижение артериального давления (впрочем, если до инфаркта он был высоким, трудно заметить этот симптом)
● какие-то неспецифические проявления: недомогание, появление непонятного дискомфорта «ни с того ни с сего», внутренний озноб, дрожь в груди, жар, тревога, паника, страх смерти.
Инфаркт / инфографика 24 канал
В случае инфаркта все решают первые 2 часа от его начала. Если человеку окажут квалифицированную помощь в течение этого времени (откроют заблокированный сосуд), катастрофических последствий удастся избежать. Если же 2 часа пропустили, начинается массивное отмирание клеток сердечной мышцы. И все, что можно сделать, – это только уменьшить зону поражения. В некоторых случаях правильная помощь в первые 6 часов позволяет спасти около половины клеток.
Поэтому, главное, что нужно сделать для спасения человека, – как можно быстрее доставить его в больницу. А дальше требовать, чтобы помощь была предоставлена по так называемой «быстрой линии», то есть – не сидеть час под кабинетом терапевта, а делаем все, чтобы немедленно попасть к специалисту,
– добавила врач.
Читайте также: Рак молочной железы: все о болезни, которая каждый час уносит жизнь одного Украинский
Пока едем в больницу или ждем скорую – даем человеку разжевать (именно разжевать, а не проглотить) 300 мг «аспирина кардио» (должно быть в каждой аптечке). Этот препарат снижает свертываемость крови, поэтому может разблокировать сосуд, который закрылся, и этим уменьшить зону поражения. А вот с популярным у нас нитроглицерином следует быть осторожными: в качестве первой помощи при инфаркте его можно применять только в случае, если препарат был ранее назначен врачом.
Этот препарат снижает свертываемость крови, поэтому может разблокировать сосуд, который закрылся, и этим уменьшить зону поражения. А вот с популярным у нас нитроглицерином следует быть осторожными: в качестве первой помощи при инфаркте его можно применять только в случае, если препарат был ранее назначен врачом.
Помощь при инфаркте
1. Люди в возрасте более 40 лет. Впрочем, инфаркты действительно «молодеют».
Только за два месяца 2018 года в Центре кардиохирургии клиники «Добробут» мы прооперировали трех молодых людей с инфарктами: одному 34 года, второму – 31, третьему – вообще 22! Между прочим, последний случай очень настораживает: к катастрофе привел тромб, который образовался из-за убийственного коктейля алкоголя и энергетиков. Тяжелый трансмуральный инфаркт диагностировали только через 6 часов (никто не мог подумать, что у юноши такие проблемы с сердцем!). К этому времени сердце было уже настолько растерзанное, что врачи через некоторое время начали говорить о необходимости трансплантации.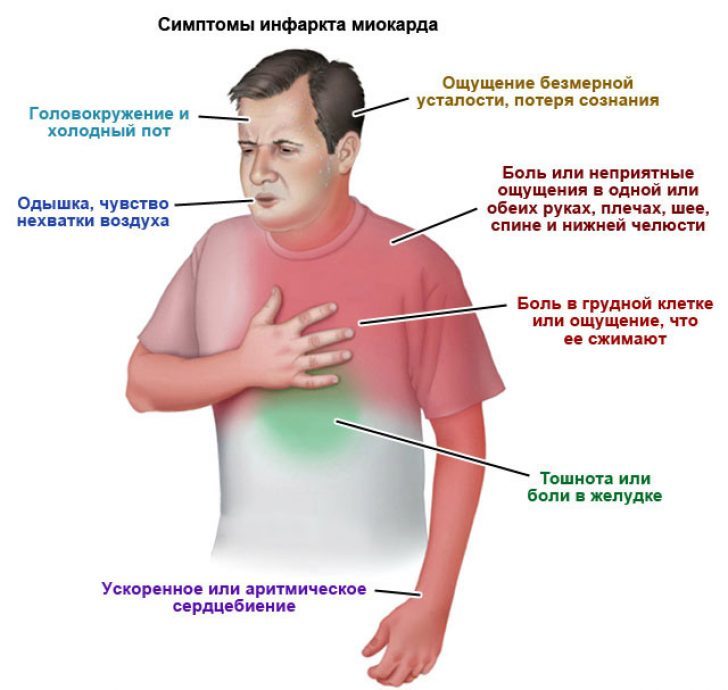 Однако кардиохирургической бригаде «Благосостояния» во главе с кардиохирургом Александром Бабляком удалось успешно прооперировать родное сердце пациента и спасти парню жизнь,
Однако кардиохирургической бригаде «Благосостояния» во главе с кардиохирургом Александром Бабляком удалось успешно прооперировать родное сердце пациента и спасти парню жизнь,
– рассказала кардиолог.
2. Мужчины – они более подвержены сердечно-сосудистым заболеваниям.
3. Люди с наследственной предрасположенностью к сердечно-сосудистым заболеваниям. Если родственники имели или имеют проблемы с сердцем или сосудами, надо быть настороже.
4. Курильщики. Риски инфаркта у 40-летнего курящего и 60-летнего, который не курит, одинаковы.
5. Люди, которые употребляют пищу с высоким содержанием трансжиров и еду, прошедшую глубокую термическую обработку.
6. Люди с высоким артериальным давлением.
Кстати, у упомянутого выше 34-летнего пациента с инфарктом первопричиной болезни было именно высокое давление, которое и запустило 6 лет назад катастрофу. Причем настолько страшную, что в конце 2017 года парню тоже рекомендовали пересадку сердца. Впрочем, и в этом случае кардиохирургам клиники «Добробут» удалось спасти пациента без трансплантации,
– отметила Екатерина Ревенко.
7. Люди с высоким уровнем холестерина. Чтобы держать его под контролем, всем 20-40-летним нужно каждые пять лет, а после 40-ка, а также всем из группы риска – ежегодно делать лабораторный анализ нарушений липидного обмена.
8. Люди, которые ведут малоподвижный образ жизни. Это увеличивает риск инфаркта на 30%.
9. Больные сахарным диабетом. У этих пациентов повышен болевой порог, поэтому они часто не чувствуют симптомов инфаркта.
10. Люди с ожирением.
11. Те, кто постоянно испытывает стресс.
12. Люди с хроническими воспалительными процессами в организме (кариес и грибок на ногтях тоже опасны!).
Инфаркт факторы риска / инфографика 24 канал
Читайте также: Из-за проблем с зубами может случиться инфаркт – неожиданное исследование
Ишемическая болезнь сердца – как раз тот случай, когда профилактика 100% эффективна. И главное, что помогает избежать заболевания, – здоровый образ жизни. Причем речь идет не про изнурительные тренировки или какие-то заморские диеты. Будьте максимально активными в повседневной жизни; соблюдайте режим свежих овощей, фруктов, мяса и рыбы; спите по 8 часов в сутки избавьтесь от вредных привычек; учитесь справляться с нервным напряжением; вовремя лечите любые воспаления; ежегодно проходите профилактические осмотры у кардиолога; контролируйте содержание холестерина в крови и следите за давлением (рекомендация касается всех после 30 лет).
Будьте максимально активными в повседневной жизни; соблюдайте режим свежих овощей, фруктов, мяса и рыбы; спите по 8 часов в сутки избавьтесь от вредных привычек; учитесь справляться с нервным напряжением; вовремя лечите любые воспаления; ежегодно проходите профилактические осмотры у кардиолога; контролируйте содержание холестерина в крови и следите за давлением (рекомендация касается всех после 30 лет).
Редакция 24 Канала желает всем здоровья. Берегите себя!
Больше новостей, касающихся лечения, медицины, питания, здорового образа жизни и многое другое – читайте в разделе Здоровье.
симптомы и первые признаки у женщин. Первые признаки инфаркта у мужчин
Инфаркт миокарда, как, вероятно, вам известно, является неотложным по своей специфике состоянием, требующим оперативного медицинского вмешательства. Именно по этой причине важно своевременно распознать данное состояние, основываясь в этом на учете его основных симптомов. Предынфарктное состояние, симптомы которого важно вовремя распознать, оправдано к выделению его в отдельное клиническое состояние, потому как за счет своевременно принятых мер можно предотвратить основную угрозу, которой и является инфаркт миокарда.
Общее описание
Морфологическая основа предынфарктного синдрома основывается на увеличении, которое приобретает стенка окклюзии в соответствующей коронарной артерии, что может, к примеру, развиться по причине нарастания тромбоза.
Возвращаясь непосредственно к самому инфаркту, отметим, что он не только является острым состоянием, но и приводит к омертвению определенного участка тканей в сердечной мышце. Более того, может спровоцировать остановку, а то и вовсе разрыв сердца, также его воздействие может выражаться в фибрилляции желудочков и формировании острого типа .
Естественно, что любое состояние, которое провоцирует за собой инфаркт миокарда, может нести за собой более чем серьезный риск для жизни человека. Потому не будет преувеличением выделение того факта, что своевременное распознавание симптомов предынфарктного состояния позволит вам спасти жизнь человеку, у которого эти симптомы, собственно, и возникли. Предынфарктное состояние в своей симптоматике напрямую зависит от особенностей, которыми в целом располагает организм, а также от месторасположения омертвения части сердечной мышцы и от его величины.
Предынфарктное состояние: основные формы проявления
Предынфарктное состояние также принято определять как нестабильную . Она включает в себя ситуации следующего типа:
- Стенокардия напряжения, возникшая впервые.
- Стенокардия напряжения прогрессирующая. В данном случае состояние предусматривает наличие в прошлом приступов стенокардии при частом их проявлении в течение последнего времени. Здесь же отмечаются и ситуации с возникновением длительных и более выраженных болей, с изменением их локализации и появлением иррадации (то есть, распространения болевых ощущений в области, находящиеся за пределами нахождения сердечной мышцы). Устранение боли предусматривает использование большего количества нитроглицерина, нежели ранее.
- Стенокардия покоя (при возникновении ранее стенокардии напряжения). Боли в данном случае возникают после физических нагрузок в том или ином их виде.
- Стенокардия постинфарктная ранняя. Приступы боли возникают в период с первых суток до месяца с момента перенесения инфаркта миокарда.

- Стенокардия, возникающая после шунтирования. Операция такого рода производится в том случае, если за счет атеросклеротических бляшек производится суживание просвета в крупных артериях сердца.
- Стенокардия Принцметал, возникающая по причине спазма в коронарных артериях. Для нее характерны тяжелые болевые приступы, проявляющиеся преимущественно в утреннее время.
Предынфарктное состояние: симптомы
При рассмотрении предынфарктного состояния следует заметить, что оно характеризуется развитием в прогрессирующем масштабе стенокардии, которая, более того, находится в запущенной собственной стадии. Через некоторое время, при неадекватном или незаконченном лечении, а также под воздействием стрессов и под влиянием иного типа осложнений, стенокардия можете перейти непосредственно к инфаркту миокарда. Часто она также и купируется самостоятельно, что, соответственно, позволяет больному пойти на поправку.
Прогрессирующее предынфарктное состояние характеризуется учащением болей за грудиной, дополнительным симптомом выступает повышение давления.
Состояние характеризуется, как мы уже отметили, крайне выраженным болевым синдромом, который в частности заключается в боли в области за грудиной, кроме того, эта боль имеет сходство с болью, возникающей в процессе стенокардии напряжения. Между тем, если проявление боли при стенокардии напряжения может быть устранено за счет принятия нитроглицерина, то при предынфарктном состоянии нитроглицерин боли не устраняет, количество же приступов, возникающих на протяжении дня, лишь возрастает. В некоторых случаях их количество может достигать трех десятков, что, в свою очередь, приводит к постепенному омертвению в конкретной области сердечной мышцы.
Сопровождающая предынфарктное состояние боль отдает под ключицы и в подъязычную область, в правую часть грудины и в руки. Образуется холодный пот, больной испытывает сильнейшие беспокойства, возбуждение, усиливается сердцебиение, кроме того, он также испытывает страх смерти. Нередко к этим состояниям добавляется тошнота, удушье.
Течение предынфарктного состояния также возможно в атипичном масштабе. Так, больной жалуется на головокружение и сильнейшую слабость, возникают нарушения сна, бессонница. Болевой синдром при атипичном течении отсутствует. Течение данной патологии в подобном виде провоцирует возникновение одышки и цианоза, возникающих без каких либо располагающих к ним причин и при пребывании в покое. Диагностирование возможно лишь при помощи электрокардиограммы, которая укажет на образование у больного блокад, а также декомпенсации в кровообращении, пароксизмальной тахикардии и экстрасистолии. Преимущественно атипичная картина предынфарктных состояний в этом течении наблюдается среди пожилых лиц в возрасте 79-90лет.
Так, больной жалуется на головокружение и сильнейшую слабость, возникают нарушения сна, бессонница. Болевой синдром при атипичном течении отсутствует. Течение данной патологии в подобном виде провоцирует возникновение одышки и цианоза, возникающих без каких либо располагающих к ним причин и при пребывании в покое. Диагностирование возможно лишь при помощи электрокардиограммы, которая укажет на образование у больного блокад, а также декомпенсации в кровообращении, пароксизмальной тахикардии и экстрасистолии. Преимущественно атипичная картина предынфарктных состояний в этом течении наблюдается среди пожилых лиц в возрасте 79-90лет.
В определенных случаях возникает абдоминальный синдром, при котором локализация боли сосредоточена в левой подреберной области, а также в области верхней части живота. Больной испытывает характерное жжение подложечной области, что же касается боли, то она может быть по характеру проявлений режущей, колющей или ноющей. Усиление отмечается при физических нагрузок того или иного типа, а также при стрессовых ситуациях, переживаниях и при ходьбе. Нахождение в состоянии покоя может устранять болезненные проявления, что также возможно и при приеме нитратов для этой цели.
Нахождение в состоянии покоя может устранять болезненные проявления, что также возможно и при приеме нитратов для этой цели.
Сопутствовать этому состоянию может тошнота и рвота, боли в животе, икота, метеоризм. В некоторых случаях возникает боль в шее, горле или в области нижней челюсти. Возможны и такие случаи, при которых отмечается лишь одышка или нарушения, отмечаемые в ритмах работы сердца. При цереброваскулярной форме предынфарктного состояния возможны обморочные состояния, головокружение и тошнота.
Предынфарктное состояние: лечение
В данном состоянии лечение ориентировано на предотвращение возможного развития инфаркта миокарда вслед за ним. Иными словами, лечение направлено на устранение тяжелой стенокардии. Это предусматривает предписание больному постельного режима, что должно снизить нагрузки на работу сердца, соответственно, снижая энергетические его потребности. Дополнительно предписывается также и медикаментозная терапия. Важно отметить, что при остроте проявлений, указывающих на предынфарктное состояние, лучшим решением становится вызов врача.
При возникновении каких-либо беспокойств, связанных с работой сердца, а также при наличии той или иной степени указанных симптомов, следует обратиться к кардиологу.
Развитию инфаркта миокарда, как правило, предшествует предынфарктное состояние, появляющееся по причине прекращения поступления тока крови по коронарным сосудам. Однако инфаркт впоследствии развивается не во всех случаях: если вовремя распознать признаки заболевания и начать лечение, состояние стабилизируется и станет безопасным для организма.
Одним из самых ярко выраженных признаков предынфарктного состояния у женщин является болевой синдром, появляющийся в области грудной клетки и имеющий схожий характер со стенокардией. Отличительной чертой боли можно назвать невозможность ее устранения Нитроглицерином или Нитросорбидом, а также учащение приступов до 22-25 раз в сутки. Боль появляется в большинстве случаев в ночное время суток, ее продолжительность – около получаса. Долгое пребывание в таком состоянии часто приводит к постепенному некрозу сердечной мышцы. Острая боль распространяется и на правую часть тела и отдает при этом в руку и под ключицу.
Острая боль распространяется и на правую часть тела и отдает при этом в руку и под ключицу.
Основные признаки предынфарктного состояния у женщин:
- Беспокойство и внезапное возбуждение.
- Появление холодного пота.
- Боль в районе плечевых суставов.
- Затруднительная координация движений.
- Неспособность сделать глубокий вдох.
Перечисленные выше признаки предынфарктного состояния характерны не для всех. У некоторых пациенток бывают нетипичные проявления, абсолютно схожие с перечисленными, среди них:
- общая слабость;
- бессонница;
- тошнота;
- периодические головокружения;
- одышка;
- раздражение и агрессивность женщин.
Предынфарктное состояние сопровождается сдавливающими болями в левом подреберье. По ощущениям болевой синдром проявляется в виде жжения и возникает на фоне интенсивных физических нагрузок, стрессов, а иногда и незначительных волнений.
Астматическое предынфарктное состояние у женщин имеет похожие признаки с беспричинным цианозом и трудности с дыханием.
Симптомы предынфарктного состояния
Предынфарктное состояние часто приводит к инфаркту, который в некоторых случаях заканчивается летальным исходом, поэтому при обнаружении первых симптомов следует немедленно обратиться к врачу.
Для предынфарктного состояния характерны признаки стенокардии в сопровождении дополнительных симптомов. Особое внимание необходимо обратить на появление:
- приступов стенокардии, появившихся впервые;
- учащение приступов, носящих более длительный характер;
- бледности лица на фоне проявления приступа;
- необъяснимой усталости;
- поверхностного дыхания и внезапных перебоев сердцебиения;
- болевых ощущений в животе;
- загрудных болей в состоянии покоя.
Предынфарктное состояние появляется по причине локального спазма коронарной артерии, возникающего в месте образования атеросклеротических бляшек. Также спазм сосуда может возникнуть из-за повреждения его внутренней оболочки – это провоцирует образование тромба, который дополнительно сужает просвет сосуда, что приводит к инфаркту миокарда.
Диагностика предынфарктного состояния у женщин
Диагностировать предынфарктное состояние либо развитие инфаркта может только кардиолог, детально изучив всю клиническую картину. При оценке общего состояния пациента будут учитываться симптомы, данные осмотра и лабораторные исследования.
Для подтверждения диагноза назначают следующее:
- общий анализ крови;
- электрокардиограмма;
- ультразвуковое исследование;
- магнитно-резонансная терапия.
После тщательного изучения данных кардиолог установит диагноз и назначит соответствующее лечение.
Лечение предынфарктного состояния
Все лечебные мероприятия предынфарктного состояния у женщин проводятся в стационарных условиях. Пациенту обезболивают симптоматику по тому же принципу, что и при инфаркте. Назначается постельный режим до полного исчезновения болевых ощущений и восстановления показателей электрокардиограммы на нормальный уровень. В качестве медикаментозной терапии назначаются препараты, снижающие потребность сердечной мышцы в кислороде, такие как:
- Сустонит;
- Тринитролонг;
- Сустак;
- Сустабуккал;
- Нитроглицерин.

Для предупреждения тромбоза применяется Гепарин. Данное средство позволят уменьшить вероятность появления приступов стенокардии и улучшить липидный обмен. В некоторых случаях могут быть назначены препараты, улучшающие кровоток, к ним относятся:
- Изоптин;
- Нифедипин;
- Коринфар и т. д.
Люди пожилого возраста более всех расположены к различным заболеваниям. Один из самых страшных диагнозов является инфаркт миокарда. Главная его особенность заключается в том, что требуется срочное хирургическое вмешательство. Данный вид ишемической болезни сердца может стать причиной смерти человека. Поэтому очень важно вовремя его распознать и принять необходимые меры. Быстрая скорая помощь и правильное лечение приведут к тому, что приступ отпустит.
При данном диагнозе прекращаются все процессы, направленные на питание сердца. Оно происходит вследствие того, что нарушилась проводимость коронарных артерий. Предынфарктным называется состояние человека, когда происходит наступление инфаркта миокарда. Оно проявляется в виде сужения артерий, которые снабжают питательными веществами сердечные мышцы.
Оно проявляется в виде сужения артерий, которые снабжают питательными веществами сердечные мышцы.
К основным причинам, которые вызывают данное состояние, относят стресс, переутомление физическое и нервное, гипертонические кризисы, грипп, употребление алкогольных напитков в больших количествах, физические нагрузки, ранее не проводимые. И человек часто не в состоянии их выдержать. Сюда относится и перегрев на солнце, и переохлаждение, и избыток в организме медицинских препаратов.
Предынфарктное состояние: как понять
Распознать предынфарктное состояние достаточно просто. Оно проявляется ярко выраженными болевыми ощущениями. При этом совместно с ними повышается артериальное давление. Главное его отличие от обычной периодической стенокардии заключается в том, что необходимо принимать более высокую дозу нитроглицерина, чтобы он имел эффект. При этом количество таких приступов значительно увеличивается. Их может быть более 25 за сутки.
Также болевые ощущения отличаются. Они длительного периода действия. При этом с каждым разом они становятся все интенсивнее. Зона их действия находится за грудиной, но может отдавать и на правую сторону тела. Повторное ее проявление бывает разной интенсивности. Кроме этого, есть еще ряд симптомов, которые беспокоят больного. К ним относят общую слабость организма, головокружение, нестабильное дыхание, одышка, сердце работает с перебоями, повышенное потоотделение, при этом он холодный, меняется цвет лица, он становится бледный, состояние беспокойное и тревожное. Иногда такие симптомы могут сопровождаться тошнотой. Также появляются мысли о смерти и ее боязнь.
Они длительного периода действия. При этом с каждым разом они становятся все интенсивнее. Зона их действия находится за грудиной, но может отдавать и на правую сторону тела. Повторное ее проявление бывает разной интенсивности. Кроме этого, есть еще ряд симптомов, которые беспокоят больного. К ним относят общую слабость организма, головокружение, нестабильное дыхание, одышка, сердце работает с перебоями, повышенное потоотделение, при этом он холодный, меняется цвет лица, он становится бледный, состояние беспокойное и тревожное. Иногда такие симптомы могут сопровождаться тошнотой. Также появляются мысли о смерти и ее боязнь.
Поскольку существует несколько видов предынфарктного состояния, то и их признаки отличаются. Так, при атипичном характерна боль под лопаткой, расположенной слева, в шее. При этом интенсивность невысокая. Но бывают случаи, когда болевых ощущений нет. Тогда наблюдаются такие же признаки, как и были, перечисленные выше. Атипичное предынфарктное состояние чаще всего встречается у людей преклонного возраста.
Длительность течения данных симптомов разная. Иногда они приводят к тому, что кровоток в коронарной артерии прекратится полностью. В итоге через 20 минут начнется инфаркт миокарда. Если ничего не предпринято, то по истечении менее чем девять часов сердечная мышца перестанет функционировать. Таким образом, будет поставлен диагноз смерть.
Способы лечения
Если появились перечисленные симптомы, то стоит немедленно реагировать. Ведь угроза инфаркта становится все сильнее. Требуется срочное лечение. Оно проводится в основном с применением медицинских препаратов. Но также необходимо соблюдать некоторые условия больному. К ним относят постельный режим. Он является основным, так как помогает снизить нагрузки на сердце. При этом уменьшается и его потребность в энергии.
Сразу после того, как вы поняли, что наступило предынфарктное состояние, необходимо вызвать скорую помощь. До их приезда тоже принять свои меры, чтобы не терять время. Основная из них подразумевает использование Нитроглицерина (таблетку необходимо положить под язык). Также может применяться и Валидол в том случае, если больной уже использовал данное средство с данной целью.
Также может применяться и Валидол в том случае, если больной уже использовал данное средство с данной целью.
Дальнейшее лечение проводится по назначению врача. Он после того, как опросит пациента, высказывает свои догадки относительно заболевания. Но чтобы их подтвердить или опровергнуть, направляет на проведение различных лабораторных анализов. Только по их результатам назначается курс лечения. В основном для этих целей используют Валокордин или Корвалол. Также хорошо подойдет и Но-шпа, Папаверин. Их действие характеризуется внутримышечным вспрыскиванием. Если наблюдается повышенная гипертония, то подойдет Эуфиллин.
Инфаркт миокарда относится к неотложным состояниям, при которых требуется экстренное медицинское вмешательство. Чтобы предотвратить развитие опасных последствий, важно своевременно реагировать при распознании первых признаков приступа. Для этого каждый должен знать симптомы предынфарктного состояния.
Инфаркт вызывает остановку деятельности сердца на фоне того, что коронарные артерии утрачивают способность питать миокард кровью. При предынфарктном состоянии отмечается сужение сосудов, которые обеспечивают сердечную мышцу необходимыми веществами. Кровоснабжение ухудшается из-за наличия атеросклеротических бляшек или тромба. Данное состояние может быть спровоцировано следующими причинами:
При предынфарктном состоянии отмечается сужение сосудов, которые обеспечивают сердечную мышцу необходимыми веществами. Кровоснабжение ухудшается из-за наличия атеросклеротических бляшек или тромба. Данное состояние может быть спровоцировано следующими причинами:
- переохлаждение тела;
- перенесенное инфекционное заболевание;
- тепловой удар;
- чрезмерные физические нагрузки;
- сильное увлечение спиртными напитками;
- передозировка препаратов;
- табакокурение.
Развитию инфаркта предшествует ишемическая болезнь сердца.
При этом у пациента наблюдается артериальная гипертензия, которая часто сочетается с атеросклеротическими процессами. Все эти факторы приводят к сужению сосудов. При подтверждении диагноза ИБС больной попадает в группу риска и может столкнуться с инфарктом после резкого повышения артериального давления, высоких физических нагрузок, психоэмоциональной встряски.
Предынфарктное состояние граничит с запущенной стенокардией. При отсутствии адекватного лечения или влияния провоцирующих факторов возрастает вероятность развития инфаркта. В редких случаях наблюдается самопроизвольное купирование заболевания, в результате чего больной выздоравливает.
При отсутствии адекватного лечения или влияния провоцирующих факторов возрастает вероятность развития инфаркта. В редких случаях наблюдается самопроизвольное купирование заболевания, в результате чего больной выздоравливает.
В момент приближения приступа человек может испытывать сильную боль возле сердца, похожую на проявления стенокардии. Бездействие в данной ситуации усугубляет состояние пациента: болевой синдром становится невыносимым, а приступы происходят все чаще. Это может привести к отмиранию части сердечной мышцы.
Боль во время предынфарктного состояния распространяется на конечности, подключичную область, правую сторону груди. При этом больной может испытывать страх смерти. У некоторых появляется необоснованная боязнь, беспокойство, на фоне чего усугубляются проявления тахикардии. Вместе с этим, пациент может ощущать тошноту, испытывать приступы удушья. Боль уменьшается только после того, как больной принимает кардиологические препараты и успокаивается.
Симптомы
Что касается клиники, то стенокардия сопровождается приступообразными болями в области груди, которые могут иметь давящий или сжимающий характер. Иногда они иррадируют в плечо с левой стороны, нижнюю челюсть, шею или под лопатку. Подобные приступы часто возникают после повышенной физической нагрузки, длительного нахождения на холоде, сильного эмоционального возбуждения или приема пищи.
Иногда они иррадируют в плечо с левой стороны, нижнюю челюсть, шею или под лопатку. Подобные приступы часто возникают после повышенной физической нагрузки, длительного нахождения на холоде, сильного эмоционального возбуждения или приема пищи.
Продолжительность дискомфортного состояния составляет от 1 до 15 минут. Купировать приступ помогает прием таблетки «Нитроглицерина». Некоторым нормализовать состояние удается после снижения физической активности, когда показатели организма восстанавливаются сами по себе.
Специалисты в области медицины выделяют атипичные симптомы предынфарктного состояния, которые могут свидетельствовать о приближении приступа:
- боли в эпигастральной области;
- слабость в теле, сонливость;
- проблемы со сном;
- головокружение;
- повышенная нервная возбудимость;
- проявления цианоза;
- чувство жжения в зоне подложки;
- одышка в состоянии покоя.
Человеку достаточно сложно лежать, а при сидении ему приходится опираться на окружающие предметы. Нетипичная форма чаще всего диагностируется у пациентов пожилого возраста. При этом любые симптомы требуют повышенного внимания и адекватного лечения.
Нетипичная форма чаще всего диагностируется у пациентов пожилого возраста. При этом любые симптомы требуют повышенного внимания и адекватного лечения.
Внешние признаки
Чтобы распознать предынфарктное состояние, необходимо проанализировать самочувствие больного. Если у него появилась паническая боязнь смерти, наблюдается головокружение и онемение конечностей, следует вызвать бригаду скорой помощи на дом. К другим признакам предынфарктного состояния относится:
- холодный пот на теле;
- бледный окрас лица;
- синюшность кожных покровов;
- нарушение координации движений;
- осложненное дыхание.
При появлении хотя бы одного из перечисленных признаков, следует бить тревогу. В противном случае предынфарктное состояние может перейти в инфаркт.
Как распознать предынфарктное состояние и оказать помощь?
До того момента, пока приедет бригада медиков, больному в домашних условиях можно оказать первую помощь, которая заключается в следующем:
- Первым делом пациенту нужно обеспечить полный покой, избавить его от удушающих предметов, запустить в помещение свежий воздух.

- Для того чтобы успокоить больного, можно дать ему такие средства, как «Корвалол», настойка валерианы или пустырника.
- Очень важно полностью исключить какую-либо физическую нагрузку.
- Облегчить состояние пациента можно с помощью «Нитроглицерина». Таблетку препарата необходимо расположить под языком и дождаться полного ее растворения.
- Больному нужно измерить давление, а затем, исходя из его показателей, предложить соответствующее лекарство (для понижения/повышения АД).
Если эти действия не позволяют справиться с симптомами предынфарктного состояния, тогда надежда остается только на помощь медиков.
Сколько продолжается продромальный период?
Продолжительность продромального периода может составлять несколько минут и даже дней. Характеризуется он усилением ангинозных болей, сменой их локализации и интенсивности. При прохождении ЭКГ могут наблюдаться динамические изменения, указывающие на наличие ишемии.
К главным отличительным особенностям продромального периода можно отнести рецидивирующие ангинозные боли, электрическую дестабилизацию миокарда, которая сопровождается нарушением работы проводящей системы и сбоями сердечного ритма.
Диагностика
Если возникли подозрения на предынфарктное состояние – что делать в таком случае должен решить специалист. При малейших нарушениях в работе о сердца пациенту рекомендуется проведение электрокардиограммы. Еще одним методом диагностики является эхокардиограмма. Благодаря этому исследованию можно обнаружить опухолевидные образования, рубцы, тромбы, существующие пороки и патологии отделов сердца.
Также может потребоваться прохождение магнитно-резонансной томографии (МРТ), с помощью которой оценивается кровоснабжение миокарда, обнаруживается ишемия. Чтобы получить детальную картину проблемы, в кровь могут вводиться контрастные вещества.
Коронарография позволяет оценить состояние коронарных сосудов. Во время проведения процедуры в организм пациента вводятся урографины. Таким образом удается определить, где есть сужение сосудов, и как это может в дальнейшем повлиять на здоровье человека.
Детально изучить работу сердца способен мониторинг по методу Холтера. Специальный прибор в течение суток фиксирует происходящие изменения в сердечной мышце. После этого полученные результаты анализируются с помощью компьютерной программы.
Специальный прибор в течение суток фиксирует происходящие изменения в сердечной мышце. После этого полученные результаты анализируются с помощью компьютерной программы.
Лечение
Разобравшись в том, что такое предынфарктное состояние, необходимо еще понять, как осуществлять его лечение. Оно должно быть направлено на облегчение боли и предотвращение прогрессирования заболевания.
Стоит отметить, что лечение предынфарктного состояния во многом зависит от возраста пациента, результатов обследования, наличия сопутствующих патологий сердечно-сосудистой системы, характера изменений на электрокардиограмме.
Консервативная терапия используется при небольшом риске развития инфаркта. Она представлена следующими лекарственными группами:
- Бета-блокаторы. Снижают артериальное давление, оказывают антиаритмическое действие.
- Антиагреганты. Позволяют предотвратить возникновение тромбов, уменьшают риск развития инфаркта и инсульта.
- Ингибиторы. Нормализуют артериальное давление, снижают тонус сосудов.

- Антикоагулянты. Улучшают свойства крови, предупреждают образование тромбов.
- Сатины. Нормализуют уровень холестерина.
- Нитраты. Способствуют расширению сосудов, что позволяет усилить кровоснабжение миокарда.
Когда медикаментозная терапия оказывается беспомощной, врачи вынуждены прибегать к инвазивной стратегии лечения. Прогноз зависит от соблюдения рекомендаций доктора. При этом важно придерживаться профилактики, изменить подход к питанию и образу жизни.
Дела сердечные: как распознать инфаркт и грамотно оказать первую помощь
«Три года назад обследование на сердце прошел. Было все нормально: и анализы, и ЭКГ — все прекрасно было. И вот потом, в один прекрасный день, появились боли в груди, терпимое жжение. Это появилось после физической нагрузки, поэтому значения не придал. Посидел, и отпустило. Это было где-то за неделю до самого инфаркта», — рассказывает предприниматель из Альметьевска Ильгиз Миндалев.
Бизнесмену из Альметьевска всего 43 года. Ильгиз признается, таких проблем в столь раннем возрасте он никак не ожидал.
Ильгиз признается, таких проблем в столь раннем возрасте он никак не ожидал.
«Да, и у мамы был инфаркт, и у бабая… Предполагали, что инфаркт у меня может быть, но не в таком раннем возрасте. Потом, после первой волны болей, спустя неделю, просыпаюсь в пять утра от загрудинной боли. Сел, выпил нитроглицерин и валидол, снова отпустило», — вспоминает предприниматель.
Утром Ильгиз отправился на работу и в районе обеда почувствовал жжение в груди. На первую волну боли мужчина не отреагировал. Когда боль подступила снова, Ильгиз позвонил маме и сравнил симптомы ее приступа со своими.
Симптомы сошлись, тогда мужчина самостоятельно отправился в Региональный медицинский диагностический центр в Альметьевске.
«Уехал на своей машине, но не за рулем, а самостоятельно добрались, потому что центр находился рядом с работой. В приемном покое мне снимают кардиограмму, приступ уже начинается, сообщают все срочно в отделение кардиологии. Меня отправляют в палату интенсивной терапии, там снова делают ЭКГ, выясняют, что процесс уже идет, и сразу увозят на операцию, во время которой ставят два стента (специальная конструкция, которая обеспечивает расширение участка сосуда, в котором образовался сгусток крови. — Ред.). После операции состояние пришло в норму», — продолжает Ильгиз.
— Ред.). После операции состояние пришло в норму», — продолжает Ильгиз.
К слову, инфаркт миокарда — это поражение сердечной мышцы, вызванное острым нарушением ее кровоснабжения из-за тромбоза — закупорки одной из артерий сердца атеросклеротической бляшкой. Чем больше артерий закрыто, тем обширнее инфаркт миокарда.
Первый характерный признак коварного сердечного приступа — загрудинная боль, или, как ее иногда описывают, давящая или жгущая боль в груди, которая может возникнуть во время физической нагрузки либо сразу после нее. Именно так и начинался приступ у Ильгиза.
«Также боль может возникнуть во время эмоциональной нагрузки либо после нее. И после выхода на холод тоже. Сейчас холодно, об этом нужно помнить. Второй признак — это резкая слабость, и третий признак — холодный пот. Вот такая триада признаков. Это говорит о том, что здесь, скорее всего, инфаркт миокарда больших размеров и возможны серьезные осложнения», — рассказывает профессор, д.м.н., руководитель направления «Кардиология» МКДЦ, главный внештатный кардиолог Министерства здравоохранения РТ заслуженный врач РФ Альберт Галявич.
После операции Ильгиз сразу же пошел на поправку. Спустя время, уже после выписки, бизнесмен в гостях у сына в Казани снова почувствовал сердечную боль. На этот раз «Скорую» вызвали сразу же, мужчину привезли в городскую клиническую больницу № 7.
«Ильгиз поступил к нам с постинфарктной стенокардией, которую можно отнести к осложнениям инфаркта. Однако наличие такого осложнения не зависит от своевременности обращения в больницу, это просто распространенный атеросклеротический процесс в самих артериях. Он до четырех месяцев будет на больничном листе. Физическая активность будет ограничена только в течение острого периода», — объясняет заведующая отделением, врач-кардиолог городской клинической больницы № 7, главный кардиолог Управления здравоохранения по Казани Зульфия Ким.
Для понимания масштабов проблемы: только за один прошедший год в 7-й больнице Казани врачи пролечили три с половиной тысячи пациентов с острым коронарным синдромом, из них больше тысячи — с инфарктами.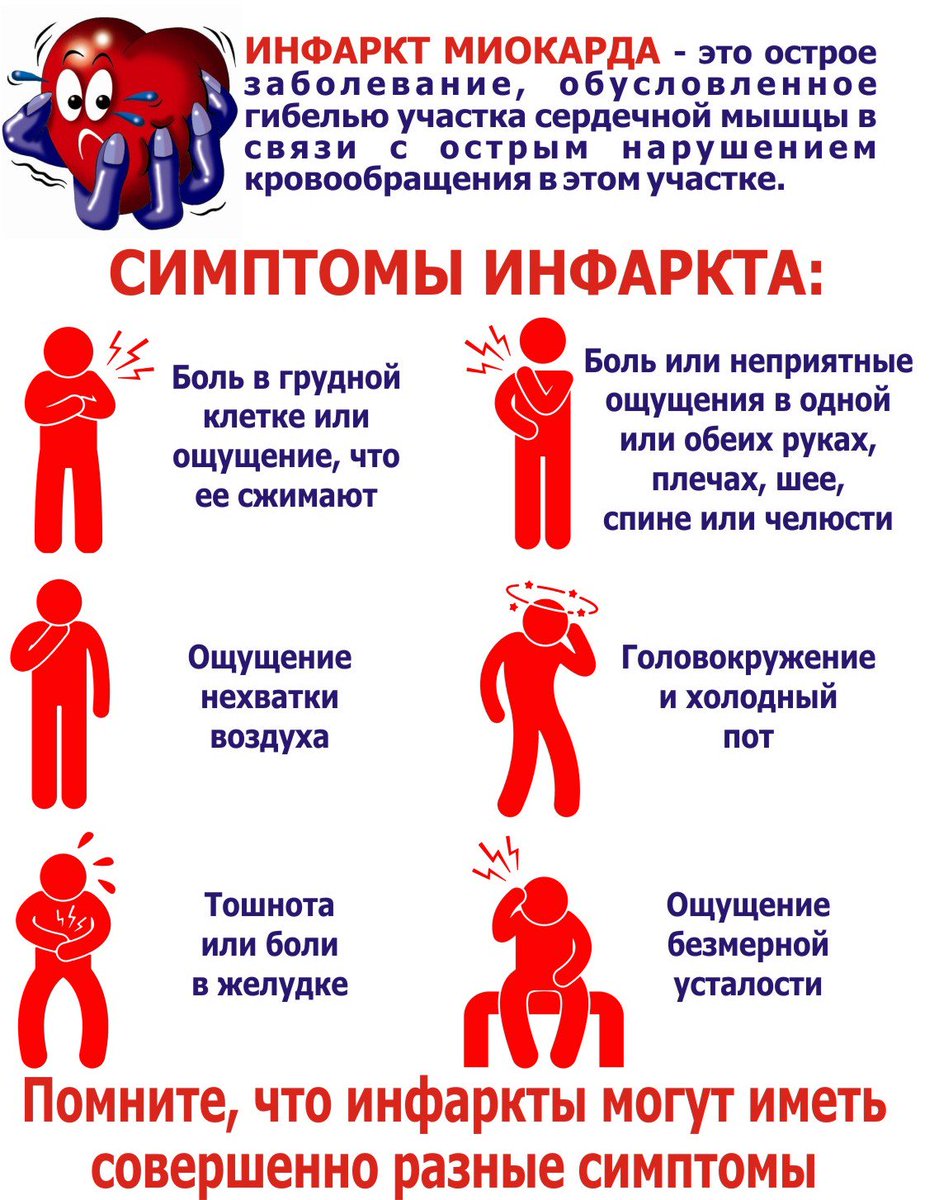
«Что бы мы ни предпринимали, какую бы помощь ни оказывали, распространенность ишемической болезни сердца остается достаточно высокой. К счастью, внутри стационара летальность невысокая, мы держимся на уровне европейских показателей. Но в среднем ситуация такова, что часть пациентов обращается за медицинской помощью поздно или просто не успевает за нею обратиться. То есть людям кажется, что все пройдет и их состояние не так критично, чтобы обращаться к врачу», — отмечает врач.
Почему инфарктов так много?
По данным специалистов, многие люди просто неправильно оценивают свое состояние, а зачастую не знакомы с признаками инфаркта.
«Проблема в том, что если у человека что-либо начинает болеть, он не предполагает, что это сердце. Он думает: ну, выпил или съел что-нибудь не то, или остеохондроз у него, или бронхит и другие болезни. Человек либо не обращает на боль внимания, либо лечит не то, что положено. Народ просто думает, что “со мной этого не случится”. Нужно помнить, что при тех трех признаках, о которых я сказал, нужно сразу вызывать “Скорую помощь”», — настаивает Альберт Галявич.
Нужно помнить, что при тех трех признаках, о которых я сказал, нужно сразу вызывать “Скорую помощь”», — настаивает Альберт Галявич.
Так, в первые два часа с загрудинной болью к медикам обращаются примерно 20 процентов всех «инфарктников». В первые шесть часов обращаются 50 процентов больных, остальные 50 занимаются самолечением, отмечает врач.
«Если больной вовремя вызывает «Скорую помощь», нам удается спасти 93–95 человек из ста. Это очень хороший показатель, который соответствует мировым стандартам. Лет десять назад эта цифра составляла примерно 80 человек», — указывает на статистику главный внештатный кардиолог Минздрава РТ.
Кому грозит коварный сердечный приступ?
Инфаркту сегодня, отмечают медики, подвержен любой человек. Однако на первом месте в группе риска находятся пожилые люди и те, кто работает на холоде, например дворники.
У молодых инфаркт может возникнуть при определенном образе жизни. Если человек курит, мало спит, много волнуется, употребляет спиртное — он уже в группе риска, отмечают специалисты. Даже при наличии хотя бы одного из вышеперечисленных пунктов в жизни человека врачи автоматически причисляют его к потенциальному сердечнику.
Даже при наличии хотя бы одного из вышеперечисленных пунктов в жизни человека врачи автоматически причисляют его к потенциальному сердечнику.
Чтобы снизить риск возникновения инфаркта, очень важно, по мнению кардиолога, вести подвижный образ жизни и отказаться от определенных продуктов.
«Очень важно питание. Не надо есть колбасу, переработанные продукты, сладкие газированные напитки и фастфуд. Выяснилось, что это вызывает атеросклероз и в последующем инфаркт миокарда», — сообщает Альберт Галявич.
К слову, свой образ жизни альметьевский бизнесмен уже поменял. По собственному признанию, в последние два месяца перед инфарктом он переживал сильный стресс из-за работы.
«Я уже сейчас все поменял. Приоритеты изменились. Не вернусь уже в такой бизнес. Что-то будет, но спокойный, неактивный бизнес. Я для себя уже разобрался, что этот инфаркт сформировал мой стресс, скорее всего», — признается Ильгиз.
Как оказать первую помощь при инфаркте?
Для начала человека нужно посадить так, чтобы спиной он прислонялся к стене или стулу. Одежду врачи советуют расстегнуть, чтобы облегчить дыхание сердечника.
Одежду врачи советуют расстегнуть, чтобы облегчить дыхание сердечника.
«Ноги должны быть спущены вниз. Если есть возможность, больному нужно измерить артериальное давление. Если боль сильная — под язык нужно взять таблетку или спрей нитроглицерина. Это первая помощь. Еще можно дать полтаблетки аспирина, чтобы кровь разжижалась. И обязательно нужно вызвать «Скорую помощь», сообщив диспетчеру все имеющиеся признаки приступа», — инструктирует руководитель направления «Кардиология» МКДЦ.
К слову, если артериальное давление ниже отметки в 90, нитроглицерин сердечнику давать нельзя, можно только аспирин.
Есть и такое понятие, как микроинфаркт. По словам специалиста, этот случай несколько сложнее обширного инфаркта, потому что признаки приступа могут отсутствовать.
«Иногда мы обнаруживаем инфаркты спустя время после приступа на кардиограмме. Как правило, у таких больных развивается сердечная недостаточность, они начинают чувствовать одышку, слабость. Конечно, это состояние нельзя допускать. Потому что до определенной степени сердечная недостаточность подвергается лечению», — рассказывает Зульфия Ким.
Потому что до определенной степени сердечная недостаточность подвергается лечению», — рассказывает Зульфия Ким.
К слову, во время предынфарктного состояния при болевом синдроме, прогрессирующей стенокардии — так его называют врачи — на кардиограмме не будет никаких изменений. На кардиограмме изменения отображаются, когда инфаркт миокарда уже развился.
«Поймите, неосложненный инфаркт — это не приговор. Конечно, лучше, чтобы его не было. Но если уж он случился, то, например, инвалидность дают всего на год, параллельно вы сможете работать. А потом ее просто снимают, потому что человек может сам контролировать свое состояние и работать. После инфарктов, когда помощь оказана своевременно, когда пациент соблюдает все рекомендации, он живет долго и счастливо», — подытожила врач.
Инфаркт миокарда: симптомы, первая помощь при приступе и профилактика | Лекарственный справочник | Здоровье
Наша справка
Инфаркт миокарда – это поражение сердечной мышцы, вызванное острым нарушением ее кровоснабжения из-за тромбоза (закупорки) одной из артерий сердца атеросклеротической бляшкой.
Проверьте себя
Признаки инфаркта:
- Сильная боль за грудиной. Она может распространяться на левую руку, плечо, левую половину шеи, на межлопаточное пространство.
- Часто приступ сопровождается чувством страха.
- Прием нитроглицерина не снимает боль.
- Приступ может возникнуть в покое, без видимых причин, боль продолжается от 15 минут до нескольких часов.
SOS
При наличии этих признаков надо срочно вызвать «скорую помощь», а до ее приезда с 15‑минутным интервалом принять таблетки нитроглицерина в дозировке 0,5 мг, но не более трех раз, во избежание резкого падения давления.
Нужно также разжевать таблетку аспирина дозировкой 150-250 мг.
Важно
Иногда инфаркт миокарда маскируется под другие болезни:- Гастралгический вариант похож на картину «острого живота»: боль в животе, вздутие, а вместе с ними – слабость, падение артериального давления, тахикардия.
 Внести ясность может только электрокардиограмма.
Внести ясность может только электрокардиограмма. - Астматический вариант протекает без сильных болей в сердце, больной начинает задыхаться, ему дают препараты, облегчающие дыхание, лучше от которых не становится.
- Церебральный вариант напоминает инсульт, возникает спутанность сознания, речи.
- «Немой» инфаркт протекает совершенно без боли, наиболее часто бывает у больных сахарным диабетом. Сильная утомляемость и одышка после физических усилий, которые раньше давались без труда, могут быть его единственными признаками.
- Стенокардия напряжения – еще одна маска инфаркта, под которой он «прячется» примерно у 10% больных. Боли у них проявляются только при ходьбе. Часто такие пациенты самостоятельно приходят в поликлинику, где ЭКГ регистрируется у них инфаркт.
Кстати
- Среди факторов риска инфаркта миокарда есть такие, на которые мы повлиять не можем, это: мужской пол (женщин до определенного возраста защищают их половые гормоны), возраст старше 65 лет, принадлежность к черной расе.

- Вторая группа факторов риска – те, что полностью зависят от нашего образа жизни и могут быть уменьшены. Это – курение, гипертония, повышенный уровень холестерина и глюкозы, гиподинамия, лишний вес.
- Никотин ухудшает состояние сосудов, чем больше вы курите, тем выше риск ишемической болезни сердца и инфаркта миокарда.
- Следите за своим артериальным давлением. В каждой семье должен быть тонометр.
- Знать свой уровень холестерина так же необходимо, как и артериальное давление. Если цифры превышают норму, сделайте развернутый анализ – липидограмму, чтобы определить, сколько процентов от общего холестерина приходится на липопротеиды низкой и высокой плотности. Это поможет врачу подобрать современные лекарства.
- Повышенный уровень сахара в крови приводит к изменению эндотелия, выстилающего сосуды, что способствует образованию атеросклеротических бляшек.

- Чтобы узнать, в норме ли ваш вес, достаточно определить окружность талии. У женщин она в норме должна быть менее 80 см, у мужчин – менее 94.
Только цифры
Снижение уровня холестерина в крови всего на 10% сокращает смертность от инфаркта на 15%!
Внимание
Деформированные эндотелиальные клетки, находящиеся в крови, сигнализируют о приближении инфаркта, считают американские ученые из Института Скриппса.
Они исследовали образцы крови 50 пациентов, которые поступили в больницу с жалобами на боль в груди – основным клиническим признаком инфаркта. Ученые обнаружили присутствие в образцах их крови большое количество отслоившихся эндотелиальных клеток, которые к тому же были сильно деформированы.Средний возраст пациентов составлял 58,5 лет. Для сравнения ученые выбрали 44 здоровых добровольцев, которые были младше пациентов контрольной группы, а также 10 человек старше 50 лет. Результаты исследования показали, что количество циркулирующих эндотелиальных клеток в крови больных людей в 4 раза превышало их количество в крови здоровых. Клетки, обнаруженные в крови здоровых людей, деформированы не были.
Результаты исследования показали, что количество циркулирующих эндотелиальных клеток в крови больных людей в 4 раза превышало их количество в крови здоровых. Клетки, обнаруженные в крови здоровых людей, деформированы не были.
Ученые полагают, что эндотелиальные клетки начинают в большом количестве отслаиваться от внутренних стенок сосудов примерно за две недели до инфаркта. Этот признак можно будет использовать в качестве биомаркера начала процессов, предшествующих инфаркту.
Памятка пациенту
- Угрозу повторного инфаркта усиливают четыре основных фактора: атеросклероз, повышенное артериальное давление, повышенная свертываемость крови и нарушения углеводного обмена. Сдержать эти факторы риска можно только с помощью правильно подобранной лекарственной терапии.
- Чтобы затормозить дальнейшее развитие атеросклероза, важно предотвратить образование жировых бляшек в сосудах. Для этого назначаются препараты из группы статинов.
 Бета-блокаторы помогают сердцу работать в более спокойном режиме. Так называемые ингибиторы ангиотензин-превращающего фермента уменьшают действие сосудосуживающего вещества ангиотензина, нормализуют артериальное давление.
Бета-блокаторы помогают сердцу работать в более спокойном режиме. Так называемые ингибиторы ангиотензин-превращающего фермента уменьшают действие сосудосуживающего вещества ангиотензина, нормализуют артериальное давление. - Менять дозировку препаратов по собственному усмотрению нельзя. Если возникли какие-то проблемы, курс лечения скорректирует врач.
«АиФ» рекомендует
Для восстановления после инфаркта важна правильная диета: минимум жиров, ничего жареного и острого, больше клетчатки, молочных продуктов, фруктов, овощей, рыбы.
Придется отказаться от сосисок и колбас, готовых полуфабрикатов (пельменей, котлет…) – в них много скрытых жиров, повышающих уровень холестерина. По той же причине запрещены паштеты, блюда из печени, субпродуктов, икра. Молочный жир также опасен: придется исключить сливочное масло; жирные творог, сыр, молоко, кефир, сметану, сливки. При приготовлении курицы или индейки необходимо удалять с тушки весь жир и кожу.
И разумеется, минимум соли.
Водка, коньяк и другие крепкие напитки отменяются. А вот бокал натурального красного сухого вина можно себе позволить, это хорошая профилактика атеросклероза.
Придется изменить и кое-какие привычки. Если вы раньше курили – на сигареты теперь налагается полное табу.
Почти 80% людей, перенесших инфаркт, могут вернуться к нормальной жизни.Для восстановления работы сердечной мышцы важно заниматься лечебной физкультурой. Ходьба – отличное восстанавливающее средство. Уже через полтора-два месяца тренировки можно ходить в темпе до 80 шагов в минуту без одышки, появления слабости. А со временем переходите на очень быструю ходьбу – до 120 шагов в минуту.
Полезны: подъем по лестнице, езда на велосипеде, плавание. Танцы 2–3 раза в неделю по 30–40 минут.
Однако следите, чтобы частота сердечных сокращений при физической нагрузке не превышала более 70% от пороговой. Как это высчитать? Из 220 нужно вычесть собственный возраст – это максимальная частота сердечных сокращений. Затем вычисляем проценты. Например, для человека 60 лет пороговая нагрузка рассчитывается так: 220–60=160 сердечных сокращений в минуту, а 70% составит 112. Эта цифра и должна быть ориентиром. Но, если при такой частоте появляются неприятные ощущения, нагрузку нужно снизить.
Как это высчитать? Из 220 нужно вычесть собственный возраст – это максимальная частота сердечных сокращений. Затем вычисляем проценты. Например, для человека 60 лет пороговая нагрузка рассчитывается так: 220–60=160 сердечных сокращений в минуту, а 70% составит 112. Эта цифра и должна быть ориентиром. Но, если при такой частоте появляются неприятные ощущения, нагрузку нужно снизить.
Внимание! После инфаркта категорически противопоказан подъем тяжестей.
Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов обращайтесь к врачу.
Печатную версию справочника покупайте в киосках вашего города или закажите в редакции по тел +7 (495) 646-57-57 или по электронной почте [email protected] с пометкой ЛС (в письме укажите ФИО, почтовый адрес и телефон).
Острый инфаркт миокарда: причины, симптомы и лечение
Что такое острый инфаркт миокарда?
Острый инфаркт миокарда — это медицинское название сердечного приступа. Сердечный приступ — это опасное для жизни состояние, которое возникает, когда приток крови к сердечной мышце резко прекращается, вызывая повреждение тканей. Обычно это результат закупорки одной или нескольких коронарных артерий. Закупорка может развиться из-за накопления зубного налета, вещества, в основном состоящего из жира, холестерина и продуктов клеточных отходов.
Сердечный приступ — это опасное для жизни состояние, которое возникает, когда приток крови к сердечной мышце резко прекращается, вызывая повреждение тканей. Обычно это результат закупорки одной или нескольких коронарных артерий. Закупорка может развиться из-за накопления зубного налета, вещества, в основном состоящего из жира, холестерина и продуктов клеточных отходов.
Немедленно позвоните в службу 911, если вы думаете, что у вас или кого-то из ваших знакомых может быть сердечный приступ.
Хотя классическими симптомами сердечного приступа являются боль в груди и одышка, симптомы могут быть самыми разными. К наиболее распространенным симптомам сердечного приступа относятся:
. Важно отметить, что не все люди, у которых случаются сердечные приступы, испытывают одинаковые симптомы или одинаковую тяжесть симптомов. Боль в груди — наиболее частый симптом как среди женщин, так и среди мужчин.Однако женщины чаще, чем мужчины:
На самом деле, некоторые женщины, перенесшие сердечный приступ, сообщают, что их симптомы напоминают симптомы гриппа.
Сердце — это главный орган сердечно-сосудистой системы, в которую также входят различные типы кровеносных сосудов. Некоторые из наиболее важных сосудов — это артерии. Они несут богатую кислородом кровь к вашему телу и всем вашим органам. Коронарные артерии направляют богатую кислородом кровь именно к сердечной мышце. Когда эти артерии блокируются или сужаются из-за накопления зубного налета, приток крови к сердцу может значительно уменьшиться или полностью прекратиться.Это может вызвать сердечный приступ. Несколько факторов могут привести к закупорке коронарных артерий.
Плохой холестерин
Плохой холестерин, также называемый липопротеином низкой плотности (ЛПНП), является одной из основных причин закупорки артерий. Холестерин — это бесцветное вещество, которое содержится в еде, которую вы едите. Ваше тело тоже делает это естественно. Не весь холестерин вреден, но холестерин ЛПНП может прилипать к стенкам артерий и образовывать бляшки. Зубной налет — это твердое вещество, которое блокирует кровоток в артериях. Тромбоциты, которые способствуют свертыванию крови, могут прилипать к бляшке и со временем накапливаться.
Тромбоциты, которые способствуют свертыванию крови, могут прилипать к бляшке и со временем накапливаться.
Насыщенные жиры
Насыщенные жиры могут также способствовать образованию бляшек в коронарных артериях. Насыщенные жиры содержатся в основном в мясных и молочных продуктах, включая говядину, масло и сыр. Эти жиры могут привести к закупорке артерий, увеличивая количество плохого холестерина в вашей системе крови и уменьшая количество хорошего холестерина.
Транс-жиры
Другой тип жира, способствующий закупорке артерий, — это трансжир или гидрогенизированный жир.Транс-жиры обычно производятся искусственно, и их можно найти во множестве обработанных пищевых продуктов. Трансжиры обычно указываются на этикетках пищевых продуктов как гидрогенизированное масло или частично гидрогенизированное масло.
Определенные факторы могут увеличить риск сердечного приступа.
Высокое кровяное давление
Вы подвергаетесь большему риску сердечного приступа, если у вас высокое кровяное давление. Нормальное артериальное давление ниже 120/80 мм рт. Ст. (Миллиметры ртутного столба) в зависимости от вашего возраста. По мере увеличения числа увеличивается и ваш риск развития проблем с сердцем.Высокое кровяное давление повреждает артерии и ускоряет образование зубного налета.
Нормальное артериальное давление ниже 120/80 мм рт. Ст. (Миллиметры ртутного столба) в зависимости от вашего возраста. По мере увеличения числа увеличивается и ваш риск развития проблем с сердцем.Высокое кровяное давление повреждает артерии и ускоряет образование зубного налета.
Высокий уровень холестерина
Высокий уровень холестерина в крови повышает риск острого инфаркта миокарда. Вы можете снизить уровень холестерина, изменив свой рацион или приняв определенные лекарства, называемые статинами.
Высокий уровень триглицеридов
Высокий уровень триглицеридов также увеличивает риск сердечного приступа. Триглицериды — это жир, который забивает артерии.Триглицериды из пищи, которую вы едите, проходят через вашу кровь, пока не откладываются в вашем теле, обычно в жировых клетках. Тем не менее, некоторые триглицериды могут оставаться в ваших артериях и способствовать образованию зубного налета.
Диабет и повышенный уровень сахара в крови
Диабет — это заболевание, при котором повышается уровень сахара в крови или глюкозы. Высокий уровень сахара в крови может повредить кровеносные сосуды и в конечном итоге привести к ишемической болезни сердца. Это серьезное заболевание, которое может вызывать у некоторых людей сердечные приступы.
Высокий уровень сахара в крови может повредить кровеносные сосуды и в конечном итоге привести к ишемической болезни сердца. Это серьезное заболевание, которое может вызывать у некоторых людей сердечные приступы.
Ожирение
Ваши шансы на сердечный приступ выше, если у вас очень избыточный вес. Ожирение связано с различными состояниями, повышающими риск сердечного приступа, в том числе:
- диабет
- высокое кровяное давление
- высокий уровень холестерина
- высокий уровень триглицеридов
курение
курение табачных изделий увеличивает риск сердечного приступа . Это также может привести к другим сердечно-сосудистым заболеваниям и состояниям.
Возраст
Риск сердечного приступа увеличивается с возрастом. Мужчины подвергаются более высокому риску сердечного приступа после 45 лет, а женщины — более высокому риску сердечного приступа после 55 лет.
Семейный анамнез
Вероятность сердечного приступа выше, если у вас есть семья история ранних пороков сердца.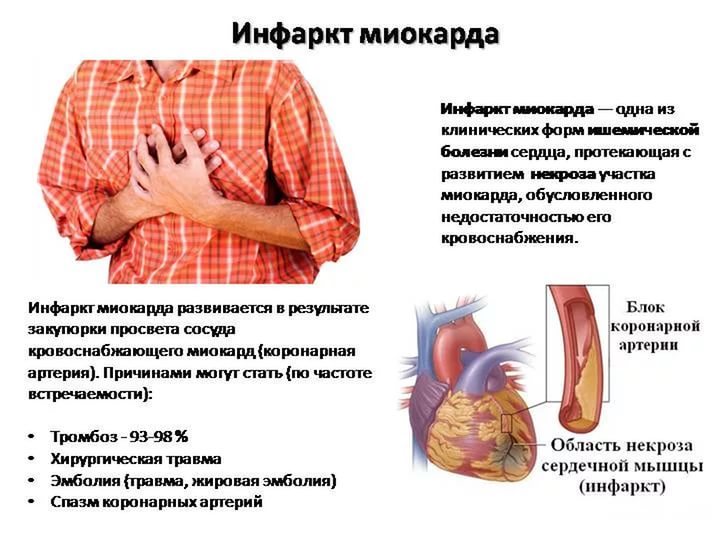 Ваш риск особенно высок, если у вас есть члены семьи мужского пола, у которых развилась болезнь сердца до 55 лет, или если у вас есть члены семьи женского пола, у которых болезнь сердца развилась до 65 лет.
Ваш риск особенно высок, если у вас есть члены семьи мужского пола, у которых развилась болезнь сердца до 55 лет, или если у вас есть члены семьи женского пола, у которых болезнь сердца развилась до 65 лет.
Другие факторы, которые могут увеличить риск сердечного приступа, включают:
Чтобы определить, был ли у вас сердечный приступ, врач выслушает ваше сердце, чтобы проверить, нет ли нарушений в вашем сердцебиении. Они также могут измерить ваше кровяное давление. Ваш врач также проведет ряд различных анализов, если заподозрит, что у вас был сердечный приступ. Электрокардиограмма (ЭКГ) может быть сделана для измерения электрической активности вашего сердца. Анализы крови также можно использовать для проверки белков, связанных с повреждением сердца, таких как тропонин.
Другие диагностические тесты включают:
- стресс-тест, чтобы увидеть, как ваше сердце реагирует на определенные ситуации, такие как упражнения
- ангиограмма с коронарной катетеризацией для поиска участков закупорки в ваших артериях
- эхокардиограмма для определения областей вашего сердца, которые не работают должным образом
Сердечные приступы требуют немедленного лечения, поэтому большинство процедур начинается в отделении неотложной помощи. Минимально инвазивная процедура, называемая ангиопластикой, может использоваться, чтобы разблокировать артерии, кровоснабжающие сердце.Во время ангиопластики ваш хирург вставит длинную тонкую трубку, называемую катетером, через вашу артерию, чтобы добраться до закупорки. Затем они надувают небольшой баллон, прикрепленный к катетеру, чтобы снова открыть артерию, позволяя возобновить кровоток. Ваш хирург может также установить небольшую сетчатую трубку, называемую стентом, на место закупорки. Стент может предотвратить повторное закрытие артерии.
Минимально инвазивная процедура, называемая ангиопластикой, может использоваться, чтобы разблокировать артерии, кровоснабжающие сердце.Во время ангиопластики ваш хирург вставит длинную тонкую трубку, называемую катетером, через вашу артерию, чтобы добраться до закупорки. Затем они надувают небольшой баллон, прикрепленный к катетеру, чтобы снова открыть артерию, позволяя возобновить кровоток. Ваш хирург может также установить небольшую сетчатую трубку, называемую стентом, на место закупорки. Стент может предотвратить повторное закрытие артерии.
В некоторых случаях ваш врач может также захотеть провести аортокоронарное шунтирование (АКШ). Во время этой процедуры ваш хирург перенаправит ваши вены и артерии так, чтобы кровь могла обойти закупорку.АКШ иногда делают сразу после сердечного приступа. Однако в большинстве случаев это делается через несколько дней после инцидента, чтобы у вашего сердца было время для восстановления.
Для лечения сердечного приступа также можно использовать ряд различных лекарств:
- Разжижители крови, такие как аспирин, часто используются для разрушения тромбов и улучшения кровотока через суженные артерии.

- Тромболитики часто используются для растворения сгустков.
- Антитромбоцитарные препараты, такие как клопидогрель, можно использовать для предотвращения образования новых и роста существующих сгустков.
- Нитроглицерин можно использовать для расширения кровеносных сосудов.
- Бета-адреноблокаторы снижают артериальное давление и расслабляют сердечную мышцу. Это поможет снизить серьезность повреждения сердца.
- Ингибиторы АПФ также можно использовать для снижения артериального давления и уменьшения нагрузки на сердце.
- Можно использовать обезболивающие, чтобы уменьшить дискомфорт, который вы можете испытывать.
Ваши шансы на выздоровление после сердечного приступа зависят от того, насколько сильно повреждено ваше сердце и как быстро вы получите неотложную помощь.Чем раньше вы получите лечение, тем больше у вас шансов выжить. Однако, если ваша сердечная мышца серьезно повреждена, ваше сердце может быть не в состоянии перекачивать достаточное количество крови по всему телу. Это может привести к сердечной недостаточности.
Это может привести к сердечной недостаточности.
Повреждение сердца также увеличивает риск развития нарушений сердечного ритма или аритмий. Риск повторного сердечного приступа также будет выше.
Многие люди, перенесшие сердечные приступы, испытывают тревогу и депрессию.Во время выздоровления важно обсудить с врачом свои проблемы. Также может быть полезно присоединиться к группе поддержки или поговорить с консультантом о том, через что вы проходите.
Большинство людей могут вернуться к своей обычной деятельности после сердечного приступа. Однако вам нужно будет вернуться к любой интенсивной физической активности. Ваш врач поможет вам разработать конкретный план выздоровления. Вам может потребоваться принимать лекарства или пройти программу кардиологической реабилитации. Этот тип программы может помочь вам постепенно восстановить силы, научить вас изменять здоровый образ жизни и направить вас в процессе лечения.
Есть много способов предотвратить сердечный приступ, даже если он был у вас раньше.
Один из способов снизить риск — придерживаться здоровой для сердца диеты. Эта диета должна в основном состоять из:
Вам также следует сократить количество следующих продуктов в своем рационе:
- сахар
- насыщенные жиры
- трансжиры
- холестерин
Это особенно важно для людей с диабетом, высокий артериальное давление и высокий уровень холестерина.
Выполнение упражнений несколько раз в неделю также улучшит здоровье сердечно-сосудистой системы. Если у вас недавно был сердечный приступ, вам следует поговорить со своим врачом, прежде чем начинать новый план упражнений.
Также важно бросить курить, если вы курите. Отказ от курения значительно снизит риск сердечного приступа и улучшит здоровье сердца и легких. Вам также следует избегать пассивного курения.
Острый инфаркт миокарда: причины, симптомы и лечение
Что такое острый инфаркт миокарда?
Острый инфаркт миокарда — это медицинское название сердечного приступа. Сердечный приступ — это опасное для жизни состояние, которое возникает, когда приток крови к сердечной мышце резко прекращается, вызывая повреждение тканей. Обычно это результат закупорки одной или нескольких коронарных артерий. Закупорка может развиться из-за накопления зубного налета, вещества, в основном состоящего из жира, холестерина и продуктов клеточных отходов.
Сердечный приступ — это опасное для жизни состояние, которое возникает, когда приток крови к сердечной мышце резко прекращается, вызывая повреждение тканей. Обычно это результат закупорки одной или нескольких коронарных артерий. Закупорка может развиться из-за накопления зубного налета, вещества, в основном состоящего из жира, холестерина и продуктов клеточных отходов.
Немедленно позвоните в службу 911, если вы думаете, что у вас или кого-то из ваших знакомых может быть сердечный приступ.
Хотя классическими симптомами сердечного приступа являются боль в груди и одышка, симптомы могут быть самыми разными.К наиболее распространенным симптомам сердечного приступа относятся:
. Важно отметить, что не все люди, у которых случаются сердечные приступы, испытывают одинаковые симптомы или одинаковую тяжесть симптомов. Боль в груди — наиболее частый симптом как среди женщин, так и среди мужчин. Однако женщины чаще, чем мужчины:
На самом деле, некоторые женщины, перенесшие сердечный приступ, сообщают, что их симптомы напоминают симптомы гриппа.
Сердце — это главный орган сердечно-сосудистой системы, в которую также входят различные типы кровеносных сосудов.Некоторые из наиболее важных сосудов — это артерии. Они несут богатую кислородом кровь к вашему телу и всем вашим органам. Коронарные артерии направляют богатую кислородом кровь именно к сердечной мышце. Когда эти артерии блокируются или сужаются из-за накопления зубного налета, приток крови к сердцу может значительно уменьшиться или полностью прекратиться. Это может вызвать сердечный приступ. Несколько факторов могут привести к закупорке коронарных артерий.
Плохой холестерин
Плохой холестерин, также называемый липопротеином низкой плотности (ЛПНП), является одной из основных причин закупорки артерий.Холестерин — это бесцветное вещество, которое содержится в еде, которую вы едите. Ваше тело тоже делает это естественно. Не весь холестерин вреден, но холестерин ЛПНП может прилипать к стенкам артерий и образовывать бляшки. Зубной налет — это твердое вещество, которое блокирует кровоток в артериях. Тромбоциты, которые способствуют свертыванию крови, могут прилипать к бляшке и со временем накапливаться.
Тромбоциты, которые способствуют свертыванию крови, могут прилипать к бляшке и со временем накапливаться.
Насыщенные жиры
Насыщенные жиры могут также способствовать образованию бляшек в коронарных артериях.Насыщенные жиры содержатся в основном в мясных и молочных продуктах, включая говядину, масло и сыр. Эти жиры могут привести к закупорке артерий, увеличивая количество плохого холестерина в вашей системе крови и уменьшая количество хорошего холестерина.
Транс-жиры
Другой тип жира, способствующий закупорке артерий, — это трансжир или гидрогенизированный жир. Транс-жиры обычно производятся искусственно, и их можно найти во множестве обработанных пищевых продуктов. Трансжиры обычно указываются на этикетках пищевых продуктов как гидрогенизированное масло или частично гидрогенизированное масло.
Определенные факторы могут увеличить риск сердечного приступа.
Высокое кровяное давление
Вы подвергаетесь большему риску сердечного приступа, если у вас высокое кровяное давление. Нормальное артериальное давление ниже 120/80 мм рт. Ст. (Миллиметры ртутного столба) в зависимости от вашего возраста. По мере увеличения числа увеличивается и ваш риск развития проблем с сердцем. Высокое кровяное давление повреждает артерии и ускоряет образование зубного налета.
Нормальное артериальное давление ниже 120/80 мм рт. Ст. (Миллиметры ртутного столба) в зависимости от вашего возраста. По мере увеличения числа увеличивается и ваш риск развития проблем с сердцем. Высокое кровяное давление повреждает артерии и ускоряет образование зубного налета.
Высокий уровень холестерина
Высокий уровень холестерина в крови повышает риск острого инфаркта миокарда.Вы можете снизить уровень холестерина, изменив свой рацион или приняв определенные лекарства, называемые статинами.
Высокий уровень триглицеридов
Высокий уровень триглицеридов также увеличивает риск сердечного приступа. Триглицериды — это жир, который забивает артерии. Триглицериды из пищи, которую вы едите, проходят через вашу кровь, пока не откладываются в вашем теле, обычно в жировых клетках. Тем не менее, некоторые триглицериды могут оставаться в ваших артериях и способствовать образованию зубного налета.
Диабет и повышенный уровень сахара в крови
Диабет — это заболевание, при котором повышается уровень сахара в крови или глюкозы. Высокий уровень сахара в крови может повредить кровеносные сосуды и в конечном итоге привести к ишемической болезни сердца. Это серьезное заболевание, которое может вызывать у некоторых людей сердечные приступы.
Высокий уровень сахара в крови может повредить кровеносные сосуды и в конечном итоге привести к ишемической болезни сердца. Это серьезное заболевание, которое может вызывать у некоторых людей сердечные приступы.
Ожирение
Ваши шансы на сердечный приступ выше, если у вас очень избыточный вес. Ожирение связано с различными состояниями, повышающими риск сердечного приступа, в том числе:
- диабет
- высокое кровяное давление
- высокий уровень холестерина
- высокий уровень триглицеридов
курение
курение табачных изделий увеличивает риск сердечного приступа .Это также может привести к другим сердечно-сосудистым заболеваниям и состояниям.
Возраст
Риск сердечного приступа увеличивается с возрастом. Мужчины подвергаются более высокому риску сердечного приступа после 45 лет, а женщины — более высокому риску сердечного приступа после 55 лет.
Семейный анамнез
Вероятность сердечного приступа выше, если у вас есть семья история ранних пороков сердца. Ваш риск особенно высок, если у вас есть члены семьи мужского пола, у которых развилась болезнь сердца до 55 лет, или если у вас есть члены семьи женского пола, у которых болезнь сердца развилась до 65 лет.
Ваш риск особенно высок, если у вас есть члены семьи мужского пола, у которых развилась болезнь сердца до 55 лет, или если у вас есть члены семьи женского пола, у которых болезнь сердца развилась до 65 лет.
Другие факторы, которые могут увеличить риск сердечного приступа, включают:
Чтобы определить, был ли у вас сердечный приступ, врач выслушает ваше сердце, чтобы проверить, нет ли нарушений в вашем сердцебиении. Они также могут измерить ваше кровяное давление. Ваш врач также проведет ряд различных анализов, если заподозрит, что у вас был сердечный приступ. Электрокардиограмма (ЭКГ) может быть сделана для измерения электрической активности вашего сердца. Анализы крови также можно использовать для проверки белков, связанных с повреждением сердца, таких как тропонин.
Другие диагностические тесты включают:
- стресс-тест, чтобы увидеть, как ваше сердце реагирует на определенные ситуации, такие как упражнения
- ангиограмма с коронарной катетеризацией для поиска участков закупорки в ваших артериях
- эхокардиограмма для определения областей вашего сердца, которые не работают должным образом
Сердечные приступы требуют немедленного лечения, поэтому большинство процедур начинается в отделении неотложной помощи. Минимально инвазивная процедура, называемая ангиопластикой, может использоваться, чтобы разблокировать артерии, кровоснабжающие сердце.Во время ангиопластики ваш хирург вставит длинную тонкую трубку, называемую катетером, через вашу артерию, чтобы добраться до закупорки. Затем они надувают небольшой баллон, прикрепленный к катетеру, чтобы снова открыть артерию, позволяя возобновить кровоток. Ваш хирург может также установить небольшую сетчатую трубку, называемую стентом, на место закупорки. Стент может предотвратить повторное закрытие артерии.
Минимально инвазивная процедура, называемая ангиопластикой, может использоваться, чтобы разблокировать артерии, кровоснабжающие сердце.Во время ангиопластики ваш хирург вставит длинную тонкую трубку, называемую катетером, через вашу артерию, чтобы добраться до закупорки. Затем они надувают небольшой баллон, прикрепленный к катетеру, чтобы снова открыть артерию, позволяя возобновить кровоток. Ваш хирург может также установить небольшую сетчатую трубку, называемую стентом, на место закупорки. Стент может предотвратить повторное закрытие артерии.
В некоторых случаях ваш врач может также захотеть провести аортокоронарное шунтирование (АКШ). Во время этой процедуры ваш хирург перенаправит ваши вены и артерии так, чтобы кровь могла обойти закупорку.АКШ иногда делают сразу после сердечного приступа. Однако в большинстве случаев это делается через несколько дней после инцидента, чтобы у вашего сердца было время для восстановления.
Для лечения сердечного приступа также можно использовать ряд различных лекарств:
- Разжижители крови, такие как аспирин, часто используются для разрушения тромбов и улучшения кровотока через суженные артерии.

- Тромболитики часто используются для растворения сгустков.
- Антитромбоцитарные препараты, такие как клопидогрель, можно использовать для предотвращения образования новых и роста существующих сгустков.
- Нитроглицерин можно использовать для расширения кровеносных сосудов.
- Бета-адреноблокаторы снижают артериальное давление и расслабляют сердечную мышцу. Это поможет снизить серьезность повреждения сердца.
- Ингибиторы АПФ также можно использовать для снижения артериального давления и уменьшения нагрузки на сердце.
- Можно использовать обезболивающие, чтобы уменьшить дискомфорт, который вы можете испытывать.
Ваши шансы на выздоровление после сердечного приступа зависят от того, насколько сильно повреждено ваше сердце и как быстро вы получите неотложную помощь.Чем раньше вы получите лечение, тем больше у вас шансов выжить. Однако, если ваша сердечная мышца серьезно повреждена, ваше сердце может быть не в состоянии перекачивать достаточное количество крови по всему телу. Это может привести к сердечной недостаточности.
Это может привести к сердечной недостаточности.
Повреждение сердца также увеличивает риск развития нарушений сердечного ритма или аритмий. Риск повторного сердечного приступа также будет выше.
Многие люди, перенесшие сердечные приступы, испытывают тревогу и депрессию.Во время выздоровления важно обсудить с врачом свои проблемы. Также может быть полезно присоединиться к группе поддержки или поговорить с консультантом о том, через что вы проходите.
Большинство людей могут вернуться к своей обычной деятельности после сердечного приступа. Однако вам нужно будет вернуться к любой интенсивной физической активности. Ваш врач поможет вам разработать конкретный план выздоровления. Вам может потребоваться принимать лекарства или пройти программу кардиологической реабилитации. Этот тип программы может помочь вам постепенно восстановить силы, научить вас изменять здоровый образ жизни и направить вас в процессе лечения.
Есть много способов предотвратить сердечный приступ, даже если он был у вас раньше.
Один из способов снизить риск — придерживаться здоровой для сердца диеты. Эта диета должна в основном состоять из:
Вам также следует сократить количество следующих продуктов в своем рационе:
- сахар
- насыщенные жиры
- трансжиры
- холестерин
Это особенно важно для людей с диабетом, высокий артериальное давление и высокий уровень холестерина.
Выполнение упражнений несколько раз в неделю также улучшит здоровье сердечно-сосудистой системы. Если у вас недавно был сердечный приступ, вам следует поговорить со своим врачом, прежде чем начинать новый план упражнений.
Также важно бросить курить, если вы курите. Отказ от курения значительно снизит риск сердечного приступа и улучшит здоровье сердца и легких. Вам также следует избегать пассивного курения.
Острый инфаркт миокарда: причины, симптомы и лечение
Что такое острый инфаркт миокарда?
Острый инфаркт миокарда — это медицинское название сердечного приступа.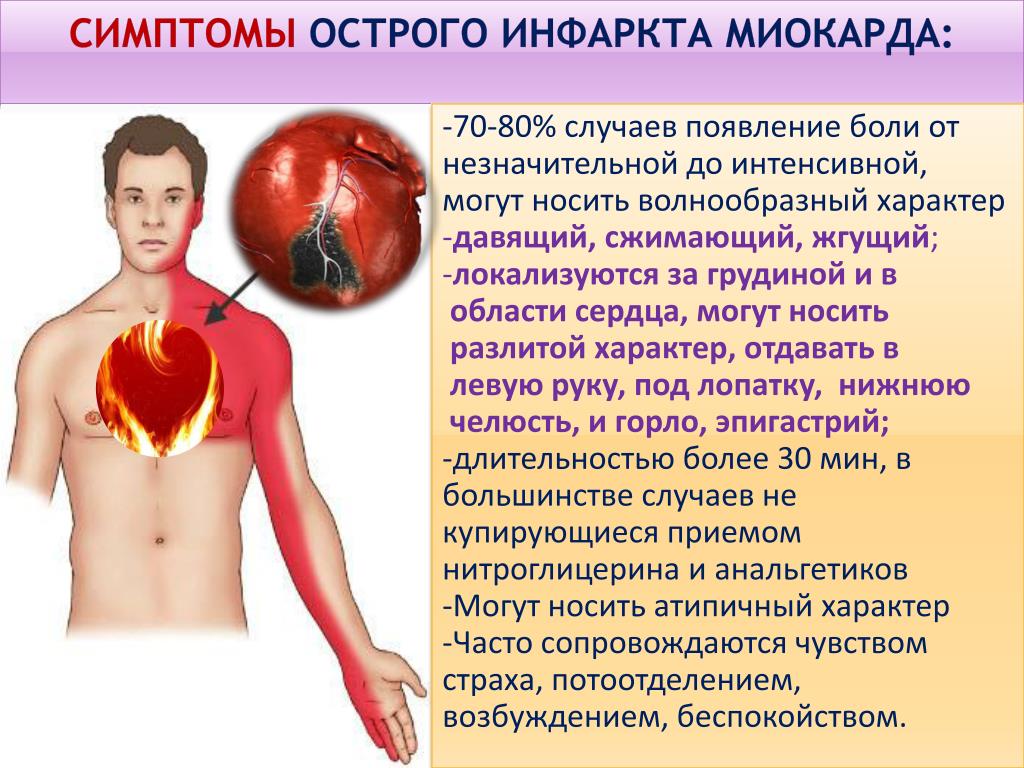 Сердечный приступ — это опасное для жизни состояние, которое возникает, когда приток крови к сердечной мышце резко прекращается, вызывая повреждение тканей. Обычно это результат закупорки одной или нескольких коронарных артерий. Закупорка может развиться из-за накопления зубного налета, вещества, в основном состоящего из жира, холестерина и продуктов клеточных отходов.
Сердечный приступ — это опасное для жизни состояние, которое возникает, когда приток крови к сердечной мышце резко прекращается, вызывая повреждение тканей. Обычно это результат закупорки одной или нескольких коронарных артерий. Закупорка может развиться из-за накопления зубного налета, вещества, в основном состоящего из жира, холестерина и продуктов клеточных отходов.
Немедленно позвоните в службу 911, если вы думаете, что у вас или кого-то из ваших знакомых может быть сердечный приступ.
Хотя классическими симптомами сердечного приступа являются боль в груди и одышка, симптомы могут быть самыми разными.К наиболее распространенным симптомам сердечного приступа относятся:
. Важно отметить, что не все люди, у которых случаются сердечные приступы, испытывают одинаковые симптомы или одинаковую тяжесть симптомов. Боль в груди — наиболее частый симптом как среди женщин, так и среди мужчин. Однако женщины чаще, чем мужчины:
На самом деле, некоторые женщины, перенесшие сердечный приступ, сообщают, что их симптомы напоминают симптомы гриппа.
Сердце — это главный орган сердечно-сосудистой системы, в которую также входят различные типы кровеносных сосудов.Некоторые из наиболее важных сосудов — это артерии. Они несут богатую кислородом кровь к вашему телу и всем вашим органам. Коронарные артерии направляют богатую кислородом кровь именно к сердечной мышце. Когда эти артерии блокируются или сужаются из-за накопления зубного налета, приток крови к сердцу может значительно уменьшиться или полностью прекратиться. Это может вызвать сердечный приступ. Несколько факторов могут привести к закупорке коронарных артерий.
Плохой холестерин
Плохой холестерин, также называемый липопротеином низкой плотности (ЛПНП), является одной из основных причин закупорки артерий.Холестерин — это бесцветное вещество, которое содержится в еде, которую вы едите. Ваше тело тоже делает это естественно. Не весь холестерин вреден, но холестерин ЛПНП может прилипать к стенкам артерий и образовывать бляшки. Зубной налет — это твердое вещество, которое блокирует кровоток в артериях. Тромбоциты, которые способствуют свертыванию крови, могут прилипать к бляшке и со временем накапливаться.
Тромбоциты, которые способствуют свертыванию крови, могут прилипать к бляшке и со временем накапливаться.
Насыщенные жиры
Насыщенные жиры могут также способствовать образованию бляшек в коронарных артериях.Насыщенные жиры содержатся в основном в мясных и молочных продуктах, включая говядину, масло и сыр. Эти жиры могут привести к закупорке артерий, увеличивая количество плохого холестерина в вашей системе крови и уменьшая количество хорошего холестерина.
Транс-жиры
Другой тип жира, способствующий закупорке артерий, — это трансжир или гидрогенизированный жир. Транс-жиры обычно производятся искусственно, и их можно найти во множестве обработанных пищевых продуктов. Трансжиры обычно указываются на этикетках пищевых продуктов как гидрогенизированное масло или частично гидрогенизированное масло.
Определенные факторы могут увеличить риск сердечного приступа.
Высокое кровяное давление
Вы подвергаетесь большему риску сердечного приступа, если у вас высокое кровяное давление. Нормальное артериальное давление ниже 120/80 мм рт. Ст. (Миллиметры ртутного столба) в зависимости от вашего возраста. По мере увеличения числа увеличивается и ваш риск развития проблем с сердцем. Высокое кровяное давление повреждает артерии и ускоряет образование зубного налета.
Нормальное артериальное давление ниже 120/80 мм рт. Ст. (Миллиметры ртутного столба) в зависимости от вашего возраста. По мере увеличения числа увеличивается и ваш риск развития проблем с сердцем. Высокое кровяное давление повреждает артерии и ускоряет образование зубного налета.
Высокий уровень холестерина
Высокий уровень холестерина в крови повышает риск острого инфаркта миокарда.Вы можете снизить уровень холестерина, изменив свой рацион или приняв определенные лекарства, называемые статинами.
Высокий уровень триглицеридов
Высокий уровень триглицеридов также увеличивает риск сердечного приступа. Триглицериды — это жир, который забивает артерии. Триглицериды из пищи, которую вы едите, проходят через вашу кровь, пока не откладываются в вашем теле, обычно в жировых клетках. Тем не менее, некоторые триглицериды могут оставаться в ваших артериях и способствовать образованию зубного налета.
Диабет и повышенный уровень сахара в крови
Диабет — это заболевание, при котором повышается уровень сахара в крови или глюкозы. Высокий уровень сахара в крови может повредить кровеносные сосуды и в конечном итоге привести к ишемической болезни сердца. Это серьезное заболевание, которое может вызывать у некоторых людей сердечные приступы.
Высокий уровень сахара в крови может повредить кровеносные сосуды и в конечном итоге привести к ишемической болезни сердца. Это серьезное заболевание, которое может вызывать у некоторых людей сердечные приступы.
Ожирение
Ваши шансы на сердечный приступ выше, если у вас очень избыточный вес. Ожирение связано с различными состояниями, повышающими риск сердечного приступа, в том числе:
- диабет
- высокое кровяное давление
- высокий уровень холестерина
- высокий уровень триглицеридов
курение
курение табачных изделий увеличивает риск сердечного приступа .Это также может привести к другим сердечно-сосудистым заболеваниям и состояниям.
Возраст
Риск сердечного приступа увеличивается с возрастом. Мужчины подвергаются более высокому риску сердечного приступа после 45 лет, а женщины — более высокому риску сердечного приступа после 55 лет.
Семейный анамнез
Вероятность сердечного приступа выше, если у вас есть семья история ранних пороков сердца. Ваш риск особенно высок, если у вас есть члены семьи мужского пола, у которых развилась болезнь сердца до 55 лет, или если у вас есть члены семьи женского пола, у которых болезнь сердца развилась до 65 лет.
Ваш риск особенно высок, если у вас есть члены семьи мужского пола, у которых развилась болезнь сердца до 55 лет, или если у вас есть члены семьи женского пола, у которых болезнь сердца развилась до 65 лет.
Другие факторы, которые могут увеличить риск сердечного приступа, включают:
Чтобы определить, был ли у вас сердечный приступ, врач выслушает ваше сердце, чтобы проверить, нет ли нарушений в вашем сердцебиении. Они также могут измерить ваше кровяное давление. Ваш врач также проведет ряд различных анализов, если заподозрит, что у вас был сердечный приступ. Электрокардиограмма (ЭКГ) может быть сделана для измерения электрической активности вашего сердца. Анализы крови также можно использовать для проверки белков, связанных с повреждением сердца, таких как тропонин.
Другие диагностические тесты включают:
- стресс-тест, чтобы увидеть, как ваше сердце реагирует на определенные ситуации, такие как упражнения
- ангиограмма с коронарной катетеризацией для поиска участков закупорки в ваших артериях
- эхокардиограмма для определения областей вашего сердца, которые не работают должным образом
Сердечные приступы требуют немедленного лечения, поэтому большинство процедур начинается в отделении неотложной помощи. Минимально инвазивная процедура, называемая ангиопластикой, может использоваться, чтобы разблокировать артерии, кровоснабжающие сердце.Во время ангиопластики ваш хирург вставит длинную тонкую трубку, называемую катетером, через вашу артерию, чтобы добраться до закупорки. Затем они надувают небольшой баллон, прикрепленный к катетеру, чтобы снова открыть артерию, позволяя возобновить кровоток. Ваш хирург может также установить небольшую сетчатую трубку, называемую стентом, на место закупорки. Стент может предотвратить повторное закрытие артерии.
Минимально инвазивная процедура, называемая ангиопластикой, может использоваться, чтобы разблокировать артерии, кровоснабжающие сердце.Во время ангиопластики ваш хирург вставит длинную тонкую трубку, называемую катетером, через вашу артерию, чтобы добраться до закупорки. Затем они надувают небольшой баллон, прикрепленный к катетеру, чтобы снова открыть артерию, позволяя возобновить кровоток. Ваш хирург может также установить небольшую сетчатую трубку, называемую стентом, на место закупорки. Стент может предотвратить повторное закрытие артерии.
В некоторых случаях ваш врач может также захотеть провести аортокоронарное шунтирование (АКШ). Во время этой процедуры ваш хирург перенаправит ваши вены и артерии так, чтобы кровь могла обойти закупорку.АКШ иногда делают сразу после сердечного приступа. Однако в большинстве случаев это делается через несколько дней после инцидента, чтобы у вашего сердца было время для восстановления.
Для лечения сердечного приступа также можно использовать ряд различных лекарств:
- Разжижители крови, такие как аспирин, часто используются для разрушения тромбов и улучшения кровотока через суженные артерии.

- Тромболитики часто используются для растворения сгустков.
- Антитромбоцитарные препараты, такие как клопидогрель, можно использовать для предотвращения образования новых и роста существующих сгустков.
- Нитроглицерин можно использовать для расширения кровеносных сосудов.
- Бета-адреноблокаторы снижают артериальное давление и расслабляют сердечную мышцу. Это поможет снизить серьезность повреждения сердца.
- Ингибиторы АПФ также можно использовать для снижения артериального давления и уменьшения нагрузки на сердце.
- Можно использовать обезболивающие, чтобы уменьшить дискомфорт, который вы можете испытывать.
Ваши шансы на выздоровление после сердечного приступа зависят от того, насколько сильно повреждено ваше сердце и как быстро вы получите неотложную помощь.Чем раньше вы получите лечение, тем больше у вас шансов выжить. Однако, если ваша сердечная мышца серьезно повреждена, ваше сердце может быть не в состоянии перекачивать достаточное количество крови по всему телу. Это может привести к сердечной недостаточности.
Это может привести к сердечной недостаточности.
Повреждение сердца также увеличивает риск развития нарушений сердечного ритма или аритмий. Риск повторного сердечного приступа также будет выше.
Многие люди, перенесшие сердечные приступы, испытывают тревогу и депрессию.Во время выздоровления важно обсудить с врачом свои проблемы. Также может быть полезно присоединиться к группе поддержки или поговорить с консультантом о том, через что вы проходите.
Большинство людей могут вернуться к своей обычной деятельности после сердечного приступа. Однако вам нужно будет вернуться к любой интенсивной физической активности. Ваш врач поможет вам разработать конкретный план выздоровления. Вам может потребоваться принимать лекарства или пройти программу кардиологической реабилитации. Этот тип программы может помочь вам постепенно восстановить силы, научить вас изменять здоровый образ жизни и направить вас в процессе лечения.
Есть много способов предотвратить сердечный приступ, даже если он был у вас раньше.
Один из способов снизить риск — придерживаться здоровой для сердца диеты. Эта диета должна в основном состоять из:
Вам также следует сократить количество следующих продуктов в своем рационе:
- сахар
- насыщенные жиры
- трансжиры
- холестерин
Это особенно важно для людей с диабетом, высокий артериальное давление и высокий уровень холестерина.
Выполнение упражнений несколько раз в неделю также улучшит здоровье сердечно-сосудистой системы. Если у вас недавно был сердечный приступ, вам следует поговорить со своим врачом, прежде чем начинать новый план упражнений.
Также важно бросить курить, если вы курите. Отказ от курения значительно снизит риск сердечного приступа и улучшит здоровье сердца и легких. Вам также следует избегать пассивного курения.
Острый инфаркт миокарда: причины, симптомы и лечение
Что такое острый инфаркт миокарда?
Острый инфаркт миокарда — это медицинское название сердечного приступа. Сердечный приступ — это опасное для жизни состояние, которое возникает, когда приток крови к сердечной мышце резко прекращается, вызывая повреждение тканей. Обычно это результат закупорки одной или нескольких коронарных артерий. Закупорка может развиться из-за накопления зубного налета, вещества, в основном состоящего из жира, холестерина и продуктов клеточных отходов.
Сердечный приступ — это опасное для жизни состояние, которое возникает, когда приток крови к сердечной мышце резко прекращается, вызывая повреждение тканей. Обычно это результат закупорки одной или нескольких коронарных артерий. Закупорка может развиться из-за накопления зубного налета, вещества, в основном состоящего из жира, холестерина и продуктов клеточных отходов.
Немедленно позвоните в службу 911, если вы думаете, что у вас или кого-то из ваших знакомых может быть сердечный приступ.
Хотя классическими симптомами сердечного приступа являются боль в груди и одышка, симптомы могут быть самыми разными.К наиболее распространенным симптомам сердечного приступа относятся:
. Важно отметить, что не все люди, у которых случаются сердечные приступы, испытывают одинаковые симптомы или одинаковую тяжесть симптомов. Боль в груди — наиболее частый симптом как среди женщин, так и среди мужчин. Однако женщины чаще, чем мужчины:
На самом деле, некоторые женщины, перенесшие сердечный приступ, сообщают, что их симптомы напоминают симптомы гриппа.
Сердце — это главный орган сердечно-сосудистой системы, в которую также входят различные типы кровеносных сосудов.Некоторые из наиболее важных сосудов — это артерии. Они несут богатую кислородом кровь к вашему телу и всем вашим органам. Коронарные артерии направляют богатую кислородом кровь именно к сердечной мышце. Когда эти артерии блокируются или сужаются из-за накопления зубного налета, приток крови к сердцу может значительно уменьшиться или полностью прекратиться. Это может вызвать сердечный приступ. Несколько факторов могут привести к закупорке коронарных артерий.
Плохой холестерин
Плохой холестерин, также называемый липопротеином низкой плотности (ЛПНП), является одной из основных причин закупорки артерий.Холестерин — это бесцветное вещество, которое содержится в еде, которую вы едите. Ваше тело тоже делает это естественно. Не весь холестерин вреден, но холестерин ЛПНП может прилипать к стенкам артерий и образовывать бляшки. Зубной налет — это твердое вещество, которое блокирует кровоток в артериях. Тромбоциты, которые способствуют свертыванию крови, могут прилипать к бляшке и со временем накапливаться.
Тромбоциты, которые способствуют свертыванию крови, могут прилипать к бляшке и со временем накапливаться.
Насыщенные жиры
Насыщенные жиры могут также способствовать образованию бляшек в коронарных артериях.Насыщенные жиры содержатся в основном в мясных и молочных продуктах, включая говядину, масло и сыр. Эти жиры могут привести к закупорке артерий, увеличивая количество плохого холестерина в вашей системе крови и уменьшая количество хорошего холестерина.
Транс-жиры
Другой тип жира, способствующий закупорке артерий, — это трансжир или гидрогенизированный жир. Транс-жиры обычно производятся искусственно, и их можно найти во множестве обработанных пищевых продуктов. Трансжиры обычно указываются на этикетках пищевых продуктов как гидрогенизированное масло или частично гидрогенизированное масло.
Определенные факторы могут увеличить риск сердечного приступа.
Высокое кровяное давление
Вы подвергаетесь большему риску сердечного приступа, если у вас высокое кровяное давление. Нормальное артериальное давление ниже 120/80 мм рт. Ст. (Миллиметры ртутного столба) в зависимости от вашего возраста. По мере увеличения числа увеличивается и ваш риск развития проблем с сердцем. Высокое кровяное давление повреждает артерии и ускоряет образование зубного налета.
Нормальное артериальное давление ниже 120/80 мм рт. Ст. (Миллиметры ртутного столба) в зависимости от вашего возраста. По мере увеличения числа увеличивается и ваш риск развития проблем с сердцем. Высокое кровяное давление повреждает артерии и ускоряет образование зубного налета.
Высокий уровень холестерина
Высокий уровень холестерина в крови повышает риск острого инфаркта миокарда.Вы можете снизить уровень холестерина, изменив свой рацион или приняв определенные лекарства, называемые статинами.
Высокий уровень триглицеридов
Высокий уровень триглицеридов также увеличивает риск сердечного приступа. Триглицериды — это жир, который забивает артерии. Триглицериды из пищи, которую вы едите, проходят через вашу кровь, пока не откладываются в вашем теле, обычно в жировых клетках. Тем не менее, некоторые триглицериды могут оставаться в ваших артериях и способствовать образованию зубного налета.
Диабет и повышенный уровень сахара в крови
Диабет — это заболевание, при котором повышается уровень сахара в крови или глюкозы. Высокий уровень сахара в крови может повредить кровеносные сосуды и в конечном итоге привести к ишемической болезни сердца. Это серьезное заболевание, которое может вызывать у некоторых людей сердечные приступы.
Высокий уровень сахара в крови может повредить кровеносные сосуды и в конечном итоге привести к ишемической болезни сердца. Это серьезное заболевание, которое может вызывать у некоторых людей сердечные приступы.
Ожирение
Ваши шансы на сердечный приступ выше, если у вас очень избыточный вес. Ожирение связано с различными состояниями, повышающими риск сердечного приступа, в том числе:
- диабет
- высокое кровяное давление
- высокий уровень холестерина
- высокий уровень триглицеридов
курение
курение табачных изделий увеличивает риск сердечного приступа .Это также может привести к другим сердечно-сосудистым заболеваниям и состояниям.
Возраст
Риск сердечного приступа увеличивается с возрастом. Мужчины подвергаются более высокому риску сердечного приступа после 45 лет, а женщины — более высокому риску сердечного приступа после 55 лет.
Семейный анамнез
Вероятность сердечного приступа выше, если у вас есть семья история ранних пороков сердца. Ваш риск особенно высок, если у вас есть члены семьи мужского пола, у которых развилась болезнь сердца до 55 лет, или если у вас есть члены семьи женского пола, у которых болезнь сердца развилась до 65 лет.
Ваш риск особенно высок, если у вас есть члены семьи мужского пола, у которых развилась болезнь сердца до 55 лет, или если у вас есть члены семьи женского пола, у которых болезнь сердца развилась до 65 лет.
Другие факторы, которые могут увеличить риск сердечного приступа, включают:
Чтобы определить, был ли у вас сердечный приступ, врач выслушает ваше сердце, чтобы проверить, нет ли нарушений в вашем сердцебиении. Они также могут измерить ваше кровяное давление. Ваш врач также проведет ряд различных анализов, если заподозрит, что у вас был сердечный приступ. Электрокардиограмма (ЭКГ) может быть сделана для измерения электрической активности вашего сердца. Анализы крови также можно использовать для проверки белков, связанных с повреждением сердца, таких как тропонин.
Другие диагностические тесты включают:
- стресс-тест, чтобы увидеть, как ваше сердце реагирует на определенные ситуации, такие как упражнения
- ангиограмма с коронарной катетеризацией для поиска участков закупорки в ваших артериях
- эхокардиограмма для определения областей вашего сердца, которые не работают должным образом
Сердечные приступы требуют немедленного лечения, поэтому большинство процедур начинается в отделении неотложной помощи. Минимально инвазивная процедура, называемая ангиопластикой, может использоваться, чтобы разблокировать артерии, кровоснабжающие сердце.Во время ангиопластики ваш хирург вставит длинную тонкую трубку, называемую катетером, через вашу артерию, чтобы добраться до закупорки. Затем они надувают небольшой баллон, прикрепленный к катетеру, чтобы снова открыть артерию, позволяя возобновить кровоток. Ваш хирург может также установить небольшую сетчатую трубку, называемую стентом, на место закупорки. Стент может предотвратить повторное закрытие артерии.
Минимально инвазивная процедура, называемая ангиопластикой, может использоваться, чтобы разблокировать артерии, кровоснабжающие сердце.Во время ангиопластики ваш хирург вставит длинную тонкую трубку, называемую катетером, через вашу артерию, чтобы добраться до закупорки. Затем они надувают небольшой баллон, прикрепленный к катетеру, чтобы снова открыть артерию, позволяя возобновить кровоток. Ваш хирург может также установить небольшую сетчатую трубку, называемую стентом, на место закупорки. Стент может предотвратить повторное закрытие артерии.
В некоторых случаях ваш врач может также захотеть провести аортокоронарное шунтирование (АКШ). Во время этой процедуры ваш хирург перенаправит ваши вены и артерии так, чтобы кровь могла обойти закупорку.АКШ иногда делают сразу после сердечного приступа. Однако в большинстве случаев это делается через несколько дней после инцидента, чтобы у вашего сердца было время для восстановления.
Для лечения сердечного приступа также можно использовать ряд различных лекарств:
- Разжижители крови, такие как аспирин, часто используются для разрушения тромбов и улучшения кровотока через суженные артерии.

- Тромболитики часто используются для растворения сгустков.
- Антитромбоцитарные препараты, такие как клопидогрель, можно использовать для предотвращения образования новых и роста существующих сгустков.
- Нитроглицерин можно использовать для расширения кровеносных сосудов.
- Бета-адреноблокаторы снижают артериальное давление и расслабляют сердечную мышцу. Это поможет снизить серьезность повреждения сердца.
- Ингибиторы АПФ также можно использовать для снижения артериального давления и уменьшения нагрузки на сердце.
- Можно использовать обезболивающие, чтобы уменьшить дискомфорт, который вы можете испытывать.
Ваши шансы на выздоровление после сердечного приступа зависят от того, насколько сильно повреждено ваше сердце и как быстро вы получите неотложную помощь.Чем раньше вы получите лечение, тем больше у вас шансов выжить. Однако, если ваша сердечная мышца серьезно повреждена, ваше сердце может быть не в состоянии перекачивать достаточное количество крови по всему телу.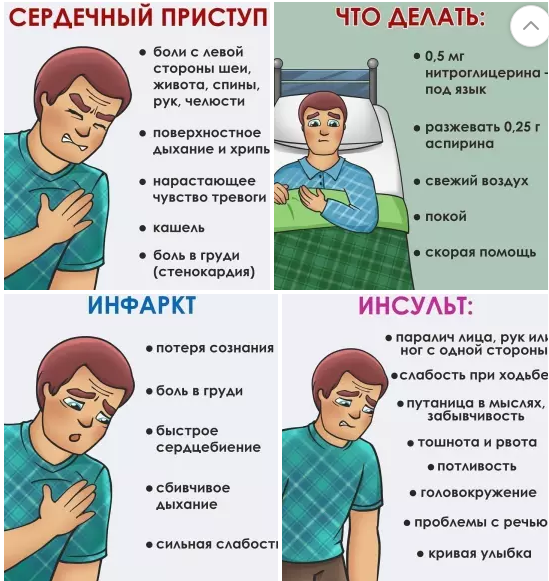 Это может привести к сердечной недостаточности.
Это может привести к сердечной недостаточности.
Повреждение сердца также увеличивает риск развития нарушений сердечного ритма или аритмий. Риск повторного сердечного приступа также будет выше.
Многие люди, перенесшие сердечные приступы, испытывают тревогу и депрессию.Во время выздоровления важно обсудить с врачом свои проблемы. Также может быть полезно присоединиться к группе поддержки или поговорить с консультантом о том, через что вы проходите.
Большинство людей могут вернуться к своей обычной деятельности после сердечного приступа. Однако вам нужно будет вернуться к любой интенсивной физической активности. Ваш врач поможет вам разработать конкретный план выздоровления. Вам может потребоваться принимать лекарства или пройти программу кардиологической реабилитации. Этот тип программы может помочь вам постепенно восстановить силы, научить вас изменять здоровый образ жизни и направить вас в процессе лечения.
Есть много способов предотвратить сердечный приступ, даже если он был у вас раньше.
Один из способов снизить риск — придерживаться здоровой для сердца диеты. Эта диета должна в основном состоять из:
Вам также следует сократить количество следующих продуктов в своем рационе:
- сахар
- насыщенные жиры
- трансжиры
- холестерин
Это особенно важно для людей с диабетом, высокий артериальное давление и высокий уровень холестерина.
Выполнение упражнений несколько раз в неделю также улучшит здоровье сердечно-сосудистой системы. Если у вас недавно был сердечный приступ, вам следует поговорить со своим врачом, прежде чем начинать новый план упражнений.
Также важно бросить курить, если вы курите. Отказ от курения значительно снизит риск сердечного приступа и улучшит здоровье сердца и легких. Вам также следует избегать пассивного курения.
Острый инфаркт миокарда: причины, симптомы и лечение
Что такое острый инфаркт миокарда?
Острый инфаркт миокарда — это медицинское название сердечного приступа. Сердечный приступ — это опасное для жизни состояние, которое возникает, когда приток крови к сердечной мышце резко прекращается, вызывая повреждение тканей. Обычно это результат закупорки одной или нескольких коронарных артерий. Закупорка может развиться из-за накопления зубного налета, вещества, в основном состоящего из жира, холестерина и продуктов клеточных отходов.
Сердечный приступ — это опасное для жизни состояние, которое возникает, когда приток крови к сердечной мышце резко прекращается, вызывая повреждение тканей. Обычно это результат закупорки одной или нескольких коронарных артерий. Закупорка может развиться из-за накопления зубного налета, вещества, в основном состоящего из жира, холестерина и продуктов клеточных отходов.
Немедленно позвоните в службу 911, если вы думаете, что у вас или кого-то из ваших знакомых может быть сердечный приступ.
Хотя классическими симптомами сердечного приступа являются боль в груди и одышка, симптомы могут быть самыми разными.К наиболее распространенным симптомам сердечного приступа относятся:
. Важно отметить, что не все люди, у которых случаются сердечные приступы, испытывают одинаковые симптомы или одинаковую тяжесть симптомов. Боль в груди — наиболее частый симптом как среди женщин, так и среди мужчин. Однако женщины чаще, чем мужчины:
На самом деле, некоторые женщины, перенесшие сердечный приступ, сообщают, что их симптомы напоминают симптомы гриппа.
Сердце — это главный орган сердечно-сосудистой системы, в которую также входят различные типы кровеносных сосудов.Некоторые из наиболее важных сосудов — это артерии. Они несут богатую кислородом кровь к вашему телу и всем вашим органам. Коронарные артерии направляют богатую кислородом кровь именно к сердечной мышце. Когда эти артерии блокируются или сужаются из-за накопления зубного налета, приток крови к сердцу может значительно уменьшиться или полностью прекратиться. Это может вызвать сердечный приступ. Несколько факторов могут привести к закупорке коронарных артерий.
Плохой холестерин
Плохой холестерин, также называемый липопротеином низкой плотности (ЛПНП), является одной из основных причин закупорки артерий.Холестерин — это бесцветное вещество, которое содержится в еде, которую вы едите. Ваше тело тоже делает это естественно. Не весь холестерин вреден, но холестерин ЛПНП может прилипать к стенкам артерий и образовывать бляшки. Зубной налет — это твердое вещество, которое блокирует кровоток в артериях. Тромбоциты, которые способствуют свертыванию крови, могут прилипать к бляшке и со временем накапливаться.
Тромбоциты, которые способствуют свертыванию крови, могут прилипать к бляшке и со временем накапливаться.
Насыщенные жиры
Насыщенные жиры могут также способствовать образованию бляшек в коронарных артериях.Насыщенные жиры содержатся в основном в мясных и молочных продуктах, включая говядину, масло и сыр. Эти жиры могут привести к закупорке артерий, увеличивая количество плохого холестерина в вашей системе крови и уменьшая количество хорошего холестерина.
Транс-жиры
Другой тип жира, способствующий закупорке артерий, — это трансжир или гидрогенизированный жир. Транс-жиры обычно производятся искусственно, и их можно найти во множестве обработанных пищевых продуктов. Трансжиры обычно указываются на этикетках пищевых продуктов как гидрогенизированное масло или частично гидрогенизированное масло.
Определенные факторы могут увеличить риск сердечного приступа.
Высокое кровяное давление
Вы подвергаетесь большему риску сердечного приступа, если у вас высокое кровяное давление. Нормальное артериальное давление ниже 120/80 мм рт. Ст. (Миллиметры ртутного столба) в зависимости от вашего возраста. По мере увеличения числа увеличивается и ваш риск развития проблем с сердцем. Высокое кровяное давление повреждает артерии и ускоряет образование зубного налета.
Нормальное артериальное давление ниже 120/80 мм рт. Ст. (Миллиметры ртутного столба) в зависимости от вашего возраста. По мере увеличения числа увеличивается и ваш риск развития проблем с сердцем. Высокое кровяное давление повреждает артерии и ускоряет образование зубного налета.
Высокий уровень холестерина
Высокий уровень холестерина в крови повышает риск острого инфаркта миокарда.Вы можете снизить уровень холестерина, изменив свой рацион или приняв определенные лекарства, называемые статинами.
Высокий уровень триглицеридов
Высокий уровень триглицеридов также увеличивает риск сердечного приступа. Триглицериды — это жир, который забивает артерии. Триглицериды из пищи, которую вы едите, проходят через вашу кровь, пока не откладываются в вашем теле, обычно в жировых клетках. Тем не менее, некоторые триглицериды могут оставаться в ваших артериях и способствовать образованию зубного налета.
Диабет и повышенный уровень сахара в крови
Диабет — это заболевание, при котором повышается уровень сахара в крови или глюкозы. Высокий уровень сахара в крови может повредить кровеносные сосуды и в конечном итоге привести к ишемической болезни сердца. Это серьезное заболевание, которое может вызывать у некоторых людей сердечные приступы.
Высокий уровень сахара в крови может повредить кровеносные сосуды и в конечном итоге привести к ишемической болезни сердца. Это серьезное заболевание, которое может вызывать у некоторых людей сердечные приступы.
Ожирение
Ваши шансы на сердечный приступ выше, если у вас очень избыточный вес. Ожирение связано с различными состояниями, повышающими риск сердечного приступа, в том числе:
- диабет
- высокое кровяное давление
- высокий уровень холестерина
- высокий уровень триглицеридов
курение
курение табачных изделий увеличивает риск сердечного приступа .Это также может привести к другим сердечно-сосудистым заболеваниям и состояниям.
Возраст
Риск сердечного приступа увеличивается с возрастом. Мужчины подвергаются более высокому риску сердечного приступа после 45 лет, а женщины — более высокому риску сердечного приступа после 55 лет.
Семейный анамнез
Вероятность сердечного приступа выше, если у вас есть семья история ранних пороков сердца. Ваш риск особенно высок, если у вас есть члены семьи мужского пола, у которых развилась болезнь сердца до 55 лет, или если у вас есть члены семьи женского пола, у которых болезнь сердца развилась до 65 лет.
Ваш риск особенно высок, если у вас есть члены семьи мужского пола, у которых развилась болезнь сердца до 55 лет, или если у вас есть члены семьи женского пола, у которых болезнь сердца развилась до 65 лет.
Другие факторы, которые могут увеличить риск сердечного приступа, включают:
Чтобы определить, был ли у вас сердечный приступ, врач выслушает ваше сердце, чтобы проверить, нет ли нарушений в вашем сердцебиении. Они также могут измерить ваше кровяное давление. Ваш врач также проведет ряд различных анализов, если заподозрит, что у вас был сердечный приступ. Электрокардиограмма (ЭКГ) может быть сделана для измерения электрической активности вашего сердца. Анализы крови также можно использовать для проверки белков, связанных с повреждением сердца, таких как тропонин.
Другие диагностические тесты включают:
- стресс-тест, чтобы увидеть, как ваше сердце реагирует на определенные ситуации, такие как упражнения
- ангиограмма с коронарной катетеризацией для поиска участков закупорки в ваших артериях
- эхокардиограмма для определения областей вашего сердца, которые не работают должным образом
Сердечные приступы требуют немедленного лечения, поэтому большинство процедур начинается в отделении неотложной помощи. Минимально инвазивная процедура, называемая ангиопластикой, может использоваться, чтобы разблокировать артерии, кровоснабжающие сердце.Во время ангиопластики ваш хирург вставит длинную тонкую трубку, называемую катетером, через вашу артерию, чтобы добраться до закупорки. Затем они надувают небольшой баллон, прикрепленный к катетеру, чтобы снова открыть артерию, позволяя возобновить кровоток. Ваш хирург может также установить небольшую сетчатую трубку, называемую стентом, на место закупорки. Стент может предотвратить повторное закрытие артерии.
Минимально инвазивная процедура, называемая ангиопластикой, может использоваться, чтобы разблокировать артерии, кровоснабжающие сердце.Во время ангиопластики ваш хирург вставит длинную тонкую трубку, называемую катетером, через вашу артерию, чтобы добраться до закупорки. Затем они надувают небольшой баллон, прикрепленный к катетеру, чтобы снова открыть артерию, позволяя возобновить кровоток. Ваш хирург может также установить небольшую сетчатую трубку, называемую стентом, на место закупорки. Стент может предотвратить повторное закрытие артерии.
В некоторых случаях ваш врач может также захотеть провести аортокоронарное шунтирование (АКШ). Во время этой процедуры ваш хирург перенаправит ваши вены и артерии так, чтобы кровь могла обойти закупорку.АКШ иногда делают сразу после сердечного приступа. Однако в большинстве случаев это делается через несколько дней после инцидента, чтобы у вашего сердца было время для восстановления.
Для лечения сердечного приступа также можно использовать ряд различных лекарств:
- Разжижители крови, такие как аспирин, часто используются для разрушения тромбов и улучшения кровотока через суженные артерии.

- Тромболитики часто используются для растворения сгустков.
- Антитромбоцитарные препараты, такие как клопидогрель, можно использовать для предотвращения образования новых и роста существующих сгустков.
- Нитроглицерин можно использовать для расширения кровеносных сосудов.
- Бета-адреноблокаторы снижают артериальное давление и расслабляют сердечную мышцу. Это поможет снизить серьезность повреждения сердца.
- Ингибиторы АПФ также можно использовать для снижения артериального давления и уменьшения нагрузки на сердце.
- Можно использовать обезболивающие, чтобы уменьшить дискомфорт, который вы можете испытывать.
Ваши шансы на выздоровление после сердечного приступа зависят от того, насколько сильно повреждено ваше сердце и как быстро вы получите неотложную помощь.Чем раньше вы получите лечение, тем больше у вас шансов выжить. Однако, если ваша сердечная мышца серьезно повреждена, ваше сердце может быть не в состоянии перекачивать достаточное количество крови по всему телу. Это может привести к сердечной недостаточности.
Это может привести к сердечной недостаточности.
Повреждение сердца также увеличивает риск развития нарушений сердечного ритма или аритмий. Риск повторного сердечного приступа также будет выше.
Многие люди, перенесшие сердечные приступы, испытывают тревогу и депрессию.Во время выздоровления важно обсудить с врачом свои проблемы. Также может быть полезно присоединиться к группе поддержки или поговорить с консультантом о том, через что вы проходите.
Большинство людей могут вернуться к своей обычной деятельности после сердечного приступа. Однако вам нужно будет вернуться к любой интенсивной физической активности. Ваш врач поможет вам разработать конкретный план выздоровления. Вам может потребоваться принимать лекарства или пройти программу кардиологической реабилитации. Этот тип программы может помочь вам постепенно восстановить силы, научить вас изменять здоровый образ жизни и направить вас в процессе лечения.
Есть много способов предотвратить сердечный приступ, даже если он был у вас раньше.
Один из способов снизить риск — придерживаться здоровой для сердца диеты. Эта диета должна в основном состоять из:
Вам также следует сократить количество следующих продуктов в своем рационе:
- сахар
- насыщенные жиры
- трансжиры
- холестерин
Это особенно важно для людей с диабетом, высокий артериальное давление и высокий уровень холестерина.
Выполнение упражнений несколько раз в неделю также улучшит здоровье сердечно-сосудистой системы. Если у вас недавно был сердечный приступ, вам следует поговорить со своим врачом, прежде чем начинать новый план упражнений.
Также важно бросить курить, если вы курите. Отказ от курения значительно снизит риск сердечного приступа и улучшит здоровье сердца и легких. Вам также следует избегать пассивного курения.
Инфаркт миокарда (сердечный приступ) Причины и предупреждающие знаки
Продолжение
Другие люди принимают сердечный приступ за симптом гриппа или рефлюксной болезни, вызывающей изжогу.
Четверть всех жертв сердечных приступов умирает, не дойдя до больницы; у других в больнице возникают опасные для жизни осложнения. К серьезным осложнениям относятся инсульт, стойкие сердечные аритмии (нерегулярные сердечные сокращения), сердечная недостаточность, образование тромбов в ногах или сердце, а также аневризма или выпуклость в ослабленной камере сердца. Но у тех, кто пережил начальный сердечный приступ и избавился от серьезных проблем через несколько часов, больше шансов на полное выздоровление.
Продолжение
Выздоровление — это всегда деликатный процесс, потому что любой сердечный приступ в некоторой степени ослабляет сердце.Но в целом нормальную жизнь можно возобновить. В зависимости от тяжести сердечного приступа у человека могут возникнуть:
- Сердечная недостаточность, при которой сердце не перекачивает кровь достаточно хорошо, чтобы удовлетворить потребности организма
- Аритмии или аномальные сердечные ритмы
- Остановка сердца или внезапная сердечная смерть, где сердце перестает биться
- Кардиогенный шок, когда сердце настолько повреждено в результате сердечного приступа, что человек впадает в шок, который может привести к повреждению других жизненно важных органов, таких как почки или печень
- Смерть
Что Вызывает сердечный приступ?
Большинство сердечных приступов является результатом ишемической болезни сердца, также известной как атеросклероз или «затвердение артерий», состояние, которое со временем закупоривает коронарные артерии жировыми кальцинированными бляшками. Типичным триггером сердечного приступа часто является сгусток крови, блокирующий кровоток через коронарную артерию.
Типичным триггером сердечного приступа часто является сгусток крови, блокирующий кровоток через коронарную артерию.
Продолжение
В начале 1980-х годов исследователи подтвердили, что причиной почти всех сердечных приступов является не сама обструктивная бляшка, а внезапное образование тромба — наподобие струпа — поверх бляшки, которая отсекает кровь. течь в уже суженном сосуде. Это называется «разрывом бляшки». Вопреки ранее существовавшему мнению, врачи теперь признают, что менее серьезные бляшки являются причиной большинства сердечных приступов: это более легкие закупорки, которые разрываются, а затем вызывают образование тромба.
Сердечные приступы также могут быть вызваны спазмом коронарной артерии, когда сердечная артерия временно сужена, хотя это довольно редкая причина.
Продолжение
Новое исследование показывает, что воспаление также играет роль в развитии сердечных приступов. Похоже, что стенки коронарной артерии со временем воспаляются, что еще больше увеличивает накопление жировых бляшек.
Хотя пошаговый процесс, ведущий к сердечному приступу, до конца не изучен, основные факторы риска ишемической болезни сердца хорошо известны.Некоторыми из них можно управлять, включая высокое кровяное давление, высокий уровень холестерина, ожирение, курение и малоподвижный образ жизни. Также считается, что стресс повышает риск, а физическое напряжение и возбуждение могут спровоцировать сердечный приступ.
К другим факторам риска относятся диабет и наличие в семейном анамнезе сердечных заболеваний.
Нестабильная стенокардия — сердечно-сосудистые заболевания
Пациентам с нестабильной стенокардией следует назначать следующее (если не противопоказано)
Антитромбоцитарные препараты: аспирин, клопидогрель или оба препарата (прасугрел или тикагрелор являются альтернативой клопидогрелу)
Антикоагулянты: гепарин (нефракционированный или низкомолекулярный гепарин) или бивалирудин
Иногда ингибитор гликопротеина IIb / IIIa при проведении ЧКВ
Антиангинальная терапия, обычно нитроглицерин
Ингибитор ангиотензинпревращающего фермента (АПФ)
Всем пациентам назначают аспирин от 160 до 325 мг (без энтеросолюбильного покрытия), если нет противопоказаний, при обращении и по 81 мг один раз в день на неопределенный срок в дальнейшем.Разжевывание первой дозы перед глотанием ускоряет всасывание. Аспирин снижает риск краткосрочной и долгосрочной смертности. У пациентов, перенесших ЧКВ, ударная доза клопидогреля (от 300 до 600 мг перорально однократно), прасугреля (60 мг перорально однократно) или тикагрелора (180 мг перорально однократно) улучшает результаты, особенно при введении за 24 часа. При неотложном ЧКВ прасугрел и тикагрелор проявляются быстрее и могут быть предпочтительнее.
Либо низкомолекулярный гепарин (НМГ), либо нефракционированный гепарин, либо бивалирудин обычно назначают пациентам с нестабильной стенокардией, если нет противопоказаний (например, при активном кровотечении).Нефракционированный гепарин использовать сложнее, поскольку он требует частых (каждые 6 часов) корректировок дозировки для достижения целевого активированного частичного тромбопластинового времени (АЧТВ). НМГ обладают лучшей биодоступностью, их вводят простой дозой, основанной на массе, без мониторинга АЧТВ и титрования дозы, и они имеют меньший риск гепарин-индуцированной тромбоцитопении. Бивалирудин рекомендуется пациентам с известным или подозреваемым в анамнезе гепарин-индуцированной тромбоцитопенией.
Рассмотрите возможность применения ингибитора гликопротеина IIb / IIIa во время ЧКВ при поражениях с высоким риском (например, высокая нагрузка тромба, отсутствие повторного кровотока).Абциксимаб, тирофибан и эптифибатид, по-видимому, обладают эквивалентной эффективностью, и выбор препарата должен зависеть от других факторов (например, стоимости, доступности, знакомства — 1).
Боль в груди можно лечить нитроглицерином или иногда морфином. Нитроглицерин предпочтительнее морфина, который следует использовать разумно (например, если у пациента есть противопоказания к применению нитроглицерина или он испытывает боль, несмотря на максимальную терапию нитроглицерином). Первоначально нитроглицерин вводят сублингвально с последующим постоянным капельным введением, если необходимо.Морфин, вводимый от 2 до 4 мг внутривенно, повторяемый каждые 15 минут по мере необходимости, очень эффективен, но может угнетать дыхание, может снижать сократимость миокарда и является сильнодействующим венозным вазодилататором. Имеющиеся данные также свидетельствуют о том, что морфин влияет на активность некоторых ингибиторов рецептора P2Y12. Большое ретроспективное исследование также показало, что морфин может повышать смертность у пациентов с острым инфарктом миокарда (2, 3). Гипотония и брадикардия также могут возникать вторично по отношению к употреблению морфина, но эти осложнения обычно можно преодолеть путем быстрого подъема нижних конечностей.
Стандартная терапия для всех пациентов с нестабильной стенокардией включает бета-адреноблокаторы, ингибиторы АПФ и статины. Бета-адреноблокаторы рекомендуются, если не противопоказаны (например, брадикардия, блокада сердца, гипотензия или астма), особенно пациентам из группы высокого риска. Бета-адреноблокаторы снижают частоту сердечных сокращений, артериальное давление и сократительную способность, тем самым снижая нагрузку на сердце и потребность в кислороде. Ингибиторы АПФ могут обеспечить долгосрочную кардиопротекцию за счет улучшения функции эндотелия.

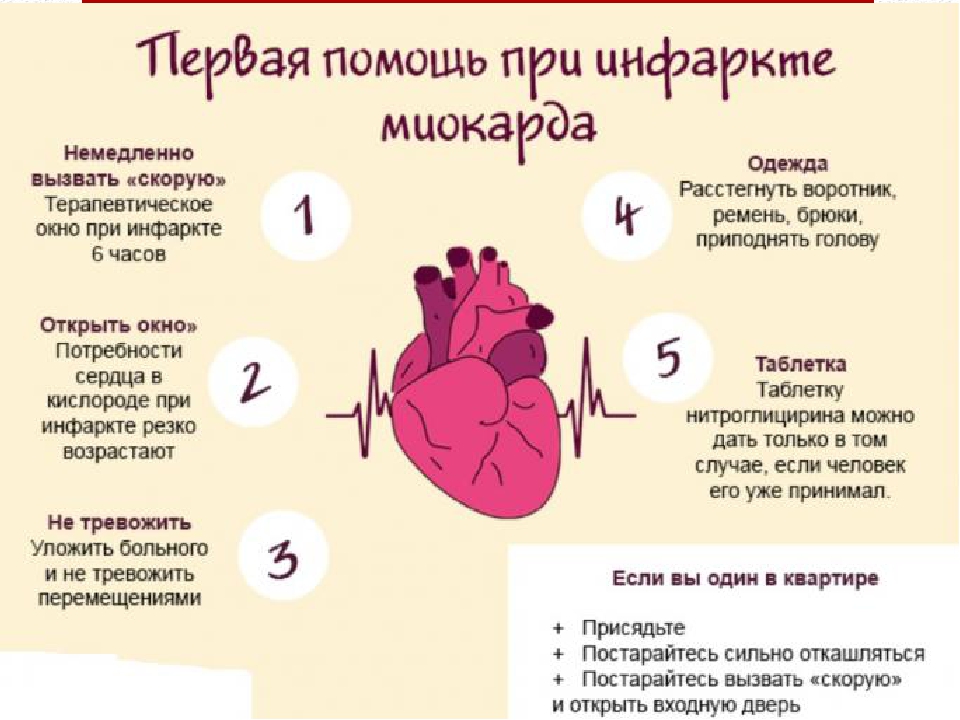


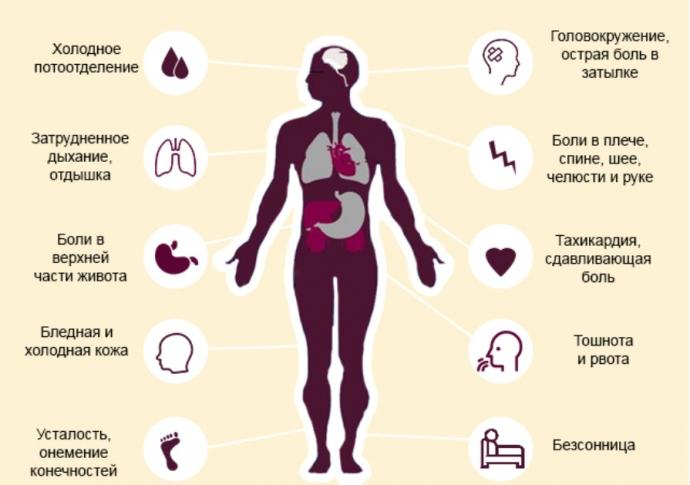
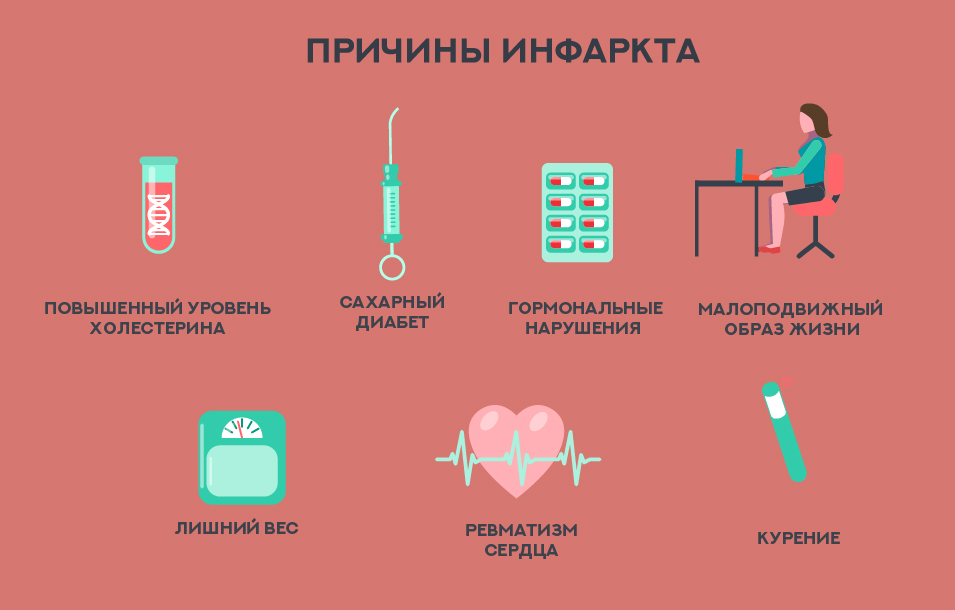

 Внести ясность может только электрокардиограмма.
Внести ясность может только электрокардиограмма.