какие средства, препараты и лекарства применяют в лечении поджелудочной?
Поджелудочная железа — один из самых главных органов в человеческом организме — отвечает за переваривание пищи и усвоение полезных веществ из нее. Процесс переваривания идет под действием особых ферментов, и, если их вырабатывается железой слишком мало, возникает ферментная недостаточность — разновидность так называемой пищевой интолерантности, иногда ведущая к очень тяжелым последствиям. Что можно сделать, если ферментная недостаточность уже диагностирована? Отвечаем на вопрос в нашей статье.
Как выявить ферментную недостаточность экзокринной функции поджелудочной железы
В деятельности поджелудочной железы можно выделить две главных функции — эндокринную и экзокринную.
Эндокринная функция — это не что иное как выработка особых гормонов, выделяемых в кровь и влияющих на общее состояние организма. Эти гормоны производятся особыми участками железы, называемыми островками Лагеранса. Самый известный гормон из всех, производимых поджелудочной железой, — инсулин, поддерживающий нужный уровень глюкозы в крови. Но помимо инсулина железа вырабатывает также возбуждающий аппетит гормон грелин, глюкагон, соматостатин и панкреатический полипептид.
Самый известный гормон из всех, производимых поджелудочной железой, — инсулин, поддерживающий нужный уровень глюкозы в крови. Но помимо инсулина железа вырабатывает также возбуждающий аппетит гормон грелин, глюкагон, соматостатин и панкреатический полипептид.
Экзокринная функция поджелудочной железы состоит в производстве пищеварительных ферментов особыми ацинозными клетками. Эти клетки продуцируют панкреатический сок, в котором содержится целый набор пищеварительных ферментов. Самой многочисленной их группой являются протеазы, переваривающие белки. Кроме них железа вырабатывает липазу, расщепляющую жиры, нуклеазы, в чью задачу входит расщепление нуклеиновых кислот, амилазу, отвечающую за переработку полисахаридов, и эластазу, расщепляющую соединительные ткани.
При нормальном функционировании железы вырабатывается только такое количество панкреатического сока, которое необходимо для процесса переваривания. Но при определенных патологиях и сбоях в выработке ферментов возникает ферментная недостаточность, чреватая неполным перевариванием пищи и ведущая к нарушениям всех обменных процессов.
Обычно выделяют несколько форм ферментной недостаточности, самыми распространенными из которых являются гастрогенная и панкреатическая. Гастрогенная недостаточность чаще всего бывает вызвана заболеваниями желудка (в особенности, поражением слизистой бактериями Helicobacter pylori) или операциями на нем, из-за которых снижается его секреция, а следовательно, и стимуляция поджелудочной железы. Но именно сниженная секреция желудка может привести к постоянному функциональному напряжению железы и ее последующему истощению. Снижение секреторной функции желудка диагностируется при аномально высоких концентрациях (до 10–20 пмоль/л в сыворотке крови и выше) полипептидного гормона — гастрина-17, что проявляется в падении уровня кислотности желудочного сока, и гастроэнтерологами называется гипо- или ахлоргидрией. В то же время повышенная секреция кислоты при предельно низком гастрине-17 связана с риском появления гастроэзофагеального рефлюкса, а по-простому — изжоги.
Панкреатическая ферментная недостаточность обычно вызвана различными патологиями самой поджелудочной железы. Чаще всего она является следствием панкреатита — воспаления поджелудочной железы, вызванного различными причинами.
Важно!
Ферментную недостаточность без надлежащих лабораторных исследований диагностировать сложно, поскольку все ее основные симптомы очень схожи с симптомами других заболеваний — язвы желудка или двенадцатиперстной кишки, желчнокаменной болезни, синдрома раздраженного кишечника. Другая проблема состоит в том, что клинические симптомы ферментной недостаточности начинают проявляться только тогда, когда орган утрачивает почти 90% своих функциональных возможностей.
Итак, чтобы диагностировать ферментную недостаточность, необходимо провести целый комплекс исследований, от лабораторных анализов до инструментальной диагностики.
Лабораторные анализы включают:
- Общий клинический анализ крови.

- Анализ крови на сахар, содержание витаминов и жирных кислот.
- Биохимический анализ крови на определение уровня ферментов поджелудочной железы и желудка: альфа-амилазы и амилазы панкреатической, липазы, а также пепсиногена I и пепсиногена II, пепсина и др.
- Копрограмма — анализ кала на содержание в нем непереваренной клетчатки, определение уровня жиров и углеводов.
- Иммуноферментный эластазный тест (определение уровня эластазы-1 в кале).
Инструментальные исследования: УЗИ, КТ, МРТ, целиакография, гастроскопия, дуоденоскопия, функциональные тесты.
Все вместе позволяет врачу точно диагностировать ферментную недостаточность, выявить ее причины и назначить адекватную терапию.
Последствия заболеваний поджелудочной железы
Врожденная ферментная недостаточность — это результат генетической патологии, из-за которой секреция ферментов нарушается или полностью блокируется. Приобретенная недостаточность, как правило, — следствие какого-либо заболевания, и грамотное лечение в этом случае может существенно замедлить риски ее развития. Приобретенная ферментная недостаточность подразделяется на первичную и вторичную.
Приобретенная ферментная недостаточность подразделяется на первичную и вторичную.
Первичная ферментная недостаточность вызвана заболеваниями самой поджелудочной железы, в результате которых она вырабатывает меньше ферментов. Такими заболеваниями могут быть острый и хронический панкреатит, опухоли и кисты, муковисцидоз, хирургические вмешательства и др. При вторичной недостаточности железа производит достаточно ферментов, но по каким-то причинам их действие в тонком кишечнике снижено.
Оба типа ферментной недостаточности имеют сходные симптомы. Они сопровождаются так называемым синдромом мальдигестии. Для него характерны, прежде всего, диарея, полифекалия, стеаторея (повышенное содержание жиров в кале). Поскольку из-за нарушения пищеварения организм не получает нужного количества белков и витаминов, у больного развивается авитаминоз и анемия. Возможно возникновение прогрессивного похудения. Среди других ухудшающих уровень жизни пациента симптомов ферментной недостаточности — изжога, метеоризм, тошнота, а иногда даже рвота, которая может привести к дегидратации.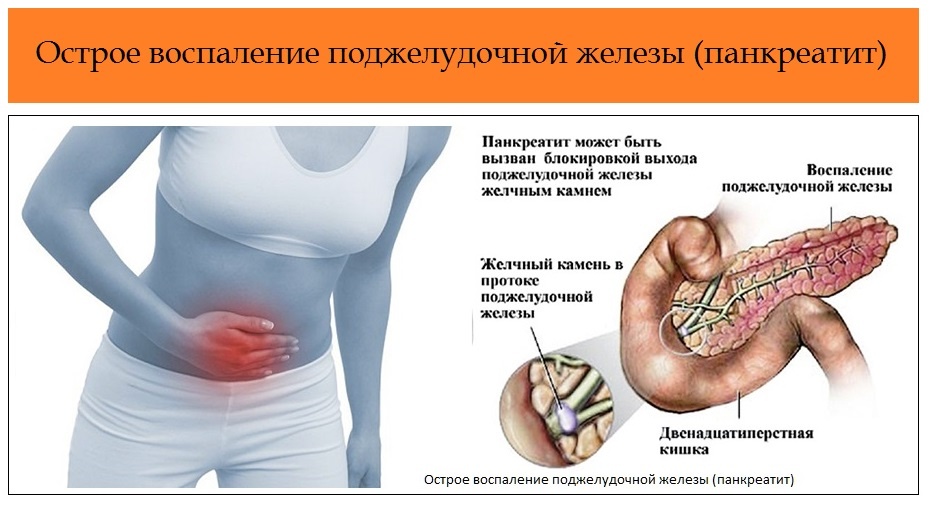
Ферментная недостаточность в любой ее форме требует лечения, поскольку вызванное ею истощение организма способно привести к весьма тяжелым последствиям.
Правильное питание и соблюдение диеты — обязательное условие
В терапии ферментной недостаточности огромную роль играет режим и правила питания. Их основными задачами в этом случае являются снабжение организма необходимым количеством белков и витаминов, поддержание в крови нормального уровня сахара, механическое и химическое щажение поджелудочной железы и устранение симптомов: болей, вздутия и диареи после приема пищи. Для этого необходимо соблюдать несколько важных принципов.
- Дробный прием пищи. Рекомендуется есть несколько раз в день — от шести до восьми, небольшими порциями (100–300 г).
- Включение в рацион большого количества легко усваиваемой белковой пищи.
- Употребление только теплой пищи: холодные и горячие блюда раздражают поджелудочную.
- Исключение из меню жареного и острого. Рекомендуется варка, приготовление на пару или запекание.

- Механическое измельчение пищи в процессе приготовления. Большую роль играет правильное пережевывание, поскольку при ферментной недостаточности организму очень трудно переварить крупные куски пищи.
- Ограничение потребления соли до шести–восьми грамм в день.
Пить сразу после еды не рекомендуется, поскольку можно уменьшить концентрацию желудочного сока и создать проблемы для пищеварительной системы.
При остром панкреатите или обострении хронического рекомендована особая диета, первый вариант которой назначается только на третий день заболевания. До этого пациенту рекомендуется полное голодание для снижения нагрузки на поджелудочную.
После снятия обострения можно расширять рацион, но с соблюдением определенных требований. При ферментной недостаточности рекомендуется исключить из рациона некоторые продукты. Из-за недостатка ферментов организму трудно переваривать жирные рыбу и мясо, овощи с большим содержанием клетчатки, консервы, копчености. Поэтому нельзя употреблять в пищу свинину, жирную говядину, овощи с большим содержанием клетчатки, колбасы, форель, семгу и т.д. Их можно заменить на куриную грудку, мясо индейки или кролика. Из рыбы разрешены хек, судак, минтай.
Поэтому нельзя употреблять в пищу свинину, жирную говядину, овощи с большим содержанием клетчатки, колбасы, форель, семгу и т.д. Их можно заменить на куриную грудку, мясо индейки или кролика. Из рыбы разрешены хек, судак, минтай.
Следует исключить также горох, фасоль, белокочанную капусту, бананы, шпинат, виноград, а также другие овощи и фрукты, из-за брожения вызывающие метеоризм в кишечнике. Запрещены лук, чеснок и острые пряности — это сильнейшие химические раздражители для поджелудочной железы, и к ним можно вернуться только после длительной ремиссии. Разрешено есть картофель, огурцы, тыкву, сладкие яблоки и груши (желательно в печеном виде), сухофрукты, кабачки, капусту брокколи и цветную, морковь. Нежелательны майонез, кетчуп и другие соусы, пряности и приправы.
Любителям сладкого нужно знать, что при ферментной недостаточности нельзя есть шоколад, мороженое, кондитерские кремы. Лучше заменить их на пастилу, зефир, муссы, мармелад, желе, мед.
Супы очень полезны при всех нарушениях пищеварения, однако, только те, которые сварены на овощных или крупяных бульонах.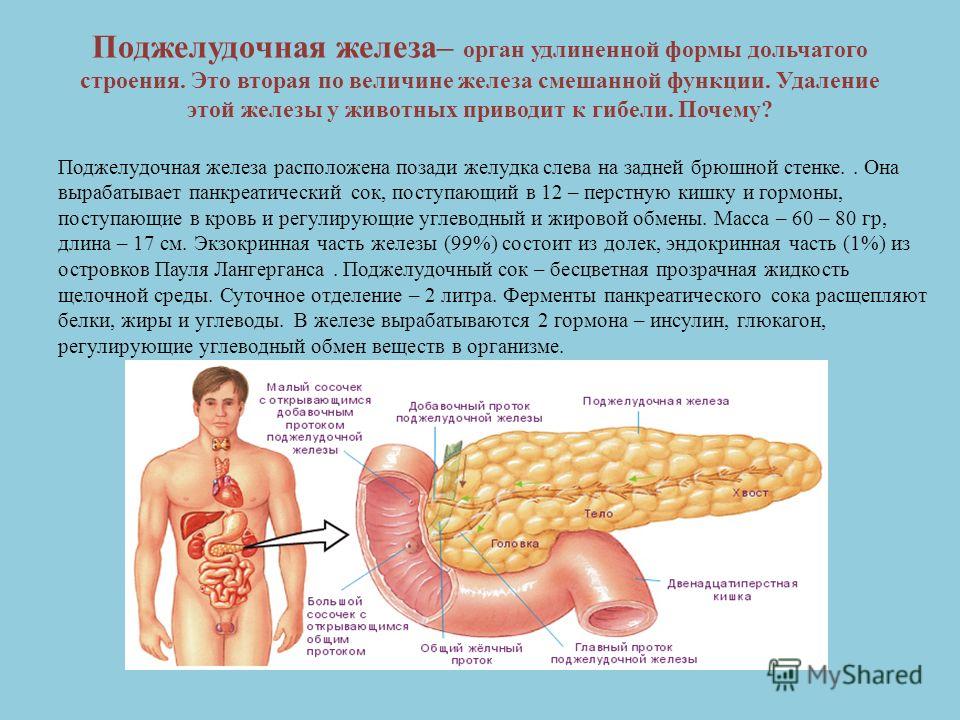 Крепкие мясные и рыбные бульоны тоже являются химическими раздражителями для поджелудочной, поэтому от столь популярного и якобы лечебного куриного бульона придется отказаться. Допустимы супы на вторичных мясных бульонах.
Крепкие мясные и рыбные бульоны тоже являются химическими раздражителями для поджелудочной, поэтому от столь популярного и якобы лечебного куриного бульона придется отказаться. Допустимы супы на вторичных мясных бульонах.
Хлеб рекомендуется только вчерашней выпечки. Свежий белый хлеб провоцирует брожение в кишечнике и его вздутие, тот же самый эффект оказывает вся другая сдоба: сладкие булочки, плюшки, круассаны. Разрешается сухое галетное печенье.
Строго запрещены алкоголь, все газированные напитки, соки, не рекомендуется пить крепкий кофе и чай. Это все вполне можно заменить на кисели, натуральные овощные соки или компоты из сухофруктов, слабо заваренный чай.
Соблюдение диеты помогает улучшить пищеварение и разгрузить поджелудочную железу. Но при значительном уменьшении выработки ею ферментов одной диеты будет недостаточно. В этом случае помогает заместительная терапия.
Какие средства и препараты применяются при ферментной недостаточности поджелудочной железы?
Для корректировки состояния, прежде всего, проводят терапию основного заболевания — главной причины ферментной недостаточности. Но для поддержания способности организма переваривать пищу врач может назначить прием ферментов. Проведение ферментной терапии возможно только при условии, что у пациента нет острого панкреатита или обострения хронической формы.
Но для поддержания способности организма переваривать пищу врач может назначить прием ферментов. Проведение ферментной терапии возможно только при условии, что у пациента нет острого панкреатита или обострения хронической формы.
Заместительная ферментная терапия не способна полностью восстановить функционирование поджелудочной, но она может взять на себя часть работы, с которой пораженный орган не в силах справиться самостоятельно. Ферментная терапия помогает больному полностью усваивать питательные вещества и поддерживает нормальное состояние организма в течение длительного времени.
Действие ферментных препаратов не только помогает пищеварению — оно еще и купирует болевые ощущения. Это объясняется тем, что низкий уровень ферментов поджелудочной железы в просвете двенадцатиперстной кишки заставляет железу активно их вырабатывать, а под действием ферментов в пораженном органе усиливается процесс самопереваривания, повышается внутрипротоковое давление, и возникают болевые ощущения. Препараты ферментотерапии повышают уровень ферментов, снижают секреторную активность железы и обеспечивают ей функциональный покой.
Препараты ферментотерапии повышают уровень ферментов, снижают секреторную активность железы и обеспечивают ей функциональный покой.
Чаще всего при ферментной недостаточности врачи рекомендуют препараты, содержащие панкреатин животного происхождения — экстрактивное вещество из поджелудочной железы. В нем содержатся все необходимые пищеварительные ферменты: амилаза, протеаза, липаза… Иногда в препараты добавляют компоненты желчи и гемицеллюлазу — фермент, расщепляющий целлюлозу в пище.
На сегодня существует множество различных ферментных препаратов в разных формах выпуска — в таблетках, капсулах… Какой из них будет наиболее эффективным, решает только специалист, но он всегда выберет форму препарата, где ферменты заключены в микрогранулы.
Выбор схемы лечения ферментной недостаточности определяется лечащим врачом, поскольку каждый случай требует индивидуального комплексного подхода. Многое в выборе зависит от вида основного заболевания, характера самой ферментной недостаточности, степени ее развития, выраженности боли и прочих клинических проявлений. Только с учетом всех этих факторов можно выбрать адекватное лечение и добиться положительного результата в лечении.
Только с учетом всех этих факторов можно выбрать адекватное лечение и добиться положительного результата в лечении.
как происходит, какие могут быть проблемы и как улучшить пищеварение?
Во время еды большинство людей не задумываются о переваривании пищи, предпочитая наслаждаться вкусовыми ощущениями и возникшим после утоления голода чувством легкой радости. А между тем пищеварение — это сложный процесс, нарушения которого могут серьезно отразиться на здоровье. Чтобы избежать подобных проблем, необходимо понимать, как происходит процесс переваривания пищи и как его можно улучшить.
Ферменты — основа пищеварения
Говоря научным языком, пищеварение — это механическая и химическая обработка пищи в желудочно-кишечном тракте. Вся потребляемая нами еда содержит питательные вещества, необходимые для процессов жизнедеятельности: белки, углеводы и жиры. В основном это крупные, сложно построенные молекулы, которые для переваривания должны расщепляться на простые компоненты. Пищеварительные ферменты, или энзимы, помогают расщепить такие сложные соединения, чтобы организм смог усвоить и использовать их для пластического и энергетического обмена веществ.
Пищеварительные ферменты, или энзимы, помогают расщепить такие сложные соединения, чтобы организм смог усвоить и использовать их для пластического и энергетического обмена веществ.
Ферменты начинают свою работу уже в ротовой полости, где пища измельчается, смачивается и перемешивается. Чем тщательнее была прожевана еда, тем качественнее и быстрее будут происходить процессы пищеварения в желудке: жевание стимулирует экзокринные железы, вырабатывающие ферменты. Кроме того, при длительном пребывании во рту сложные углеводы начинают расщепляться на простые. Именно поэтому завтракать, обедать и ужинать нужно не спеша — торопливые перекусы на ходу не только увеличивают риски подавиться или испачкать одежду, но и ведут к расстройству пищеварения.
На следующем этапе комок пищи попадает в желудок, где ее «встречает» пищеварительный сок. В нем содержится ряд ферментов, важнейшим из которых является пепсин. Он отвечает за переваривание основных белковых веществ соединительной ткани и казеина молочных продуктов.
Завершается процесс переваривания в кишечнике. При поступлении пищевого комка из желудка в тонкий кишечник поджелудочная железа получает соответствующий сигнал. После чего на каждую порцию пищевой массы начинает выделяться панкреатический сок со всеми необходимыми ферментами, в числе которых амилаза (укорачивает углеводные цепочки), липаза и профосфолипаза (расщепляют жиры до простейших форм). Также поджелудочная вырабатывает фермент трипсиноген, который активирует другой фермент — трипсин, необходимый для расщепления белков.
В первом отделе тонкого кишечника — двенадцатиперстной кишке — происходит смешивание пищи с желчью, соком поджелудочной железы и ферментами множественных мелких желез кишечной стенки: с амилазой, липазой, мальтазой и протеазами. И только после этого происходит всасывание образовавшихся конечных продуктов.
Непереваренные остатки пищи переходят в толстый кишечник. В этом отделе процессы распада веществ в основном ограничены действием кишечной микрофлоры. Ее действию подвергается клетчатка. Из-за дезаминирования аминокислот образуются амины токсического действия типа индола, скатола, фенола, крезола, кадаверина, путресцина. Часть из них подвергается расщеплению ферментами, а часть обезвреживается в печени. Здесь желчные пигменты распадаются до стеркобилиногена, формирующего специфический цвет и запах кала. Всасывание в толстом отделе кишечника весьма ограничено. Непереваренные остатки пищи, отмершие микробы, нерастворимые соли, жиры и желчные пигменты являются составными частями кала. Кишечные газы образуются в результате жизнедеятельности микробов.
Ее действию подвергается клетчатка. Из-за дезаминирования аминокислот образуются амины токсического действия типа индола, скатола, фенола, крезола, кадаверина, путресцина. Часть из них подвергается расщеплению ферментами, а часть обезвреживается в печени. Здесь желчные пигменты распадаются до стеркобилиногена, формирующего специфический цвет и запах кала. Всасывание в толстом отделе кишечника весьма ограничено. Непереваренные остатки пищи, отмершие микробы, нерастворимые соли, жиры и желчные пигменты являются составными частями кала. Кишечные газы образуются в результате жизнедеятельности микробов.
Проблемы, вызывающие снижение выработки ферментов
Итак, мы выяснили, что за переваривание пищи отвечают ферменты. Нехватка энзимов или недостаточный контакт с пищей приводит к расстройству пищеварения. Самые известные симптомы — газообразование, изжога, ухудшение состояния волос, кожи и ногтей, вздутие живота, тошнота и рвота. Сбои функционального и органического характера могут проявляться на каждом этапе процесса пищеварения в организме.
- В ротовой полости. На выработку пищеварительных ферментов влияет нарушение жевания, которое возникает не только из-за торопливости «владельца полости», но и из-за побочных причин: кариеса, отсутствия зубов, аномалии прикуса, спазмов или параличей жевательных мышц, различных воспалительных процессов. Отрицательно сказывается на пищеварении и нарушение функции слюнных желез — когда слюны вырабатывается мало или, наоборот, чересчур много, — а также трудности с глотанием. Они могут быть связаны с расстройствами функции нервов или нарушением работы глотательных мышц. Причин этому много — от врожденных дефектов неба до ангины.
- В желудке. На количество вырабатываемых пищеварительных ферментов негативно влияет переедание, перекусы на бегу или в состоянии стресса, регулярное употребление фастфуда, злоупотребление жирной пищей, а также алкоголем и табаком, особенно натощак.
- В кишечнике. Работу пищеварения могут нарушить патогенные бактерии или вирусы, интоксикация, прием медицинских препаратов, которые отрицательно сказываются на кишечной микрофлоре, и даже беременность.

Более того, недостаток ферментов во всех трех «отделах» может быть обусловлен и генетической предрасположенностью.
Как можно улучшить процесс пищеварения
В первую очередь необходимо нормализовать питание. Следует осторожно относиться к продуктам с высоким содержанием сахара и клетчатки: они могут спровоцировать сильную нагрузку на вырабатывающие энзимы железистые органы. Слишком горячие и слишком холодные продукты раздражают глотку и слизистую желудка. Также оказывает негативное влияние на пищеварение переедание, впрочем, как и голодовки. В рацион стоит включить яблоки, бананы, хурму, чернослив и авокадо — они улучшают перистальтику кишечника. Ужинать рекомендуется за два–три часа до сна, чтобы желудок ночью мог отдохнуть.
Обезвоживание также ухудшает функционирование всех систем в организме, в частности нарушает процесс пищеварения. При этом, вопреки расхожему убеждению, пить воду и другие напитки во время и сразу после приема пищи врачи также не рекомендуют: она разбавляет желудочный сок и концентрацию ферментов. Кроме того, вода растворяет желудочный сок. Также она покидает желудок раньше, нежели пища, и уносит с собой необходимые для переваривания ферменты. Воду лучше употреблять с утра натощак: это «будит» желудочно-кишечный тракт, подготавливая его к работе и ускоряя обмен веществ.
Кроме того, вода растворяет желудочный сок. Также она покидает желудок раньше, нежели пища, и уносит с собой необходимые для переваривания ферменты. Воду лучше употреблять с утра натощак: это «будит» желудочно-кишечный тракт, подготавливая его к работе и ускоряя обмен веществ.
Второй обязательный пункт — отказ от вредных привычек и спорт: подвижный образ жизни также улучшает работу желудочно-кишечного тракта. Полезен для перистальтики кишечника специальный массаж: перед завтраком в течение нескольких минут нужно легкими (без давления и трения) движениями поглаживать живот по часовой стрелке.
Наладить пищеварение помогут и народные средства. К примеру, от запоров избавит сельдерейный сок, от жидкого стула — отвар из шиповника, а восстановить слизистую оболочку ротовой полости помогают отвары зверобоя, ромашки, мелиссы и тысячелистника, а также мед, прополис и алоэ.
Как еще улучшить пищеварение? Помочь может прием ферментов. Главным из них считается панкреатин, представляющий собой экстракт содержимого поджелудочной железы. Ферменты можно принимать не только в случае заболеваний желудочно-кишечного тракта, но и при симптомах нарушения пищеварения после приема пищи. При диспепсии, метеоризме, диарее вследствие переедания, употребления фастфуда или любой другой жирной, копченой либо пережаренной пищи ферменты могут помочь расщепить поступившую в организм ударную дозу веществ без неприятных последствий для здоровья.
Главным из них считается панкреатин, представляющий собой экстракт содержимого поджелудочной железы. Ферменты можно принимать не только в случае заболеваний желудочно-кишечного тракта, но и при симптомах нарушения пищеварения после приема пищи. При диспепсии, метеоризме, диарее вследствие переедания, употребления фастфуда или любой другой жирной, копченой либо пережаренной пищи ферменты могут помочь расщепить поступившую в организм ударную дозу веществ без неприятных последствий для здоровья.
Это важно!
Средства на основе ферментов выпускаются в двух формах — в таблетках и капсулах. Нужно иметь в виду, что панкреатические ферменты теряют активность в кислой среде, поэтому эффективность таблетированных препаратов может снижаться. Средства, содержащие панкреатин, в форме капсул с микрогранулами в данном случае имеют преимущество: микрогранулы активных ферментов защищены от разрушения в желудке кислотоустойчивой оболочкой и благодаря маленькому размеру легко попадают вместе с пищей в верхние отделы кишечника, где начинают активно работать.
Особенно ферментные средства актуальны во время долгих праздников и путешествий в «гастрономические» страны. В таких случаях ферменты не нужно употреблять курсом, конечно, если переедание — не ваш вечный спутник.
На аптечных прилавках можно найти довольно много ферментных препаратов. Однако подобную покупку не стоит совершать сходу — будет разумней внимательно изучить состав, правила употребления и стоимость каждого из них. Последний пункт особенно касается людей, которым не нужен регулярный прием ферментов — расставаться с ощутимой суммой ради одной-двух капсул будет не очень логично.
Лечение заболеваний поджелудочной железы — лечение в Медлайн в Кемерово
Панкреатит (воспаление поджелудочной железы)
Панкреатит — острое или хроническое воспаление поджелудочной железы. При панкреатите происходят воспалительные изменения и распад ткани поджелудочной железы.
Панкреатитом, по данным специалистов, чаще всего болеют женщины, а также пожилые люди и склонные к полноте. Острый панкреатит может переходить в хроническое состояние. Хронический панкреатит сопровождается болями, отрыжкой, тошнотой, испражнениями непереваренной пищи.
Причины панкреатита
- Поражения сосудов поджелудочной железы
- Инфекционные заболевания
- Травма
- Воспалительные процессы в брюшной полости
- образование камней или песка в протоке железы
- лекарственная аллергия
- острый холецистит
- воздействие алкоголя
- заболевания желчного пузыря
- воспаление сосочка, через который проток поджелудочной железы выходит в просвет двенадцатиперстной кишки
- значительные пищевые нагрузки (жирные и острые блюда)
Воспаление поджелудочной железы возникает, если проток железы перекрывается камнями из желчного пузыря, опухолью или кистой. В таком случае нарушается нормальный отток пищеварительных соков с ферментами в двенадцатиперстную кишку и начальный отдел тонкого кишечника.
Скопившиеся панкреатические ферменты воздействуют на ткани самой железы, а поджелудочная железа включается в процесс самопереваривания. Это может привести к полному разрушению ткани железы, а также расположенных поблизости кровеносных сосудов и других органов брюшной полости.
Симптомы панкреатита
Как правило, при возникновении панкреатита человека мучают боли в животе – постоянные, тупые или режущие.
С развитием заболевания боли нарастают, иногда приводят к шоку. Локализация — высоко под ложечкой, в правом или левом подреберье, при поражении всей железы носят опоясывающий характер. Возможна частая рвота, не приносящая облегчения. В рвотных массах наблюдается примесь желчи.
Кроме того, общее состояние больного быстро ухудшается: повышается температура тела, учащается пульс, появляется одышка, артериальное давление понижается, выступает липкий пот, язык становится сухим с обильным налетом, кожные покровы бледнеют, далее приобретают землисто-серый цвет, черты лица заостряются.
Острый панкреатит: опасно для жизни!
В некоторых случаях при остром панкреатите необходима операция. Панкреатит — очень серьёзная патология, летальность при которой достигает 30%. При остром панкреатите возникает резкая, нередко опоясывающая боль в верхней половине живота, многократная рвота, падение артериального давления. Острый панкреатит характеризуется внезапным появлением симптомов и повторяющимися острыми приступами. Выздоровление обычно происходит самопроизвольно. Болезнь не приводит к необратимым повреждениям железы, если только не имеет места продолжительное злоупотребление алкоголем, когда происходит постоянное разрушение ее ткани.
Симптомы хронического панкреатита
- Скудный стул маслянистого вида со зловонным запахом
- Потеря в весе и признаки витаминной недостаточности
- Нередко возникает диабет, поскольку происходит разрушение клеток, производящих инсулин
Все другие симптомы схожи с симптомами острого панкреатита.
Лечение панкреатита
Больному, которому поставлен диагноз «острый панкреатит», стоит знать: лечение, начатое в первые часы обострения, может остановить воспаление на начальных этапах.
В первые 3-4 дня назначаются строгий постельный режим, голод, щелочное питье (раствор соды, минеральная вода боржоми), лед на живот. При упорной рвоте иногда показано откачивание содержимого желудка через зонд с последующим введением щелочных питьевых растворов. В лечении острого панкреатита чрезвычайно важно интенсивное наблюдение, голод, введение назогастрального зонда для постоянной откачки желудочного содержимого, питание только парентеральное (глюкоза, электролиты, аминокислоты и тому подобное), введение спазмолитических препаратов и наркотических обезболивающих, назначение антибиотиков широкого спектра действия (цефалоспорины, ампициллин), соматостатин.
Дальнейшая терапия включает в себя средства, регулирующие желудочную секрецию, ферментные и антимикробные препараты. Вводятся спазмолитики, обезболивающие лекарства. Для подавления выработки ферментов, которые усугубляют воспаление железы, назначаются контрикал, гордокс, трасилол. При сильных болях иногда назначаются средства, нейтрализующие соляную кислоту в желудке или снижающие ее количество. Для предупреждения и лечения вторичной инфекции проводится терапия мощными антибиотиками.
Обратите внимание! Полного выздоровления при хроническом панкреатите не наступает. Задачей терапии является предупреждение дальнейшего разрушения железы. В комплекс лечебных мероприятий входят: исключение алкоголя и кофеина; употребление нежирной легкой пищи; прием панкреатических ферментов, витаминных препаратов и лечение диабета, если он имеется.
Рекомендации по питанию при панкреатите
- Ограничить прием сливочного масла
- Употреблять в пищу каши, сваренные только на воде
- Исключить из рациона наваристые супы и бульоны, жирные сорта мяса, грибы, консервы, соленья, маринады, белокочанную капусту, бобовые, лук, чес-нок, редис, торты, пироги, блины, конфеты, газированные напитки, кофе
- Полезен обезжиренный творог и творожные изделия
Панкреатит может привести к очень тяжелым осложнениям и последствиям!
Панкреатит: последствие праздничного застолья | Статьи от «СМ-Клиника»
Панкреатит — частое последствие праздничного застолья, которое проявляется тошнотой, сильной болью в верхней части живота и диареей. За последние 20 лет глобальная смертность от панкреатита значительно возросла.
Согласно эпидемиологическим исследованиям, частота заболеваемости колеблется в разных странах от 5 до 80 на 100 000 населения. В России, к сожалению, наблюдается неуклонный рост заболеваемости хроническим панкреатитом как среди взрослого, так и детского населения: до 25 случаев на 100 000 населения у взрослых, до 50 случаев — у детей.
Распространенность алкогольного панкреатита также увеличилась на 35%. Средний возраст пациентов, которым устанавливают диагноз, «помолодел» на 11 лет. В развитых странах доля женщин среди больных возросла на 30%. Отмечается также рост заболеваемости раком поджелудочной железы, развивающимся на фоне хронического воспаления органа.
Что такое панкреатит
Острое воспаление поджелудочной железы начинается внезапно и сопровождается сильной болью в верхней части живота. Частая причина — преждевременная активация пищеварительных ферментов, которые диффузно поражают ткани поджелудочной железы и приводят к воспалению. Острое состояние требует срочной госпитализации в отделение интенсивной терапии. Несвоевременное лечение часто приводит к отказу органов и летальному исходу.
Хронический панкреатит — прогрессирующее воспалительно-деструктивное заболевание поджелудочной железы, приводящее к постоянным болевым ощущениям в верхних отделах живота. Со временем здоровые ткани замещаются фиброзными, что приводит к необратимому нарушению функции органа. Хроническая форма не всегда требует экстренной госпитализации; возможно лечение, проводимое на дому или при посещении самими больными лечебного учреждения.
Причины болезни
Примерно 20–40% случаев панкреатита вызваны длительным употреблением алкоголя, желчнокаменной болезнью и диетой с высоким содержанием жиров. Помимо алкоголизма и камней в желчном пузыре, существуют другие факторы, которые вызывают воспаление поджелудочной железы.
Нарушения обмена веществ:
- гипертриглицеридемия, или повышение уровня триглицеридов в крови;
- применение некоторых лекарств — антибиотиков, цитостатиков, бета-адреноблокаторов, ингибиторов АПФ, препаратов от ВИЧ и диуретиков;
- повышенный уровень кальция в крови, например, в результате гиперфункции околощитовидной железы, или гиперпаратиреоза.
Механические причины:
- травма живота, полученная во время эндоскопии поджелудочной железы или после операции на желудке/кишечнике;
- заражение круглыми червями, блокирующими желчные протоки;
- обструкция протоков поджелудочной железы;
- врожденные нарушения развития поджелудочной железы;
- дивертикулез;
- рак поджелудочной железы;
- прободение язвы желудка или кишечника.
Инфекционные причины:
- паротит, или «свинка»;
- гепатит;
- цитомегаловирус;
- железистая лихорадка.
В России наиболее частые причины возникновения панкреатита —злоупотребление алкоголем и желчнокаменная болезнь. В среднем употребление более 80 г этанола в день (четыре банки 5% пива по 500 мл) в течение 6—12 лет приводит к хроническому панкреатиту. Некоторым пациентам употребление даже небольших количеств алкоголя (до 50 г) достаточно для развития болезни.
Примерно в 15% случаев не удается установить причину заболевания. Как и в случае острого состояния, редкие заболевания иногда вызывают хронический панкреатит: нарушения обмена веществ, генетические дефекты и аутоиммунные процессы, при которых организм вырабатывает антитела к железистой ткани.
Симптомы
Острый панкреатит проявляется внезапными болевыми ощущениями в верхней части живота. Боль часто распространяется во всех направлениях — на спину или грудь. Поэтому болезнь можно спутать с другими острыми заболеваниями брюшной полости или сердечным приступом.
В зависимости от тяжести острого панкреатита отмечаются следующие симптомы:
- Повышенная температура тела.
- Ускоренное сердцебиение.
- Боль в верхней части живота и болезненное напряжение мышц брюшной стенки, часто длящиеся несколько дней. Пациенты принимают сидячую позу или лежат с прижатыми к животу ногами.
- Желтуха.
- Обесцвечивание стула.
- Одышка, которая может быть вызвана раздражением диафрагмы (в результате воспаления), выпотом плевры или более серьезным состоянием — дыхательной недостаточностью.
- Иногда в конечностях отмечается мышечный спазм, вторичный по отношению к снижению уровня кальция в крови.
Хронический панкреатит характеризуется периодической болью в верхней части живота, которая длится от нескольких часов до нескольких дней. Потребление жирной пищи часто вызывает проблемы с пищеварением — тошноту, боль или рвоту.
Частые симптомы хронического воспаления поджелудочной железы:
- уменьшение массы тела;
- избыточное газообразование в кишечнике;
- тошнота и рвота;
- диарея;
- приступы выраженного голода;
- слабость, раздражительность и снижение работоспособности;
- желтуха.
На терминальной стадии поджелудочная железа сильно повреждена. Однако пострадавшие, несмотря на прогрессирующее разрушение органа, могут не испытывать боли в бессимптомных фазах.
Внимание! Если появляются вышеперечисленные симптомы, требуется срочная консультация врача. Важно вовремя выявить болезнь и назначить эффективное лечение, чтобы предотвратить серьезные осложнения. Запись к гастроэнтерологу производится по телефону: +7 (4912) 57-50-48.
Что будет, если не лечить панкреатит
При хроническом панкреатите поврежденная ткань поджелудочной железы превращается в заполненные жидкостью камеры — псевдокисты, которые воспаляются и кровоточат. В системе желчных протоков постепенно образуются перетяжки и камни, которые препятствуют отхождению секрета и способствуют накоплению пищеварительных соков.
Если повреждение уже очень сильно развито, это может привести к раку поджелудочной железы, сахарному диабету, поражению печени и дисбактериозу кишечника. На терминальной стадии иногда развивается перитонит и поражения кишечника.
Народными средствами или другими видами самолечения панкреатит не победить. При любых вышеперечисленных симптомах необходимо посетить терапевта или гастроэнтеролога для прохождения комплексной диагностики и назначения эффективного лечения. Современные диагностические методы помогают выявлять воспаление поджелудочной железы на ранней стадии.
Внимание! Если после праздничного застолья или употребления алкоголя вы ощутили метеоризм, тошноту, диарею — тогда вам к специалистам «СМ-Клиника». Высококвалифицированный гастроэнтеролог с многолетним опытом осмотрит вас, назначит обследования и поможет искоренить причину ваших симптомов. Все услуги оказываются на высочайшем уровне, а в работе используется передовое медицинское оборудование. Мы работаем 7 дней в неделю. Не терпите боль — звоните!
Поджелудочная железа — симптомы болезни, болит поджелудочная — новости Украины — УНИАН
Большинство заболеваний поджелудочной железы начинается с панкреатита, который может быть острым или хроническим.
Как понять что болит поджелудочная / фото ua.depositphotos.comПервые симптомы заболевания поджелудочной железы у каждого человека проявляются индивидуально. Но есть и общие признаки.
Врачи отмечают, что у острой и хронической форм панкреатита первые симптомы различаются.
Читайте такжеКак питаться при панкреатите
Для острого панкреатита характерно резкое проявление опоясывающего болевого синдрома, кашицеобразного стула, рвоты и тошноты.
Хронический панкреатит дает о себе знать регулярно повторяющимися запорами, сопровождающимися вздутием живота. Если не обращать на такие нарушения внимания, то со временем они приведут к закупоркам и застоям, в том числе будут поражены протоки желчевыводящих путей и непосредственно поджелудочная железа. Обычно подобные изменения происходят при отсутствии регулярных физических нагрузок.
В дальнейшем болезнь начинает прогрессировать. Появляется несварение желудка, после принятия пищи человек ощущает тяжесть в желудке, а спустя некоторое время возникают боли в зоне желудка. Боли не сильные, но весьма неприятные.
Виды острого панкреатита
- отечный, или интерстициальный, — в виде сильного отека железы, длится три–семь дней, а остаточные изменения в железе проходят за 10–14 дней. Это относительно легкая форма болезни;
- стерильный панкреонекроз — в железе появляются участки отмерших клеток, но без участия инфекции;
- инфицированный панкреонекроз — гораздо более опасное состояние. Характеризуется размножением и проникновением микроорганизмов из забрюшинного пространства в ткани, окружающие поджелудочную железу. В кровь попадают токсины из очагов некроза. Повышается температура, может развиться легочная или почечная недостаточность, тромбозы или кровотечения, флегмона или сепсис. В настоящее время инфицирование очагов панкреатической деструкции считается основным фактором, приводящим к высокой летальности при остром панкреатите. Свыше 80% больных с панкреонекрозом такого типа умирают вследствие инфекционных осложнений.
Обычно симптомы любых поражений поджелудочной железы тождественны. Как правило, это диспепсические расстройства функций и болевые синдромы.
Стоит подчеркнуть, что поджелудочная железа достаточно близко расположена к другим жизненно важным органам: желудку, печени, сердцу, почкам и селезенки. Поэтому ее расстройства могут оказывать негативное влияние и на них. Часто заболевания поджелудочной железы развиваются стремительно, а последствия его плачевны. Поэтому за состоянием данного органа нужно следить.
Симптомы расстройства функций поджелудочной железы
- — сильные боли в подреберной зоне и со спины;
- — боли появляются после приема острой, жаренной или жирной пищи, либо приема алкоголя;
- — снижение аппетита;
- — временами появляется повышенная температура;
- — пациент может жаловаться на боли в сердце, в то время как ЭКГ дает положительный результат;
- — в моменты обострений больной чувствует тошноту и рвоту, которая не приносит ему облегчения;
- — нарушается стул (могут появляться как запоры, так и диарея).
Читайте такжеО вкусной, но вредной пище
Если при хронической форме заболевания симптомы нарастают медленно, то при острой форме заболевание развивается стремительно. Уже через несколько часов сильные боли не дадут больному возможности даже лежать спокойно.
Однако данные симптомы необязательно свидетельствуют о болезнях поджелудочной железы, так как они наблюдаются и во многих других случаях. Поэтому при их появлении необходимо пройти тщательное обследование у врача.
Читайте последние новости Украины и мира на канале УНИАН в Telegram
Если вы заметили ошибку, выделите ее мышкой и нажмите Ctrl+Enter
Панкреатит новости
Причины и лечение
Панкреатит — острое или хроническое воспаление поджелудочной железы. При панкреатите происходят воспалительные изменения и распад ткани поджелудочной железы
Каждый год растет число людей, страдающих панкреатитом. Симптомы и лечение этой болезни напрямую зависят от остроты воспалительного процесса, степени выраженности поражения поджелудочной железы.
Основными жертвами панкреатита чаще всего становятся люди, склонные к перееданию, употреблению жирной пищи и алкоголя. Под действием провоцирующих факторов в поджелудочной железе активизируется выработка протеолитических ферментов, что и вызывает воспалительный процесс.
Причины панкреатита.
Причинами заболевания могут быть поражения сосудов поджелудочной железы, инфекционные заболевания, травма, воспалительные процессы в брюшной полости. Основные причины возникновения заболевания: образование камней или «песка» в протоке железы, острый холецистит, воздействие алкоголя, заболевания желчного пузыря, воспаление сосочка через который проток поджелудочной железы выходит в просвет двенадцатиперстной кишки, значительные пищевые нагрузки (жирные и острые блюда), лекарственная аллергия. Чаще болеют женщины, а также люди пожилые и склонные к полноте.
Воспаление поджелудочной железы возникает, если проток железы перекрывается камнями из желчного пузыря, опухолью или кистой. В таком случае нарушается нормальный отток пищеварительных соков с ферментами в двенадцатиперстную кишку.
Скопившиеся панкреатические ферменты воздействуют на ткани самой железы, и таким образом поджелудочная железа включается в процесс самопереваривания. Ферменты могут привести к полному разрушению ткани железы, а также расположенных поблизости кровеносных сосудов и других органов брюшной полости. В результате этого процесса возникают сильные кровотечения, шок, перитонит (воспаление брюшины) и наступает смерть.
Острый панкреатит может переходить в хроническое состояние.
Симптомы панкреатита. Больные отмечают боли в животе, чаще всего постоянные, тупые или режущие, по мере развития заболевания нарастающие до сильных, приводя иногда к болевому шоку. Эти боли локализуются высоко под ложечкой, в правом или левом подреберье, при поражении всей железы носят опоясывающий характер. Возможна частая рвота, не приносящая облегчения. В рвотных массах может быть примесь желчи. Для панкреатита характерны сухость во рту, тошнота, икота, отрыжка. Общее состояние больного быстро ухудшается: повышается температура тела, учащается пульс, появляется одышка, артериальное давление понижается, выступает липкий пот, язык становится сухим с обильным налетом, кожные покровы бледнеют.
Острый панкреатит характеризуется внезапным появлением симптомов и повторяющимися острыми приступами. Болезнь не приводит к необратимым повреждениям железы, если только не имеет места продолжительное злоупотребление алкоголем, когда происходит постоянное разрушение ее ткани.
При хроническом панкреатите больные жалуются на скудный стул маслянистого вида со зловонным запахом. Отмечаются также потеря в весе и признаки витаминной недостаточности. Хроническое течение панкреатита нередко является причиной диабета, поскольку происходит разрушение клеток, производящих инсулин. Часто симптомы других заболеваний желудочно – кишечного схожи с симптомами острого панкреатита.
При подозрении на хронический панкреатит следует срочно обратиться за комплексной диагностикой к гастроэнтерологу!
Таблица исследований и диагностики панкреатита в клинике “Здоровая семья”.
Лечение острого панкреатита
При остром панкреатите лечение возможно только в условиях стационара, под наблюдением квалифицированных специалистов, это считается очень опасным состоянием. При подозрении на острый панкреатит следует срочно вызвать Скорую помощь и немедленно госпитализировать больного.
Иногда несвоевременное оказание медицинской помощи может стоить человеку жизни.
Лечение хронического панкреатита
Симптомы хронического панкреатита могут быть слабо- и ярко выраженными. Как правило, при обострении хронического панкреатита также показана госпитализация и аналогичная терапия, как при остром процессе.
Больной должен пожизненно соблюдать диету, принимать препараты при секреторной недостаточности поджелудочной железы, спазмолитики. Полезно употребление минеральной лечебной воды из источников.
Основные принципы питания при панкреатите:
Диета при хроническом панкреатите
Диета при панкреатите исключает все вкусные продукты, которые любят все — шашлыки, шоколад, сладости, грибы, острые, жареные блюда, фаст-фуд. Все продукты вплоть до фруктов и овощей следует измельчать, только варить, запекать.
Питание должно быть частым и небольшими порциями, то есть кушать следует каждые 3 часа, при этом желательно не смешивать за один прием пищи различные виды белка, жиров или углеводов.
При длительном протекании хронического панкреатита происходит замещение нормальных тканей этого органа, утрата нормальной ее функции, поэтому появляется сахарный диабет и нарушается пищеварение. Чтобы дать отдых для поджелудочной железы и снизить болевые ощущения у больных, необходим прием дополнительных панкреатических ферментов.
Для уточнения схемы терапии и назначения индивидуальной диеты при хроническом панкреатите, а также для исследований и назначения медикаментозного лечения обращайтесь в медицинский центр “Здоровая семья” .
Хронический панкреатит – хроническое воспаление поджелудочной железы
Причины
Хронический панкреатит — это прогрессирующий воспалительный процесс в поджелудочной железе, который приводит к постепенному замещению тканей органа соединительной тканью, которая не может выполнять соответствующие функции. Хронический панкреатит может быть следствием острого панкреатита, но наиболее распространенными причинами являются употребление алкоголя и курение. В некоторых случаях причина не ясна.
Симптомы
Хронический прогрессирующий панкреатит имеет различные симптомы. Как правило это рецидивирующая, опоясывающая боль в верхней части живота. Кроме того, панкретит может вызывать стенозирование двенадцатиперстной кишки и желчных путей, что в последствии приводит к желтухе. Как следствие рецидивирующего острого панкреатита образуются кисты. Это усугубляет боль и чувство давления в верхней части живота. Возникают инфекции и внутренние кровотечения.
Воспаление поджелудочной железы приводит к проблемам пищеварения и, примерно у одной трети пациентов, к развитию инсулинозависимого сахарного диабета.
Диагностика
Диагноз основывается на симптомах и результатах инструментальных методов обследования (КТ или МРТ).
Хронический панкреатит приводит к патологическим изменениям поджелудочной железы, которые визуально напоминают орган, пораженный онкологическими изменениями. К тому же, хроническое воспаление может приводить к развитию опухоли. Поэтому установление точного диагноза возможно только после микроскопического исследования образцов ткани поджелудочной железы.
Терапия
Лечение зависит от стадии заболевания и состояния больного. Обычно целью лечения является избавление от боли и профилактика повторного возникновения острого панкреатита.
Для облегчения боли в проток поджелудочной железы устанавливают стент посредством желудочно-кишечной эндоскопии. Однако, научные исследования показывают, что хирургическое лечение дает лучшие результаты.
При операции, как правило, удаляют головку поджелудочной железы, в некоторых случаях приходится удалять и часть двенадцатиперстной кишки. После операции болевые ощущения уменьшаются на 70-80%, а со временем могут вовсе проходить.
Если у пациентов с хроническим панкреатитом есть подозрение на злокачественную опухоль, то она должна быть удалена хирургическим путем, как при раке поджелудочной железы.
Операции при хроническом панкреатите требуют большого опыта. Малоинвазивный метод хирургии в этом случае, как правило, не применяется.
Какие симптомы у вашей поджелудочной железы не работают должным образом?
Знаете ли вы, работает ли ваша поджелудочная железа должным образом? Поджелудочная железа — жизненно важный орган, который играет решающую роль в пищеварении и производстве гормонов. Когда болезнь поражает поджелудочную железу, она может перестать функционировать должным образом. Понимание того, что делает поджелудочная железа, наиболее распространенных заболеваний, которые влияют на поджелудочную железу, и симптомы, вызываемые этими заболеваниями, являются ключом к мониторингу функции поджелудочной железы.
Какие функции выполняет поджелудочная железа?
Поджелудочная железа — это небольшой орган, около 6-8 дюймов в длину, расположенный за желудком. Поджелудочная железа помогает пищеварению и вырабатывает глюкагон для регулирования уровня сахара в крови. Поджелудочная железа вырабатывает ферменты, которые необходимы для расщепления жиров, углеводов и белков, выделения пищеварительных соков с ферментами в верхнюю часть тонкой кишки. Кроме того, поджелудочная железа вырабатывает гормон инсулин, который имеет решающее значение для управления тем, как ваше тело использует или хранит сахар в организме.
Наиболее распространенными заболеваниями, которые могут повлиять на производительность и функцию поджелудочной железы, являются панкреатит (острый, хронический и наследственный), диабет и рак поджелудочной железы. Каждое из этих заболеваний может по-разному влиять на поджелудочную железу и приводить к неправильной работе органа. Знание симптомов того, что ваша поджелудочная железа не работает должным образом, может помочь определить, есть ли у вас заболевание поджелудочной железы.
Симптомы острого и хронического панкреатита
Панкреатит — это воспаление поджелудочной железы.Острый панкреатит может возникнуть внезапно, но большинство пациентов полностью выздоравливают при поддерживающем лечении. Острый панкреатит может быть вызван желчными камнями, хроническим употреблением алкоголя, травмами, инфекциями, лекарствами и многими другими факторами.
Хронический панкреатит — это прогрессирующее заболевание, которое со временем медленно разрушает поджелудочную железу. В США хронический панкреатит чаще всего вызывается хроническим употреблением алкоголя, муковисцидозом и наследственными заболеваниями. Как острая, так и начальная стадии хронического панкреатита могут иметь сходные симптомы из-за плохой работы органа.К ним относятся:
- Сильная боль в верхней части живота
- Диарея
- Тошнота
- Рвота
- Вздутие живота
- лихорадка
- Учащение пульса
Каковы симптомы того, что ваша поджелудочная железа не работает должным образом из-за продолжающегося хронического панкреатита? Помимо начальных симптомов, имитирующих острый панкреатит, пациенты могут испытывать:
- Необъяснимая потеря веса
- Недоедание
- Развитие сахарного диабета
Острый и хронический панкреатит может повлиять на ваше общее состояние здоровья и вызвать сильную боль в животе.С помощью правильного медицинского диагноза и лечения можно управлять обоими типами панкреатита, чтобы минимизировать симптомы и улучшить общее самочувствие. Наследственный панкреатит относится к генетическим заболеваниям, которые могут вызывать как острый, так и хронический панкреатит.
Симптомы рака поджелудочной железы
По оценкам, в США ежегодно регистрируется 37000 новых случаев рака поджелудочной железы. Это заболевание занимает четвертое место среди причин смерти от рака среди мужчин и пятое место среди причин смерти женщин. Однако, в отличие от панкреатита, рак поджелудочной железы не так быстро влияет на функцию поджелудочной железы и не вызывает таких же заметных симптомов.Наоборот, на ранних стадиях болезни симптомы обычно отсутствуют. Только на более поздних стадиях рак поджелудочной железы влияет на функцию и приводит к таким симптомам, как желтуха, значительная потеря веса, боли в животе, тошнота, рвота и потеря аппетита.
Диабет и поджелудочная железа
Диабет и функция поджелудочной железы связаны, поскольку поджелудочная железа вырабатывает инсулин. Диабет 1 типа — это аутоиммунное заболевание, которое поражает поджелудочную железу и вызывает функциональные проблемы. Каковы симптомы того, что ваша поджелудочная железа не работает должным образом из-за диабета 1 типа? Если поджелудочная железа больше не вырабатывает инсулин правильно, симптомы могут включать:
- Жажда
- Голод
- Необъяснимая потеря веса
- Чрезмерное мочеиспускание
- Усталость
- Нечеткое или нечеткое зрение
Причина диабета 1 типа неизвестна, но она связана с генетическими факторами и некоторыми вирусными инфекциями.Заболевание может атаковать бета-клетки поджелудочной железы, которые отвечают за выработку инсулина. Как только эти клетки разрушаются, поджелудочная железа больше не может выполнять все свои функции должным образом. Людям с повреждением поджелудочной железы в результате диабета могут потребоваться инъекции инсулина или добавки.
Что делать, если у вас есть симптомы неправильной работы поджелудочной железы
Если вы чувствуете, что ваша поджелудочная железа не работает должным образом, необходимо обратиться за медицинской диагностикой и лечением.Дисфункция поджелудочной железы может поставить под угрозу ваше здоровье и даже привести к летальному исходу. Хотя ваш личный врач может обсудить ваши симптомы и провести некоторые диагностические исследования, если дисфункция или заболевание поджелудочной железы вероятны, вас могут направить к специалисту. Гастроэнтерологи специализируются на расстройствах пищеварения, включая панкреатит. При раке поджелудочной железы вас могут направить к онкологу, который специализируется на лечении рака поджелудочной железы.
Если у вас есть симптомы панкреатита, рака поджелудочной железы или диабета 1 типа, ваше общее здоровье может быть в опасности.Когда поджелудочная железа не функционирует должным образом, это может повлиять на все ваше тело. Теперь, когда вы знаете симптомы того, что ваша поджелудочная железа не работает должным образом, вы можете определить эти признаки на ранней стадии и обратиться за медицинской диагностикой или лечением.
Хирургическое отделение — Острый панкреатит
Панкреатит — это воспаление поджелудочной железы. Поджелудочная железа — это большая железа за желудком, расположенная рядом с двенадцатиперстной кишкой — первой частью тонкой кишки. Поджелудочная железа выделяет пищеварительные соки или ферменты в двенадцатиперстную кишку через трубку, называемую протоком поджелудочной железы.Ферменты поджелудочной железы соединяются с желчью — жидкостью, вырабатываемой в печени и хранящейся в желчном пузыре, — для переваривания пищи. Поджелудочная железа также выделяет в кровоток гормоны инсулин и глюкагон. Эти гормоны помогают организму регулировать глюкозу, которую он берет из пищи для получения энергии.
Обычно пищеварительные ферменты, секретируемые поджелудочной железой, не становятся активными, пока не достигнут тонкой кишки. Но когда поджелудочная железа воспаляется, ферменты внутри нее атакуют и повреждают ткани, которые их производят.
Хирурги, участвующие в программе комплексной абдоминальной хирургии в Медицинском центре UCSF, разработали хирургические методы лечения тяжелого острого панкреатита, включая тупую некрэктомию и минимально инвазивную ступенчатую некрэктомию для удаления мертвых тканей. Благодаря новым методам борьбы с заболеванием, эти процедуры приводят к снижению тяжести заболевания и меньшему количеству смертей. Смертность пациентов с тяжелым острым панкреатитом в UCSF в два-три раза ниже, чем в среднем по стране.
Панкреатит бывает острым или хроническим.Любая форма серьезна и может привести к осложнениям. В тяжелых случаях может возникнуть кровотечение, инфекция и необратимое повреждение тканей.
Обе формы панкреатита чаще встречаются у мужчин, чем у женщин.
Острый панкреатит
Острый панкреатит — это воспаление поджелудочной железы, которое возникает внезапно и обычно проходит в течение нескольких дней после лечения. Острый панкреатит может быть опасным для жизни заболеванием с серьезными осложнениями. Ежегодно в США около 210 000 человек попадают в больницу с острым панкреатитом. 1 Наиболее частой причиной острого панкреатита является наличие желчных камней — мелких, похожих на гальку веществ, состоящих из затвердевшей желчи — которые вызывают воспаление в поджелудочной железе, когда они проходят через общий желчный проток. Хроническое употребление алкоголя в больших количествах также является частой причиной. Острый панкреатит может развиться через несколько часов или через 2 дня после употребления алкоголя. Другие причины острого панкреатита включают травмы живота, прием лекарств, инфекции, опухоли и генетические аномалии поджелудочной железы.
Симптомы
Острый панкреатит обычно начинается с постепенной или внезапной боли в верхней части живота, которая иногда распространяется через спину.Поначалу боль может быть слабой и усиливаться после еды. Но боль часто бывает сильной, может стать постоянной и длиться несколько дней. Человек с острым панкреатитом обычно выглядит и чувствует себя очень плохо и нуждается в немедленной медицинской помощи. Другие симптомы могут включать
- Вздутие и болезненность живота
- тошнота и рвота
- лихорадка
- учащенный пульс
Тяжелый острый панкреатит может вызвать обезвоживание и низкое кровяное давление.Сердце, легкие или почки могут выйти из строя. Если происходит кровотечение в поджелудочной железе, может последовать шок и даже смерть.
Диагностика
Спрашивая об истории болезни человека и проводя тщательный медицинский осмотр, врач назначит анализ крови, чтобы помочь в постановке диагноза. Во время острого панкреатита в крови содержится как минимум в три раза больше нормального количества амилазы и липазы, пищеварительных ферментов, образующихся в поджелудочной железе. Изменения могут также произойти в других химических веществах организма, таких как глюкоза, кальций, магний, натрий, калий и бикарбонат.После того, как состояние человека улучшается, уровни обычно приходят в норму.
Диагностика острого панкреатита часто затруднена из-за глубокого расположения поджелудочной железы. Врач, скорее всего, назначит один или несколько из следующих тестов:
УЗИ брюшной полости. Звуковые волны направляются к поджелудочной железе через портативное устройство, которым техник скользит по брюшной полости. Звуковые волны отражаются от поджелудочной железы, желчного пузыря, печени и других органов, а их эхо создает электрические импульсы, которые создают изображение, называемое сонограммой, на видеомониторе.Если желчные камни вызывают воспаление, звуковые волны также будут отражаться от них, показывая их местоположение.
Компьютерная томография (КТ). КТ — это неинвазивный рентгеновский снимок, который дает трехмерные изображения частей тела. Человек лежит на столе, который вставляется в машину в форме пончика. Тест может показать камни в желчном пузыре и степень повреждения поджелудочной железы.
Эндоскопическое ультразвуковое исследование (EUS). После распыления раствора, обезболивающего пациента, врач вводит эндоскоп — тонкую, гибкую, освещенную трубку — вниз по горлу, через желудок и в тонкий кишечник. Врач включает ультразвуковую насадку на эндоскоп, которая производит звуковые волны для создания визуальных изображений поджелудочной железы и желчных протоков.
Магнитно-резонансная холангиопанкреатография (MRCP). MRCP использует магнитно-резонансную томографию, неинвазивный тест, который позволяет получать изображения поперечных сечений частей тела.После легкого успокоения пациент ложится в цилиндрическую трубку для теста. Техник вводит краситель в вены пациента, чтобы показать поджелудочную железу, желчный пузырь, а также протоки поджелудочной железы и желчные протоки.
- Эндоскопическая ретроградная холангиопанкреатография (ERCP) может определить наличие обструкции желчных протоков. Во время этой процедуры гибкая трубка вводится через глотку в желудок и тонкий кишечник. Краситель вводится в дренажную трубку поджелудочной железы, чтобы определить местонахождение возможной обструкции.
Лечение
Для лечения острого панкреатита требуется несколько дней пребывания в больнице для внутривенных (IV) жидкостей, антибиотиков и лекарств для облегчения боли. Человек не может есть или пить, поэтому поджелудочная железа может отдыхать. В случае рвоты через нос в желудок можно ввести зонд для удаления жидкости и воздуха.
Если не возникают осложнения, острый панкреатит обычно проходит в течение нескольких дней. В тяжелых случаях человеку может потребоваться назогастральное кормление — специальная жидкость, которую вводят в длинной тонкой трубке, вводимой через нос, горло и в желудок, — в течение нескольких недель, пока заживает поджелудочная железа.
Перед выпиской из больницы пациенту посоветуют не курить, не употреблять алкогольные напитки и не есть жирную пищу. В некоторых случаях причина панкреатита ясна, но в других случаях после выписки пациента и заживления поджелудочной железы требуется проведение дополнительных анализов.
Вскоре после того, как человек поступает в больницу с подозрением на сужение протока поджелудочной железы или желчных протоков, врач со специальной подготовкой выполняет ЭРХПГ.
После легкого успокоения пациента и введения лекарства для онемения горла врач вводит эндоскоп — длинную гибкую трубку с подсветкой и камерой — через рот, горло и желудок в тонкий кишечник.Эндоскоп подключается к компьютеру и экрану. Врач направляет эндоскоп и вводит специальный краситель в протоки поджелудочной железы или желчные протоки, который помогает поджелудочной железе, желчному пузырю и желчным протокам появляться на экране во время рентгенографии.
С помощью ERCP можно выполнить следующие процедуры:
Сфинктеротомия. Используя небольшую проволоку на эндоскопе, врач находит мышцу, которая окружает проток поджелудочной железы или желчные протоки, и делает крошечный надрез, чтобы увеличить отверстие протока.При наличии псевдокисты проток дренируют.
Удаление камней в желчном пузыре. Эндоскоп используется для удаления камней поджелудочной железы или желчных протоков с помощью крошечной корзины. Удаление камней в желчном пузыре иногда выполняется одновременно со сфинктеротомией.
Установка стента. С помощью эндоскопа врач помещает крошечный кусок пластика или металла, который выглядит как соломинка, в суженный проток поджелудочной железы или желчного протока, чтобы он оставался открытым.
Баллонное расширение. У некоторых эндоскопов есть небольшой баллон, который врач использует для расширения или растяжения суженного протока поджелудочной железы или желчного протока.Временный стент может быть установлен на несколько месяцев, чтобы канал оставался открытым.
Люди, которые проходят терапевтическую ЭРХПГ, имеют небольшой риск осложнений, включая тяжелый панкреатит, инфекцию, перфорацию кишечника или кровотечение. Осложнения ЭРХПГ чаще встречаются у людей с острым или рецидивирующим панкреатитом. Пациенту, у которого после процедуры наблюдается повышенная температура, проблемы с глотанием или усиление боли в горле, груди или животе, следует немедленно сообщить об этом врачу.
Хирургия
Операция может потребоваться при возникновении таких осложнений, как инфекция, кисты или кровотечение.Если причиной приступа стали камни в желчном пузыре, желчный пузырь может быть удален.
Если есть подозрение, что причиной панкреатита является обструкция желчных протоков, может быть выполнена процедура, называемая эндоскопической ретроградной холангиопанкреатографией (ЭРХПГ). Гибкая трубка вводится через горло в желудок и тонкий кишечник. Краситель вводится в дренажную трубку поджелудочной железы, чтобы определить местонахождение возможной обструкции. Через эндоскоп или трубку вводятся специальные инструменты, чтобы удалить непроходимость или растянуть сужающийся сегмент желчного протока.
У пациентов с тяжелым острым панкреатитом может развиться некроз поджелудочной железы, серьезная инфекция, при которой ткань поджелудочной железы отмирает, а затем инфицируется. Это приводит к состоянию, называемому острым некротическим панкреатитом. Через несколько недель после приступа острого некротического панкреатита на отмершей ткани может образоваться абсцесс.
Пациенты с тяжелым острым панкреатитом находятся в больнице в среднем два месяца, после чего следует длительный период восстановления.
Наша команда специалистов, включая специалистов в области желудочно-кишечной хирургии, сестринского ухода, питания, интенсивной терапии, ухода за ранами, пластической хирургии, фармакологии и инфекционных заболеваний, работает вместе, чтобы разработать план лечения для каждого пациента.
Общие сведения о панкреатите
Если ваша поджелудочная железа внезапно раздражается или воспаляется, у вас острый панкреатит. Острый панкреатит часто очень болезненный. Обычно требуется неотложная медицинская помощь. Хронический панкреатит — это состояние, при котором поджелудочная железа остается воспаленной. Это может привести к боли и другим осложнениям.
Симптомы острого панкреатита
Симптомы включают:
Лечение острого панкреатита
Если у вас острый панкреатит, вы можете провести в больнице несколько дней.Какое-то время вам, скорее всего, нельзя будет ни есть, ни пить. Это позволит поджелудочной железе отдохнуть и зажить. Если панкреатит тяжелый, вы можете получать питание и жидкости через трубку для кормления, вставленную в живот. Выдаются лекарства, чтобы облегчить любую боль.
Причины панкреатита
Желчные камни — одна из наиболее частых причин панкреатита. Эти твердые камни образуются в желчном пузыре, органе, расположенном рядом с поджелудочной железой. Эти два органа имеют общий проход в тонкий кишечник, который называется общим желчным протоком.Однако жидкость не может покинуть поджелудочную железу, если желчные камни блокируют этот проток. Жидкость скапливается и вызывает панкреатит. Алкоголь также является очень частой причиной панкреатита. Некоторые лекарства, травмы и инфекции также могут вызывать панкреатит. Также причиной могут быть проблемы со структурой поджелудочной железы. Есть также генетические проблемы, которые могут вызвать панкреатит.
Если у вас хронический панкреатит
Если поджелудочная железа остается воспаленной в течение длительного времени, может развиться хронический панкреатит.Общие симптомы включают диарею, потерю веса и боли в животе. Возможные осложнения хронического панкреатита включают следующее:
Лечение хронического панкреатита включает следующее:
Лекарства, помогающие работе поджелудочной железы (ферменты) и уменьшающие боль
Изменения в диете
Бросить курить
Лечение камней в желчном пузыре
Не употребляйте алкоголь. Самое важное, что вы можете сделать, — это избегать употребления алкоголя и курения, чтобы справиться с этим заболеванием.
Панкреатит | PeaceHealth
Обзор темы
Что такое панкреатит?
Панкреатит — это воспаление поджелудочной железы, органа в животе, вырабатывающего гормоны инсулин и глюкагон. Эти два гормона контролируют то, как ваше тело использует сахар, содержащийся в еде, которую вы едите. Поджелудочная железа также вырабатывает другие гормоны и ферменты, которые помогают расщеплять пищу.
Пищеварительные ферменты вырабатываются в одной части поджелудочной железы и попадают в кишечник по протоку.Если проток заблокирован или поврежден, эти ферменты могут вытечь наружу и вызвать боль и отек. Это может произойти внезапно или через много лет. Со временем это может повредить поджелудочную железу и вызвать ее рубцевание.
Что вызывает панкреатит?
Большинство случаев вызвано желчными камнями или сильным употреблением алкоголя. Заболевание также может быть вызвано травмой, инфекцией или некоторыми лекарствами.
Долгосрочный или хронический панкреатит может развиться после одного приступа. Но это также может происходить в течение многих лет. В западных странах чрезмерное употребление алкоголя является наиболее частой причиной хронических заболеваний.
В некоторых случаях врачи не знают, чем вызвано заболевание.
Каковы симптомы?
Основным симптомом панкреатита является боль в верхней части живота от средней до сильной. Боль также может распространяться на середину спины.
У некоторых людей есть и другие симптомы, например тошнота, рвота, жар и потливость.
Как диагностируется панкреатит?
Ваш врач проведет медицинский осмотр и задаст вам вопросы о ваших симптомах и прошлом состоянии здоровья.Вы также можете сдать анализ крови, чтобы узнать, не превышает ли ваш уровень определенных ферментов нормальный уровень. Это может означать, что у вас панкреатит.
Ваш врач может также попросить вас сделать общий анализ крови (CBC), анализ печени или анализ стула.
Другие тесты включают компьютерную томографию или УЗИ живота (УЗИ брюшной полости) для поиска камней в желчном пузыре. Иногда используется специальный тест МРТ (магнитно-резонансная холангиопанкреатография (MRCP)) для выявления признаков закупорки протоков как причины панкреатита.
Тест, называемый эндоскопической ретроградной холангиопанкреатограммой, или ЭРХПГ, может помочь вашему врачу определить, есть ли у вас хронический панкреатит. Во время этого обследования врач также может удалить камни в желчном пузыре, застрявшие в желчном протоке.
Как лечится?
Большинство приступов панкреатита требуют лечения в больнице. Ваш врач будет вводить вам обезболивающее и жидкости через вену (IV) до тех пор, пока боль и отек не исчезнут.
При проблемах с поджелудочной железой в желудке могут скапливаться жидкости и воздух.Это скопление может вызвать сильную рвоту. Если происходит скопление, ваш врач может ввести зонд через нос в желудок, чтобы удалить лишнюю жидкость и воздух. Это поможет сделать поджелудочную железу менее активной и опухшей.
Хотя большинство людей выздоравливают после приступа панкреатита, проблемы могут возникнуть. Проблемы могут включать кисты, инфекцию или отмирание тканей поджелудочной железы.
Вам может потребоваться операция по удалению желчного пузыря или части поджелудочной железы, которая была повреждена.
Если ваша поджелудочная железа серьезно повреждена, вам может потребоваться прием инсулина, чтобы помочь вашему организму контролировать уровень сахара в крови. Вам также может потребоваться принимать таблетки ферментов поджелудочной железы, чтобы помочь вашему организму переваривать жир и белок.
Если у вас хронический панкреатит, вам необходимо соблюдать диету с низким содержанием жиров и отказаться от употребления алкоголя. Вы также можете принимать лекарства от боли. Внесение подобных изменений может показаться сложным. Но при планировании, разговоре с врачом и поддержке семьи и друзей эти изменения возможны.
Причина
Обычно структура поджелудочной железы и протока поджелудочной железы предотвращает повреждение поджелудочной железы пищеварительными ферментами. Но могут развиться определенные состояния, вызывающие повреждение и панкреатит.
Острый панкреатит
Большинство приступов панкреатита вызываются желчными камнями, которые блокируют ток ферментов поджелудочной железы, или чрезмерным количеством алкоголя. Внезапный (острый) панкреатит может возникнуть после запоя или после многих эпизодов пьянства.
Другие причины острого панкреатита:
Иногда причина неизвестна.
Хронический панкреатит
Чрезмерное употребление алкоголя является наиболее частой причиной продолжающегося панкреатита (хронического панкреатита). сноска 1
Другие причины хронического панкреатита включают муковисцидоз или закупорку поджелудочной железы. Хронический панкреатит может передаваться по наследству. А курение сигарет, похоже, увеличивает риск этого заболевания. Примерно в 1 из 4 случаев врачи не знают, чем это вызвано. сноска 2
Специалисты не знают, как алкоголь раздражает поджелудочную железу. Большинство считает, что алкоголь либо заставляет ферменты возвращаться в поджелудочную железу, либо изменяет химический состав ферментов, вызывая их воспаление.
Симптомы
Основным симптомом внезапного (острого) панкреатита является внезапная умеренная или сильная боль в верхней части живота (живота). Иногда боль бывает легкой. Но может казаться, что боль проникает через живот в спину.Иногда боль уменьшается, если вы сидите или наклоняетесь вперед. Другие симптомы приступа панкреатита:
- Тошнота и рвота.
- Лихорадка.
- Быстрый пульс.
- Потоотделение.
- Пожелтение кожи или белков глаз (желтуха).
- Шок.
Длительный (хронический) панкреатит также вызывает боль в верхней части живота.
Другие состояния с похожими симптомами включают непроходимость кишечника, аппендицит, холецистит, язвенную болезнь и дивертикулит.
What Happens
Панкреатит обычно проявляется как внезапный (острый) приступ боли в верхней части живота (живота). Заболевание может быть легким или тяжелым.
Острый панкреатит
У большинства людей панкреатит легкий острый панкреатит. Болезнь не затрагивает другие их органы, и эти люди выздоравливают без проблем. В большинстве случаев болезнь проходит в течение недели после начала лечения. Лечение проходит в больнице с применением обезболивающих и внутривенных (в / в) жидкостей.После исчезновения воспаления поджелудочная железа обычно приходит в норму.
В некоторых случаях ткань поджелудочной железы необратимо повреждена или даже отмирает (некроз). Эти осложнения повышают риск инфекции и органной недостаточности.
В тяжелых случаях панкреатит может быть смертельным.
Хронический панкреатит
Длительный панкреатит (хронический панкреатит) может развиться после одного или нескольких эпизодов острого панкреатита. Наиболее частой причиной хронического панкреатита является длительное употребление алкоголя.
То, что происходит при хроническом панкреатите, бывает разным. Часто возникают постоянные боли и осложнения. Осложнения могут включать обострение симптомов, скопление жидкости и закупорку кровеносного сосуда, желчного протока или тонкой кишки.
Если большая часть ткани поджелудочной железы отмерла, вы можете недоедать. Это происходит потому, что поджелудочная железа больше не производит ферменты, необходимые для переваривания жиров и белков. Так жир выделяется в стул. Это состояние, называемое стеатореей, вызывает жидкий, бледный стул с необычно неприятным запахом, который может плавать в унитазе.
Если поврежденная поджелудочная железа перестает вырабатывать достаточно инсулина, у вас также может развиться диабет.
Хронический панкреатит увеличивает риск рака поджелудочной железы. Около 4 из 100 человек с хроническим панкреатитом заболевают этим раком. сноска 3
Что увеличивает ваш риск
Несколько вещей могут повысить ваш риск панкреатита, в том числе:
- Злоупотребление алкоголем. Количество, необходимое для возникновения панкреатита, неизвестно. Толерантность к алкоголю варьируется от человека к человеку.Умеренным считается употребление не более 2-х алкогольных напитков в день для мужчин и 1 в день для женщин и пожилых людей.
- Семейный анамнез панкреатита.
- Высокий уровень жира (триглицеридов) в крови.
- Камни в желчном пузыре. Небольшой желчный камень может продвинуться в желчный проток достаточно далеко, чтобы заблокировать поступление ферментов поджелудочной железы в тонкий кишечник.
- Муковисцидоз.
- Курение сигарет.
- Структурные проблемы поджелудочной железы или желчных и поджелудочных протоков, особенно состояние, при котором поджелудочная железа разделена и имеет два основных протока (pancreas divisum).
- Прием некоторых лекарств, включая терапию эстрогенами и некоторыми антибиотиками.
Когда вам следует позвонить своему врачу?
Немедленно позвоните своему врачу. , если у вас сильная боль в животе (в животе) с рвотой, которая не проходит через несколько часов, или легкая или умеренная боль, которая не проходит после лечения в домашних условиях через пару дней. Эти симптомы могут быть вызваны панкреатитом.
Бдительное ожидание
Панкреатит может быть тяжелым, потенциально опасным для жизни заболеванием.Если у вас сильная боль в верхней части живота, которая не проходит в течение нескольких часов, неуместно использовать выжидательный подход, который называется бдительным ожиданием.
К кому обратиться
Диагностировать и лечить панкреатит могут следующие специалисты в области здравоохранения:
Экзамены и анализы
Если ваш врач считает, что у вас панкреатит, он или она задаст вопросы о вашей истории болезни и проведет физический осмотр, а также лабораторные тесты и визуализацию.
Два анализа крови, измеряющие ферменты, используются для диагностики приступа панкреатита. Это следующие тесты:
- Сывороточная амилаза. Повышение уровня амилазы в крови обычно указывает на панкреатит.
- Липаза сыворотки. Внезапный (острый) панкреатит почти всегда повышает уровень липазы в крови.
Могут быть сделаны другие анализы крови, например:
Визуализирующие тесты, которые могут быть выполнены, включают:
- КТ с контрастным красителем. КТ может помочь исключить другие причины боли в животе, определить, отмирает ли ткань (некроз поджелудочной железы), и найти такие осложнения, как жидкость вокруг поджелудочной железы, закупорка вен и непроходимость кишечника.
- УЗИ брюшной полости. Этот тест может обнаружить камни в желчном пузыре. Также он может показать увеличенный общий желчный проток.
- Эндоскопическая ретроградная холангиопанкреатограмма (ЭРХПГ). Эта процедура позволяет врачу увидеть структуру общего желчного протока, других желчных протоков и протока поджелудочной железы. ERCP — единственный диагностический тест, который также может использоваться для лечения узких участков (стриктур) желчных протоков и удаления камней из общего желчного протока.
- Магнитно-резонансная холангиопанкреатограмма (MRCP).Эта форма МРТ позволяет обнаружить камни в желчном протоке. Этот тест доступен не везде.
- Эндоскопическое УЗИ. В этой форме ультразвука зонд, прикрепленный к освещенной области, помещается в горло и в желудок. Звуковые волны показывают изображения органов в брюшной полости. Эндоскопическое ультразвуковое исследование может выявить камни в желчном протоке.
- МРТ. Иногда МРТ используется для поиска признаков панкреатита. Он предоставляет информацию, аналогичную информации компьютерной томографии.
Если ваш врач не уверен, инфицирована ли ваша ткань поджелудочной железы, он или она может использовать иглу, чтобы взять немного жидкости из воспаленной области. Затем жидкость проверяется на наличие организмов, которые могут вызвать инфекцию.
При тяжелом хроническом панкреатите может быть проведен анализ стула на наличие жира в стуле, что является признаком того, что вы, возможно, не получаете достаточного питания. Это происходит, когда поджелудочная железа больше не вырабатывает ферменты, необходимые для переваривания жира.
Обзор лечения
Лечение панкреатита зависит от того, есть ли у вас внезапный (острый) приступ панкреатита или у вас это состояние длительное время (хроническое).
Первичное лечение
Для острого панкреатита. Вы будете проходить лечение в больнице, чтобы поджелудочная железа зажила. Вам будут вводить жидкости внутривенно, чтобы восполнить потерю жидкости и поддержать кровяное давление. И вы получите лекарства от боли, пока не пройдет воспаление.
Чтобы поджелудочная железа успокоилась, вам, скорее всего, не будут давать ничего есть в течение нескольких дней.
Если камни в желчном пузыре вызывают панкреатит, вам может быть назначена процедура, называемая эндоскопической ретроградной холангиопанкреатограммой (ЭРХПГ), для удаления камней из общего желчного протока.После выздоровления от панкреатита вам может быть сделана операция по удалению желчного пузыря. Эта операция часто предотвращает будущие приступы панкреатита. Дополнительные сведения см. В разделе «Хирургия» в этом разделе.
При хроническом панкреатите. У людей с хроническим панкреатитом также могут быть эпизоды острого панкреатита, которые лечатся так же, как начальный эпизод острого панкреатита.
Текущее лечение
Чрезмерное употребление алкоголя является наиболее частой причиной хронического панкреатита.Чрезвычайно важно не употреблять алкоголь. Даже небольшое количество алкоголя может вызвать сильную боль и осложнения. Употребление большого количества алкоголя при хроническом панкреатите может сократить вашу жизнь. Дополнительную информацию о том, как бросить алкоголь, см. В разделе Расстройство, вызванное употреблением алкоголя.
Если у вас хронический панкреатит, вы можете бороться с постоянной болью. Лечение боли включает отказ от алкоголя, диету с низким содержанием жиров, использование обезболивающих и, в некоторых случаях, прием ферментных таблеток, чтобы успокоить поджелудочную железу.
Вам может потребоваться операция или другая процедура для расширения узкого протока поджелудочной железы или удаления ткани или камней, блокирующих проток поджелудочной железы. Хирургия также может дренировать псевдокисту или закупорку протока.
Ваш врач захочет регулярно посещать вас, чтобы убедиться, что ваше обезболивающее помогает вам и что у вас нет осложнений хронического панкреатита. Осложнения хронического панкреатита могут включать повторяющиеся обострения симптомов, накопление жидкости и закупорку кровеносных сосудов, желчных протоков или тонкой кишки.Хронический панкреатит также увеличивает риск рака поджелудочной железы.
Лечение при ухудшении состояния
При запущенном хроническом панкреатите организм может не усваивать жир. Это вызывает жидкий, маслянистый стул с особенно неприятным запахом (так называемый стеаторея). В результате вы можете похудеть, потому что ваша поджелудочная железа больше не вырабатывает ферменты, необходимые для переваривания жиров и белков. Таблетки с ферментами поджелудочной железы могут заменить потерянные ферменты.
Вам может потребоваться инсулин, если ваша поджелудочная железа перестала вырабатывать его в достаточном количестве.
Если инфекция разовьется, вам могут потребоваться антибиотики или операция по удалению инфицированной и мертвой ткани. Но по возможности следует избегать хирургического вмешательства, поскольку поджелудочная железа легко повреждается.
Вам может потребоваться операция, если у вас развиваются осложнения в результате острого или хронического панкреатита. Операция также может быть сделана, если нет инфекции и ваше состояние не улучшилось.
Профилактика
Полностью предотвратить панкреатит, вызванный желчными камнями, невозможно.Но вы можете снизить риск образования камней в желчном пузыре, сохраняя здоровый вес, соблюдая сбалансированную диету и регулярно занимаясь физическими упражнениями. Дополнительную информацию см. В разделе «Камни в желчном пузыре».
Вы можете снизить вероятность заболевания панкреатитом, если не будете злоупотреблять алкоголем. Количество алкоголя, необходимое для возникновения панкреатита, варьируется от человека к человеку. Как правило, умеренным считается употребление не более 2 алкогольных напитков в день для мужчин и 1 для женщин и пожилых людей.
Курение может увеличить вероятность заболевания панкреатитом. Если вы курите, бросить курить — хорошая идея.
Домашнее лечение
Если у вас продолжающийся (хронический) панкреатит, вызванный чрезмерным употреблением алкоголя, вам необходимо бросить пить, чтобы уменьшить сильную боль и осложнения. Употребление большого количества алкоголя при хроническом панкреатите может сократить вашу жизнь. Дополнительную информацию о том, как бросить алкоголь, см. В разделе Расстройство, вызванное употреблением алкоголя.
Хотя роль диеты при панкреатите не ясна, врачи рекомендуют придерживаться диеты с низким содержанием жиров и сохранять здоровую массу тела.
Лекарства
Хронический панкреатит
Помимо обезболивающих, люди с хроническими заболеваниями могут принимать ферменты поджелудочной железы и инсулин, поскольку их поврежденная поджелудочная железа больше не производит их в достаточном количестве.
Выбор лекарств
Для лечения хронического панкреатита вам может потребоваться одно или несколько лекарств. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Лекарство от боли. Легкую боль сначала лечат такими лекарствами, как парацетамол или ибупрофен.Если боль сильнее, вам могут дать опиоидное обезболивающее.
- Добавки ферментов поджелудочной железы. При запущенном хроническом панкреатите поджелудочная железа может перестать вырабатывать ферменты, необходимые для переваривания жиров, белков и углеводов. Добавки с ферментами во время еды могут помочь организму переваривать жиры, позволяя сохранять питательные вещества и набирать вес.
- Инсулин. Продвинутый хронический панкреатит может привести к диабету, если часть поджелудочной железы, вырабатывающая инсулин, будет повреждена.
Что думать о
Побочные эффекты ферментов поджелудочной железы, которые назначают для лечения хронического панкреатита, включают дискомфорт в животе и болезненность рта и ануса. Людям, у которых есть аллергия на свинину или которые не едят свинину по другим причинам, не следует принимать эти ферменты, потому что они сделаны из свиного белка. У маленьких детей высокие дозы ферментов поджелудочной железы могут вызвать непроходимость кишечника.
Хирургия
По возможности следует избегать хирургического вмешательства на поджелудочной железе, поскольку железа легко повредить.Но может потребоваться операция для удаления инфицированной или поврежденной ткани (некроз поджелудочной железы). Желчный пузырь может быть удален, чтобы предотвратить будущие приступы желчных камней.
Выбор операции
Если желчные камни вызывают панкреатит, можно выполнить одну из двух операций по удалению желчного пузыря:
Хирурги могут выбрать один из нескольких методов удаления поврежденной ткани поджелудочной железы.
Другое лечение
Эндоскопическая ретроградная холангиопанкреатограмма (ЭРХПГ) — это процедура, используемая для удаления одного или нескольких желчных камней из общего желчного протока.ERCP также может использоваться для расширения или дренажа закупоренных протоков и установки стентов.
Список литературы
Цитаты
- Forsmark CE (2010). Хронический панкреатит. В M Feldman et al., Eds., , «Болезни желудочно-кишечного тракта и печени» Слейзенгера и Фордтрана, , 9-е изд., Том. 1. С. 985–1015. Филадельфия: Сондерс.
- Cote G, et al.(2011). Алкоголь и курение как факторы риска в эпидемиологическом исследовании пациентов с хроническим панкреатитом. Клиническая гастроэнтерология и гепатология , 9 (3): 266–273.
- Forsmark CE (2010). Хронический панкреатит. В M Feldman et al., Eds., , «Болезни желудочно-кишечного тракта и печени» Слейзенгера и Фордтрана, , 9-е изд., Том. 1. С. 985–1015. Филадельфия: Сондерс.
Консультации по другим работам
- Институт Американской гастроэнтерологической ассоциации (2007).Изложение врачебной позиции по поводу острого панкреатита. Гастроэнтерология, 132 (5): 2019–2021.
- Институт Американской Гастроэнтерологической Ассоциации (2007). Технический обзор острого панкреатита. Гастроэнтерология, 132 (5): 2022–2044.
- Banks PA, et al. (2006). Практическое руководство при остром панкреатите. Американский журнал гастроэнтерологии, 101 (10): 2379–2400.
- Conwell DL, et al. (2015). Острый и хронический панкреатит. В DL Kasper et al., ред., Harrison’s Principles of Internal Medicine, 19 ed., vol. 2. С. 2090–2102. Нью-Йорк: Образование Макгроу-Хилла.
- Кочер Х.М., Кадаба Р. (2015). Хронический панкреатит: биологически активные добавки. Клинические данные BMJ. http://clinicalevidence.bmj.com/x/systematic-review/0417/overview.html. По состоянию на 14 апреля 2016 г.
- Steer ML (2006 г.). Острый панкреатит. В М. М. Вулфе и др., Под ред., «Терапия расстройств пищеварения», 2-е изд., Стр. 417–426. Филадельфия: Сондерс Эльзевьер.
- Tolstrup JS, et al. (2009). Курение и риск острого и хронического панкреатита среди женщин и мужчин: популяционное когортное исследование. Архивы внутренней медицины, 169 (6): 603–609.
кредитов
Текущий по состоянию на: 15 апреля 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
E.Грегори Томпсон, врач внутренних болезней
Адам Хусни, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины, семейная медицина
Питер Дж. Кахрилас, доктор медицины, гастроэнтерология
Панкреатит — Новости здоровья потребителей
Что такое панкреатит?
Поджелудочная железа — это небольшой трудолюбивый орган, расположенный за нижней частью желудка. Центр, производящий пищеварительные соки и ферменты (которые расщепляют пищу в желудке, чтобы организм мог ее усвоить) и гормоны, такие как инсулин, обычно занимается своими делами, не доставляя никаких проблем.Но если что-то повреждает орган, он может воспалиться, часто вызывая мучительную боль. Это редкое состояние называется панкреатитом.
У 80 процентов пациентов воспаление проходит в течение нескольких дней, поджелудочная железа полностью заживает, а боль остается лишь воспоминанием. Остальным 20% повезло меньше. В тяжелых случаях воспаление может распространиться на другие органы, такие как легкие и почки, и пациенты могут впасть в шок. Без быстрого агрессивного лечения тяжелый панкреатит может быть фатальным.
В редких случаях панкреатит становится хронической проблемой, когда поджелудочная железа не заживает полностью, а боль продолжает возвращаться. Большинство людей с хроническим панкреатитом сильно пьют.
Что вызывает панкреатит?
Камни в желчном пузыре, застрявшие в отверстии поджелудочной железы, являются наиболее частой причиной панкреатита. Следующим виновником является алкоголь. Обычно для воспаления поджелудочной железы требуется несколько лет пьянства — например, 12 банок пива каждый день.Тем не менее, всего четырех бокалов пива в день может быть достаточно. Вместе камни в желчном пузыре и алкоголь составляют 80 процентов всех случаев панкреатита.
В редких случаях панкреатит может быть вызван некоторыми лекарствами, включая диуретики, сердечные препараты, известные как ингибиторы АПФ, эстрогены и кортикостероиды. Другие возможные причины включают травмы поджелудочной железы, вирусные или бактериальные инфекции, паразиты, гипертриглицеридемию (избыточное количество жиров в крови), пептические язвы, болезнь Крона, муковисцидоз, переохлаждение и эпидемический паротит.Примерно в 15% случаев причина неизвестна.
Каковы симптомы панкреатита?
Самый очевидный признак панкреатита — мучительная боль. Боль начинается в верхней части живота и часто распространяется в стороны и спину. Если панкреатит вызван желчными камнями, боль, вероятно, возникнет вскоре после обильного приема пищи. Если воспаление вызвано алкоголем, вы, вероятно, почувствуете боль через 6–12 часов после запоя. Другие общие симптомы включают тошноту, рвоту, лихорадку, желтуху и учащенное сердцебиение.
Как диагностируется панкреатит?
Если у вас есть симптомы панкреатита, ваш врач измерит уровень определенных ферментов в вашей крови. Высокие показатели — верный признак того, что ваша поджелудочная железа в беде. Чтобы подтвердить диагноз, вашему врачу может потребоваться более детальное обследование с помощью УЗИ или компьютерной томографии (КТ).
Как лечится панкреатит?
Как только ваш врач заподозрит панкреатит, он немедленно отправит вас в больницу.Если у вас случай от легкой до средней степени тяжести и вы не проявляете никаких признаков осложнений, ваша медицинская бригада позаботится о том, чтобы вам было комфортно, пока поджелудочная железа заживает сама. Большинству пациентов требуется препарат для снятия боли. Вы будете получать жидкости через капельницу. Если у вас тошнота и рвота, вам придется отказаться от еды, пока ваш желудок не успокоится. Вы должны почувствовать себя намного лучше в течение двух-трех дней.
Если ваш панкреатит тяжелый, вам нужно будет внимательно наблюдать в отделении интенсивной терапии.Ваш врач введет вам большое количество жидкости через капельницу, чтобы предотвратить шок. Если воспаление легких затрудняет дыхание, вас подключат к аппарату искусственной вентиляции легких. Точно так же вам понадобится диализ, если ваши почки отключены.
Если панкреатит вызван камнями в желчном пузыре, врач может удалить их перед выпиской из больницы. Это можно сделать с помощью специального хирургического устройства, которое вставляется через небольшой разрез в брюшной полости.
Если у вас хронический панкреатит или проблемы с усвоением жиров из пищи, ваш врач, вероятно, даст вам рекомендации по питанию, которые включают ограничение потребления жиров.Вам также может потребоваться принимать добавки с ферментами поджелудочной железы с пищей, чтобы помочь вам лучше усваивать питательные вещества. А если панкреатит вызван употреблением алкоголя, откажитесь от него вообще.
Список литературы
Munoz A и DA Katerndahl. Диагностика и лечение острого панкреатита. Американский семейный врач, Vol. 62 (1): 164-174.
Beckingham IJ и PC Bornman. Острый панкреатит. Британский медицинский журнал, Vol. 322: 595-598.
Bornman PC и IJ Beckingham.Хронический панкреатит. Британский медицинский журнал, Vol. 322: 660-663.
Национальный информационный центр по заболеваниям пищеварительной системы. Панкреатит. Июль 2008 г.
Боль в спине: Когда боль в спине может быть вызвана панкреатитом — признаки и симптомы
Боль в спине может доставлять беспокойство, но в основном есть причина, по которой она причиняет боль. Это может быть как растяжение связок, так и панкреатит. Как узнать последнее?
Острый панкреатит, объясненный NHS, описывает состояние, при котором поджелудочная железа воспаляется (опухает) в течение короткого периода времени.
Пациенты с этим заболеванием могут чувствовать симптомы только в течение недели, включая тошноту, диарею и несварение желудка.
Другие симптомы острого панкреатита — лихорадка, пожелтение кожи и глаз (желтуха), болезненность или опухание желудка.
У некоторых людей может наблюдаться учащенное сердцебиение, с медицинской точки зрения известное как тахикардия.
У страдающих панкреатитом симптомы могут ухудшаться после употребления алкоголя и еды, особенно жирной пищи.
Ключевое замечание: наклоны вперед или скручивание в клубок могут облегчить боль, но лежа на спине часто только усугубляет.
Обычно причиной панкреатита является образование камней в желчном пузыре или чрезмерное употребление алкоголя.
ПОДРОБНЕЕ: Диабет 2 типа: освежающий напиток, стабилизирующий уровень сахара в крови
Желчные камни — это небольшие камни, которые образуются в желчном пузыре. Если они заблокируют открытие поджелудочной железы, может возникнуть панкреатит.
У вас больше шансов заболеть панкреатитом, если вам больше 70 лет, вы страдаете ожирением (индекс массы тела 30 или выше), если вы курите и пьете более двух стаканов алкогольных напитков в день.
Это состояние необходимо будет лечить в больнице, где вам будут вводить поддерживающие жидкости и кислород.
Острый панкреатит может привести к обезвоживанию, поэтому необходимо внутривенное введение жидкости.
НЕ ПРОПУСТИТЕ
Использование кислорода необходимо, чтобы убедиться, что организм получает достаточно кислорода, который может подаваться через носовые трубки.
Кроме того, вам могут предложить обезболивающие и посоветовать не есть твердую пищу в течение нескольких дней.
Многие люди достаточно хорошо себя чувствуют, чтобы покинуть больницу через несколько дней, но могут возникнуть осложнения.
Иногда на поверхности поджелудочной железы могут образовываться жидкостные мешочки (псевдокисты).
Хотя они могут исчезнуть сами по себе, инфекция потребует их медицинского осушения.
Другое осложнение острого панкреатита возникает, когда поджелудочная железа теряет кровоснабжение.
Как следствие, часть ткани поджелудочной железы отмирает (некроз), и это может вызвать инфицирование поджелудочной железы.
К сожалению, эта инфекция может распространиться в кровь (сепсис) и вызвать органную недостаточность.
Этот тип осложнения требует немедленной медицинской помощи — антибиотики и хирургическое вмешательство являются наиболее вероятными вариантами лечения.
Если острый панкреатит повторяется, поджелудочная железа может быть необратимо повреждена.
Это состояние известно как хронический панкреатит — состояние, которое может быть изнурительным.
Один из распространенных симптомов — стреляющая боль, которая приходит и уходит — которая может длиться несколько часов или дней — в левой части живота, которая может перемещаться по спине.
Более быстрое кормление может означать более быстрое выздоровление при панкреатите, данные показывают
Когда мучительная боль при приступе поджелудочной железы отправляет кого-то в больницу, еда — это, вероятно, последнее, о чем они думают. На протяжении десятилетий медицинские бригады не давали таким пациентам употреблять твердую пищу.
ПОДРОБНЕЕ В ЛАБОРАТОРИИ: Подпишитесь на нашу еженедельную рассылку новостей
Но новое исследование показывает, что пациенты, которые получают пищу через рот или через зонд на ранней стадии болезни, могут быстрее выписаться из больницы — без дополнительного риска или проблем.
В новой статье, опубликованной в журнале Annals of Internal Medicine , группой из Института политики и инноваций в области здравоохранения Мичиганского университета и Системой здравоохранения г. Анн-Арбор были проанализированы результаты исследований времени кормления при остром панкреатите.
Когда исследователи объединили результаты 11 рандомизированных исследований с участием почти 1000 пациентов, они обнаружили, что, когда пациенты с легким панкреатитом получали пищу в течение 48 часов после поступления в больницу, у них было меньше таких симптомов, как тошнота, боль или рвота.Эта стратегия, похоже, привела к более быстрому выздоровлению и более ранней выписке из больницы.
И их риск вернуться в больницу, пострадать от осложнений или умереть был не выше, чем для пациентов, которые не получали еды в течение нескольких дней пребывания в больнице.
Для пациентов с более тяжелыми случаями общие доказательства были слабыми, но все же не показали вреда от более раннего питания.
«Еда не только обеспечивает питание», — говорит ведущий автор исследования Валери М.Вон, доктор медицинских наук, магистр наук. «Он стимулирует работу кишечника и защищает ваше тело от вредных бактерий, которые могут проникнуть через кишечник».
Это также может помочь пациентам быстрее почувствовать себя лучше и избежать инфекций, связанных с больницей, и осложнений из-за более длительного пребывания в больнице, говорит она. Из-за этих преимуществ других пациентов в критическом состоянии, например больных сепсисом, обычно кормят как можно раньше. Но пациенты с панкреатитом так не лечились.



