• Симптомы «Острого живота» — Шпаргалки для «скорой помощи»
- ❀ Главная
- ❀ Шпаргалки «03»
- ➺Анатомия
- ➺Аппаратура
- ➺Гинекология
- ➺Дерматология
- ➺Инструкции и пр.
- ➺Инфекция
- ➺Кардиология
- ➺Написание карты
- •Анемия неясного генеза
- •Аппендицит
- •Баланопостит
- •Без сознания. Употреблял алкоголь
- •Бронхиальная астма
- •Бронхит острый
- •Бронхит обструктивный, Дн 1 ст
- •Гипертоническая болезнь 3 ст
- •Гипертоническая болезнь 3 ст, дорсалгия
- •Гипертоническая болезнь 3 ст, носовое кровотечение
- •Дивертикулит
- •З. перелом хрящей гортани? ЗЧМТ, СГМ
- •Закрытый пневмоторакс
- •ЗЧМТ, сотрясение головного мозга
- •ИБС, ПИКС, ГБ, остеохондроз грудного отдела
- •ИБС, прогрессирующая стенокардия
- •Инородное тело роговицы
- •Кишечная инфекция неясной этиологии
- •Кома неясной этиологии. Клиническая смерть.
- •Констатация 1
- •Констатация 2
- •Крапивница
- •Лакунарная ангина
- •Люмбоишиалгия
- •Панкреатит
- •Передоз. Кома.
- •ПТИ
- •Повторное ОНМК, сопор. Внеб. пневмония, ДН 3 ст
- •Рак желудка
- •Рожистое воспаление
- •Сахарный диабет
- •Симптомы и синдромы
- •Соматоформная вегетативная дисфункция
- •Сухая гангрена? Трофические изменения
- •Токсикоз 1 половины беременности. Беременность 12-13 недель
- •Транзиторная ишемическая атака
- •Тромбофлебит поверхностных вен голени
- •Угроза прерывания беременности. Беременность 8 недель
- •Укушенная рана левой ушной раковины
- •Ущемление выпавших геморроидальных узлов. Парапроктит?
- •Холецистит
- •Хроническая почечная недостаточность
- •Эпилепсия. Состояние после приступа.
- ➺Неврология
emhelp.jimdo.com
Острый живот — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 20 июля 2019; проверки требует 1 правка. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 20 июля 2019; проверки требует 1 правка.О́стрый живо́т — симптомокомплекс, отражающий патологическое состояние организма, при котором произошло серьёзное повреждение органов брюшной полости с раздражением брюшины. Характеризуется резкими сильными болями в животе и патологическим напряжением брюшной стенки.
В зависимости от величины очага поражения отличаются и размеры патологического напряжения мышц живота. При локализованном процессе напряжён участок брюшной стенки над патологическим очагом. При распространённом процессе наблюдается напряжение всей передней брюшной стенки. Следует отметить, что данная особенность характерна больше для взрослых. У детей даже при локализованном процессе в большинстве случаев наблюдается обширное патологическое напряжение мышц живота.
Острый живот наблюдается при патологиях желудочно-кишечного тракта и органов малого таза, таких как, например, аппендицит, прободная язва желудка, травма живота с разрывом кишечника, внематочной беременности и многих других травмах и заболеваниях. Помимо клиники острого живота может наблюдаться симптоматика, характерная для заболевания, приведшего к его развитию. Частным проявлением острого живота является перитонит.
Острый живот является показанием к немедленной госпитализации в хирургический стационар, больному запрещается приём пищи и употребление обезболивающих препаратов. Несмотря на распространённое мнение о том, что применение анальгетиков при остром животе может привести к диагностическим ошибкам, исследования показывают, что это на самом деле не так [1][2].После поступления такого больного в стационар хирург должен принять решение о необходимости оперативного вмешательства, в подавляющем большинстве случаев при подобной клинике операция жизненно необходима больному.
- ↑ Manterola C., Astudillo P., Losada H., Pineda V., Sanhueza A., Vial M. Analgesia in patients with acute abdominal pain (англ.) // Cochrane Database of Systematic Reviews / Manterola, Carlos. — 2007. — No. 3. — P. CD005660. — DOI:10.1002/14651858.CD005660.pub2. — PMID 17636812.
- ↑ Ranji S.R., Goldman L.E., Simel D.L., Shojania K.G. Do opiates affect the clinical evaluation of patients with acute abdominal pain? (англ.) // JAMA : journal. — 2006. — October (vol. 296, no. 14). — P. 1764—1774. — DOI:10.1001/jama.296.14.1764. — PMID 17032990.
ru.wikipedia.org
Острый живот (синдром острого живота): причины, клиника, лечение
Синдром острого живота — сложный клинико-диагностический комплекс, обусловленный патологическими изменениями, происходящими в абдоминальной полости и нарушающими функционирование всего организма. Он проявляется нестерпимой болью в животе, напряжением его мышечного каркаса, интоксикационными явлениями и нарушением моторно-эвакуаторной способности пищеварительного тракта. Синдром требует экстренной госпитализации, срочного проведения диагностических мероприятий и оказания неотложной помощи квалифицированными хирургами.
Синдром острого живота является проявлением воспалительных заболеваний, дисциркуляторных процессов, травматического повреждения, непроходимости кишечника и некоторых других расстройств. Все они имеют сходные клинические проявления: острое начало, резкая боль, доскообразная брюшная стенка, специфические симптомы мышечной защиты и раздражения париетальной брюшины.
Понятие «острый живот» было введено в 1940 году Генри Мондором, написавшим книгу о диагностике неотложных состояний. Патологический процесс он назвал «катастрофой в брюшной полости». После того, как научный труд опубликовали, практикующие хирурги стали активно изучать и обсуждать этиологию, клинику, диагностику и лечение этого синдрома.
Острый живот ассоциируется с болью. Но этот недуг – не просто боль. Он представляет реальную угрозу для человеческой жизни. Чтобы добиться полного восстановления здоровья, необходимо выяснить причину синдрома. Для этого следует собрать анамнез, осмотреть пациента, провести рентгенографическое, ультразвуковое и лапароскопическое обследование. Раннее обращение за медицинской помощью позволяет избежать такого тяжелого осложнения, как перитонит – воспаление оболочки, выстилающей брюшную полость изнутри. Только безотлагательное ургентное хирургическое вмешательство, выполненное квалифицированны специалистом, сможет спасти жизнь больному.
Этиология
Причины острого живота весьма разнообразны. Острые воспалительные процессы, развивающиеся в брюшной полости, чаще всего приводят к появлению синдрома. Условно их подразделяют на несколько групп:
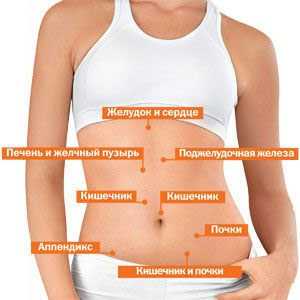
- Воспаление органов, расположенных в абдоминальной полости – червеобразного отростка, различных отделов тонкой и толстой кишки, желчевыводящих протоков и желчного пузыря, желудка, поджелудочной железы;
- Прободная язва желудка или кишечника с образованием сквозного отверстия в стенке органа;
- Прекращение кровоснабжения – эмболия или тромбоз сосудов брюшины, мезентериальная ишемия, инфаркт кишки или ее непроходимость;
- Внутрибрюшное кровотечение, вызванное разрывом яичника, пищеварительных желез, селезенки, прободной язвой, геморрагическим гастритом;
- Онкопатология — доброкачественные или злокачественные новообразования в желудке, кишечнике, печени;
- Травмы живота, повреждение стенок внутренних органов инородным телом;
- Инфекционные процессы — сальмонеллез, дизентерия, пищевые отравления.
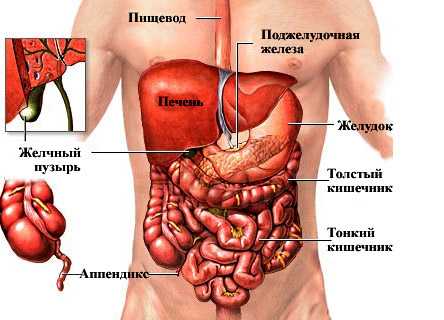
строение органов желудочно-кишечного тракта
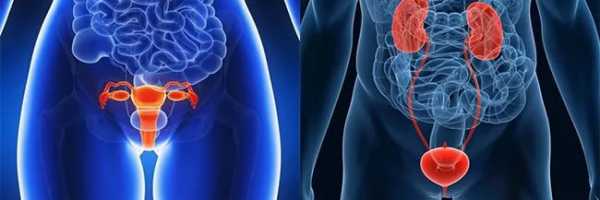
Заболевания органов малого таза также могут сопровождаться признаками острого живота, но происходит это несколько реже. К ним относятся:
- Патология женских половых органов – оофорит, сальпингит, сальпингоофорит, осложненная внематочная беременность,
- Поражение почек – гнойное воспаление, инфаркт, колика, гнойное расплавление околопочечной клетчатки, камни в мочеточниках,
- Урологическая патология – простатит, перекрут яичка, дизурия, ишурия.
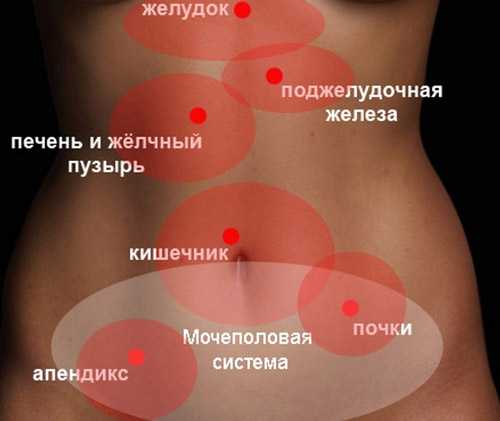
Патологии, «симулирующие» острый живот:
- Сердечные – разрыв аневризмы аорты, острое проявление ишемической болезни сердца, ТЭЛА, воспаление оболочек сердца — перикарда, миокарда,
- Неврологические – межпозвоночная грыжа, радикулит, миелит, остеомиелит, спондилоартроз, межреберная невралгия,
- Легочные — воспаление плевры, легких,
- Инфекционные – грипп, паротит, инфекционный мононуклеоз, бруцеллез, скарлатина,
- Травматические – переломы ребер и позвонков, костей таза,
- Системные и эндокринные — ревматизм, сахарный диабет,
- Онкологические.
Симптоматика
Основными проявлениями синдрома острого живота является боль, напряженность мышечного каркаса живота и расстройство перистальтической активности пищеварительного тракта. Эти признаки всегда сопутствуют синдрому, независимо от его первопричины. С остальными второстепенными симптомами они сочетаются в разных вариациях.

- Болевой синдром возникает первым. Боль имеет разную локализацию и интенсивность. При травмах и перитоните она выражена максимально. Заболевания с тяжелой интоксикацией отличаются блуждающим характером боли и ее постепенным нарастанием. Большинство больных описывают кинжальную, схваткообразную, жгучую, изнуряющую боль в животе. Возможна миграция болезненности и ее распространение на соседние органы. Острая боль может чередоваться с периодами мнимого благополучия или сопровождаться явлениями диспепсии — рвотой, тошнотой, икотой.
- Симптом «ваньки-встаньки» – признак внутрибрюшного кровотечения, характеризующийся уменьшением болезненности в животе в положении сидя. При быстром переходе из лежачего в сидячее положение может развиться приступ головокружения с потерей сознания. Это связано с перемещением выпота в абдоминальной полости и раздражением болевых рецепторов. «Френикус-симптом” является признаком отраженной болезненности. С его помощью можно заподозрить острый холецистит или панкреатит.
- Напряженность мышц живота усиливается при появлении экссудата, крови, желудочного содержимого в абдоминальной полости. Эти вещества оказывают раздражающее воздействие на париетальную брюшину, которая обильно иннервируется соматическими чувствительными нервами.
- Чередование поноса и запора, вздутие живота, выраженный метеоризм – признаки дисфункции кишечника.
- Интоксикация с высокой температурой, тахикардией, рвотой практически всегда присутствует при патологии.
- При синдроме острого живота рано или поздно возникают признаки анемии: бледность кожи, холодный и липкий пот, озноб.
- В запущенных случаях развивается шок, проявляющийся апатией, отрешенностью, вялостью, пассивностью, заостренными чертами лица с землянистым оттенком кожи.
Клинические проявления синдрома острого живота в каждом конкретном случае могут отличаться и дополняться признаками основного заболевания:
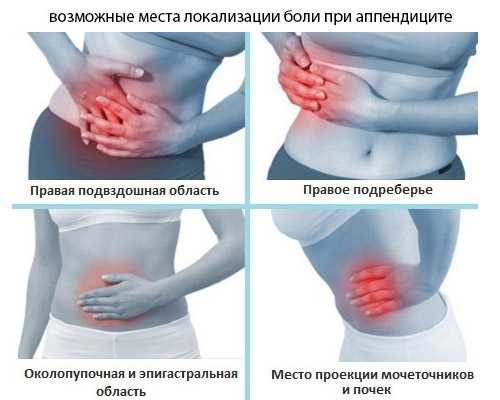
 Аппендицит начинается внезапно: на фоне полного благополучия появляется боль, которая постепенно нарастает. Она локализуется сначала в эпигастральной области – над пупком, а спустя некоторое время опускается, смещаясь вправо, или распространяется на весь живот. Боль усиливается при кашле, чихании и ходьбе, но не иррадиирует в соседние зоны. Больным очень сложно показать на себе болезненный участок. Пальпаторно врач ощущает спазмированную мышцу справа, а пациент — новый приступ боли в правом боку. Болевой синдром сопровождается диспепсией – однократной рвотой. Из-за пареза кишечника возникает запор.
Аппендицит начинается внезапно: на фоне полного благополучия появляется боль, которая постепенно нарастает. Она локализуется сначала в эпигастральной области – над пупком, а спустя некоторое время опускается, смещаясь вправо, или распространяется на весь живот. Боль усиливается при кашле, чихании и ходьбе, но не иррадиирует в соседние зоны. Больным очень сложно показать на себе болезненный участок. Пальпаторно врач ощущает спазмированную мышцу справа, а пациент — новый приступ боли в правом боку. Болевой синдром сопровождается диспепсией – однократной рвотой. Из-за пареза кишечника возникает запор.- Острая кишечная непроходимость характеризуется внезапной и схваткообразной болью, интенсивность и выраженность которой зависит от вида и причины непроходимости, а также рвотой, задержкой стула и газов, тахикардией, повышением давления и температуры тела, налетом на языке, напряженностью и асимметрией живота, «шумом плеска или падающей капли».
- Прободная язва желудка проявляется нестерпимой, кинжальной болью, мешающей больному нормально дышать. Он занимает вынужденное положение, которое сохраняет долгое время. Боль часто иррадиируют в верхнюю конечность, шею, плечевой пояс. Больные бледнеют, покрываются холодным потом, лежат с подтянутыми ногами. У них учащается сердцебиение, снижается артериальное давления, возникает рвота.
- Печеночная колика проявляется нарастающей болью в правом подреберьи, постепенно распространяющейся на поясницу, верхнюю часть туловища, шею.
- Панкреатит сопровождается опоясывающей, стреляющей, сверлящей болью, неукротимой рвотой желчью, не приносящей облегчения, метеоризмом, сухостью во рту, икотой, тошнотой и отрыжкой.
- Боль при почечной колике возникает внезапно в поясничной области и иррадиирует в нижнюю часть живота, паховую область, половые органы. Она сопровождается диспепсическими явлениями, метеоризмом, гипертензией, тахикардией, ознобом.
- При инфаркте миокарда жестокая боль за грудиной давит, жжет, сжимает, может отдавать в руку, плечо, спину, челюсть, шею, верхнюю часть живота, тем самым напоминая клинику острого живота. Она сопровождается страхом смерти, одышкой, бледностью, предобморочным состоянием.
- Острая пневмония и плеврит сопровождаются болезненными ощущениями в надпупочной области, сильным ознобом, лихорадкой, нарушением дыхания, одышкой, мигренозными пароксизмами, вялостью, рвотой, возбужденностью и помутнением рассудка, втягиванием кожи при вдохе со стороны воспаленного участка, сильным кашлем,тахикардией.
- Простатит проявляется пульсирующей, резкой болью, сосредоточенной в паху и распространяющейся на поясничный отдел позвоночника, промежность, нижнюю конечность. При этом позывы к мочеиспусканию становятся частыми, а дефекацией болезненной. Возникает дизурия, половая слабость, депрессия.
- Симптомами кишечных инфекционных заболеваний являются: схваткообразная боль в животе, уменьшающаяся после дефекации, диарея, тенезмы, слизь, кровь, гной в фекалиях.
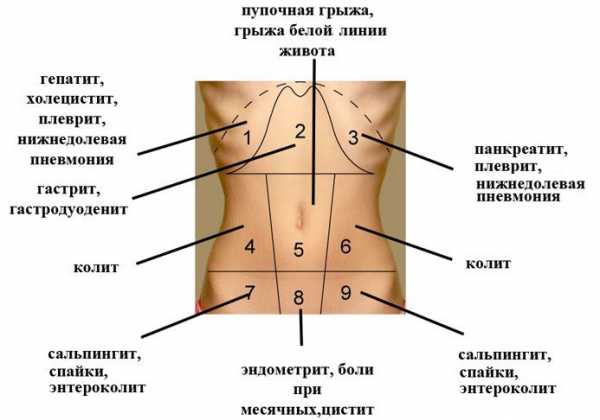
Диагностические мероприятия
Специалисты-медики любого профиля и квалификации могут на практике столкнуться с синдромом острого живота. Их основная задача — определить причину недуга. Сделать это надо быстро и правильно. Поскольку прогноз синдрома ухудшается со временем. Неторопливый подход здесь недопустим.
Чтобы помочь больному и спасти ему жизнь, необходимо уметь диагностировать данное расстройство. Для этого существует определенная схема обследования.
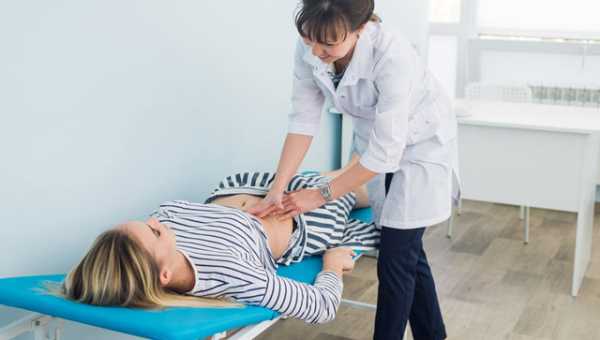
- Сбор анамнеза заключается в выяснении подробностей появления боли: когда появилась, при каких обстоятельствах, внезапно или постепенно, где локализуется, сопровождается ли рвотой, поносом или иными диспепсическими явлениями. Важным моментом является периодичность и характер стула, окрас каловых масс. У женщин собирают гинекологический анамнез: уточняют перенесенные гинекологические заболевания, регулярность менструального цикла, дату последних месячных.
- Физикальное обследование заключается в осмотре больного, оценке общего состояния путем измерения пульса, температуры, давления, определении формы живота, выявлении рубцов и грыж, участия живота в акте дыхания. Необходимо понаблюдать за общим состоянием больного: возбужденный он или вялый, пассивный. При осмотре языка следует обратить внимание на наличие сухого сероватого налета. Лицо больного бледное с каплями пота на лбу, с заостренными чертами и впалыми глазами.
- Пальпаторно определяют симптомы раздражения брюшины, находят новообразования в животе, выявляются место локализации боли. Пальпацию проводят крайне осторожно, стараясь сильно не давить, чтобы не спровоцировать мощный болевой приступ. Симптом Щеткина-Блюмберга заключается в следующем: при надавливании на живот и резком отнятии руки у пациента усиливается боль. Этот диагностический тест всегда положителен при наличии в животе острого воспаления или прободной язвы.
- Ректальное исследование проводится с целью выявления болезненности при прощупывании стенок прямой кишки. Это признак скопления жидкости в малом тазу. Во время ректального исследования обнаруживают опухоли и раздутые петли кишечника. Этот метод особенно информативен при обследовании детей.
- Вагинальное исследование показано всем женщинам с острой болью в животе. Оно позволяет выявить скопление в малом тазу геморрагического экссудата или выпота, болезненность и нависание сводов влагалища, размеры придатков. Эта диагностическая методика необходима для дифференцировки хирургической патологии органов брюшной полости и заболеваний женской репродуктивной системы.
- Лабораторная диагностика выявляет общие признаки воспаления и анемии.
- Обзорная рентгенография органов брюшной полости считается одним из самых информативных диагностических методов. На снимках можно увидеть свободный газ в полости живота, экссудат, объемное образование.
- Рентгеноконтрастное исследование проводится в особых случаях, когда невозможно определить причину синдрома иными методами. Проводят простое контрастирование желудка, селективное рентгеноконтрастное исследование чревного ствола аорты и его ветвей, верхней и нижней брыжеечных артерий.
 УЗИ органов брюшной полости позволяет рассмотреть их структуру, выявить экссудат, газ, новообразование, инвагинацию кишечника и прочие причины острого живота. УЗИ актуально при подозрении на урологические или гинекологические заболевания. Этот метод получил широкое распространение благодаря целому ряду преимуществ: он неинвазивный, высокоинформативный и не требующий подготовки больного.
УЗИ органов брюшной полости позволяет рассмотреть их структуру, выявить экссудат, газ, новообразование, инвагинацию кишечника и прочие причины острого живота. УЗИ актуально при подозрении на урологические или гинекологические заболевания. Этот метод получил широкое распространение благодаря целому ряду преимуществ: он неинвазивный, высокоинформативный и не требующий подготовки больного.- В некоторых случаях дополнительно проводят ФЭГДС, ректороманоскопию и колоноскопию.
- Лапароскопию, лапароцентез и лапаротомию выполняют в особо тяжелых случаях, когда другие методы не позволяют установить диагноз патологии.
С помощью перечисленных выше методик можно выявить и исключить нехирургическую патологию, имитирующую острый живот. Больным с тяжелыми хроническими заболеваниями не всегда разрешено проводить экстренные операции. При наличии инфаркта миокарда, пневмонии, плеврита, почечной или печеночной колики любая операция может ухудшить общее состояние пациента и даже привести к смерти.
Лечебный процесс
Первая доврачебная помощь лицам с синдромом острого живота заключается в следующем: больного необходимо успокоить, уложить на спину, приложить к животу холод и вызвать скорую помощь. Чем раньше будет вызвана неотложка, тем больше шансов на выздоровление. Пациентов с явными признаками патологии доставляют в хирургию. Лиц, находящихся в критическом состоянии, госпитализируют в реанимацию для проведения противошокового лечения. Общетерапевтические мероприятия будут максимально эффективными только в случае раннего обращения к врачу.

Выбор тактики лечения и типа операции зависит от конкретных причинных факторов. Если в ходе диагностических процедур было установлено, что патологический процесс локализован в брюшной полости, проводится экстренная операция. Ее выполняют сразу после госпитализации или в первые 2-4 часа после осмотра. Экстренная хирургическая помощь улучшает прогноз патологии и значительно снижает частоту осложнений. Если пациент находится в состоянии предсмертной агонии, операцию начинают немедленно.
Всем больным запрещено есть, пить, курить, клизмиться, прикладывать теплую грелку к животу. Применение анальгетиков ослабит боль и снимет напряжение с мышц живота, что сделает смазанной клинику и приведет к диагностическим ошибкам.
После постановки диагноза врач, чтобы хоть немного облегчить состояние больных, назначает спазмолитические препараты – “Но-шпу”, “Папаверин”. Перед операцией пациентам промывают желудок и вводят катетер в вену для проведения инфузионной терапии, позволяющей восполнить кровопотерю, нормализовать КОС и определить центральное венозное давление. Больным внутривенно вводят раствор глюкозы, электролитов, плазмозаместителей, “Альбумин”, кровь, антибиотики.
Прогноз
Прогноз синдрома острого живота неоднозначный. На исход патологии оказывают влияние следующие факторы: непосредственная причина синдрома, возраст пациента, сопутствующие болезни, своевременность проведения операции. Длительно текущее гнойное воспаление брюшины, некротическое повреждение кишечной стенки, мезентериальный тромбоз ухудшают прогноз синдрома, особенно у ослабленных лиц, стариков и малышей. Ранняя диагностика и правильная терапия снижают уровень летальности.
Видео: острый живот – чем опасны симптомы острой хирургии
sindrom.info
Острый живот — Медицинская энциклопедия
О́стрый живот
Клинический синдром, развивающийся при повреждениях и острых заболеваниях органов брюшной полости и забрюшинного пространства и требующий экстренной хирургической помощи. Для острого живота типичны следующие основные признаки: боли в животе разного характера и интенсивности, напряжение мышц брюшной стенки, нарушения моторики кишечника. Эти и некоторые второстепенные признаки встречаются в разнообразных сочетаниях при различных патологических состояниях, обусловленных острыми воспалительными процессами органов брюшной полости, кровотечением в брюшную полость, местными нарушениями кровообращения, или при непроходимости кишечника. Клиническую картину острого живота может имитировать Псевдоабдоминальный синдром, при котором боли в животе обусловлены заболеваниями органов брюшной полости, не требующими экстренного хирургического лечения (например, гастрит, колит), или заболеваниями органов, расположенных вне брюшной полости (например, инфаркт миокарда, острая пневмония, пиелонефрит). Эти заболевания, хотя и могут сопровождаться рядом признаков острого живота, подлежат в основном консервативному лечению.
Основные причины развития О. ж.:
1. Острые неспецифические воспалительные заболевания органов пищеварения. Наиболее часто наблюдаются острые воспалительные процессы в червеобразном отростке, желчном пузыре, поджелудочной железе.
2. Перфорации полого органа, возникающие чаще всего вследствие различных заболеваний или повреждений органов брюшной полости и приводящие к развитию перитонита.
3. Внутренние кровотечения в брюшную полость и забрюшинное пространство, возникающие спонтанно (например, разрыв маточной трубы при трубной беременности или расслаивающая аневризма брюшной части аорты) или вследствие травмы (травматические разрывы печени, селезенки, брыжеечных сосудов и др.).
4. Непроходимость кишечника, возникающая в результате заворота кишок, узлообразования, ущемления кишки во внутренней или наружной грыже, обтурации, инвагинации, сдавления кишки спайками.
5. Острые нарушения мезентериального кровообращения (артериального и венозного), приводящие к инфаркту кишки.
6. Острые воспалительные процессы и нарушения кровообращения внутренних половых органов (острый аднексит, перекрут ножки опухоли или кисты яичника, некроз миоматозного узла матки или опухоли яичников и др.).
Клиническая симптоматика. Ведущим симптомом является боль, локализованная или распространяющаяся по всему животу, как правило, усиливающаяся при движениях. При обширных и тяжелых поражениях, обусловивших возникновение О. ж., например травматических разрывах органов брюшной полости, распространенном геморрагическом панкреонекрозе (см. Панкреатит), болевой синдром резко выражен и может сопровождаться развитием шока. У детей раннего возраста, особенно при гипотрофии, у больных старческого возраста, у истощенных больных, при снижении реактивности организма и тяжелой интоксикации боли бывают незначительными.
Частый симптом О. ж. — рвота, которая может возникать в первые часы и даже минуты заболевания. Иногда наблюдается упорная мучительная икота, что обычно связано с раздражением диафрагмального нерва. Так называемый френикус-симптом (резкая болезненность при надавливании между ножками грудино-ключично-сосцевидной мышцы) обычно возникает вследствие раздражения нервных окончаний диафрагмального нерва экссудатом, излившимся содержимым желудочно-кишечного тракта или кровью. Такое же происхождение имеет и так называемый симптом ваньки-встаньки — резкое усиление боли в животе при попытке принять горизонтальное положение, в связи с чем он остается в сидячем или полусидячем положении.
При О. ж. часто отмечаются нарушения пассажа содержимого кишечника. Задержка стула и газов связана с механической или динамической непроходимостью кишечника. Реже бывает жидкий стул (в начале заболевания при инвагинации кишки, остром аппендиците с тазовым расположением отростка). Важным симптомом О. ж. является изменение характера кала. Так, примесь крови наблюдается часто при инвагинации кишки и острых нарушениях мезентериального кровообращения.
Диагноз. В диагностике существенную роль играют изучение жалоб, особенностей анамнеза и течения заболевания. Большое значение могут иметь указания на наличие в прошлом приступов болей в животе, сведения о перенесенных заболеваниях и операциях, результатах проведенных ранее диагностических и лечебных мероприятий. Важные данные можно получить при осмотре больного и наблюдении за ним. Так, для разлитого перитонита, массивного кровотечения в брюшную полость характерно неподвижное положение больного в определенной позе (часто на боку с приведенными к животу ногами), поскольку малейшее движение причиняет резкую боль. При ряде патологических процессов, сопровождающихся периодическими схваткообразными болями в животе (например, при остром панкреатите, некоторых формах непроходимости кишечника), больной может быть возбужден, стонет, кричит, мечется. В случаях массивного внутрибрюшного кровотечения (Внутрибрюшное кровотечение), а также при перфорации полого органа (например, перфоративной язве желудка) наблюдается резкая бледность кожи, слизистых оболочек. Для тяжелых, запущенных форм заболеваний, протекающих с клинической картиной О. ж., характерны безучастное выражение лица больного, втянутые щеки, запавшие глаза, бледно-серый цвет кожи, покрытой каплями холодного пота, — так называемая маска Гиппократа. При осмотре обращают внимание на форму живота и вид передней брюшной стенки: втянутый живот ладьевидной формы наиболее часто отмечается при перфорации полого органа, вздутый и асимметричный — при непроходимости кишечника. Вскоре после начала заболевания на поверхности языка образуется белый, желтый или бурый налет. При нарастающих интоксикации и обезвоживании он становится шершавым и сухим «как щетка». Важную роль для оценки тяжести состояния больного имеет исследование пульса и АД. В первые часы после попадания в брюшную полость содержимого желудочно-кишечного тракта, мочи, крови нередко наблюдается рефлекторная брадикардия. По мере развития перитонита частота пульса возрастает, наполнение его снижается. Выраженная тахикардия характерна для внутрибрюшного кровотечения, при котором, как правило, АД быстро снижается вплоть до развития Коллапса.
Пальпацию брюшной стенки при О. ж, начинают с поверхностно-ориентировочной. Глубокую пальпацию следует проводить осторожно, т.к. она может вызвать резкую болевую реакцию и защитное напряжение мышц брюшной стенки, что не позволит получить четкого представления о состоянии органов брюшной полости. Частым симптомом, выявляемым при пальпации, служит болезненность всей передней брюшной стенки или различных ее областей. Для кровотечения в брюшную полость характерен симптом Куленкампффа — резкое усиление болезненности при отрыве руки от брюшной стенки при мягком, ненапряженном животе.
Пальпация живота помогает определить напряжение мышц передней брюшной стенки (defense musculaire) и усиление болей в животе при быстром снятии пальпирующей руки с брюшной стенки после легкого надавливания (симптом Блюмберга — Щеткина). Усиление болей отмечается при скользящем, касательном движении руки по брюшной стенке и при поколачивании по ней пальцем. Эти и некоторые другие симптомы принято считать признаками раздражения брюшины, т.е. перитонита; их обнаружение имеет ведущее значение в постановке диагноза и решении вопроса о необходимости экстренного оперативного вмешательства. При перфорации или разрыве полого органа мышечное напряжение может охватывать всю брюшную стенку и быть очень резким («доскообразный живот»).
При ограниченном перитоните (например, в полости малого таза, полости сальниковой сумки), у ослабленных и истощенных больных, а также находящихся в состоянии интоксикации или алкогольного опьянения напряжение мышц передней брюшной стенки может полностью отсутствовать или быть незначительным. Его не удается также выявить при внутрибрюшном кровотечении, перекруте кисты яичника, в начальной стадии острой непроходимости кишечника до развития перитонита, у лиц старческого возраста и больных с растянутой атрофированной мускулатурой передней брюшной стенки (например, у много рожавших женщин). У детей для выявления напряжения мышц передней брюшной стенки прибегают к исследованию живота во время естественного или медикаментозного сна. Важным элементом пальпации брюшной стенки являются ревизия мест возможного выхождения грыж (пупочное и паховые кольца, области бедренного канала, послеоперационных рубцов и др.).
Перкуссия живота позволяет обнаружить уменьшение границ или исчезновение печеночной тупости, что характерно для перфорации полого органа; наличие свободной жидкости в брюшной полости, наблюдаемое обычно при кровотечении. При кишечной непроходимости выявляется выраженный тимпанит, обусловленный скоплением газов в кишечнике.
Аускультация живота дает возможность оценить характер перистальтики кишечника (по отсутствию кишечных шумов или их усилению), выявить «шум плеска», звук «падающей капли», что позволяет заподозрить непроходимость кишечника.
При ректальном исследовании можно обнаружить патологические процессы в дистальном отделе прямой кишки (например, опухоль) и параректальной клетчатке, выявить резкую болезненность передней стенки прямой кишки, что свидетельствует о скоплении экссудата в полости малого таза. Снижение тонуса сфинктера заднего прохода и расширение ампулы прямой кишки (симптом Обуховской больницы) — характерные признаки непроходимости кишечника.
Влагалищное исследование, в т.ч. инструментальное, позволяет оценить состояние внутренних половых органов и провести дифференциальный диагноз с острыми заболеваниями органов брюшной полости. Болезненность при смещении шейки матки (симптом Промптова) свидетельствует о вовлечении в воспалительный процесс внутренних половых органов женщины.
Важное значение имеют лабораторные исследования. Так, в крови можно обнаружить высокий лейкоцитоз со сдвигом формулы влево при воспалительных заболеваниях, снижение уровня гемоглобина, количества эритроцитов, гематокрита — при внутрибрюшном кровотечении. Исследование мочевого осадка позволяет проводить дифференциальный диагноз с заболеваниями мочевыделительной системы. При необходимости применяют дополнительные методы исследования, например определение центрального венозного давления, объема циркулирующей крови, показателей кислотно-щелочного равновесия, водно-электролитного обмена и т.д.
Рентгенологическое исследование начинают с обзорной рентгеноскопии грудной и брюшной полостей, затем проводят рентгенографию брюшной полости в вертикальном, горизонтальном положении больного и в латеропозиции. Обследование больного, находящегося в тяжелом состоянии, начинается с обзорных снимков грудной и брюшной полостей в горизонтальном положении больного, на которых необходимо получить изображение обеих половин диафрагмы, боковых каналов брюшной полости и области малого таза.
Рентгенодиагностика острых заболеваний органов брюшной полости основывается на выявлении комплекса рентгенологических симптомов, прямо или косвенно указывающих на локализацию и характер патологии. Признаками, прямо указывающими на острое заболевание органов брюшной полости, сопровождающееся перфорацией или непроходимостью кишечника, на повреждение полых органов, является свободный газ в брюшной полости или в забрюшинном пространстве; свободная жидкость в брюшной полости; скопление газа и жидкости в кишечных петлях с образованием характерных чаш Клойбера. Газ в забрюшинном пространстве выявляется на рентгенограммах при перфорации язвы или разрыве двенадцатиперстной кишки, правой половины толстой кишки, а также при панкреонекрозе и флегмоне забрюшинной клетчатки. К косвенным рентгенологическим симптомам, указывающим на наличие острого воспалительного процесса в брюшной полости, относится рефлекторное вздутие кишечника.
В тех случаях, когда по данным обзорной рентгенографии не удается поставить диагноз, используют рентгеноконтрастные методы исследования желудка и двенадцатиперстной кишки; введение газа через зонд в желудок (для диагностики прикрытых прободных гастродуоденальных язв) или в кишечник (главным образом при диагностике инваганации кишечника у детей, при этом иногда удается устранить непроходимость). Основными симптомами О. ж., которые могут быть выявлены с помощью этих методов, являются выхождение рентгеноконтрастного вещества и газа при прободных язвах желудка и двенадцатиперстной кишки в брюшную полость, оттеснение желудка кпереди при остром панкреатите. По специальным показаниям применяют более сложные рентгенологические методы исследования — целиакографию, мезентерикографию и др.
Важную роль в диагностике ряда заболеваний, явившихся причиной О. ж., играют эндоскопические методы исследования (см. Эндоскопия). С их помощью можно обнаружить язву, опухоль, дивертикулы различных отделов желудочно-кишечного тракта, установить характер возникших осложнений, а в ряде случаев провести лечебные манипуляции, например удалить конкремент, ущемленный в фатеровом соске (большом сосочке двенадцатиперстной кишки) или осуществить реканализацию при опухоли толстой кишки, вызывающей непроходимость. В трудных для диагностики случаях применяют лапароцентез, который позволяет обнаружить кровь или жидкость в брюшной полости.
Особое место в диагностике О. ж. принадлежит лапароскопии (Лапароскопия), показания к которой, как правило, возникают при неясном диагнозе. Лапароскопия дает возможность обнаружить в брюшной полости экссудат или кровь, другие прямые или косвенные признаки острого заболевания органов брюшной полости и малого таза.
Ультразвуковое исследование позволяет выявить скопление даже небольшого количества жидкости в брюшной полости, воспалительные инфильтраты, кисты яичников, увеличение маточной трубы при наличии в ней плодного яйца, камни в желчном пузыре, расширение желчных протоков при блокаде камнем фатерова соска и др. Если в результате полного клинического обследования не удается установить диагноз или исключить острое заболевание либо повреждение органов брюшной полости, прибегают к диагностической лапаротомии (см. Живот). Дифференциально-диагностическая характеристика некоторых повреждений, заболеваний и патологических состояний, вызывающих клиническую картину О. ж., представлена в таблице.
Таблица
Дифференциально-диагностическая характеристика некоторых повреждений, заболеваний и патологических состояний, вызывающих клиническую картину
| Повреждения, заболевания, патологические состояния | Характерные анамнестические сведения | Клинические признаки ———————————————————————————————————————————————————————————————- Боль | Лабораторные и рентгенологические данные Рвота | Общее состояние, температура тела и поведение больного, характер стула | Данные исследования живота, влагалищного и ректального исследования | Результаты исследования крови и мочи | Результаты обзорного рентгенологического исследования брюшной полости |
|---|---|---|---|---|---|---|---|
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 |
| Закрытая травма живота с повреждением полого органа | Удар в живот, падение с высоты и другие травмы | Возникает остро по всему животу, постепенно нарастает, постоянного характера, усиливается при движении | Частая, при разрыве желудка, двенадцатиперстной кишки, с примесью крови | Тяжелое. Страдальческое выражение лица, холодный пот, пульс учащен, температура тела постепенно повышается. Стул задержан | Живот втянут, доско-образное напряжение мышц передней брюшной стенки, пальпация резко болезненна, выражен симптом Блюмберга— Щеткина. Перкуторно — отсутствие притупления над печенью, в отлогих местах притупление звука. Ослабление кишечных шумов при аускультации живота. Нависание и болезненность передней стенки прямой кишки, болезненность и нависание сводов влагалища | В крови — постепенно нарастающий лейкоцитоз, сдвиг лейкоцитарной формулы влево. Моча без изменений, кровь в моче при разрыве мочевого пузыря | Свободный газ под диафрагмой, высокое стояние диафрагмы и ограничение её подвижности |
| Закрытая травма живота с повреждением паренхиматозных органов | Травма живота, особенно на фоне перенесенной малярии, цирроза печени, эхинококкоза и т.п. | Появляется внезапно, не имеет четкой локализации, отдает в грудную клетку и лопатки. Характерно уменьшение болей в положении сидя — «симптом ваньки-встаньки» | Возникает редко | Тяжелое. Бледность, холодный пот. Больной беспокоен, пульс учащен, АД снижено. Температура тела в первые сутки нормальная. Стул не изменен | Живот несколько вздут, при пальпации мягкий или умеренно напряжен, положительный симптом Блюмберга — Щеткина. При перкуссии — притупление звука в отлогих местах. Кишечные шумы сохранены. Нависание и болезненность передней стенки прямой кишки, сводов влагалища | В крови — нарастающее снижение гематокрита, количества эритроцитов, уровня гемоглобина. Моча без изменений | Высокое стояние и ограничение подвижности обоих куполов диафрагмы. Свободная жидкость в отлогих местах брюшной полости, перемещающаяся при движении |
| Острый аппендицит | Постепенное смещение болей из эпи- или мезогастрия в правую подвздошную область | Постоянная, умеренная, в правой подвздошной области, усиливающаяся при движении и кашле | Одно-двукратная, не приносящая облегчения, Тошнота почти постоянная | Удовлетворительное, температура тела нормальная или субфебрильная. Стул задержан, может быть однократным, жидким | Напряжение мышц и болезненность в правой подвздошной области, которая усиливается в положении больного на левом боку, положительный симптом Блюмберга — Щеткина. Иногда болезненность правой стенки прямой кишки и правого свода влагалища | В крови — умеренный лейкоцитоз, Сдвиг лейкоцитарной формулы влево | Без особенностей |
| Острый холецистит | В анамнезе — приступы острого холецистита, желчнокаменная болезнь | Интенсивная, постоянная в правом подреберье, отдающая в правое плечо и лопатку | Многократная, иногда с примесью желчи, приносит облегчение | Средней тяжести, больной беспокоен. Температура тела повышена. Стул задержан | Резкая болезненность в правом подреберье, в т.ч. при поколачивают по правой реберной дуге. Может пальпироваться желчный пузырь | В крови — значительный лейкоцитоз, сдвиг лейкоцитарной формулы влево. СОЭ увеличена | Иногда выявляются рентгеноконтрастные желчные камни |
| Острый панкреатит | В анамнезе — приступы острого панкреатита, прием большого количества алкоголя или острой жирной пищи, заболевания желчных путей | Постепенно нарастающая до сильной в эпигастральной области или опоясывающего характера | Повторная, неукротимая, мучительная, обильная, не приносящая облегчения | Тяжелое. Больной беспокоен, кожа бледная. Температура тела нормальная, позже повышена. Сначала урежение пульса, потом учащение. Задержка стула | Живот вздут, при пальпации мягкий, болезненный в эпигастральной области, болезненность в поясничных областях. Нечетко выражен симптом Блюмберга — Щеткина. При аускультации перистальтические шумы кишечника ослаблены или отсутствуют | В крови — умеренный лейкоцитоз. Повышение уровня амилазы крови и мочи. СОЭ увеличена | Высокое стояние и ограничение подвижности обоих куполов диафрагмы, раздутая воздухом поперечная ободочная кишка |
| Перфоративная язва желудка и двенадцатиперстной кишки | В анамнезе — язвенная болезнь желудка или двенадцатиперстной кишки | Внезапно возникающая, крайне интенсивная, постоянная, в эпигастральной области или разлитая | Не характерна | Тяжелое, положение вынужденное (с приведенными к животу ногами), больной старается не двигаться. В первые часы — бради-кардия, потом — нарастающая тахикардия. Температура тела в первое время не повышена | Живот втянут, резкое напряжение мышц брюшной стенки. При пальпации болезненность на всем протяжении. Резко выражен симптом Блюмберга — Щеткина. Перкуторно отсутствует печеночная тупость, перистальтические шумы не выслушиваются | В крови — умеренный лейкоцитоз, сдвиг лейкоцитарной формулы влево | Свободный газ под куполом диафрагмы, высокое стояние и ограничение подвижности обоих куполов диафрагмы |
| Непроходимость кишечника | Воспалительные процессы, опухоли, оперативные вмешательства на органах брюшной полости | Схваткообразная, очень интенсивная, по всему животу | Многократная, приносящая временное облегчение | Тяжелое, больной беспокоен. Тахикардия. Температура тела не повышена. Задержка стула и газов в течение длительного времени | Живот равномерно или асимметрично вздут, мягкий, мышечного напряжения и симптома Блюмберга — Щеткина в начале заболеваний нет. При аускультации живота кишечные шумы неравномерны, усилены. Выслушивается «шум плеска». При ректальном исследовании — зияние сфинктера прямой кишки | В крови — умеренный лейкоцитоз, сдвиг формулы влево, СОЭ увеличена | Раздутые петли кишечника с уровнями жидкости в них |
| Тромбоз и эмболия брыжеечных сосудов | Сердечно- сосудистые заболевания. Нарушения ритма сердца | Внезапная, постоянная, очень интенсивная по всему животу | Многократная, не приносит облегчения | Тяжелое, больной беспокоен. Бледность, холодный пот, акроцианоз. Пульс учащен, аритмичен. АД снижено. Температура тела не повышена. В начале заболевания стул с примесью крови, потом — задержка стула и газов | Живот мягкий, вздут, умеренно болезненный во всех отделах. Кишечные шумы ослаблены, потом — отсутствуют. Перитонеальные симптомы выражены нечетко. При ректальном исследовании — примесь крови в кале | В крови — увеличение содержания гемоглобина, выраженный лейкоцитоз, сдвиг лейкоцитарной формулы влево, СОЭ увеличена | Скопление газа в кишечнике |
| Нарушенная внематочная беременность | Нарушения менструального цикла, кровянистые выделения из влагалища | Внезапная, интенсивная, над лонным сочленением или разлитая, отдающая в поясничную область, прямую кишку | Редко | Тяжелое, выраженная слабость, обморочное состояние. Кожа и слизистые оболочки бледные. Частый, слабый пульс, низкое АД, температура тела нормальная | Живот мягкий, болезненный над лонным сочленением или в подвздошных областях, перкуторно — притупление звука в отлогих местах. Симптом Блюмберга — Щеткина слабо выражен. Кровянистые выделения из увеличенной мягкой матки, нависание заднего свода влагалища | Снижение гематокрита, уровня гемоглобина, количества эритроцитов | Рентгенологическая картина без особенностей |
| Разрыв яичника, перекрут кисты яичника | Ранее диагностированная киста яичника | Внезапная, интенсивная в нижних отделах живота, иррадиирует в поясничную область и внутреннюю поверхность бедра | Не характерна | Удовлетворительное, умеренная тахикардия, температура тела нормальная | Живот мягкий, болезненный в нижних отделах, там же определяется мышечное напряжение. Может быть положительным симптом Блюмберга — Щеткина. Резкая болезненность при смещении шейки матки и при пальпации заднего свода влагалища. Резко болезненное округлое эластичное образование справа или слева от матки | Как правило, без отклонений от нормы | То же |
Лечебная тактика. Больного с подозрением на «острый живот» следует немедленно госпитализировать в профильное учреждение. Транспортировка больных, находящихся в тяжелом состоянии, должна быть быстрой, безопасной, щадящей. Необходимо предусмотреть возможность проведения лечебных мероприятий, направленных на стабилизацию гемодинамических нарушений, на догоспитальном этапе.
Характер лечебных мероприятий при О. ж. зависит прежде всего от основного заболевания, что диктует необходимость уточнения диагноза, проведения специальных дополнительных исследований. До постановки окончательного диагноза, решения вопроса о необходимости экстренной операции и, соответственно — определения всей лечебной тактики, запрещен прием жидкости и пищи, следует воздержаться от применения анальгезирующих, снотворных средств, нейролептиков, транквилизаторов, слабительных средств, клизм.
При некоторых воспалительных процессах, не угрожающих развитием перитонита, проводят комплексное консервативное лечение, однако в большинстве случаев О. ж. (перитонит, перфорация полых органов, механическая непроходимость кишечника и др.) необходимо экстренное оперативное вмешательство. Оно проводится немедленно после госпитализации или ему предшествует интенсивная инфузионная предоперационная подготовка в течение 2—3 ч с целью коррекции возникших гемодинамических, водно-электролитных и других нарушений. Больным, находящимся в очень тяжелом состоянии с продолжающимся внутренним кровотечением, оперативное вмешательство проводят сразу же после поступления в стационар, параллельно выполняя реанимационные мероприятия. В сложных случаях характер и объем лечебных мероприятий определяется консилиумом специалистов (хирург, реаниматолог, терапевт и др.).
Прогноз зависит от характера и тяжести основного заболевания, а также от срока, прошедшего с момента начала заболевания до поступления больного в стационар, его возраста и сопутствующих заболеваний. Прогноз неблагоприятный при запущенных распространенных формах перитонита, непроходимости кишечника с его обширным некрозом, тромбозе брыжеечных сосудов, особенно в пожилом и старческом возрасте. Чем быстрее при синдроме О. ж. больной госпитализирован, чем раньше поставлен точный диагноз и проведено адекватное (в т.ч. оперативное) лечение, тем ниже летальность и лучше ближайшие и отдаленные результаты.
Библиогр.: Мандор Г. Неотложная диагностика, пер. с франц., т. 1, М. — Л., 1939; Руководство по неотложной хирургии органов брюшной полости, под ред. В.С. Савельева, М., 1986.
Источник: Медицинская энциклопедия на Gufo.me
Значения в других словарях
- Острый живот — Клиническая картина катастрофы в брюшной полости при тяжёлых деструктивных (т. е. с распадом тканей) заболеваниях и травмах её органов; характеризуется внезапными резкими болями в животе… Большая советская энциклопедия
gufo.me
Острый живот – причины, симптомы и лечение |
Острый живот – это синдром симптомов, связанных с внезапными расстройствами органов брюшной полости, состоящих из сильных болей специфического характера, мышечного напряжения брюшной полости, иногда метеоризма, кишечной непроходимости. Не следует путать патологическое состояние с типичной болью в животе, которая может иметь различные причины и не всегда требует медицинского вмешательства. В тяжелых случаях набор симптомов острого живота, указывающих на развитие ограниченного или генерализованного перитонита, могут угрожать жизни человека.

Острая боль в животе
Острые боли в животе и острый живот
Понимать различие между этими двумя понятиями необходимо для правильной оценки состояния пациента. Острая боль в животе может проявляться как отдельный симптом в ходе различных хронических заболеваний или ранее диагностированных состояний. Острый живот – это медицинский термин, описывающий тяжелые, прогрессирующие воспалительные изменения в брюшной полости, которые могут приводить к генерализации (распространение болезненного процесса) и/или серьезным нарушениям функционирования организма, а иногда и к смерти.
Причины острой боли в животе
Среди прочего, причинно-следственным фактором острой боли в животе может являться:
- тяжелый запор;
- почечная колика;
- воспаление желчного пузыря;
- цистит;
- предменструальный синдром;
- воспаление придатков;
- тяжелый гастроэнтерит;
- невралгия и т. д.
Обычно острые боли в животе воспринимаются человеком как пароксизмальное состояние и их болевая интенсивность снижается после принятия препаратов обезболивающего действия. Если болевые ощущения увеличиваются или в течение короткого периода времени появляются новые приступы боли, то это может указывать на ухудшение процесса заболевания и даже развитие острого абдоминального синдрома. Острые боли в животе, особенно в эпигастральной или верхней поясничной области также могут быть симптоматическим признаком абдоминальной формы инфаркта миокарда. В этом случае диспептические расстройства, такие как изжога и отрыжка, вздутие живота, метеоризм, тошнота и рвота, имеют кардиологический патогенез.

Кишечная колика у ребенка
Острые боли в животе у ребенка
Чаще всего боль в животе у маленьких детей грудного возраста вызвана кишечной коликой. Объясняется этот синдром нарушением перистальтики кишечника связанным с перевариванием молока, молочной смеси или другой пищи. В некоторых случаях симптомы боли связаны с непереносимостью какого-либо продукта, например, лактозы или глютена. Однако острая боль в животе у ребенка не всегда может быть автоматически идентифицирована с коликой. Причиной болевого дискомфорта может быть любое другое состояние, которое требует медицинского вмешательства.
Причины острого живота
Причинами возникновения острого брюшного синдрома являются многочисленные заболевания, поражающие пищеварительный тракт, репродуктивную систему, выделительную или сердечно-сосудистую систему. Наиболее вероятные причины включают в себя:
- аппендицит;
- холецистит;
- перфорация желудка;
- панкреатит;
- кровотечение в брюшную полость, например, из-за прерванной внематочной беременности;
- механическая кишечная непроходимость;
- обструкция брыжеечной, почечной или селезеночной артерии;
- осложнения рака.
Острый живот часто сопровождают травмы, как проникающие, например, после пореза ножом, так и тупые – типичные повреждения паренхиматозных органов, печени, селезенки или почек.
Основные симптомы острого живота
Острый абдоминальный синдром обычно предшествует симптомам ограниченного диапазона. Пациент может страдать от болей в животе в начальной стадии заболевания. Помимо основного симптома пациент жалуется на тошноту, рвотный рефлекс, запор или, наоборот неукротимую диарею. При некоторых заболеваниях начало внезапное и неожиданное, пронзительная боль описывается человеком как внезапный удар или удар ножом. Это имеет место быть, например, при перфорации желудка, когда внезапно подкисленный пищевой продукт выливается в брюшную полость или возникает кровотечение.

Болевые симптомы острого живота у женщин
Развивающийся острый абдоминальный синдром вызывает нарастание боли. Пациент, как правило, занимает позицию, которая снижает болевую интенсивность. Обычно это лежа на боку с перекрученными нижними конечностями. Каждое движение, в том числе кашель и/или чихание, вызывает нестерпимую боль. Частота сердечных сокращений ускоряется, а кровяное давление снижается. Живот тяжелый, напряженный и раздутый. Наряду с углублением абдоминальных симптомов наблюдаются системные признаки, такие как:
- обморок;
- бледность кожи;
- обильное потоотделение;
- нарушения сознания.
В крайних случаях может возникнуть остановка сердца.
Диагностика и лечение острого живота
Перед тем как принимать медицинское решение следует распознать причины тяжелых симптомов. Эффективными методами визуализации являются ультразвуковое исследование (УЗИ) брюшной полости, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ), рентгенологическое и лабораторное обследование.

Диагностика и медицинская помощь при остром животе
Обычно лечение включает в себя:
- выравнивание нарушений водного, электролитного и кислотно-щелочного равновесия;
- восполнение дефицита циркулирующей крови;
- оперативное лечение причины заболевания;
- терапия и профилактика абдоминальных инфекций и перитонитов в послеоперационном периоде.
Для того чтобы пациент как можно быстрее восстановил свое здоровье и физическую активность, в период лечения необходимо комплексное парентеральное питание. Берегите себя и будьте всегда здоровы!
gastrogid.ru
что это, причины, симптомы и лечение
Острый живот — собирательное понятие, объединяющее множество катастрофических ситуаций, локализованных в брюшной полости. Состояние требует немедленной диагностики и экстренного врачебного вмешательства, поскольку это единственный способ сохранить жизнь человека. Развивается синдром вне зависимости от возрастной категории.
Стать причиной расстройства могут: любой острый воспалительный процесс (например, аппендицит), тяжелая травма брюшины, нарушение местного кровообращения, кишечная непроходимость любой природы формирования.
Основным клиническим проявлением выступает болевой синдром, который носит разлитой и резкий характер. В дополнение к такому признаку могут развиваться тошнота и рвота, повышение температуры, нарушение ЧСС, расстройство стула и множество других симптомов.
Диагноз острый живот может поставить гастроэнтеролог только на основании результатов лабораторно-инструментальных обследований. Манипуляции первичной диагностики носят вспомогательный характер. При клинике нужно срочно обращаться за медицинской помощью.
Устранение патологического состояния заключается только в осуществлении хирургического вмешательства. Лучше, если операция будет проведена не более, чем через 6 часов после появления первых клинических признаков.
Согласно международной классификации заболеваний десятого пересмотра, синдром обладает собственным шифром. Код по МКБ-10 будет R10.0.
Стать причиной возникновения патологического состояния может большое количество разнообразных состояний, которые далеко не всегда связаны с органами пищеварительной системы, однако за помощью необходимо обращаться именно к гастроэнтерологу.
Наиболее распространенные предрасполагающие факторы:
- воспалительное поражение придатка слепой кишки или острый аппендицит;
- внутрибрюшное кровоизлияние;
- апоплексия яичника;
- трубная беременность;
- какие-либо травмы живота;
- инвагинация кишечника;
- перфорация половых органов.
Недомогание может развиваться на фоне таких процессов:
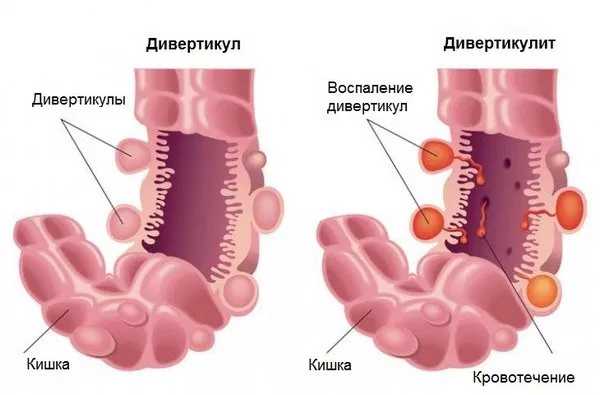
Дивертикулит кишечника
В несколько раз реже острый живот входит в клиническую картину следующих патологий:
- правосторонняя пневмония;
- воспалительное поражение простаты;
- кишечные инфекции, например, сальмонеллез или дизентерия;
- воспаление плевры;
- мононуклеоз;
- вирусный или токсический процесс в печени;
- кетоацидоз, развивающийся при сахарном диабете;
- гемохроматоз;
- плевропневмония.
Стоит выделить ситуации, при которых симптоматика острого живота возникает из-за протекания иных заболеваний, но лишь иррадиирует в брюшную полость. В таких случаях говорят про ложный или псевдоабдоминальный синдром, вызывающий ошибки в процессе установки правильного диагноза.
Причины ложного острого живота:
- гепатит;
- энтероколит;
- плеврит;
- паранефрит;
- пиелонефрит;
- межреберная невралгия;
- радикулит;
- опухоли головного мозга;
- сахарный диабет;
- ревматизм;
- перелом ребер или позвонков;
- аневризма аорты;
- острое пищевое отравление;
- эндометриоз.
С этими патологиями проводится дифференциальная диагностика острого живота. Терапия псевдоабдоминального синдрома не во всех случаях требует хирургического вмешательства, а может ограничиться консервативными методами.
Острый живот у детей могут спровоцировать такие аномалии:
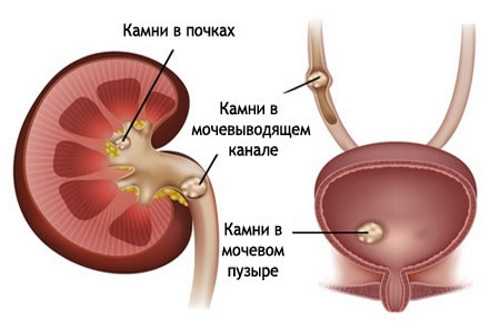
Мочекаменная болезнь
Первым и главным симптомом острого живота является болевой синдром ярко выраженного характера. Локализация боли может несколько отличаться. Например, если протекает аппендицит, очаг будет в нижних отделах живота справа, при поражении печени — в области правого подреберья, при гастрите отмечаются опоясывающие болевые ощущения. Стоит отметить, что при внутренних кровотечениях боли могут вовсе отсутствовать, однако будут выражаться другие симптомы, свойственные недомоганию.
Симптомы острого живота следующие:
- длительная икота;
- увеличение размеров передней стенки брюшной полости;
- полное отсутствие отхождения газов;
- задержка стула;
- тошнота, сопровождающаяся продолжительной рвотой — рвотные позывы не приносят облегчения состояния;
- изменение консистенции и оттенка фекалий;
- учащение сердечного ритма и пульса;
- повышение показателей температуры тела;
- колебание АД;
- бледность кожных покровов;
- выделение холодного пота;
- присутствие крови, слизи и гноя в каловых и рвотных массах;
- сухость в ротовой полости;
- обложенность языка налетом белого или серого оттенка;
- напряженность мышц живота;
- учащенные позывы к испусканию урины;
- головные боли, реже — головокружение;
- ломота в теле;
- отвращение к пище;
- слабость и разбитость или, наоборот, повышенная возбудимость;
- раздражительность и резкая смена настроения;
- нарушение сна, вплоть до его полного отсутствия.
Это основные клинические проявления синдрома, однако симптоматическая картина обязательно будет дополняться симптомами, свойственными этиологии недомогания.
При появлении главных признаков необходимо оказание неотложной помощи. Следует вызвать бригаду врачей на дом, а после этого приступать к выполнению ряда действий. Первая помощь при остром животе:
- обеспечить пострадавшему горизонтальное положение;
- контролировать, чтобы человек не захлебнулся собственными рвотными массами;
- прикладывать холодный компресс на живот — для снижения выраженности болевых ощущений;
- проветривать помещение.
Необходимо знать, какие ограничения имеет неотложная помощь при остром животе:
- ни в коем случае нельзя кормить или поить больного, даже если человек сильно просит;
- запрещается укутывать пострадавшего или прикладывать на живот грелку;
- не рекомендуется ставить очистительные клизмы;
- категорически запрещено принимать какие-либо лекарственные препараты, например, слабительные, антибиотики, противорвотные вещества или обезболивающие таблетки — единственное исключение делается в ситуации, когда приезд «Скорой помощи» задерживается, а транспортировка больного: допускается прием спазмолитиков или антибактериальных средств широкого спектра действия.
Острый живот требует быстрой диагностики, чтобы больному своевременно была оказана хирургическая помощь. Проводят такие лабораторные исследования:
- общий анализ крови;
- биохимия крови и урины;
- микроскопическое изучение рвотных масс;
- копрограмма;
- общеклинический анализ мочи.
После обращаются к инструментальным процедурам:
- рентгенография брюшной и грудной полости;
- УЗИ брюшины;
- ЭКГ;
- КТ;
- МРТ;
- ирригоскопия;
- диагностическая лапароскопия.
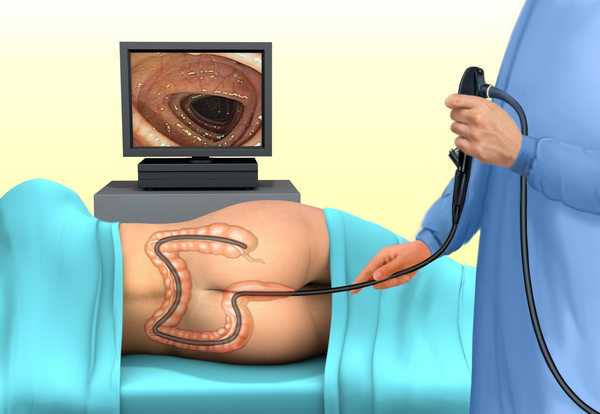
Ирригоскопия
Пока гастроэнтеролог ожидает результаты процедур, осуществляются такие мероприятия:
- изучение истории болезни — для поиска хронических заболеваний, связанных с острым животом;
- ознакомление с жизненным анамнезом;
- пальпация и перкуссия живота;
- измерение показателей АД и температуры, пульса и ЧСС;
- детальный опрос больного или его сопровождающих — нужно, чтобы узнать, когда впервые появились признаки острого живота.
Не последнее место занимает дифференциальная диагностика, поскольку важно исключить те состояния, которые имитируют боль в брюшной полости. Это обуславливается тем, что операция, проведенная пациенту с тяжелым течением соматического заболевания, в большинстве ситуаций приводит к ухудшению состояния и даже к летальному исходу.
Клиницисту следует выделить нехирургические причины острого живота:
- инфаркт миокарда;
- пневмонию;
- плеврит;
- пневмоторакс;
- инфекционные и бактериальные болезни;
- патологическое влияние глистов и паразитов;
- мочекаменную и желчнокаменную болезнь.
После подтверждения диагноза больного направляют в профильное хирургическое отделение. Когда был обнаружен ложный синдром острого живота, пациента переводят в отделение гастроэнтерологии.
Предоперационная подготовка сводится к минимуму — заключается во внутривенном введении спазмолитиков и консультации анестезиолога.
Лечение острого живота требует осуществление хирургического вмешательства, однако выбор способа операции для больного проводится индивидуально.
Профилактические мероприятия призваны не предупредить развитие недомогания, а не допустить возникновения заболеваний (например, аппендицит, непроходимость кишечника, панкреатит и иные болезни ЖКТ), вызывающих возникновение острого живота.
Профилактика проблемы:
- избавление от вредных привычек;
- ведение активного образа жизни;
- правильное и сбалансированное питание;
- отказ от приема медикаментов без крайней необходимости и без назначения лечащего врача;
- контроль над массой тела;
- избегание стрессовых ситуаций;
- применение средств индивидуальной защиты при работе с химикатами и токсинами;
- недопущение переохлаждения организма;
- предупреждение травм живота;
- прохождение не реже 2 раз в год полного медицинского обследования с посещением всех специалистов.
Острый живот имеет неоднозначный прогноз, что диктуется этиологическим фактором. На исход болезни влияют такие факторы:
- характер и тяжесть протекания базового заболевания;
- промежуток времени от появления первых признаков до госпитализации;
- возрастная категория.
Наиболее часто неблагоприятный прогноз наблюдается у детей, лиц пожилого возраста и людей с ослабленным здоровьем. Снизить риск смерти могут адекватное оказание первой помощи, ранняя диагностика и своевременно проведенная операция.
okgastro.ru
симптомы, диагностика и первая помощь при остром животе

Совокупность симптомов, которые возникают при некоторых заболеваниях органов брюшной полости, в медицине классифицируется как острый живот. Подобное состояние всегда завершается перитонитом (воспалительный процесс оболочки, которая выстилает брюшную полость, что требует незамедлительной хирургической помощи).
Оглавление: Причины острого живота Симптомы острого живота и первая помощь Псевдоабдоминальный синдром Прогнозы по острому животу
Причины острого живота
Рассматриваемое состояние может возникнуть по многим причинам, но врачи выделяют несколько основных:
- воспаление аппендикса – острый аппендицит;
- воспаление желчного пузыря – острый холецистит;
- закрытые травмы живота, в результате которых повреждаются внутренние органы;
- проникающие ранения брюшной стенки с повреждением внутренних органов;
- воспаление поджелудочной железы – острый панкреатит;
- воспаление яичников и маточных труб у женщины – сальпингоофорит;
- перфорация, которая произошла по причине прогрессирования язвенной болезни или опухолевого процесса;
- внутреннее кровотечение – например, при разрыве маточной трубы на фоне внематочной беременности;
- перекрут кисты яичника;
- тромбоз мезентериальных сосудов;
- непроходимость кишечника.
Симптомы острого живота и первая помощь
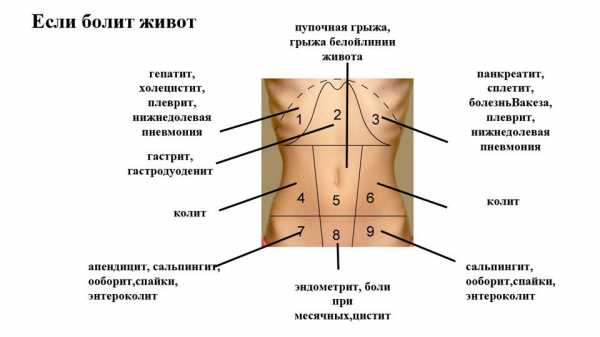
Поставить точный диагноз помогут следующие симптомы:
- интенсивная боль в животе;
- продолжительная икота;
- вздутие живота на фоне отсутствия отхождения газов;
- рвота;
- полное отсутствие стула;
- изменение кала.
Боль практически всегда при рассматриваемом состоянии возникает внезапно и отличается резкостью и интенсивностью – многие пациенты описывают это ощущение, как «удар ногой в живот». В редких случаях боль при остром животе возникает не резко, развивается, ее интенсивность нарастает постепенно, часто боль становится сильнее при попытке больного принять лежачее положение.
Обратите внимание: при внутреннем кровотечении боль будет полностью отсутствовать, но в рвотных массах и кале будет присутствовать кровь – это тоже состояние острого живота.
Рвота, отсутствие кала и вздутие живота характерны для прогрессирующей непроходимости кишечника, а вот во всех других случаях эти признаки либо совсем отсутствуют, либо имеют слишком низкую выраженность.
Как только больной с признаками острого живота попадает на прием к врачу, специалист сразу же проводит следующее обследование:
- Собирает у родственников или самого больного информацию о продолжительности симптомов, их выраженности, болезнях в анамнезе.
- Внимательно следят за поведением пациента – человек может быть слишком возбужден (метаться, кричать от сильной боли), что происходит чаще всего при кишечной непроходимости, либо, наоборот, апатичным, безучастным при перитоните.
- При осмотре языка будут отмечены два фактора – его сухость и наличие серого плотного налета.
- Пульс и сердцебиение у таких больных чаще всего учащенные, но в редких случаях эти показатели будут снижены.
- Если врач обращает внимание на выраженную бледность кожных покровов, снижение артериального давления и появление холодного пота, то это укажет на развитие внутреннего кровотечения.
Врач обязательно будет проводить пальпацию живота – делается это крайне осторожно, потому что даже незначительное давление на брюшную стенку может спровоцировать мощный приступ боли. Именно с помощью пальпации врач выявляет синдромы раздраженной брюшины:
- мышечная защита: мышцы живота по всей его площади или в определенных участках сильно напряжены;
- симптом Щеткина-Блюмберга: при надавливании на живот и резком отбрасывании руки больной будет чувствовать резкое усиление болевого синдрома.
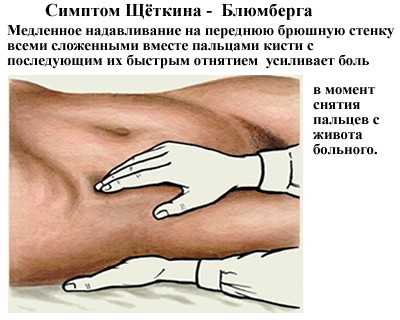
Наиболее ярко такие симптомы раздраженной брюшины присутствуют при остром воспалительном процессе в органах брюшной полости, перфорации или повреждении.
Следующий этап обследования – простукивания брюшной стенки (перкуссия), которые помогут обнаружить исчезновение печеночной тупости. Дело в том, что в норме звук при простукивании нижнего правого отдела грудной клетки тупой и сильно отличается от звука левой половины грудной клетки. В случае попадания воздуха в брюшную полость печеночная тупость исчезает.
Обязательно врач будет проводить ректальное исследование больного – ему необходимо выявить опухоли, раздутые петли кишечника или черный кал на перчатке при отсутствии естественного отхождения кала. Подобное ректальное исследование наиболее информативным будет для пациентов детского возраста. У женщин проводится исследование влагалища.
Как правило, врач будет ставить диагноз острый живот только в том случае, если сочетается острая боль с синдромом раздраженной брюшины, вздутием живота и/или уплотнением брюшной стенки. Пациент в этом случае немедленно отправляется в лечебное учреждение — состояние острый живот требует незамедлительного хирургического лечения.
Человек, у которого появились и развиваются признаки рассматриваемого состояния, не должен употреблять какие-либо обезболивающие средства, препараты со спазмолитическим действием, снотворные и вообще любые медикаменты. Дело в том, что прием лекарственных средств может снизить интенсивность характерных симптомов, а это сделает диагностику острого живота затрудненной. Особенно опасным является употребление слабительных лекарственных средств – это может спровоцировать выброс каловых масс в брюшную полость.
Как только больной с признаками острого живота попадает в лечебное учреждение, ему сразу же делают полное обследование – рентгенологическое, ультразвуковое и/или эндоскопическое исследования. Если в учреждении имеется необходимый лапароскопический инструмент, то обследование брюшной полости проводится с помощью лапароскопа, во многих случаях хирургическое лечение проводится непосредственно в процессе обследования все тем же лапароскопом.
Псевдоабдоминальный синдром

Нередко симптомы, характерные для острого живота, могут свидетельствовать о развитии других заболеваний – происходит развитие псевдоабдоминального синдрома, который не позволяет провести специалистам точную диагностику.
Причины, по которым может возникнуть ложный острый живот:
- обострение язвенной болезни желудка и/или двенадцатиперстной кишки;
- инфаркт миокарда;
- межреберная невралгия;
- энтерит и колит;
- пищевое отравление;
- некоторые гинекологические патологии;
- пневмония и/или плеврит;
- пиелонефрит и другие патологии почек и мочевыводящей системы;
- ревматизм;
- сахарный диабет;
- прогрессирование новообразований в организме доброкачественного или злокачественного характера.
Чтобы исключить все указанные заболевания, пациент помещается в стационар и за ним ведется наблюдение. Обычно интенсивность болевого синдрома резко снижается, напряженность мышц живота становится слабой по прошествии короткого времени.
Лечение псевдоабдоминального синдрома проводится с помощью индивидуально подобранной терапии, хирургическое вмешательство не потребуется в большинстве случаев.
Прогнозы по острому животу
Нет однозначного прогноза по рассматриваемому состоянию, так как это зависит от многих факторов:
- как быстро больной был доставлен в лечебное учреждение;
- насколько быстро был поставлен диагноз и проведено хирургическое лечение;
- возраст больного;
- имеющиеся в анамнезе заболевания хронического характера.
Если больной не принимал до приезда врача пищи, жидкости, лекарственных препаратов и обращение за профессиональной медицинской помощью было оперативным, то прогнозы будут благоприятными.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории
13,262 просмотров всего, 1 просмотров сегодня
Загрузка…okeydoc.ru

 Аппендицит начинается внезапно: на фоне полного благополучия появляется боль, которая постепенно нарастает. Она локализуется сначала в эпигастральной области – над пупком, а спустя некоторое время опускается, смещаясь вправо, или распространяется на весь живот. Боль усиливается при кашле, чихании и ходьбе, но не иррадиирует в соседние зоны. Больным очень сложно показать на себе болезненный участок. Пальпаторно врач ощущает спазмированную мышцу справа, а пациент — новый приступ боли в правом боку. Болевой синдром сопровождается диспепсией – однократной рвотой. Из-за пареза кишечника возникает запор.
Аппендицит начинается внезапно: на фоне полного благополучия появляется боль, которая постепенно нарастает. Она локализуется сначала в эпигастральной области – над пупком, а спустя некоторое время опускается, смещаясь вправо, или распространяется на весь живот. Боль усиливается при кашле, чихании и ходьбе, но не иррадиирует в соседние зоны. Больным очень сложно показать на себе болезненный участок. Пальпаторно врач ощущает спазмированную мышцу справа, а пациент — новый приступ боли в правом боку. Болевой синдром сопровождается диспепсией – однократной рвотой. Из-за пареза кишечника возникает запор. УЗИ органов брюшной полости позволяет рассмотреть их структуру, выявить экссудат, газ, новообразование, инвагинацию кишечника и прочие причины острого живота. УЗИ актуально при подозрении на урологические или гинекологические заболевания. Этот метод получил широкое распространение благодаря целому ряду преимуществ: он неинвазивный, высокоинформативный и не требующий подготовки больного.
УЗИ органов брюшной полости позволяет рассмотреть их структуру, выявить экссудат, газ, новообразование, инвагинацию кишечника и прочие причины острого живота. УЗИ актуально при подозрении на урологические или гинекологические заболевания. Этот метод получил широкое распространение благодаря целому ряду преимуществ: он неинвазивный, высокоинформативный и не требующий подготовки больного.